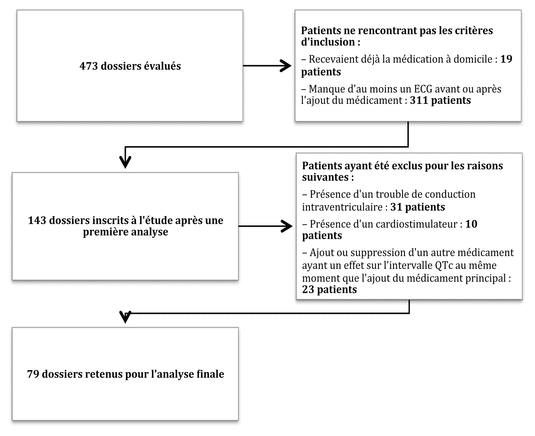
Figure 1 Sélection des sujets à l’étude
Abréviations : ECG : électrocardiogramme; QTc : intervalle QT corrigé
Julien St-Pierre1,2,, B.Pharm., M.Sc., Alexandre Fortin3, B.Pharm., M.Sc., Marc Parent4,5, B.Pharm., M.Sc., Benoit Drolet6,7, B.Pharm., Ph.D.
1Candidat à la maîtrise en pharmacothérapie avancée au moment de la rédaction du projet, Faculté de pharmacie, Université Laval, Québec (Québec) Canada;
2Pharmacien, Centre de santé et de services sociaux Rimouski-Neigette, Rimouski, (Québec) Canada;
3Pharmacien, Centre de santé et de services sociaux de Lac-St-Jean-Est, Québec (Québec) Canada;
4Pharmacien, Centre hospitalier universitaire de Québec – Hôpital St-François-d’Assise, Québec (Québec) Canada;
5Professeur agrégé de clinique, Faculté de pharmacie de l’Université Laval, Québec (Québec) Canada;
6Chercheur, Centre de recherche de l’Institut universitaire de cardiologie et de pneumologie de Québec, Québec (Québec) Canada;
7Professeur titulaire, Faculté de pharmacie de l’Université Laval, Québec (Québec) Canada
Reçu le 16 février 2015; Accepté après révision par les pairs le 1er mai 2015
Résumé
Objectif : Plusieurs médicaments sont reconnus pour allonger l’intervalle QT corrigé, ce qui entraîne un risque accru de torsades de pointes, un type d’arythmie maligne. L’objectif de l’étude est de quantifier l’augmentation de l’intervalle QT corrigé sur l’électrocardiogramme après l’ajout d’un médicament connu comme pouvant allonger l’intervalle QT corrigé.
Méthodologie : Le protocole de recherche consiste en une étude descriptive longitudinale de population, avec une collecte de données rétrospective. Le principal critère d’inclusion est la présence d’un électrocardiogramme effectué avant et après l’ajout d’un médicament de la classe 1 de la liste de l’Arizona Center for Education and Research on Therapeutics. Les valeurs mesurées sont les valeurs de QT corrigé de ces électrocardiogrammes.
Résultats : Au total, nous avons examiné 473 dossiers. De ce nombre, 79 ont répondu aux critères d’inclusion et ont été retenus pour l’analyse statistique. La variation moyenne de l’intervalle QT corrigé pour les échantillons appariés est de +0,62 ms (intervalle de confiance [IC] à 95 % : −7,80 – 9,04). Cette variation n’est pas significative (p = 0,884). Une augmentation de l’intervalle QT corrigé supérieure à 500 ms a été observée chez six patients (7,6 %). Aucun décès ni arythmie maligne n’ont été signalés.
Conclusion : Dans cette étude, l’ajout de médicaments reconnus pour allonger l’intervalle QT corrigé n’a pas tendance à avoir d’effet significatif sur l’électrocardiogramme. La surreprésentation des troubles du rythme supraventriculaire dans la population à l’étude pourrait en partie expliquer nos résultats. Bien que les torsades de pointes soient des événements rares, la vigilance clinique demeure de rigueur.
Mots clés : Allongement, intervalle QTc, médicament, torsades de pointes
Abstract
Problem : Many drugs are known to prolong the corrected QT (QTc) interval on an electrocardiogram. QTc interval prolongation is associated with an increased risk of developing torsades de pointes, a malignant type of arrhythmia.
Objective : To quantify the increase in the QTc interval on the electrocardiogram following the addition of a drug with a known potential to prolong the QTc interval in patients who had visited or had been hospitalized at Hôpital St-François-d’Assise.
Method : The research design used was a longitudinal, descriptive, population-based study with retrospective data collection. The main inclusion criterion was the presence of an electrocardiogram obtained before and after the addition of a medication listed by the Arizona Center for Education and Research on Therapeutics as a class 1 drug. The parameter measured was the QTc interval on these electrocardiograms.
Results : A total of 473 patient records were examined. Of them, 79 met the inclusion and exclusion criteria and were selected for the statistical analysis. The mean difference in the QTc interval for the matched samples was +0.62 ms (95% CI = −7.80 – 9.04). This difference was not significant (p = 0.884). A QTc interval increase greater than 500 ms was noted in six patients (7.6%). No deaths or malignant arrhythmias were documented.
Conclusion : In this study, the addition of drugs known to prolong the QTc interval did not tend to have a significant electrocardiographic effect. Our results could be explained, in part, by the overrepresentation of the supraventricular rhythm. Although torsades de pointes are rare events, clinical vigilance should be exercised.
Keywords : QTc interval, torsades de pointes
Selon des données compilées en 2009, la maladie cardiovasculaire est la seconde cause de décès au Canada, et elle est responsable d’environ 20,7 % des décès toutes causes confondues1. Les morts subites d’origine cardiaque représentent plus de 60 % de tous les décès dus à la maladie cardiovasculaire. Des arythmies cardiaques malignes, y compris celles qui surviennent après un infarctus du myocarde, sont responsables de la majorité de ces morts subites2. Les torsades de pointes, une arythmie maligne d’étiologie multiple, dégénèrent dans environ 20 % des cas en fibrillation ventriculaire et entraînent un décès dans 10 % à 17 % des cas3. Il est difficile d’évaluer précisément la proportion des arythmies malignes qui sont des torsades de pointes. Selon une étude rétrospective de 1999 portant sur 190 sujets, 19 % des cas de tachycardie ventriculaire recensés étaient en réalité des torsades de pointes4.
Un facteur de risque important associé aux torsades de pointes est l’allongement de l’intervalle QT corrigé (QTc) à l’électrocardiogramme. Le syndrome du QT long peut être congénital (maladie héréditaire due à la présence de variants alléliques) ou acquis (attribuable à la prise de divers médicaments – cardiovasculaires ou non – ayant le potentiel de prolonger l’intervalle QT)3,5–9. Le mécanisme par lequel un médicament entraîne un syndrome du QT long acquis est presque toujours le blocage du courant IKr, et, beaucoup plus rarement, celui du courant IKs10,11. Cette composante rapide IKr est bloquée par des médicaments appartenant à différentes classes thérapeutiques, notamment les antiarythmiques, les antipsychotiques, les antihistaminiques, les antipaludéens et certaines familles d’antibiotiques12.
Plusieurs médicaments et classes de médicaments sont donc susceptibles de prolonger l’intervalle QT et de provoquer ainsi des torsades de pointes3,5–9. Lorsqu’un nouveau médicament est mis sur le marché, l’une des principales préoccupations consiste à évaluer sa capacité à allonger l’intervalle QT corrigé. Depuis 2005, les instances gouvernementales que sont la Food and Drug Administration (FDA) et Santé Canada exigent une évaluation de l’allongement de cet intervalle au cours de la mise au point de tout nouveau médicament13,14. Ces dernières années, ces instances ont émis plusieurs mises en garde concernant des médicaments entraînant cet effet indésirable, allant même jusqu’à leur retrait du marché. Ce fut notamment le cas de la terfénadine, retirée du marché en 1997 aux États-Unis à la suite d’une recommandation de la FDA. Cette décision s’appuyait sur plusieurs rapports de cas de morts subites liées à la prise de ce médicament15. De plus, la féxofénadine – le principal métabolite actif de la terfénadine – venait d’être approuvée et constituait une option plus sûre pour le traitement des symptômes allergiques. Le cisapride et la thioridazine ont également été retirés du marché canadien respectivement en 2000 et 2005, après la publication de plusieurs rapports de cas de morts subites liées à leur utilisation16,17.
Bien que les laboratoires pharmaceutiques évaluent l’effet des nouveaux médicaments sur l’intervalle QTc aussi bien in vitro que in vivo chez des volontaires sains, avant toute mise sur le marché, les répercussions réelles de l’administration de ces médicaments à des sujets malades demeurent bien méconnues18. Même si peu d’études s’attardent réellement à connaître la fréquence de survenue des torsades de pointes associées à la médication, les données indiquent que cette fréquence est en réalité très faible12,19. Dans la pratique quotidienne, les cliniciens ont cependant encore des difficultés à évaluer le risque associé à l’ajout de médicaments qui allongent l’intervalle QTc, en raison de l’âge souvent avancé de leurs patients et des comorbidités et de la polypharmacie connexes20. Une concentration plasmatique élevée d’un médicament prolongeant l’intervalle QTc constitue un facteur de risque supplémentaire de torsades de pointes10. L’effet maximal de prolongation devrait donc survenir lorsque la concentration du médicament est à l’équilibre ou à son pic plasmatique. Une diminution des voies métaboliques ou d’élimination, par exemple en raison d’une interaction médicamenteuse, peut ainsi prédisposer davantage le patient aux torsades de pointes. De plus, les données probantes s’accumulent sur le lien entre un blocage d’origine médicamenteuse des canaux IKs et IKr de façon concomitante et un plus grand risque de torsades de pointes11,21. Tous ces éléments viennent donc compliquer le jugement clinique des prescripteurs et des intervenants.
Chez un sujet sain, la durée normale de l’intervalle QTc est d’environ 400 ms10,19,22. Le seuil au-delà duquel cet intervalle est considéré comme anormal est cependant controversé dans la documentation scientifique. Plusieurs auteurs considèrent que l’intervalle QTc est anormal lorsqu’il est supérieur à 440 ms chez les hommes et à 460 ms chez les femmes23. Un intervalle QTc supérieur à 500 ms prédispose de façon importante le patient à des torsades de pointes24–27. L’intervalle QT varie selon la fréquence cardiaque et doit être corrigé en fonction de cette dernière. Plusieurs formules ont été élaborées pour corriger cet intervalle, notamment la formule de Bazett (la plus fréquemment utilisée), la formule de Fridericia, la formule de Framingham et la formule de Hodges (voir l’annexe 1)28,29.
Bien que les torsades de pointes soient un effet indésirable grave, plusieurs cliniciens se demandent si toutes les précautions à prendre pour éviter leur apparition sont justifiées. Les cliniciens ne peuvent se baser que sur des limites approximatives d’augmentation de l’intervalle QTc. Aucun seuil minimal d’intervalle QTc n’a été déterminé comme exempt de risque proarythmique24. En pratique, il n’existe donc aucune ligne directrice pour gérer le risque de survenue de torsades de pointes. L’évitement ou la modification de plusieurs traitements médicamenteux sont donc fréquents pour éviter d’engager le pronostic vital des patients.
Ainsi, l’objectif principal de notre étude était de quantifier l’augmentation de l’intervalle QTc après l’ajout d’un médicament connu pour modifier cet intervalle à l’électrocardiogramme (ECG) dans la population ambulatoire et hospitalisée de l’Hôpital St-François-d’Assise de Québec (HSFA) du Centre hospitalier universitaire de Québec (CHU de Québec). Cette étude est le prolongement d’une étude pilote réalisée un an plus tôt dans le cadre de la maîtrise en pharmacothérapie avancée, et dont l’objectif principal était de décrire l’utilisation des ECG entourant la prescription de médicaments connus pour prolonger l’intervalle QTc30. Cette étude pilote évaluait plus spécifiquement la présence d’ECG dans le dossier des patients ayant reçu un médicament pouvant prolonger l’intervalle QTc. L’objectif secondaire de notre étude était de calculer la proportion d’ECG présentant un intervalle QTc supérieur au seuil des 500 ms.
Dans la présente étude, nous avons donc tenté de démontrer dans quelle mesure l’ECG est modifié après l’ajout de certains médicaments dans le but d’aider les médecins et les pharmaciens à décider des mesures à prendre lors de tels ajouts. Les résultats de notre étude pourraient conduire à modifier la pratique des cliniciens de l’établissement et à améliorer les traitements prodigués aux patients, tout en diminuant les interventions diagnostiques (ECG) et les coûts qui y sont associés.
Le protocole de recherche utilisé est une étude descriptive longitudinale de population, avec une collecte de données rétrospectives. L’étude consiste à suivre l’évolution de l’ECG du patient avant et après l’ajout d’un des médicaments sélectionnés et connus pour modifier l’ECG. La population étudiée est celle qui s’est présentée au service des urgences de l’HSFA ou qui a été hospitalisée dans une unité de soins de l’hôpital et qui a reçu l’un des médicaments connus pour allonger l’intervalle QTc et provoquer des torsades de pointes selon l’Arizona Center for Education and Research on Therapeutics (AZCERT), consulté lors de la rédaction de l’article (voir l’annexe 1)31. Nous avons restreint notre étude aux médicaments faisant partie de la classe 1, à savoir ceux associés à un risque démontré d’allongement du QTc et de torsades de pointes. L’information sur le site de l’AZCERT est mise à jour régulièrement et nous invitons le lecteur à consulter le site pour obtenir une information à jour31.
Les critères d’inclusion étaient les suivants : a) âge égal ou supérieur à 18 ans; b) avoir reçu un médicament faisant partie de la classe 1 de l’AZCERT (voir l’annexe); c) présence dans le dossier d’un ECG réalisé avant et après l’ajout du médicament (en général moins de 24 heures avant, et un à quatre jours plus tard). Les critères d’exclusion étaient les suivants : a) porter un stimulateur cardiaque; b) présence d’un trouble de conduction intraventriculaire empêchant l’interprétation de l’ECG; c) ajout ou suppression d’une autre médication ayant un effet sur l’intervalle QT entre les deux ECG; d) médicament prescrit au besoin.
Nous avons effectué une recherche pour trouver des patients qui avaient reçu l’un des médicaments sélectionnés entre le 1er avril 2013 et le 30 septembre 2013. Le logiciel SyPhacMD (Artefact Informatique, ver. : 1.7.8.3.3.1) et les données concernant le bilan comparatif des médicaments de la base de données Crystal-NetMD du CHU de Québec ont servi à présélectionner des patients. Cette présélection a permis de vérifier que les patients avaient effectivement bien débuté le médicament durant leur épisode de consultation ou d’hospitalisation. Afin de confirmer que les patients recevaient le médicament au moment de l’ECG de contrôle, nous avons exclu tous les patients pour lesquels le médicament visé n’était prescrit qu’au besoin. L’étude a porté sur tous les patients qui répondaient aux critères d’inclusion. Une autorisation a été obtenue auprès de la Direction des services professionnels du CHU de Québec pour pouvoir consulter de manière rétrospective les dossiers des patients conservés aux archives.
Les valeurs d’intervalle QTc utilisées étaient fournies par l’appareil effectuant les ECG (MAC 5000, GE Healthcare). Puisque l’intervalle QT varie en fonction de la fréquence cardiaque, on doit toujours le corriger avec une formule de correction. La correction automatique de l’intervalle QT, effectuée par l’appareil et affichée sur l’ECG, utilise la formule de Bazett (voir l’annexe 1). L’utilisation de l’intervalle QT corrigé (QTc) nous permet ainsi de comparer les valeurs, quelle que soit la fréquence cardiaque du patient.
Les données obtenues ont été analysées à l’aide de statistiques descriptives. Nous avons ainsi calculé des proportions et des pourcentages, et effectué des mesures de tendance centrale (moyennes) et de dispersion (écarts-types). Nous avons également utilisé les tests de normalité de Kolmogorov-Smirnov et de Shapiro-Wilk pour qualifier la distribution des variations de l’intervalle QTc. Le test de Student pour échantillons appariés a permis de comparer les valeurs de QTc calculées à l’aide de l’appareil et le seuil de signification statistique a été fixé à 0,05. La compilation des données a été effectuée sur papier avant d’être informatisée à l’aide du logiciel Microsoft ExcelMD pour Mac (Microsoft Corporation 2011, version 14.0.2). Les analyses statistiques ont été effectuées avec le logiciel SPSS (IBM SPSS Statistics 2013, version 22.0.0.0).
Au total, l’étude a présélectionné 473 dossiers à l’aide du Logiciel SyPhacMD et du meilleur schéma thérapeutique Possible du bilan comparatif des médicaments du logiciel Crystal-NetMD, lorsque disponible. Après application des critères d’inclusion puis d’exclusion, 79 dossiers ont été retenus pour les analyses statistiques. La sélection des sujets est représentée dans la figure 1.
|
||
Figure 1 Sélection des sujets à l’étude |
||
Plus de la moitié de la population étudiée était de sexe féminin (51,9 %) et l’âge moyen des patients était de 75,3 ± 11,4 ans. Au moment de l’ajout du médicament, une majorité de patients (64,4 %) recevait déjà au moins un médicament faisant partie d’une des trois classes de médicaments de l’AZCERT, c’est-à-dire présentant un risque connu, possible ou conditionnel de provoquer des torsades de pointes. Le tableau I présente les caractéristiques de la population étudiée. Des 40 médicaments figurant à la liste 1 de l’AZCERT (voir l’annexe), 6 correspondaient à des médicaments prescrits à la population étudiée. Il s’agit de l’amiodarone, de la moxifloxacine, de l’azithromycine, de la clarithromycine, de l’halopéridol et de la dompéridone. À elles seules, l’azithromycine, l’amiodarone et la moxifloxacine représentent 91,2 % de tous les médicaments reçus et inclus dans cette étude.
Tableau I Caractéristiques de la population étudiée

Le tableau II illustre la variation moyenne de l’intervalle QTc après l’ajout d’un médicament connu pour augmenter cet intervalle à l’ECG. Les résultats montrent un écart important de variations de l’intervalle QTc (voir figure 2).
Tableau II Variation des intervalles QTc

|
||
Figure 2 Répartition des variations de l’intervalle QTc après l’ajout du médicament |
||
Au total, 31 patients (39,2 %) avaient un intervalle QTc allongé avant l’ajout du médicament. De ce nombre, 19 recevaient déjà un médicament faisant partie d’une des trois classes de l’AZCERT. Après l’ajout du médicament, 30 patients (38,0 %) avaient un intervalle QTc allongé. Quatre patients (5,1 %) avaient un intervalle QTc supérieur au seuil critique de 500 ms avant l’ajout du médicament, même si un seul de ces patients recevait un médicament faisant partie d’une des trois classes de l’AZCERT (voir l’annexe). Ce nombre augmenta à six patients (7,6 %) après l’ajout du médicament. Un trouble du rythme, comme le flutter ou la fibrillation auriculaire (FA), affectait 25,3 % des patients avant l’ajout du médicament, contre 11,4 % des patients après l’ajout du médicament. Aucun épisode de torsades de pointes et aucun décès n’ont été constatés dans la population à l’étude.
Le test de normalité a utilisé les valeurs de différences d’intervalle QTc après l’ajout du médicament. Ce test révèle une valeur de 0,063 (p = 0,200) avec la méthode de Kolmogorov-Smirnov et de 0,979 (p = 0,230) avec la méthode de Shapiro-Wilk. Une valeur proche de 1 pour le test de Kolmogorov-Smirnov et proche de 0 pour le test de Shapiro-Wilk tend à accepter l’hypothèse de normalité. De plus, selon l’intervalle de confiance à 95 %, les deux tests abondent dans le même sens (l’hypothèse de normalité est rejetée lorsque la valeur p est inférieure à 0,05). Ces résultats semblent indiquer que les différences d’intervalles QTc suivent une distribution normale et que l’ajout d’un médicament n’a donc pas tendance à augmenter l’intervalle QTc.
Une étude publiée en novembre 2013 suggère que la formule de Fridericia est la formule la plus appropriée pour corriger l’intervalle QT des patients présentant une FA32. Puisqu’une proportion importante des patients inclus dans la présente étude présentait une FA, une analyse post hoc avec la formule de Fridericia a permis de corriger les valeurs d’intervalle QT recueillies. Cette analyse a permis de montrer que la moyenne des intervalles QTc était de 412,27 ± 29,2 ms sur l’ECG avant l’ajout du médicament et de 420,72 ± 34,1 ms sur l’ECG de contrôle, ce qui représente une augmentation moyenne statistiquement significative de 8,45 ± 35,8 ms (p = 0,039). Cependant, cette augmentation n’est pas cliniquement significative.
L’objectif principal de cette étude était de mesurer l’augmentation de l’intervalle QTc après l’ajout d’un médicament de la classe 1 de l’AZCERT (voir l’annexe), c’est-à-dire un médicament dont la prise est associée à un risque démontré de torsades de pointes. Il était justifié de mesurer l’effet que l’ajout d’un de ces médicaments peut avoir lorsqu’il est administré à des patients souvent âgés et polymédicamentés, puisqu’aucune donnée de la documentation scientifique n’avait à ce jour étudié spécifiquement cette question.
Les analyses des données recueillies indiquent que l’augmentation moyenne de l’intervalle QTc après l’ajout du médicament est de 0,62 ± 37,6 ms avec un IC à 95 % de −7,8 à +9,0 ms, ce qui représente une augmentation non significative, aussi bien cliniquement que statistiquement (p = 0,884).
Les résultats du test de normalité semblent également montrer une distribution normale des différences d’intervalle QTc après l’ajout du médicament, alors que le résultat attendu aurait été une distribution normale avec un décalage de la courbe en faveur d’une prolongation de l’intervalle QTc.
Les résultats d’une étude menée en 2013 dans le cadre d’un projet de résidence avaient montré que l’augmentation moyenne de l’intervalle QTc après l’ajout d’un médicament de la classe 1 de l’AZCERT était de +2,48 ms (p = 0,946) (n = 25). De plus, la comparaison des moyennes des valeurs de QTc avant et après l’ajout montre une augmentation moyenne d’intervalle QTc automatisé de +9,2 ms. Cette augmentation plus importante que dans la présente étude n’avait cependant pas été obtenue avec des échantillons appariés30.
L’une des explications à cette faible augmentation de l’intervalle QTc dans l’étude actuelle est le fait que les ECG effectués après l’ajout du médicament n’ont pas été réalisés à des moments standardisés, en raison du caractère rétrospectif de l’étude. La prolongation de l’intervalle QTc semble être corrélée à la concentration plasmatique du médicament, mais dans la plupart des cas, l’ECG avait lieu avant que les concentrations sanguines du médicament n’aient atteint l’état d’équilibre33. Dans cette étude, les médicaments les plus fréquemment ajoutés et qui avaient un effet prouvé d’augmentation de l’intervalle QT étaient l’azithromycine, l’amiodarone et la moxifloxacine. Les demi-vies de ces médicaments sont respectivement et approximativement de 68 heures, de 26 à 107 jours, et de 12,7 heures. Puisqu’une proportion importante des ECG de contrôle ont été effectués un à deux jours après l’ajout du médicament, on peut penser que dans une large proportion des cas, l’état d’équilibre n’était pas atteint au moment de l’ECG.
En ce qui concerne l’objectif secondaire de l’étude, les résultats ont permis de constater qu’après l’ajout du médicament, la valeur de l’intervalle QTc était supérieure à 500 ms pour 6 des 79 patients de l’étude, par rapport à 4 patients avant l’ajout. À noter qu’un seul des sujets ayant un intervalle QTc supérieur à 500 ms avant l’ajout fait partie des six sujets dépassant ce seuil après l’ajout, ce qui signifie que cinq patients ont vu leur intervalle QTc dépasser la valeur de 500 ms après l’ajout du médicament. Il est important de prendre en considération l’augmentation d’intervalle QTc pour ce petit nombre de patients, car un intervalle supérieur à 500 ms augmente le risque de torsades de pointes.
Des six patients ayant un intervalle QTc dépassant la valeur de 500 ms, quatre ont reçu de l’azithromycine, un a reçu de l’amiodarone et un autre a reçu de la moxifloxacine. Cinq de ces six patients avaient déjà un ECG avec un intervalle QTc allongé (supérieur à 440 ms pour les hommes et à 460 ms pour les femmes) avant l’ajout du médicament allongeant l’intervalle QTc. Puisque près de 65 % de la cohorte à l’étude recevait déjà au moins un médicament connu pour prolonger l’intervalle QTc, nos résultats suggèrent l’absence d’un effet additif des bloqueurs du canal IKr dans la pratique clinique.
Comme le montre la figure 2, une petite proportion de patients de l’étude a présenté un écart important d’intervalle QTc, autant positif que négatif, après l’ajout du médicament. Le rythme cardiaque des cinq patients avec la diminution de l’intervalle QTc la plus marquée (variations de 61 à 117 ms) était en FA pendant l’ECG avant l’ajout, mais en rythme sinusal durant l’ECG après l’ajout. Pour quatre de ces cinq patients, le médicament reçu ayant un effet sur le QTc était de l’amiodarone intraveineuse. Le patient ayant eu la plus forte augmentation de l’intervalle QTc (119 ms) était un homme de 86 ans ayant reçu de l’azithromycine à raison de 500 mg une fois par jour par voie intraveineuse. Le rythme cardiaque du patient était en flutter auriculaire au cours des deux ECG.
L’amiodarone par voie orale allonge l’intervalle QTc, mais il ne semble pas en être de même pour l’amiodarone intraveineuse. Cette dernière, ayant des propriétés pharmacologiques différentes, pourrait ne pas avoir d’effet significatif d’augmentation de l’intervalle QTc34. Cela peut en partie expliquer pourquoi certains patients ayant reçu de l’amiodarone intraveineuse avant que le relais par voie orale ne soit effectué n’ont pas connu d’augmentation de l’intervalle QTc. En fait, les effets antiarythmiques observés après l’administration d’une dose intraveineuse d’amiodarone s’expliquent principalement par l’action du médicament sur le noeud auriculo-ventriculaire (effet bloquant des canaux calciques) et par son action anti-adrénergique (effet β-bloquant). En comparaison, l’effet à long terme d’une administration orale d’amiodarone est une suppression de l’activité ectopique et une prolongation de la période réfractaire efficace, ce qui caractérise respectivement un blocage des canaux sodiques et potassiques35.
Les grandes variations observées chez les patients ayant des arythmies auriculaires laissent croire que les intervalles QTc automatisés calculés par l’appareil effectuant les ECG sont imprécis. Une étude menée auprès de 54 patients et publiée après la rédaction de notre protocole a comparé trois formules de correction de l’intervalle QT en fonction de la fréquence cardiaque pour des patients dont le rythme cardiaque est en FA32. Les trois formules étudiées étaient les formules de Framingham, de Fridericia et de Bazett, cette dernière étant la plus communément utilisée en pratique (voir l’annexe). L’étude comparait les résultats d’un ECG effectué lorsque les patients étaient en FA à ceux d’un ECG réalisé en rythme sinusal après avoir administré aux patients du dofétilide, un anti-arythmique. Les résultats obtenus démontrent que l’intervalle QTc corrigé avec la formule de Bazett lorsque le rythme cardiaque est en FA est surestimé d’environ 19 ms en moyenne par rapport au QTc corrigé obtenu lorsque le rythme cardiaque est en rythme sinusal (464 ± 34 ms en FA contre 445 ± 38 ms en rythme sinusal, p = 0,008). Selon cette étude, ce serait la formule de Fridericia qui serait la plus précise pour corriger l’intervalle QTc pour les patients en FA (435 ± 33 ms en FA contre 440 ± 35 ms en rythme sinusal, p = 0,46)32. Cependant, cette interprétation ne fait pas l’unanimité au sein de la communauté scientifique et demande confirmation.
Cette étude nous a poussés à effectuer une analyse post hoc en corrigeant l’intervalle QT à l’aide de la formule de Fridericia. Puisque plusieurs patients inclus dans la présente étude présentaient une arythmie auriculaire (fibrillation ou flutter auriculaire), le plus fréquemment avant l’ajout d’amiodarone, il devenait pertinent de se demander que deviendraient les résultats principaux de notre étude si tous les intervalles QTc étaient corrigés à l’aide de la formule de Fridericia au lieu de celle de Bazett. Bien que fréquemment utilisée, la formule de Bazett est connue pour surestimer l’intervalle QTc en présence d’une fréquence cardiaque élevée. Plusieurs patients inclus dans cette étude avaient un ECG en FA rapide ou en tachycardie sinusale avant l’ajout du médicament. La fréquence cardiaque moyenne était de 97,3 battements par minute avant le traitement, alors qu’elle était de 86,4 battements par minute après le traitement. Voilà un élément supplémentaire qui peut expliquer pourquoi l’augmentation moyenne de l’intervalle QTc s’est révélée minime dans notre étude.
Comme nous l’avons précisé plus haut dans la partie « Résultats », notre analyse post hoc révèle que les valeurs d’intervalles QTc sont moins élevées lorsqu’elles sont corrigées avec la formule de Fridericia que lorsqu’elles le sont avec la formule de Bazett. Ces nouvelles valeurs corroborent celles retrouvées dans l’étude de Musat et coll.32. Néanmoins, bien qu’une augmentation statistiquement significative fut retrouvée, sa signification clinique demeure incertaine.
Cette étude comporte donc quelques limites. Comme nous l’avons mentionné précédemment, l’inclusion de patients ayant des ECG en fibrillation ou en flutter auriculaire a probablement contribué à diminuer l’augmentation moyenne de l’intervalle QTc. Au moment de l’élaboration du protocole, la documentation scientifique offrait peu de données probantes sur les variations d’intervalle QTc des patients atteints d’arythmies auriculaires, et il était donc difficile de savoir s’il fallait les exclure ou non. Après avoir discuté avec des spécialistes de nos centres hospitaliers, nous avons décidé d’inclure ces patients. D’autres limites de l’étude sont son protocole rétrospectif et la disponibilité des ECG pour analyse, ce qui se traduit par des ECG effectués avant que le médicament n’ait atteint son état d’équilibre, ainsi que par une diversité limitée des médicaments étudiés. De telles limites entraînent donc un biais de sélection. En effet, bien que la liste des médicaments de la classe 1 de l’AZCERT comporte 40 médicaments, seuls six de ces médicaments étaient retrouvés dans les dossiers des patients. De plus, une très grande proportion de patients (91,2 %) avait reçu les trois mêmes médicaments, soit l’amiodarone, l’azithromycine et la moxifloxacine. Un tel biais de sélection s’explique par le fait que ces médicaments sont associés à une prescription plus importante d’ECG. L’amiodarone est souvent prescrite en présence d’arythmie cardiaque, et par la suite les ECG de contrôle sont souvent prescrits quotidiennement pendant une certaine période, ce qui entraîne donc un biais de surreprésentation des troubles du rythme. L’azithromycine et la moxifloxacine sont souvent prescrites lorsqu’on soupçonne une infection respiratoire, par exemple dans le service des urgences. Des symptômes d’anomalies cardiovasculaires y sont souvent associés, ce qui explique pourquoi on retrouve fréquemment dans le dossier de ces patients plusieurs ECG et pourquoi de tels patients se retrouvent surreprésentés dans cette étude.
Dans cette étude, l’ajout d’un médicament ayant la propriété d’allonger l’intervalle QTc ne semble pas avoir eu d’effet significatif sur l’ECG, que ce soit sur l’allongement de l’intervalle QTc ou sur la possibilité que cet intervalle dépasse la valeur de 500 ms. Nos résultats semblent également être en accord avec l’hypothèse que la présence de plusieurs médicaments prolongeant le QTc n’entraîne que peu d’effets additifs. Pour diminuer le risque de voir apparaître cet effet indésirable grave, il importe de bien cerner la population présentant un risque élevé, comme les patients âgés, de sexe féminin, qui ont des déséquilibres électrolytiques comme une hypokaliémie, une hypomagnésémie ou une hypocalcémie, qui sont atteints de bradycardie, qui présentent des comorbidités cardiaques ou une insuffisance rénale, ou dont les interactions médicamenteuses affectent la pharmacocinétique du médicament.
Les résultats de cette étude peuvent orienter les études futures. D’abord, une étude de plus grande envergure portant sur un nombre plus important de sujets pourrait permettre de dresser un meilleur portrait de la situation. Il pourrait être intéressant d’effectuer une étude similaire qui serait prospective, et de pouvoir ainsi standardiser à quel moment après l’ajout du médicament on effectue l’ECG. Cet ECG pourrait donc être réalisé au moment où la concentration du médicament atteint l’état d’équilibre, à savoir au moment où l’effet potentiel du médicament sur l’intervalle QTc est à son maximum. Une étude future pourrait également exclure les patients atteints de troubles du rythme, puisque des données récentes montrent que les valeurs d’intervalles QTc de ces patients sont difficilement interprétables32. Une telle étude pourrait être moins représentative de la réalité clinique, mais elle permettrait de mieux étudier la variation de l’intervalle QTc.
Ensuite, une étude prospective de plus grande envergure permettrait également de séparer les hommes et les femmes et de comparer ensuite l’intervalle QT avant et après le traitement en fonction du sexe, afin de déterminer si ce dernier influe sur la prolongation de l’intervalle QT induite par les médicaments.
De plus, une telle étude plus vaste permettrait sans doute de stratifier les patients en sous-groupes en fonction des médicaments reçus, et de comparer alors les effets d’un médicament donné à l’aide des ECG avant et après traitement, qui devraient alors être enregistrés à des moments précis et contrôlés.
Il est donc difficile d’appliquer directement les résultats de cette étude à un contexte clinique. La prolongation de l’intervalle QTc par les médicaments demeure une préoccupation fréquemment rencontrée en pratique. Plusieurs zones grises subsistent concernant la stratification du niveau de risque de torsades de pointes et les moyens mis en oeuvre pour prévenir ce risque.
Aucun financement en relation avec le présent article n’a été déclaré par les auteurs.
Tous les auteurs ont rempli et soumis le formulaire de l’ICMJE pour la divulgation de conflit d’intérêts potentiel. Les auteurs n’ont déclaré aucun conflit d’intérêts en relation avec le présent article.
Cet article comporte une annexe; elle est disponible sur le site de Pharmactuel (www.pharmactuel.com).
1. Statistique Canada. Les principales causes de décès au Canada. [en ligne] http://www.statcan.gc.ca/pub/84-215-x/2012001/tbl/t001-fra.htm (site visité le 15 septembre 2013).
2. Myerburg RJ, Interian A, Jr., Mitrani RM, Kessler KM, Castellanos A. Frequency of sudden cardiac death and profiles of risk. Am J Cardiol 1997;80:10f–9f.

3. Roden DM. Drug-induced prolongation of the QT interval. N Engl J Med 2004;350:1013–22.

4. Brady WJ, DeBehnke DJ, Laundrie D. Prevalence, therapeutic response, and outcome of ventricular tachycardia in the out-of-hospital setting: a comparison of monomorphic ventricular tachycardia, polymorphic ventricular tachycardia, and torsades de pointes. Acad Emerg Med 1999;6:609–17.

5. Elming H, Sonne J, Lublin HK. The importance of the QT interval: a review of the literature. Acta Psychiatr Scand 2003;107:96–101.

6. Allen LaPointe NM, Curtis LH, Chan KA, Kramer JM, Lafata JE, Gurwitz JH et coll. Frequency of high-risk use of QT-prolonging medications. Pharmacoepidemiol Drug Saf 2006;15:361–8.
7. Van Noord C, Eijgelsheim M, Stricker BH. Drug- and non-drug-associated QT interval prolongation. Br J Clin Pharmacol 2010;70:16–23.


8. Owens RC, Jr., Nolin TD. Antimicrobial-associated QT interval prolongation: pointes of interest. Clin Infect Dis 2006;43:1603–11.

9. Zareba W, Lin DA. Antipsychotic drugs and QT interval prolongation. Psychiatr Q 2003;74:291–306.

10. Viskin S, Justo D, Halkin A, Zeltser D. Long QT syndrome caused by noncardiac drugs. Prog Cardiovasc Dis 2003;45:415–27.

11. Lengyel C, Varro A, Tabori K, Papp JG, Baczko I. Combined pharmacological block of I(Kr) and I(Ks) increases short-term QT interval variability and provokes torsades de pointes. Br J Pharmacol 2007;151:941–51.


12. Heist EK, Ruskin JN. Drug-induced arrhythmia. Circulation 2010;122:1426–35.

13. Santé Canada. Ligne directrice : Guide pour l’analyse et l’examen des données sur l’intervalle QT/QTc. [en ligne]. http://www.hc-sc.gc.ca/dhpmps/prodpharma/applic-demande/guide-ld/qtqtc/qt_pm_mp-fra.php (site visité le 15 septembre 2013).
14. Food and Drug Administration. Guidance for industry: E14 clinical evaluation of QT/QTc interval prolongation and proarrhythmic potential for non antiarrhythmic drugs. [en ligne] http://www.fda.gov/downloads/RegulatoryInformation/Guidances/ucm129357.pdf (site visité le 15 septembre 2013).
15. Rangno R. Terfenadine therapy: can we justify the risks? CMAJ 1997;157:37–8.

16. Santé Canada. Canadiens en santé. Avis de retrait du cisapride. [en ligne] http://canadiensensante.gc.ca/recall-alert-rappel-avis/hc-sc/2000/14309a-fra.php (site visité le 16 avril 2015).
17. Santé Canada. Canadiens en santé. Avis de retrait de la thioridazine. [en ligne] http://canadiensensante.gc.ca/recall-alert-rappel-avis/hc-sc/2005/13707a-fra.php (site visité le 16 avril 2015).
18. Shah RR. Drugs, QTc interval prolongation and final ICH E14 guideline: an important milestone with challenges ahead. Drug Saf 2005;28:1009–28.
19. Ponte ML, Keller GA, Di Girolamo G. Mechanisms of drug induced QT interval prolongation. Curr Drug Saf 2010;5:44–53.

20. Johnson JN, Ackerman MJ. QTc: how long is too long? Br J Sports Med 2009;43:657–62.


21. Thomsen MB. Double pharmacological challenge on repolarization opens new avenues for drug safety research. Br J Pharmacol 2007;151:909–11.


22. Crouch MA, Limon L, Cassano AT. Clinical relevance and management of drug-related QT interval prolongation. Pharmacotherapy 2003;23:881–908.

23. Corrado D, Pelliccia A, Bjornstad HH, Vanhees L, Biffi A, Borjesson M et coll. Cardiovascular pre-participation screening of young competitive athletes for prevention of sudden death: proposal for a common European protocol. Consensus statement of the study group of sport cardiology of the working group of cardiac rehabilitation and exercise physiology and the working group of myocardial and pericardial diseases of the European Society of Cardiology. European Heart J 2005;26:516–24.
24. Al-Khatib SM, LaPointe NM, Kramer JM, Califf RM. What clinicians should know about the QT interval. JAMA 2003;289:2120–7.

25. Anderson ME, Al-Khatib SM, Roden DM, Califf RM. Cardiac repolarization: current knowledge, critical gaps, and new approaches to drug development and patient management. Am Heart J 2002;144:769–81.

26. Shah RR. Drug-induced prolongation of the QT interval: regulatory dilemmas and implications for approval and labelling of a new chemical entity. Fundam Clin Pharmacol 2002;16:147–56.

27. Haddad PM, Anderson IM. Antipsychotic-related QTc prolongation, torsade de pointes and sudden death. Drugs 2002;62:1649–71.

28. Davey P. How to correct the QT interval for the effects of heart rate in clinical studies. J Pharmacol Toxicol Methods 2002;48:3–9.
29. Isbister GK, Page CB. Drug induced QT prolongation: the measurement and assessment of the QT interval in clinical practice. Br J Clin Pharmacol 2013;76:48–57.

30. Fortin A. Description des modifications à l’électrocardiogramme lors de l’introduction d’un médicament à risque de prolongation de l’intervalle QTc à l’Hôpital St-François-d’Assise : Université Laval; 2013.
31. Woosley, RL, Romero, KA. QTdrugs List. AZCERT, Inc. 1822 Innovation Park Dr., Oro Valley, AZ 85755. [en ligne]. www.crediblemeds.org (site visité le 29 septembre 2013).
32. Musat DL, Adhaduk M, Preminger MW, Arshad A, Sichrovsky T, Steinberg JS et coll. Correlation of QT interval correction methods during atrial fibrillation and sinus rhythm. Am J Cardiol 2013;112:1379–83.

33. France NP, Pasqua OD. The role of concentration-effect relationships in the assessment of QTc interval prolongation. Br J Clin Pharmacol 2015;79:117–31.
34. Desai AD, Chun S, Sung RJ. The role of intravenous amiodarone in the management of cardiac arrhythmias. Ann Intern Med 1997;127:294–303.
35. Singh BN. Amiodarone: historical development and pharmacologic profile. Am Heart J 1983;106:788–97.

PHARMACTUEL, Vol. 48, No. 3, 2015