
Jean-François Bussières1,2,, B.Pharm., M.Sc., MBA, FCSHP, Cynthia Tanguay3, B.Sc., M.Sc., André Bonnici4, B.Pharm., M.Sc.
Reçu le 16 décembre 2014: Accepté après révision par les pairs le 25 janvier 2015
Résumé
Contexte : L’enquête canadienne sur la pharmacie hospitalière menée tous les deux ans depuis plus de 30 ans auprès des chefs de département de pharmacie canadiens donne une vision unique et complète de la pharmacie hospitalière au Canada.
Objectif : Présenter la participation du Québec à l’enquête canadienne sur la pharmacie hospitalière, en s’appuyant sur les faits ayant marqué l’actualité au cours des deux dernières années.
Méthode : Une revue documentaire de l’actualité a été effectuée. Par la suite, un recensement des faits saillants de l’enquête sur la pharmacie hospitalière canadienne menée en 2013–2014 auprès des chefs de départements de pharmacie a eu lieu. Les résultats ont été regroupés selon six thématiques: structure, services, ressources financières et matérielles, ressources humaines, soins et évaluation des pratiques. En troisième lieu, une comparaison a été effectuée entre les résultats de l’enquête menée auprès des pharmaciens et les réponses des chefs.
Résultats : La période 2013–2014 a été marquée par de nombreux événements et par la publication de plusieurs rapports relatifs à la pratique de la pharmacie hospitalière. Un total de 170 personnes ont répondu à l’enquête de 2013–2014, dont 45 du Québec. Sur le plan des services, on constate au Québec la poursuite de la croissance de la dotation en cabinets décentralisés automatisés et une contribution plus importante des assistants techniques en pharmacie à la saisie des ordonnances. Au niveau des ressources, les ruptures d’approvisionnements ont mené à des conséquences similaires tant pour les sondés canadiens que québécois. Au Québec, un nombre plus faible de programmes de soins bénéficiaient de la présence décentralisée d’un pharmacien. Le Québec accusait un retard dans l’évaluation de la prestation de soins directs aux patients, mais se situait avantageusement sur le plan de l’observation de la technique d’aseptisation des assistants techniques. Peu de personnes interrogées étaient au courant des objectifs 2015 de la Société canadienne des pharmaciens hospitaliers.
Conclusion : Cette enquête a permis de suivre la progression de différents indicateurs au fil des années. Ces indicateurs reflètent les effets de certains événements et rapports. Bien que plusieurs d’entre eux révèlent la constante progression des pharmacies hospitalières québécoises, il existe un écart visible par rapport à d’autres régions canadiennes.
Mots clés : Canada, enquête, pratique pharmaceutique hospitalière, Québec
Abstract
Context : The Hospital Pharmacy in Canada Report, conducted in Canada every other year for the past 30 years, surveys pharmacy department directors to provide a unique and complete portrait of hospital pharmacy in Canada.
Objective : To present the Quebec-related findings of the Canadian Hospital Pharmacy Survey in light of key developments during the past two years.
Method : A literature review of the current situation was carried out. Findings from the Hospital Pharmacy in Canada Report conducted among directors of pharmacy departments in 2013–2014 were then examined. The results were grouped into six different themes: structure, services, financial and physical resources, human resources, care, and evaluation of practices. Survey results from pharmacists and directors of pharmacy departments were then compared.
Results : The year 2013–2014 was marked by different events and the publication of a number of articles in hospital pharmacy practice. A total of 170 people responded to the 2013–2014 survey, including 45 in Quebec. In Quebec, in terms of services, there was continued growth in the number of decentralized automated medication dispensing cabinets and an increase in the number of pharmacy technical assistants entering prescriptions in patient files. In terms of resources, stock-outs had similar consequences both for Canadian and Quebec respondents. In Quebec, fewer care programs included the presence of a decentralized pharmacist. Quebec lagged behind in evaluating the delivery of direct patient care but ranked favourably in terms of pharmacy assistants’ aseptic technique compliance. Few respondents were aware of the Canadian Society of Hospital Pharmacists’ 2015 objectives.
Conclusion : This survey helps monitor the progression of different indicators over the years. These indicators reflect the impact of certain events and reports. Although a number of them show steady progression in Quebec’s hospital pharmacies, there is a noticeable gap in relation to other Canadian jurisdictions.
Keywords : Canada, hospital pharmacy practice, Quebec, survey
Depuis les années quatre-vingt, le Rapport canadien sur la pharmacie hospitalière est rédigé par un comité éditorial indépendant de chefs de départements de pharmacie représentant les différentes régions du pays. L’enquête dresse un portrait périodique de la pratique pharmaceutique hospitalière au Canada et est réalisée tous les deux ans. Certains thèmes sont évalués à chaque cycle (p. ex. services cliniques, services de distribution, ressources humaines) tandis que d’autres thèmes sont évalués ponctuellement ou tous les quatre ans. L’enquête se déroule au moyen d’un sondage en ligne auprès des chefs de département de pharmacie des établissements de santé du Canada1,2. L’objectif de cet article est de présenter et de commenter la participation du Québec à l’enquête canadienne sur la pharmacie hospitalière, en s’appuyant sur les faits ayant marqué l’actualité au cours des deux dernières années.
Le rapport canadien sur la pharmacie hospitalière est issu d’une étude descriptive transversale de l’état de la pratique pharmaceutique au Canada pour l’exercice financier de 2013–2014. Ce rapport peut être divisé en six thématiques, soit indicateurs de structure, de services, de ressources financières et matérielles, de ressources humaines, de soins pharmaceutiques et d’évaluation des pratiques (tableau I).
Tableau I Six thématiques utilisées pour les indicateurs de pratique pharmaceutique
En premier lieu, une revue de l’actualité a permis de déterminer les éléments clés comportant un intérêt pour les chefs de départements de pharmacie, leur équipe de gestion et les membres du département. Ce suivi de l’actualité a été mené au moyen de Googlemd, Google Scholarmd, des principaux journaux canadiens, des sites Web des principaux organismes et associations liés à l’exercice de la pharmacie au Canada et du site Web Profession Santé. De plus, chaque fois que cela est possible, les travaux en relation avec notre sujet menés par l’Unité de recherche en pratique pharmaceutique (URPP) font l’objet de la discussion.
En deuxième lieu, le recensement des faits saillants de l’enquête sur la pharmacie hospitalière canadienne de 2013–2014 mené auprès des chefs de départements de pharmacie a eu lieu selon les six thématiques. À la différence de la revue de la pratique québécoise réalisée en 2011–20121, les résultats présentés ici mettent en évidence la valeur moyenne à l’échelle du Canada (y compris les données du Québec), les valeurs moyennes minimales et maximales par région et les valeurs québécoises. De plus, les valeurs québécoises des sondages précédents sont présentées chaque fois qu’il est possible de le faire (2011–2012 ou 2009–2010)3. Une binette (emoticon) indique si la pratique au Québec est neutre, favorable ou défavorable par rapport aux données canadiennes (écart de plus de 3 %).
L’enquête sur la pharmacie hospitalière canadienne de 2013–2014 portait sur tous les établissements de santé canadiens comprenant au moins 50 lits de courte durée. Les établissements à vocation ultraspécialisée unique (p. ex. psychiatrie, oncologie, soins de longue durée) en étaient exclus à l’exception de la pédiatrie. Afin de tenir compte de différences inhérentes à la prise en charge de la patientèle pédiatrique, le Rapport canadien présente un chapitre distinct sur le sujet. Dans l’enquête de 2013–2014, les établissements de santé étaient réputés à vocation universitaire s’ils étaient membres del’Association canadienne des institutions de santé universitaires du Canada4. Au Québec, ces établissements œuvrent en relation avec l’un des réseaux universitaires intégrés de santé5. Les résultats de l’enquête de 2013–2014 portent sur l’état prévalant au sein des établissements québécois au 31 mars 2014, c’est-à-dire avant l’entrée en vigueur du projet de loi 10 modifiant l’organisation et la gouvernance du réseau de la santé et des services sociaux, notamment par l’abolition des agences régionales6.
De plus, pour la seconde fois, les pharmaciens et les assistants techniques en pharmacie (ATP) ont été invités à donner leur opinion sur les principaux enjeux de la pratique pharmaceutique par un sondage électronique7,8. En troisième lieu, les faits saillants de l’enquête menée auprès des pharmaciens ont été comparés aux réponses données par les chefs de département. Les résultats complets de ces deux enquêtes menées auprès des pharmaciens et des ATP feront l’objet de publications complémentaires.
Pour commencer, un résumé des nouvelles pertinentes de l’actualité internationale, nationale et locale permettra de comprendre les enjeux entourant l’exercice de la pharmacie.
Il existe plusieurs grandes associations pharmaceutiques dans le monde. La Fédération internationale pharmaceutique (FIP) comptait 132 membres corporatifs en 2014, dont le Canada par l’entremise de la Canadian Pharmacists Association9. Elle représente plus de trois millions de pharmaciens et de chercheurs à l’échelle mondiale. En 2013–2014, la FIP a notamment publié un énoncé de position sur la contrefaçon de médicaments10, des initiatives pharmaceutiques en matière de contrefaçon de médicaments11, un logiciel de gestion de pictogrammes facilitant la formation et le conseil aux patients12, du matériel soutenant la mise en valeur de la Journée du pharmacien (le 25 septembre de chaque année)13, le serment du pharmacien14, le code d’éthique du pharmacien15,16, un standard de pratique sur le rôle du pharmacien en santé de la mère, du nouveau-né et de l’enfant17. Rappelons que la FIP comporte une section hospitalière depuis 195718, dont un portail consacré aux membres.
L’European Association of Hospital Pharmacists (EAHP), fondée en 1972, regroupe les pharmaciens hospitaliers de la communauté européenne. Peu connue des pharmaciens hospitaliers québécois, elle organise notamment un congrès hospitalier annuel, publie le European Journal of Hospital Pharmacy (EJHP) et mène tous les quatre ans un sondage sur la pratique pharmaceutique hospitalière. La dernière édition de son enquête a été publiée en 2010 sous forme de six articles thématiques, et les pharmaciens hospitaliers ont été à nouveau sondés à l’hiver 201519. En 2012, pour son quarantième anniversaire, l’EAHP a publié un ouvrage historique20. L’EAHP comporte aussi un recueil de ses énoncés et politiques en ligne21, y compris un recueil de données entourant la spécialisation en pharmacie22. On peut aussi consulter le portail Pharmine, un projet sur la formation de pharmaciens en Europe. Ce portail offre notamment un portrait détaillé de la formation dans chaque pays23.
En France, il faut notamment mentionner le Syndicat national qui regroupe les pharmaciens des hôpitaux monoappartenants et universitaires, les assistants et les attachés de tous les types d’établissements (SYNPREFH), qui tient notamment un congrès tous les ans (Hopipharm) 24,25. Le Syndicat national des pharmaciens praticiens hospitaliers et praticiens hospitaliers universitaires (SNPHPU) tient aussi un congrès annuel (Rencontres convergences santé hôpital) à l’automne26. En outre, la Société française de pharmacie clinique (SFPC) tient aussi un congrès périodique27.
Aux États-Unis, l’American Society of Hospital Pharmacists (ASHP) (devenue l’American Society of Health-System Pharmacists) publiait en 1955 Mirror to Hospital pharmacy, un rapport pivot ayant contribué très significativement au développement de la pharmacie hospitalière28. Il faut lire l’éditorial de Scheckelhoff témoignant des progrès réalisés en pharmacie hospitalière à l’occasion de ce 50e anniversaire29. Il est aussi intéressant de rappeler que l’Association des pharmaciens des établissements de santé du Québec (A.P.E.S.) a célébré son cinquantième anniversaire trois ans plus tôt30. Enfin, l’American College of Clinical Pharmacy (ACCP) a également réalisé plusieurs initiatives qui sont discutées dans les sections se rapportant aux thématiques de structure et de soins.
L’exercice de la pharmacie repose principalement sur l’accès au médicament et à la technologie pharmaceutique afférente. Il est étonnant de constater les nombreuses difficultés pharmaceutiques auxquelles sont confrontés plusieurs pays et acteurs de la santé. De plus en plus de pharmaciens québécois, exerçant en officine ou en établissements de santé, contribuent à des missions humanitaires dans le domaine de la santé. Il existe un nombre relativement limité d’outils qui soutiennent ces initiatives. Médecins sans frontières produit en quelques langues une copie électronique de son Guide clinique et thérapeutique31 ainsi qu’un guide pratique d’utilisation des médicaments essentiels32. Le National Department of Health d’Afrique du Sud propose notamment une édition de son ouvrage en ligne comme guide thérapeutique et médicaments essentiels en Afrique33.
En outre, Bussières et coll. ont publié trois articles pivots entourant leur mission humanitaire en Haïti en collaboration avec la Croix-Rouge canadienne et le CHU Sainte-Justine34–36. Ces articles précisent notamment les modalités entourant la contribution potentielle de Health Partners International of Canada, un regroupement de fabricants de médicaments canadiens soutenant les dons en médicaments lors de missions humanitaires. Il faut aussi souligner la contribution de Collaboration Santé Internationale (CSI) qui compte aussi quelques pharmaciens québécois37. Les pharmaciens hospitaliers québécois qui s’intéressent à l’aide humanitaire peuvent notamment contacter l’organisation Pharmaciens sans frontières – Canada qui demeure encore active avec des missions notamment en Haïti, au Mali et en Ouganda38. Notons enfin que la Faculté de pharmacie de l’Université de Montréal collabore à ces missions par l’entremise de stages humanitaires dans le cadre des stages à thématique optionnelle (STOP). Un cours à option portant sur « Le pharmacien et l’aide humanitaire »39 est offert et est obligatoire avant la participation à ce stage facultatif. Les étudiants en pharmacie de l’Université Laval ont organisé en 2012 une activité de financement (p. ex. défilé de mode) pour soutenir Pharmaciens sans frontières – Canada40.
En novembre 2011, le Sénat du Canada a adopté un ordre de renvoi autorisant le Comité sénatorial permanent des affaires sociales, des sciences et de la technologie visant « à examiner les produits pharmaceutiques sur ordonnance au Canada et à en faire rapport »41. Cette étude comporte quatre phases et autant de rapports.
Trois de ces quatre rapports ont été publiés jusqu’à maintenant, soit celui sur l’infrastructure des essais cliniques au Canada en novembre 201242 (12 recommandations), celui sur le suivi après l’approbation, effectué pour assurer l’innocuité et l’efficacité des médicaments (19 recommandations)43 en mars 2013 et celui sur l’emploi non conforme à l’étiquette (18 recommandations) en janvier 201444. Fait étonnant, un nombre très limité de pharmaciens ont été invités à participer aux audiences, par exemple un représentant de l’Association des pharmaciens du Canada et de l’Association nationale des organismes de réglementation en pharmacie (ANORP), mais aucun représentant des pharmaciens hospitaliers n’a été invité. Il s’agit de lectures incontournables pour bien saisir les enjeux inhérents à la recherche et à la mise en marché de médicaments au Canada.
Ces trois premiers rapports illustrent tous les enjeux inhérents à ces domaines dans le cadre des établissements de santé. Le tableau II présente un profil synthèse des recommandations, dont le nombre, la nature et la complexité des changements à apporter à notre cadre juridique et à nos pratiques afin de mieux encadrer le médicament sur le marché canadien. On retient notamment de ces trois rapports les éléments suivants:
Tableau II Profil synthèse des recommandations des trois premiers rapports du Comité sénatorial permanent des affaires sociales, des sciences et de la technologie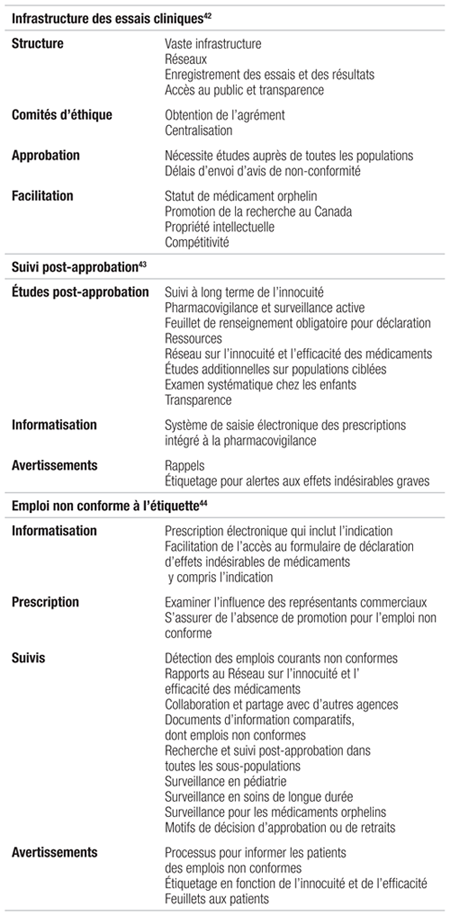
Le comité demande au gouvernement fédéral d’assumer un rôle plus important dans les questions de recherche sur les médicaments et d’utilisation des médicaments;
La transparence est un enjeu clé, et on vise un accès accru aux renseignements utiles aux patients, tant dans les feuillets de renseignements que dans les sites en ligne;
Les enfants sont reconnus comme étant une population vulnérable, pour qui il est d’autant plus important de surveiller l’utilisation de médicaments;
Le Réseau sur l’innocuité et l’efficacité des médicaments à mettre en place devrait jouer un rôle primordial dans le suivi des utilisations de médicaments.
En octobre 2014, la Loi visant à protéger les Canadiens contre les drogues dangereuses (appelée Loi de Vanessa, du nom de Vanessa Young, fille du député d’Oakville en Ontario, décédée en 2000 d’une crise cardiaque alors qu’elle était traitée avec le cisapride) modifie la Loi sur les aliments et drogues pour ce qui est de la déclaration des réactions indésirables par les établissements de soins de santé45.
Ces mesures visent à accroître la capacité de Santé Canada de recueillir de l’information sur l’innocuité après la mise en marché de produits thérapeutiques et de prendre des mesures adéquates lorsqu’on découvre un risque grave pour la santé. La nouvelle loi s’applique aux produits thérapeutiques, y compris aux médicaments d’ordonnance et aux médicaments en vente libre, vaccins, thérapies géniques, cellules, tissus et organes, ainsi qu’aux instruments médicaux, mais elle ne s’applique pas aux produits de santé naturels. La nouvelle loi permet notamment au gouvernement:
« d’exiger une surveillance étroite, notamment la déclaration des réactions indésirables aux médicaments par les établissements de soins de santé;
d’exiger le rappel des produits thérapeutiques dangereux;
d’imposer de nouvelles sanctions sévères pour les produits dangereux, y compris des peines d’emprisonnement et de nouvelles amendes pouvant atteindre 5 millions de dollars par jour au lieu de 5 000 dollars comme actuellement;
de laisser aux tribunaux la latitude d’imposer des amendes encore plus fortes si les infractions sont intentionnelles;
d’obliger les sociétés pharmaceutiques à réviser les étiquettes pour que les renseignements sur les risques soient clairs, y compris de mettre à jour, s’il y a lieu, les mises en garde pour les enfants;
d’obliger les sociétés pharmaceutiques à soumettre les produits à des essais plus poussés, notamment lorsque des problèmes sont constatés pour certaines populations à risque comme les enfants »45.
En établissement de santé, ces changements législatifs rappellent l’importance d’avoir un mécanisme transversal de gestion de la pharmacovigilance au sein de chaque département de pharmacie.
Le Conseil des académies canadiennes (CAC) « est un organisme indépendant à but non lucratif qui soutient la réalisation, par des experts, d’évaluations indépendantes basées sur des données probantes et qui font autorité, afin de contribuer à éclairer l’élaboration des politiques publiques canadiennes. Le CAC a pour champ d’action la “science” au sens large, ce qui englobe les sciences naturelles, les sciences sociales, les sciences de la santé, ainsi que le génie et les sciences humaines. Fondé en début de 2005, le CAC se compose d’un conseil des gouverneurs, d’un comité consultatif scientifique et d’un secrétariat. Le CAC met à profit le capital intellectuel de ses trois académies membres – la Société royale du Canada (SRC), l’Académie canadienne du génie et l’Académie canadienne des sciences de la santé »46.
La CAC a mandaté un comité de 14 experts en produits thérapeutiques pour les nourrissons, les enfants et les adolescents, qui a publié en 2014 le rapport Améliorer les médicaments pour enfants au Canada47.
Le comité48 a fait cinq constats:
« Les enfants prennent des médicaments, dont un grand nombre n’ont pas fait la preuve de leur innocuité et de leur efficacité pour l’usage auquel ils sont destinés »47;
« Les enfants réagissent aux médicaments différemment des adultes; les médicaments doivent donc faire l’objet d’études chez les enfants et être formulés pour les enfants »47;
« Il est toujours possible d’étudier les médicaments sur des enfants, et cela est dans leur meilleur intérêt »47;
« Aux États-Unis et dans l’Union européenne, la recherche sur des médicaments pédiatriques est encouragée, obligatoire et surveillée selon des modalités qui constituent des leçons utiles pour le Canada »47;
« La recherche sur les médicaments pédiatriques constitue un atout du Canada, mais elle doit être renforcée et bénéficier d’une capacité et d’infrastructures durables pour réaliser son plein potentiel »47.
Ce rapport rappelle l’importance d’assurer un encadrement spécifique des soins des enfants, peu importe la mission de l’établissement et d’encourager un pharmacien de l’équipe à développer des compétences et des aptitudes pour le traitement de cette patientèle.
Notons plusieurs travaux de l’URPP auprès de la patientèle pédiatrique, dont une revue documentaire exhaustive sur la recherche en pédiatrie49. L’URPP a également développé un score du risque d’effets indésirables médicamenteux par médicament50. De plus, une étude réalisée dans deux établissements mère-enfant à Montréal et à Paris a souligné l’absence de médicaments pédiatriques51. Enfin, une étude a constaté que l’utilisation d’échantillons de médicaments en établissements de santé demeure problématique52.
Le document Vers une politique rationnelle d’assurance-médicaments au Canada, réalisé avec le soutien de la Fédération canadienne des syndicats d’infirmières et d’infirmiers et publié en 2014, met en relief quatre réformes concrètes permettant d’améliorer l’accès aux médicaments sur ordonnance53. Ainsi, cette réflexion « demande aux gouvernements, assureurs, décideurs et compagnies pharmaceutiques de reconnaître l’échec du système hybride actuel qui sert à financer l’achat des médicaments sur ordonnance »53.
Cette réflexion « illustre clairement comment le système actuel est injuste et inéquitable. De plus, il s’accompagne de gaspillage, notamment frais administratifs excessifs, subventions à caractère fiscal et traitements coûteux et inutiles. Dans un tel contexte, une réforme n’est pas une mesure radicale mais plutôt un choix national responsable et impératif »53. Alors que ce chercheur propose la mise en place d’un régime universel canadien d’assurance-médicaments, on assiste plutôt à une fragmentation des services et soins pharmaceutiques spécialisés, tant aux États-Unis qu’au Canada. En établissement de santé, cette fragmentation des services pharmaceutiques en officine est une menace pour la continuité des soins et pour le transfert efficace de patients de l’établissement à leur domicile.
Depuis le 30 juin 2012, le gouvernement du Canada a réduit très sensiblement la couverture en médicaments du Programme fédéral de santé intérimaire54. Ce programme offre en matière de soins de santé une protection limitée, temporaire et financée par des fonds publics aux personnes qui ne sont pas admissibles à l’assurance maladie provinciale ou territoriale, dont les personnes protégées, y compris les réfugiés réinstallés, les demandeurs d’asile et certains autres groupes.
En réponse à ces changements, le gouvernement du Québec a pris la décision d’accepter temporairement d’assumer le prix de certains médicaments qui ne sont plus couverts55. La décision de réduire la couverture de ces patients relève toutefois des tribunaux, et le gouvernement fédéral a dû mettre en place des mesures temporaires en attendant la décision finale56. En établissement de santé, ces tergiversations juridiques entre les deux paliers de gouvernements complique le transfert de certains patients hospitalisés vers la communauté et peuvent amener les départements de pharmacie à offrir un service supplémentaire au patient en dispensant les médicaments et en assumant certaines dépenses afin d’assurer un transfert sécuritaire ou encore à faire appel à des programmes de compassion offerts par l’industrie pharmaceutique.
Le Centre canadien de lutte contre les toxicomanies a publié en novembre 2014 un rapport sur les troubles liés aux substances utilisées dans les services hospitaliers57. On peut lire qu’en 2011, « environ 1,2 % des séjours à l’hôpital résultaient d’un diagnostic principal de troubles liés aux substances [TLS]. Depuis 2011, les TLS qui accaparent les plus grandes ressources hospitalières, au chapitre du nombre de séjours, du nombre de jours passés à l’hôpital et des coûts, sont ceux liés à l’alcool, aux opiacés, aux cannabinoïdes, à la cocaïne et à d’autres stimulants »57.
Dans son bulletin l’Interaction de janvier 2015, l’Ordre des pharmaciens du Québec (OPQ) est revenu sur le reportage publié dans le quotidien La Presse d’octobre où un journaliste s’est procuré sans trop de difficultés des opiacés dans plusieurs pharmacies à partir notamment de photocopies d’ordonnances falsifiées58. L’OPQ a rappelé les obligations de vigilance, dont le recours systématique au dossier patient, y compris le Dossier de santé du Québec. En établissement de santé, ces documents rappellent l’importance d’assurer une gestion en temps réel des alertes reçues de l’OPQ, afin de prévenir la prescription et l’administration à l’urgence d’opiacés par voie parentérale ou orale aux patients ciblés par les alertes de l’OPQ.
La crise humanitaire entourant la maladie à virus Ebola dans plusieurs pays africains a à nouveau confronté les établissements de santé de plusieurs pays occidentaux à leur capacité de prise en charge de cas contagieux comportant un risque élevé de décès. La crise a mobilisé les organisations internationales59,60, les autorités gouvernementales61–64, les agences et les directions de santé publique65,66, les sociétés savantes67, les établissements de santé et le personnel soignant. Il faut souligner les difficultés qu’ont les établissements de santé à établir une liste des médicaments utiles ainsi qu’à colliger les renseignements pertinents lors d’un approvisionnement urgent. Bien que les professionnels retrouvent de l’information générale publiée sur les sites Web de Santé Canada et de la Food and Drug Administration (FDA), aucun de ces documents de référence n’offre d’information spécifique concernant les médicaments nécessaires au traitement des surinfections qui peuvent accompagner la maladie à virus Ebola. En dépit des incertitudes scientifiques entourant les médicaments évoqués pour le traitement de cas réel, ni Santé Canada, ni le Programme d’accès spécial de l’organisme n’ont été en mesure, jusqu’à maintenant, de publier une liste de médicaments critiques destinée aux pharmaciens hospitaliers canadiens, si bien que chaque établissement doit chercher lui-même l’information afin de parer à un cas éventuel.
La loi concernant les soins de vie a été sanctionnée à l’Assemblée nationale le 10 juin 2014 et entrera en vigueur en décembre 201568. La Loi encadre notamment les droits, l’organisation et l’encadrement relatifs aux soins de fin de vie, dont les soins palliatifs offerts aux personnes en fin de vie et l’aide médicale à mourir. De plus, la loi encadre la mise en place du régime des directives médicales anticipées.
L’OPQ a déposé en septembre 2013 un mémoire à la Commission de la santé et des services sociaux, comprenant 14 propositions et recommandations69. Fait étonnant, le rapport Mourir dans la dignité publié précédemment en mars 2012 ne faisait aucunement état du pharmacien et de son rôle, pourtant les soins de fin de vie reposent en bonne partie sur l’utilisation de certains médicaments dispensés et suivis par le pharmacien. En établissement de santé, ces changements législatifs influenceront aussi l’organisation des soins palliatifs auxquels participent de nombreux pharmaciens.
Au Québec, la revue professionnelle Québec Pharmacie a souligné son 60e anniversaire en décembre 2013. Dans le cadre de cet anniversaire, l’équipe de l’URPP a été étroitement associée aux travaux de recherche et de production d’un numéro souvenir, d’un article synthèse70 et de deux articles complémentaires permettant d’explorer l’évolution du contenu scientifique de trois chroniques, de 1963 à nos jours71.
Le Pharmactuel existe depuis 1969. Il était alors nommé Bulletin d’information30. De plus, nous sommes heureux de constater que la revue est également consultée par des patients, comme en témoigne l’expérience de Mme Sylvie Carle72.
Alors que le Pharmactuel a abandonné dernièrement sa version papier, Québec Pharmacie et le Journal canadien de la pharmacie hospitalière ont aussi mis fin à leur version papier le 1er janvier 2015, signe que l’électronique prend le dessus sur les versions plus matérielles.
L’éthique est au cœur des préoccupations des pharmaciens hospitaliers. Les congrès annuels de 2005 ainsi que le séminaire administratif de l’A.P.E.S. portaient notamment sur cette thématique73,74. Dans la foulée de ces réflexions, l’A.P.E.S. s’est dotée en 2004 d’un cadre de réflexion sur les conflits d’intérêt menaçant le pharmacien d’établissement75, d’un code d’éthique des administrateurs en 201476, d’un code d’éthique des membres de comités, de groupes de travail et de regroupements de pharmaciens experts en 201177, d’un code d’éthique des employés en 201178, et d’une politique de gestion des commandites et des conflits d’intérêt en 201479. Il faut aussi souligner que le Congrès annuel de la table des chefs de départements de pharmacie du Montréal métropolitain est organisé sans financement externe depuis 2012.
Dans le cadre des travaux de l’URPP et de la contribution à l’enseignement de la législation à la Faculté de pharmacie de l’Université de Montréal, un blogue sur la législation et les systèmes de soins a été mis en place en août 201480,81. Il est le fruit de travaux préparatoires menés par des étudiants de la Faculté de pharmacie dans le cadre de stages à thématique optionnelle. On y trouve une bibliothèque idéale, desconsignes entourant les citations juridiques, des hyperliens pertinents et un résumé commenté des décisions juridiques concernant le pharmacien canadien. Notons aussi la publication de la 10e édition de l’ouvrage Législation et systèmes de soins82. Cet ouvrage est utilisé pour l’enseignement de la législation au premier et deuxième cycle des facultés de pharmacie de l’Université de Montréal et de l’Université Laval.
De plus, l’équipe de l’URPP a procédé à la transformation de la Société d’histoire de la pharmacie (Québec) amorcée en 2011, étant donné l’enregistrement au registre des entreprises d’une seconde Société d’histoire à la Faculté de pharmacie de l’Université Laval. En avril 2013, nous avons donc renommé le blogue « Histoire de la pharmacie au Québec, une initiative de l’URPP ». Le blogue comporte une bibliothèque idéale, un dictionnaire d’histoire de la pharmacie québécoise, un fil du temps. On y a notamment raconté l’histoire entourant les journaux pharmaceutiques et parapharmaceutiques durant près d’une année83.
Il faut aussi mentionner la présence en ligne de nombreux pharmaciens qui s’activent dans la blogosphère, dont les blogues suivants: l’OPQ84, l’Association québécoise des pharmaciens propriétaires85, Profession santé, et celui de Marc parent86, d’Olivier Bernard le PharmaCHien87, de Marc-Olivier Girard88, de Jean-Yves Dionne89, du PharmaBlogue90 et de l’URPP91.
Enfin, dans le cadre des travaux de l’URPP, on note une revue documentaire portant sur les outils, les comportements et l’exercice professionnel en ligne. Cette revue documentaire est notamment utilisée à la Faculté de pharmacie de l’Université de Montréal comme lecture préalable à la signature d’un code de bonne conduite en ligne par tous les étudiants de 1er cycle au doctorat professionnel et de 2e cycle en maîtrise en pharmacothérapie avancée92.
Depuis 2013–2014, il faut également noter les éléments suivants entourant les travaux de l’OPQ. Dans ses bulletins périodiques l’Interaction, l’OPQ a commenté de nombreux sujets, dont le Programme d’inspection de 2014–201593, la mise en place du comité de révision du Code de déontologie des pharmaciens et la révision du Code médicament94, le suivi donné aux programmes de fidélisation de l’industrie pharmaceutique, la publication d’un énoncé de position sur l’allaitement maternel et l’alimentation du nourrisson95, la mise à jour du Guide d’accueil du nouveau pharmacien96, le palmarès des dix questions pratiques le plus souvent posées97, un rappel sur la méthadone98, un rappel sur les piluliers99, la prise en charge des personnes âgées100, des précisions entourant le droit de substituer et la présence du paraphe du prescripteur101 et un mémoire relatif au projet de loi 49 visant la Loi sur les chimistes professionnels et le recours aux microméthodes102. Notons que l’OPQ, conjointement au Fonds d’assurance en responsabilité professionnelle de l’OPQ, a aussi publié un bulletin spécifique sur les piluliers103.
Les faits saillants de l’enquête sur la pharmacie hospitalière canadienne de 2013–2014 menée auprès des chefs de départements de pharmacie ont été regroupés selon six thématiques, soit structure, services, ressources financières et matérielles, ressources humaines, soins pharmaceutiques et évaluation des pratiques. Des manchettes spécifiques à chaque thématique sont abordées dans la mise en contexte et sont suivies de la présentation et d’un bref commentaire des résultats de l’enquête.
En 2013–2014, 170 chefs de départements de pharmacie à travers le pays ont participé au sondage, dont 26 % (45/170) provenaient du Québec. Il s’agit d’un taux de participation similaire au poids du nombre de personnes interrogées à travers le pays (c.-à-d. 28 %, 60/217). On note aussi un taux similaire de participation des sondés québécois au cours des deux dernières enquêtes à raison de 75 % (45/60) en 2013–2014 et 73 % (46/63) en 2011–20121. Des 170 participants canadiens, 42 provenaient d’établissements de santé à vocation universitaire (dont 12 au Québec) et sept provenaient d’établissements de santé à vocation pédiatrique (dont deux au Québec).
L’enquête canadienne a permis de recueillir des données pour un total de 24 949 lits au Québec en 2013–2014 contre 22 362 lits en 2011–2012. De ceux-ci, il y avait 14 046 lits de courte durée (de 52 à 1725 lits par établissement) et 10 913 lits de longue durée (de 20 à 1250 lits par établissement). Cette hausse du nombre de lits représentés dans l’enquête est liée à la variation de la nature des personnes sondées. Notons que les établissements dont une partie des lits était consacrée à des patients hébergés ont été inclus dans cette enquête, mais les établissements consacrés uniquement à des séjours de longue durée en étaient exclus (c.-à-d. au Québec, les centres hospitaliers de soins de longue durée [CHSLD] qui ne sont pas associés à un centre de santé et de services sociaux [CSSS]).
Les données québécoises représentaient 6 448 235 jours-présence (un jour-présence correspond à une journée d’hospitalisation par patient), dont 63 % des jours-présence étaient de courte durée. Le taux d’occupation moyen était de 93 % au Québec contre 94 % au Canada, pour une durée moyenne de séjour de courte durée de 7,9 jours au Québec contre 7,2 jours au Canada.
Un indicateur de structure aide à décrire et à comparer l’organisation des services et soins pharmaceutiques au sein d’un établissement de santé. L’élection d’un gouvernement libéral majoritaire en avril 2014 et l’arrivée du Dr Gaétan Barrette à la tête du ministère de la Santé et des Services sociaux ont pavé la voie à une révision majeure des programmes et à une réforme importante du système de santé québécois, dont la mise en place d’une commission permanente de révision des programmes104.
Le projet de loi modifiant l’organisation et la gouvernance du réseau de la santé et des services sociaux, notamment par l’abolition des agences régionales (projet de loi 10), présenté le 25 septembre 2014, propose une modification de « l’organisation et de la gouvernance du réseau de la santé et des services sociaux par l’intégration régionale des services de santé et des services sociaux, la création d’établissements à mission élargie et l’implantation d’une gestion à deux niveaux hiérarchiques, afin de favoriser et de simplifier l’accès aux services pour la population, de contribuer à l’amélioration de la qualité et de la sécurité des soins et d’accroître l’efficience et l’efficacité de ce réseau »6. Outre l’abolition des agences régionales, le projet « prévoit pour chaque région socio-sanitaire, un établissement régional issu de la fusion de l’agence de la santé et des services sociaux et de l’ensemble des établissements publics de la région, sauf pour la région de Montréal, où le nombre d’établissements régionaux prévu est de cinq, auxquels s’ajoutent quatre établissements suprarégionaux »6.
L’A.P.E.S. a présenté un mémoire à la Commission de la santé et des services sociaux en novembre 2014, comportant 16 propositions. En établissement de santé, cette réforme majeure des structures combinée aux contraintes financières décrites ci-après sont susceptibles de paralyser certaines actions, notamment la reconnaissance d’une première spécialité en pharmacothérapie avancée, le rehaussement de la formation du personnel technique et les phases IV et V du projet sur les systèmes automatisés et robotisés de médicaments (SARDM). Si l’ouest du pays a procédé à la régionalisation de ses structures de soins dans les dix dernières années, le Québec emboîte le pas. Difficile de dire si ces changements administratifs auront de véritables retombées sur la prestation des services et soins pharmaceutiques. Il serait toutefois intéressant d’observer les réactions entourant la régionalisation amorcée en Alberta dans les années quatre-vingt-dix, les difficultés, les enjeux et surtout les échecs105.
Dans une perspective de contrôle des dépenses de l’État et d’infléchissement de la hausse des dépenses, le projet de loi sur la gestion et le contrôle des effectifs des ministères, des organismes et des réseaux du secteur public ainsi que des sociétés d’État (projet de loi 15), présenté le 9 octobre 2014, « établit des règles de gestion et de contrôle des effectifs des organismes publics visant principalement à suivre et à encadrer leur évolution. Plus particulièrement, il permet au Conseil du trésor et au ministre responsable de chaque organisme public d’obtenir des renseignements concernant l’effectif des organismes, notamment par des mécanismes de dénombrement et de planification »106. Outre le dénombrement des organismes publics, le projet permet un contrôle de l’effectif des organismes publics pour chaque période déterminée par le Conseil du trésor, y compris des pouvoirs de vérification et de sanction.
En établissement de santé, ce projet ne doit pas contribuer à un gel de l’embauche, compte tenu de la pénurie qui sévit dans les départements de pharmacie. Dans les établissements de santé, on compte un nombre très limité de pharmaciens et d’assistants techniques en pharmacie par rapport à l’ensemble du personnel soignant, malgré les responsabilités qui sont confiées au département de pharmacie pour la gestion sécuritaire du circuit du médicament et la prestation de soins directs aux patients. Comme nous le verrons plus loin, le Québec accuse un retard certain dans plusieurs domaines par rapport au reste du pays, et l’application paramétrique du gel d’embauches ou de restrictions financières contribuera à accroître ces écarts législatifs, normatifs et d’agrément.
Il faut aussi mentionner le projet de loi favorisant l’accès aux services de médecine de famille et de médecine spécialisée et modifiant diverses dispositions législatives en matière de procréation assistée (projet de loi 20), présenté le 28 novembre 2014107. Le projet a pour but d’optimiser l’utilisation des ressources médicales et financières du système de santé afin d’améliorer l’accès aux services de médecine de famille et de médecine spécialisée. Bien que ce projet n’ait pas d’incidence directe sur la pratique des pharmaciens hospitaliers, il peut alimenter la réflexion sur les critères de hiérarchisation des programmes de soins et sur l’accès aux pharmaciens en établissement de santé.
Le projet de loi concernant principalement la mise en œuvre de certaines dispositions du discours sur le budget du 4 juin 2014 et visant le retour à l’équilibre budgétaire en 2015–2016 (projet de loi 28) a été présenté le 26 novembre 2014108. Ce projet permet notamment au ministre de la Santé et des Services sociaux, « avant l’inscription d’un médicament à la liste des médicaments dont le coût est garanti par le régime général d’assurance médicaments, de conclure une entente d’inscription avec le fabricant de ce médicament, [il] autorise le gouvernement à étendre les garanties du régime général d’assurance médicaments aux services pharmaceutiques déterminés par [le] règlement et confère au ministre, pour une période limitée et en certaines circonstances, le pouvoir de prévoir ou de modifier les modalités de rémunération applicables aux pharmaciens »108.
Ce projet comporte des réductions budgétaires de 130 millions à 170 millions de dollars affectant les revenus des pharmaciens communautaires (une estimation de perte de revenu de 100 000 $/pharmacie) combinées à l’entrée en vigueur, 60 jours après la sanction du projet, des dispositions de la loi 41 sanctionnée en décembre 2011109–111.
L’ensemble de ces projets de loi reçoit, de façon générale, un appui modéré de la population et des médias112, mais beaucoup plus faible de la part des représentants des fédérations médicales et pharmaceutiques113; d’autres reconnaissent l’urgence de la mise en place d’une l’interdisciplinarité accrue et particulièrement du rôle accru des pharmaciens114. Il est trop tôt pour déterminer les conséquences de ces changements sur les structures, l’organisation des services et soins pharmaceutiques et le financement des établissements de santé. Peu importe les fusions réalisées, il est essentiel pour nous de préserver la légitimité des chefs de départements de pharmacie, et la régionalisation envisagée ne devrait pas faire porter à une trentaine de chefs de département seulement la responsabilité de tous ces sites et installations comportant des circuits du médicament complexes et devant s’adapter à la réalité de chaque établissement.
Dans un exercice de vérification de l’optimisation des ressources indépendant du Commissaire à la santé et au bien-être, le vérificateur général du Québec s’est intéressé aux médicaments et services pharmaceutiques en 2013–2014115. Il a formulé six constats:
« les groupes d’approvisionnement intègrent peu leurs actions (...);
les établissements vérifiés ont mis peu de mesures en place pour minimiser les effets liés aux ruptures d’approvisionnement (...);
des médicaments non recommandés par l’Institut national d’excellence en santé et en services sociaux ou non homologués par Santé Canada sont inscrits sur la liste locale des établissements vérifiés (...);
les établissements effectuent peu de contrôles après l’administration des médicaments (...);
la gestion du circuit du médicament (approvisionnement, prescription, préparation et distribution, administration) comporte des lacunes (...);
et le Ministère n’a pas fixé d’orientations à l’égard de la main-d’œuvre »115.
Le Vérificateur a également formulé les 12 recommandations suivantes:
« Recommandations au Ministère:
1. Mettre en place des mécanismes pour assurer le suivi des prix des médicaments payés par les établissements.
2. Agir pour favoriser la mise en commun par les établissements d’outils d’aide à la décision et de suivi de l’utilisation des médicaments.
3. Établir des orientations relatives à la main-d’œuvre en pharmacie d’établissement, notamment quant à l’offre de services et à la hiérarchisation des services pharmaceutiques en fonction des besoins, et en faire le suivi.
Recommandations aux établissements vérifiés
4. Respecter le cadre réglementaire concernant l’attribution de contrats à deux fournisseurs.
5. Développer des mécanismes pour minimiser les effets des ruptures d’approvisionnement en médicaments.
6. Standardiser les processus décisionnels liés aux médicaments non inscrits sur la liste locale en conformité avec la réglementation, en améliorer la transparence à l’égard du public et respecter le cadre réglementaire concernant la liste locale.
7. Instaurer des contrôles a posteriori à l’égard de l’utilisation des médicaments et partager les outils mis en place à cette fin avec les autres établissements.
8. Suivre les stocks de médicaments de manière à pouvoir recenser les écarts, déterminer les principales causes de ceux-ci et agir afin de les réduire.
9. Poursuivre l’implantation des bilans comparatifs des médicaments en privilégiant les liens avec les pharmacies privées et en faire le suivi.
10. Déterminer une offre de services pharmaceutiques optimale en fonction du niveau d’activité, des spécialités et des patients pris en charge, laquelle indique notamment la hiérarchisation des services pharmaceutiques à offrir, les effectifs nécessaires et la répartition de ceux-ci.
11. Définir des indicateurs et des cibles de performance à l’égard du circuit du médicament et des départements de pharmacie et en effectuer un suivi périodique en se comparant notamment avec d’autres établissements.
12. Assurer l’application des mesures en place pour diminuer le risque de conflits d’intérêts et les possibilités d’influence de l’industrie pharmaceutique, et en effectuer le suivi »115.
Le ministère de la Santé et des Services Sociaux (MSSS) s’est engagé publiquement à répondre aux recommandations du Vérificateur général, en produisant notamment à l’été 2014 ses orientations sur la hiérarchisation des soins et services pharmaceutiques en établissement de santé116. Nul doute que les chefs de départements de pharmacie devraient s’assurer de la prise en compte des recommandations et de l’intégration des correctifs demandés par le Vérificateur général à leurs priorités départementales.
En ce qui concerne les indicateurs de structure, on note peu de changements au Québec depuis 2011–2012 (tableau III). Si certaines parties prenantes évoquent la nécessité d’accroître les heures d’ouverture afin d’offrir un circuit du médicament plus sécuritaire, la pénurie de ressources combinées aux contraintes financières rendent cette option peu réaliste à court et à moyen terme.
Tableau III Indicateurs de structure en pratique pharmaceutique au Canada en 2013–2014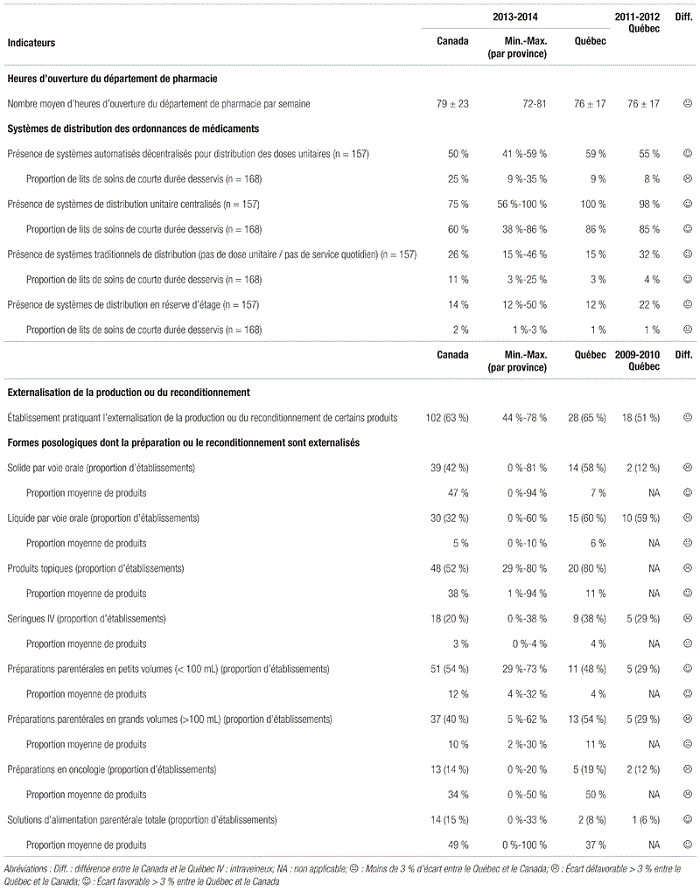
Ceci dit, la régionalisation envisagée devrait favoriser la capacité de production au sein du réseau de la santé et limiter le recours à l’externalisation de certaines activités de l’établissement de santé. En outre, des événements malheureux sont survenus aux États-Unis et au Canada, qui démontrent les dangers réels liés à l’externalisation et au flou de la règlementation concernant cette pratique. Environ les deux tiers des sondés québécois recourent à l’externalisation de la production ou du reconditionnement de certains produits. Avec la régionalisation annoncée, il est probable que le recours à l’externalisation diminuera, chaque région se dotant des infrastructures requises pour une production concertée sous la gouverne des établissements de santé. Soulignons l’adoption d’une prise de position de l’A.P.E.S. sur l’impartition de la distribution des médicaments en avril 2012117.
Selon la toponymie utilisée dans l’enquête de 2013–2014, on retrouve quatre types de modèles.
Modèle axé sur la distribution de médicaments: Dans un tel modèle, les pharmaciens s’occupent surtout de distribution de médicaments, et les services cliniques qu’ils assurent sont limités. La plupart des activités cliniques consistent en des interventions de la pharmacie dans le cadre de l’examen des ordonnances en pharmacie centrale.
Modèle non intégré de distribution de médicaments et de pratique clinique: Dans un tel modèle, les pharmaciens appartiennent à deux groupes. Le premier assure surtout des services de distribution de médicaments, et l’autre s’occupe avant tout de services cliniques. Les pharmaciens ayant surtout un rôle clinique n’ont guère de tâches de distribution des médicaments en pharmacie centrale ou satellite.
Modèle intégré de distribution de médicaments et de pratique clinique: Dans un tel modèle, presque tous les pharmaciens ont un certain dosage de responsabilités en matière de distribution de médicaments et de soins cliniques. Aux divers quarts de travail, il peut y avoir combinaison ou alternance d’activités de distribution de médicaments et de services cliniques.
Modèle axé sur la pratique clinique: Dans un tel modèle, presque tous les pharmaciens ont un rôle clinique à jouer et consacrent moins de 20 % de leur temps à la distribution de médicaments. Les techniciens de pharmacie ou les systèmes automatisés se chargent en grande partie des activités de distribution.
Au Québec, une majorité de pharmaciens hospitaliers exercent leur profession au chevet des patients. Sur le site de l’OPQ, on retrouve un descriptif détaillé du rôle du pharmacien d’établissement, de son expertise de pointe dans les cinq axes de la pratique pharmaceutique et de l’importance des soins pharmaceutiques118. Cette prépondérance de la pratique au chevet des patients est en phase avec le modèle proposé par l’ACCP119 et sa définition de la pharmacie clinique120. Soulignons aussi l’adoption d’une prise de position de l’A.P.E.S. en ce qui concerne la structure de gestion en pharmacie d’établissement121 et la prise de position entourant la présence de pharmaciens au sein des structures de soins de première ligne en juillet 2014122.
En ce qui concerne les modèles de pratique pharmaceutique, le Québec se distingue avec sa proportion plus élevée de pharmaciens et de lits ayant recours au modèle centré sur la pratique clinique, bien qu’il tire de l’arrière avec sa proportion plus élevée de lits et de pharmaciens ayant recours au modèle centré sur la distribution (tableau IV).
Tableau IV Modèles en pratique pharmaceutique au Canada en 2013–2014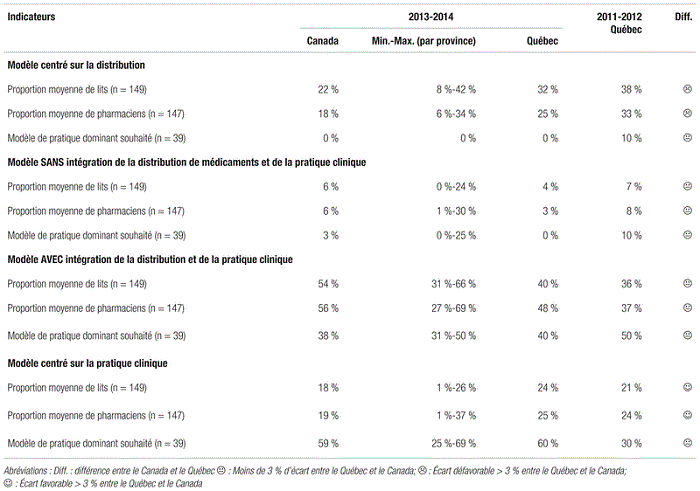
L’indicateur de services aide à décrire et à comparer la prestation des services pharmaceutiques au sein d’un établissement de santé.
En octobre 2005, le MSSS a publié le rapport du groupe de travail du SARDM. Le projet SARDM visait notamment à améliorer le circuit du médicament en établissement de santé par la dotation d’ensacheuses, de valideuses, de chariots pour la distribution unitaire, de cabinets automatisés décentralisés, de caméras numériques en soutien à la production et à la traçabilité, de pompes de remplissage, de logiciels de numérisation des ordonnances et d’autres technologies.
La phase I s’est achevée en 2010 et la phase II en 2012. La phase III s’est terminée en mars 2015. Il n’existe malheureusement pas de rapport synthèse public permettant de décrire les investissements réalisés, l’achèvement des implantations et le profil des technologies mises en place.
Dans le cadre de ses travaux, l’URPP s’est intéressé à l’ensemble des technologies susceptibles de soutenir le circuit du médicament et la prestation sécuritaire de services et de soins pharmaceutiques, dont les chariots de médicaments à l’étage123, les cabinets décentralisés automatisés124, les pompes intelligentes de perfusion de médicaments125 et les prescripteurs électroniques126,127.
Depuis notre dernière enquête, trois normes relatives à la préparation de médicaments ont été publiées par l’OPQ. La norme 2012.01, publiée en janvier 2012, présente un encadrement très structuré des préparations magistrales non stériles en pharmacie128. Comptant plus de 80 pages, la norme statue notamment sur la catégorisation des préparations, les conditions requises pour les préparations magistrales non stériles de médicaments et de médicaments dangereux, dont celles touchant le personnel, les politiques et procédures, l’habillement, les installations, les équipements, l’entretien, les registres, les formules maîtresses, les ingrédients, les stabilités, l’emballage, l’étiquetage, les dossiers-patients, l’entreposage, le transport, les rappels et les particularités. Ce cadre normatif place la barre beaucoup plus haut et limite le nombre de pharmacies d’officine susceptibles de se conformer à une ordonnance hospitalière de préparation magistrale non stérile, particulièrement pour les produits de catégories 2 et 3.
En avril 2014, deux autres normes relatives à la préparation de produits stériles non dangereux et dangereux en pharmacie ont été publiées129,130. Ces deux normes interpellent également tout le réseau de la santé, compte tenu des investissements requis dans les infrastructures, les conditions d’utilisation et les programmes d’assurance qualité. La régionalisation de l’organisation de la santé, combinée à la publication de ces normes, doit mener à une réflexion entourant l’optimisation des infrastructures de préparations stériles et non stériles en établissement de santé.
En plus des normes stériles de l’OPQ relatives aux médicaments dangereux, l’U.S. Pharmacopeial Convention prépare actuellement une nouvelle norme USP < 800 > pour les préparations de médicaments dangereux131. Le guide de Prévention – Manipulation sécuritaire des médicaments dangereux de l’Association paritaire pour la santé et la sécurité du travail du secteur affaires sociales (ASSTSAS) est également en cours de mise à jour, et l’URPP y participe activement132.
Cette mise à jour normative est opportune compte tenu notamment de l’éclosion de méningites fongiques survenues dans une vingtaine d’États américains en 2012–2013, ayant touché au moins 751 patients et causant 64 décès à la suite de la contamination de doses parentérales de stéroïdes133. Il faut aussi mentionner l’erreur de préparation de doses sous-thérapeutiques de sacs de cyclophosphamide et de gemcitabine survenue chez un pharmacien préparateur ontarien. Ce travail avait été donné en sous-traitance par un groupe d’achat hospitalier en 2012134. Le rapport d’analyse de cet événement sentinelle remis au ministre de la Santé ontarien en juillet 2013 comportait 12 recommandations. Parmi celles-ci figurent la nécessité d’accroître les balises contractuelles entourant les produits issus de préparations stériles, l’urgence de procéder à un encadrement juridique clair et bien connu des pharmaciens préparateurs, de leurs installations et de leurs pratiques.
Ces événements font écho aux travaux de l’URPP menés en 2004 et ayant clairement mis en évidence la nécessité de statuer sur un cadre juridique et normatif plus sécuritaire entourant les préparations magistrales de médicaments au Canada135–137. De plus, l’OPQ exige depuis plus d’une décennie que l’achat de préparations magistrales de médicaments par les pharmaciens québécois, d’officine ou d’établissement de santé, soit réalisé au Québec138. Cette exigence québécoise semble raisonnable compte tenu de la zone grise qui persiste autour du statut et de la certification de pharmaciens préparateurs produisant hors du Québec des « préparations commerciales » de médicaments.
Il est intéressant de souligner que les deux normes de préparations stériles adoptées par l’OPQ font actuellement l’objet d’une traduction en vue de leur adoption et de leur utilisation par l’Association nationale des organismes de réglementation en pharmacie, comme cela a été fait pour la norme 2012.01139.
À l’automne 2014, Santé Canada a amorcé une consultation entourant les préparations commerciales de médicaments140. Le document de travail note que « les préparations commerciales de médicaments se situent dans la zone grise qui se trouve entre la préparation traditionnelle et la fabrication; elles sont réalisées par des tiers supervisés par un pharmacien ou un autre praticien qualifié. Les préparations commerciales de médicaments sont souvent préparées en vrac, pour plusieurs patients simultanément, sans prescription écrite ni ordonnance d’un praticien de la santé. Puisque le patient n’est pas connu au moment de la préparation, il n’existe aucune relation directe entre le praticien qui effectue la préparation et le patient »140. La consultation vise notamment à établir une définition opérationnelle de préparation commerciale de médicaments et de déterminer tous les enjeux correspondant à cette problématique.
Enfin, notons quelques travaux de l’URPP en relation avec le circuit du médicament et les services pharmaceutiques. Une étude a permis de structurer un audit de l’organisation du circuit du médicament à l’étage par l’entremise d’une grille d’évaluation périodique du stockage et de la gestion des médicaments141 tandis qu’une autre démarche a permis d’établir la cartographie de plusieurs étapes réalisées dans les services de soins142. Nous avons aussi tenté de mieux comprendre les risques associés à l’utilisation de l’insuline, puis nous avons déterminé et implanté de nombreux correctifs143,144. Un projet de résidence de la Faculté de pharmacie de l’Université Laval a d’ailleurs été réalisé sur un protocole de perfursion d’insuline intraveineuse145.
Enfin, notons des travaux entourant la conformité des stockages d’antidotes146, le développement d’un rapport type pour la certification des salles blanches de préparation stériles de médicaments dans le cadre de notre programme de certification locale147 et une série de travaux ayant évalué la nature, la fréquence et les conséquences potentielles du bruit, des interruptions, des appels téléphoniques au travail tant pour le pharmacien que pour le personnel technique148–150.
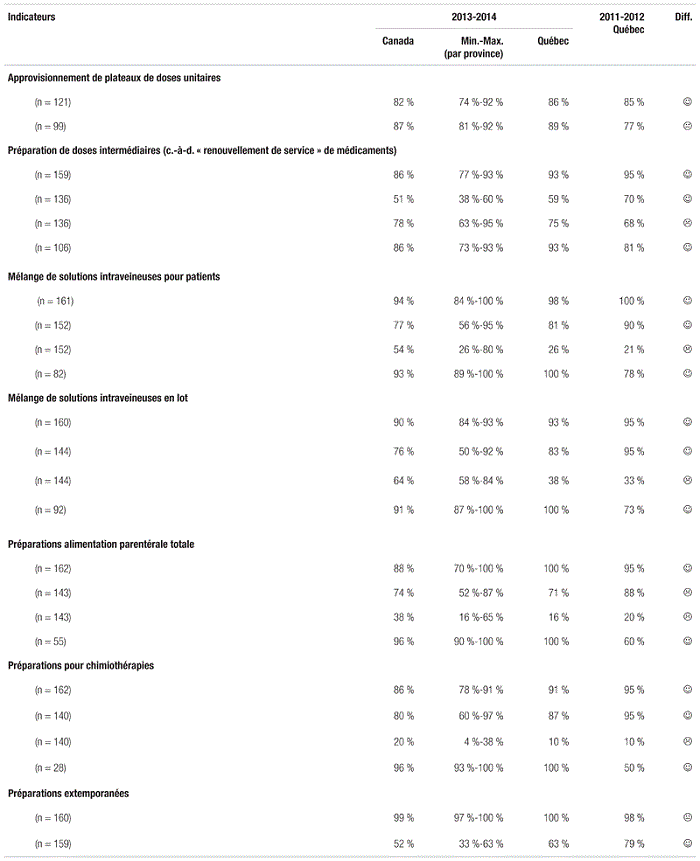
En ce qui concerne les indicateurs de service, la dotation croissante en cabinets décentralisés automatisés s’est poursuivie. Si le Québec a comblé son retard en matière de cabinets automatisés décentralisés par rapport au reste du pays, le report éventuel des phases IV et V du dossier SARDM pourrait miner ces gains. On note aussi peu de changements entourant la préparation de médicaments administrés par voie parentérale, et le Québec soutient la comparaison avec le reste du pays (tableau V). Toutefois, on doit souligner les effets du cadre normatif de l’OPQ ayant contribué à l’amélioration des aménagements au Québec. Le taux de rotation des stocks plus élevé, attribuable au modèle distinct de distribution centralisée, contribue à l’efficience des départements de pharmacie. Toutefois, la crise entourant les pénuries de médicaments devrait inciter les chefs de départements de pharmacie à hausser significativement leur niveau de stocks, afin de pallier plus sécuritairement ces pénuries et à s’accorder une période de gestion du changement suffisante. Ceci dit, il est possible que la hausse du nombre de médicaments critiques ait peu d’influence sur le taux de rotation des stocks découlant d’un ratio des achats par opposition aux dépenses encourues.
Tableau V Préparation de médicaments administrés par voie parentérale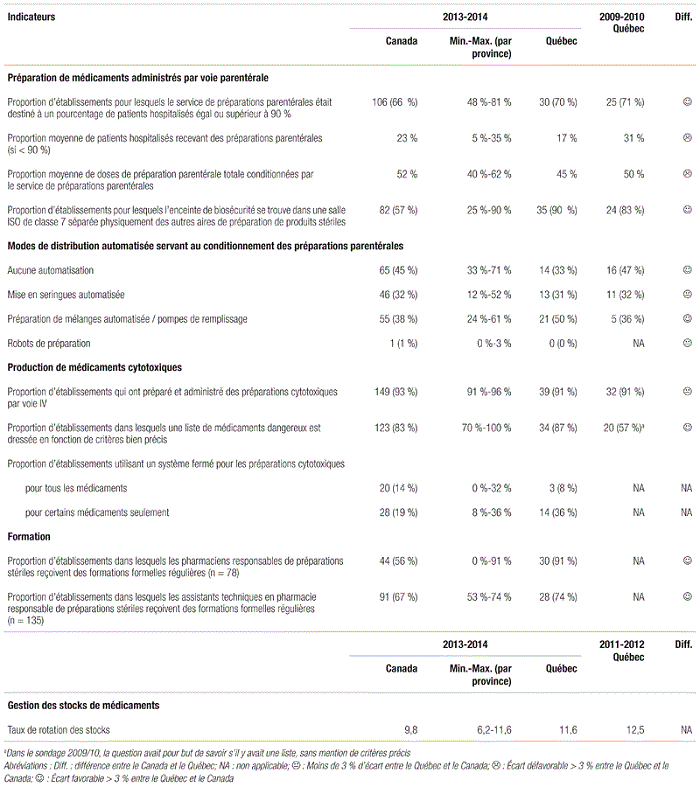
En ce qui concerne les indicateurs de service, on note les éléments suivants entourant les tâches (tableau VI). Le Québec se distingue du reste du pays par une contribution dominante du personnel technique pour la saisie des ordonnances (c.-à-d. 100 %) contre une contribution plus limitée des pharmaciens à cette étape (c.-à-d. 35 %). Avec le déploiement de prescripteurs électroniques de médicaments, où le médecin prescrit directement en ligne, il est raisonnable de penser que ce changement influencera significativement ces proportions. Il est aussi intéressant de souligner que 14 % des sondés canadiens contre 5 % des sondés québécois permettaient dans certains cas à du personnel technique de valider la saisie d’ordonnances d’un autre technicien.
Tableau VI Indicateurs de tâches liées aux services pharmaceutiques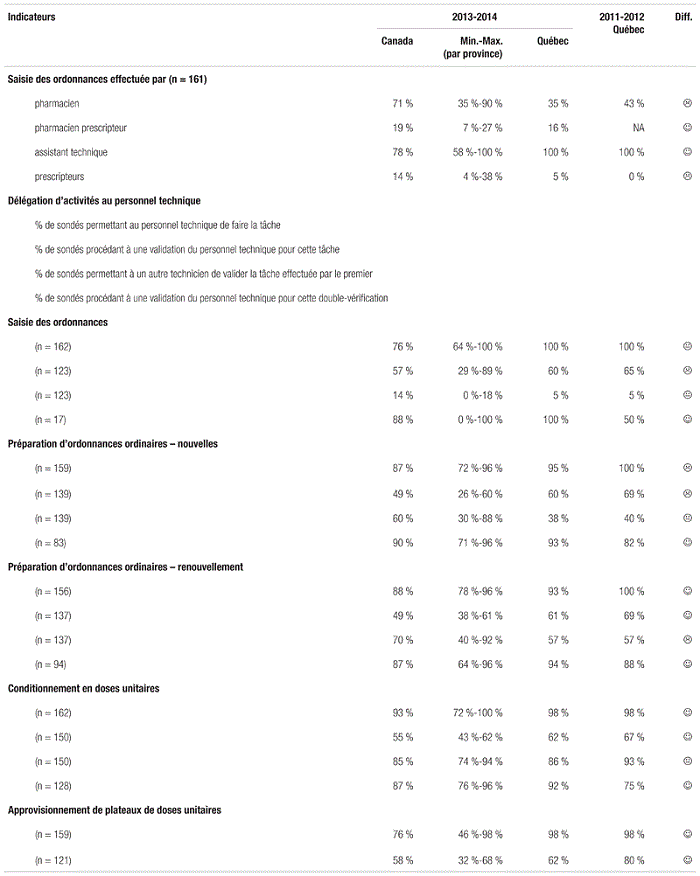
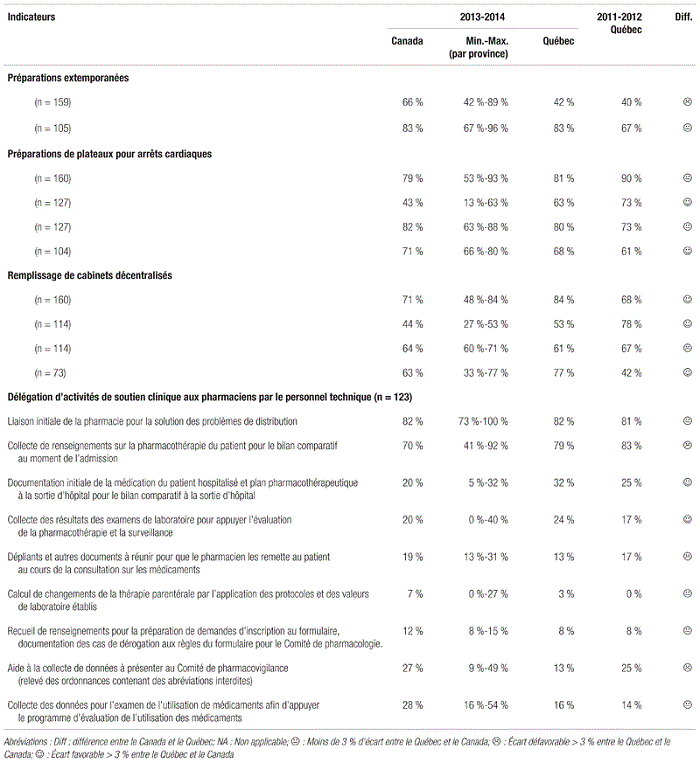
En ce qui concerne la validation du travail du personnel technique appelé à double vérifier le travail d’un collègue, les proportions de sondés québécois ayant procédé à la validation du travail de ce personnel étaient généralement inférieures aux données canadiennes. Ce retard n’est pas étranger aux réflexions en cours entourant le rôle et la réglementation du personnel technique au Québec. L’amélioration des programmes d’approbation interne du personnel technique semble incontournable, et nul doute que l’A.P.E.S. jouera un rôle pivot dans le développement de tels programmes en guise de soutien aux départements de pharmacie. Enfin, en ce qui concerne la délégation d’activités de soutien clinique des pharmaciens au personnel technique, elle est en émergence à travers le pays et même au Québec.
L’Institut canadien d’information sur la santé produit une variété de rapports permettant de suivre l’évolution des soins de santé au Canada. Dans son rapport sur les tendances des dépenses nationales en santé de 1975 à 2014151, on peut notamment lire que « les dépenses totales de santé au Canada devraient atteindre 214,9 milliards de dollars, ou 6 045 $ par habitant; la faible croissance observée depuis 2011 se poursuit. Les dépenses consacrées aux hôpitaux devraient augmenter de 2,1 % en 2014 pour atteindre 63,5 milliards de dollars. Il s’agit du taux de croissance le plus faible enregistré depuis la fin des années 1990. (…) Les dépenses liées aux médicaments devraient afficher un taux de croissance de 0,8 % — le plus faible depuis 1975 — pour atteindre 33,9 milliards de dollars en 2014. (…) En 2014, on prévoit que les dépenses totales de santé par habitant seront les plus élevées à Terre-Neuve-et-Labrador (6 953 $) et en Alberta (6 783 $) et les moins élevées au Québec (5 616 $) et en Colombie-Britannique (5 865 $).
Enfin, le Canada figure dans le quartile supérieur de 30 pays membres de l’Organisation de coopération et de développement économiques (OCDE) avec des dépenses de santé par habitant de l’ordre de 4 602 $ US en 2012. Ces dépenses sont inférieures à celles des États-Unis (8 745 $ US) et comparables à celles du Danemark (4 698 $ US) et du Luxembourg (4 578 $ US) »151. On peut aussi consulter le rapport de 2013 du Conseil d’examen du prix des médicaments brevetés, qui a rapporté notamment des dépenses en recherche et développement de l’ordre de 752,8 millions de dollars en 2013, dont 1,4 % provenaient des gouvernements fédéraux et provinciaux152. Il faut rappeler que les dépenses entourant les services et soins pharmaceutiques en établissement de santé se retrouvent parmi les dépenses des hôpitaux et non parmi celles des médicaments dispensés en traitements ambulatoires.
En juin 2014, le Commissaire à la santé et au bien-être a publié un premier état des lieux sur les médicaments d’ordonnance au Québec153. Cet état détaillé de plus de 300 pages est une lecture incontournable pour tout pharmacien désireux de comprendre la situation entourant les médicaments brevetés et génériques, l’évaluation, la couverture et la fourniture de médicaments d’ordonnance au Québec, le circuit du médicament de la distribution à l’administration, l’usage optimal et son évaluation, ainsi que les dépenses en médicaments. Cet état des lieux devrait mener à la publication de recommandations entourant notamment la place des pharmaciens et leur contribution à l’utilisation optimale des médicaments en 2015.
De plus, notons la publication en septembre 2014 d’un état de la situation sur les urgences au Québec de 2013 à 2014154, lequel n’évoque pas les services pharmaceutiques ou les médicaments. Enfin, notons la publication en juin 2014 d’un avis détaillé entourant les activités de procréation assistée au Québec155. On peut lire que « les prescriptions et les coûts des médicaments déboursés pour la procréation assistée par le régime public d’assurance médicaments augmentent d’année en année. Les coûts dépendent des soins auxquels les femmes ont accès: les montants déboursés pour les médicaments associés à la FIV [fertilisation in vitro] sont plus importants que ceux consacrés aux groupes de femmes ayant eu accès à une insémination artificielle (sans FIV) ou à une stimulation ovarienne hors FIV (sans insémination artificielle ni FIV). La somme des montants alloués aux services rémunérés à l’acte et aux services pharmaceutiques indique que plus de 51 M$ ont été dépensés au cours de chacune des deux dernières années financières étudiées. Toutefois, les coûts réels des médicaments, assumés autant par le secteur public que par les régimes collectifs privés d’assurances et les particuliers, pourraient être cinq fois plus importants que les chiffres dont dispose le Commissaire, puisqu’environ 20 % des femmes ayant eu recours aux services d’après la banque sur les services facturés à l’acte étaient inscrites au régime public d’assurance médicaments »155. Faisant écho à cet avis, le projet de loi 20 réduit la couverture pharmaceutique en procréation assistée107. Fait étonnant, les recommandations entourant les travaux du Commissaire n’ont pas encore été publiées.
Au Canada, l’Association des pharmaciens du Canada et l’Association médicale canadienne ont publié en 2012 un énoncé de position comportant neuf principes à propos de la prescription électronique de médicaments156. Lebel et coll. ont aussi publié des principes directeurs entourant le déploiement de prescripteurs électroniques de médicaments en établissement de santé157.
En vue de soutenir le développement cohérent de logiciels de gestion au service des pharmaciens, l’OPQ a publié en 2014 un document d’orientation158. On peut y lire que « le pharmacien était assurément parmi les premiers professionnels de la santé à intégrer la technologie au début des années 1980. L’introduction sur le marché du dossier patient informatisé a grandement facilité la gestion des dossiers, particulièrement d’un point de vue administratif, notamment la facturation aux assureurs. Depuis, d’autres outils fort utiles ont vu le jour, mais sans nécessairement qu’il y ait concertation relativement aux besoins informatiques au sein de la profession. (…) Le présent document d’orientation exprime donc ce que devrait contenir le logiciel de dossier patient afin d’aider le pharmacien – autant en milieu communautaire qu’en établissement – à faire face à ces nouveaux défis. (….) Le comité a pris connaissance des travaux effectués par l’Association nationale des organismes de réglementation de la pharmacie (ANORP). Il a consulté la version pour générer une discussion du document produit par l’ANORP sur les systèmes de gestion de l’exercice de la pharmacie (SGEP) utilisée par les pharmaciens. Ce document présente 35 exigences liées aux standards de pratique du pharmacien publiés par l’ANORP.
« L’objectif visé par la publication de ce document est de s’assurer que les SGEP enregistrent, affichent, stockent et échangent l’information spécifique à un patient en permettant d’optimiser le travail de l’équipe en pharmacie. La réflexion des membres du comité de veille sur les nouvelles pratiques liées au développement technologique a porté sur quatre axes (traitement de l’information, standardisation, communication et traçabilité) pour soutenir les utilisateurs (pharmacien et personnel technique) dans l’accomplissement de leur rôle de façon efficace et rejoint très bien les exigences de l’ANORP. (…) Ce document d’orientation s’adresse d’abord aux développeurs de logiciels de dossiers patients.
« Le comité souhaite qu’ils en prennent connaissance afin qu’ils développent des outils qui, plutôt que d’offrir uniquement un soutien à la gestion transactionnelle des paiements par les tiers payeurs, intégreront les exigences afin d’appuyer les utilisateurs dans les nouveaux défis amenés par l’évolution de la pratique. Ce document se veut également un outil pour alimenter la réflexion du pharmacien qui utilise un logiciel de dossier patient ou qui désire s’en procurer un nouveau »158. Il faudrait que les établissements de santé fassent systématiquement circuler ces deux documents aux directions des technologies de l’information et qu’ils les intègrent dans tout appel d’offres entourant un logiciel faisant partie du circuit du médicament.
Exercer la pharmacie n’est plus possible sans technologies. Outre le circuit du médicament et ses équipements (p. ex. robots, armoires, chariots, ensacheuse), le pharmacien doit surveiller l’évolution technologique.
En établissement de santé, le téléavertisseur fait de plus en plus place aux courriels, aux messages textes et autres applications mobiles favorisant la communication entre professionnels de la santé et même avec les patients159. Si l’utilisation de ces nouvelles applications et de ces nouveaux dispositifs peut améliorer les communications, elle comporte des risques de bris de confidentialité qu’il faut détecter et encadrer. Les pharmaciens hospitaliers sont invités à mettre par écrit ces règles de manière à assurer l’encadrement du travail clinique entre pharmaciens, assistants techniques et autres parties prenantes.
En ce qui concerne la diffusion et le partage des connaissances, des sites scientifiques comme l’initiative ReelDxmd se spécialisent dans la diffusion de vidéos afin de soutenir le travail des professionnels de la santé et la formation des patients160. Une application mobile facilite le partage d’images cliniques en ligne161. Une application Web permet aussi de réaliser des présentations vidéo à peu de frais162. Ces exemples devraient influencer le développement d’outils facilitant la formation intra et extradépartementale en pharmacie.
En ce qui concerne les banques de données expertes (p. ex. Micromedexmd, Lexicompmd), elles se livrent une solide concurrence afin de gagner des parts de marché et améliorent leurs interfaces et la gamme de leurs produits (Communication personnelle, JF Bussières, CHU Sainte-Justine). L’abandon d’abonnements institutionnels à des outils tels que MD Consultmd peut nuire à l’efficience des soins si des sources de remplacement de qualité comparable ne sont pas retenues163.
En ce qui concerne le Dossier de santé du Québec (DSQ), il est difficile de se prononcer. Le site Web du projet n’a pas été mis à jour depuis 2013, et le déploiement se poursuit lentement. En Estrie, on annonçait un déploiement de près de 100 % des cliniques, des pharmacies et des laboratoires publics en décembre 2014164 alors qu’à Montréal le déploiement se situait à 74 % pour les pharmacies, à 91 % pour les laboratoires et à 98 % pour l’imagerie médicale165. Il a toutefois été impossible de trouver un rapport d’étape public permettant d’établir avec clarté la progression du projet et de ses effets, plusieurs années après son amorce. Des accès ont finalement été octroyés à des pharmaciens et à des médecins en établissements de santé afin de faciliter la démarche de conciliation médicamenteuse. Les échanges menés entre pharmaciens hospitaliers au DSQ s’avèrent critiques, compte tenu de l’hétérogénéité des données disponibles et du nombre de données manquantes.
Le Québec a déjà compté 16, puis quatre groupes d’approvisionnement en commun. Depuis 2014, le Québec ne compte désormais que trois groupes (c.-à-d. Sigmasantémd, le Groupe d’approvisionnement en commun de l’est du Québec et le Groupe d’approvisionnement en commun de l’ouest du Québec)166,167. Ces groupes offrent des services aux établissements à l’aide de ressources permanentes et contractuelles. Ces ressources sont financées à même la cotisation des établissements de santé demandée par le groupe d’approvisionnement en commun. Les ressources humaines et techniques déployées pour un dossier donné par un groupe d’approvisionnement sont intimement liées au degré d’engagement des experts délégués par les établissements siégeant aux comités d’usagers par les établissements. Quant aux médicaments, l’investissement personnel des chefs de département de pharmacie est significatif, mais il n’a pas été chiffré jusqu’à maintenant. Il touche tous les aspects de la négociation, de la rédaction des clauses, aux relations avec les fournisseurs, jusqu’à l’octroi des contrats.
Les groupes d’achats ont été interpellés par de nombreux enjeux, dont le retour périodique en appel d’offres, l’obtention d’une dérogation permettant la double adjudication de contrats d’achat de médicaments jugés critiques en présence d’au moins deux fabricants sur le marché canadien, l’exigence faite aux fabricants de médicaments soumissionnaires de fournir des renseignements relatifs aux usines de production de chaque produit soumis, l’exigence de fournir des photos de formats prédéfinis pour leur intégration dans nos banques de données utilisées dans le cadre du circuit de logistique et du médicament. Plus que jamais, les pharmaciens hospitaliers doivent demeurer très attentifs au circuit des approvisionnements, de la rédaction des clauses contractuelles à l’octroi de contrats.
Depuis 2013, la situation entourant les pénuries de médicaments au Canada a peu changé. Non seulement le nombre absolu de produits en pénurie a été plus élevé en 2013–2014 (611 produits) qu’en 2012–2013 (497 produits), mais la durée moyenne de ces pénuries a continué d’augmenter, passant de 168 ± 153 jours en 2012–2013 à 176 ± 137 jours en 2013–2014. Le nombre de fabricants à l’origine de la pénurie d’au moins un produit est passé de 38 en 2012–2013 à 65 en 2013–2014. Quatre-vingt-sept pour cent des produits en rupture d’approvisionnement proviennent de fabricants de médicaments génériques.
Bien que le comité directeur multilatéral sur les pénuries de médicaments au Canada ait publié en septembre 2013 une boîte à outilsmultilatérale168 et un protocole pour la divulgation et la communication des pénuries de médicaments169, ces dernières sont encore insuffisamment déclarées dans le site canadien de déclaration volontaire de pénuries de médicaments soutenu par l’industrie pharmaceutique170. Quant à l’équipe de l’URPP, elle a fermé le site vendredipm. ca à l’été 2014, après trois années de service. Santé Canada a publié à l’été 2014 une page synthèse sur les pénuries de médicaments171. Enfin, soulignons le projet de loi privé C-523 visant à obliger la déclaration des pénuries de médicaments, qui a été battu à la Chambre des communes en 2013172.
En 2012–2014, plusd’un millier deproduits pharmaceutiques ont été en rupture de stocks dans les établissements de santé, ce qui a forcé les pharmaciens hospitaliers et tous les cliniciens à faire preuve d’adaptation et de créativité. Dans certains cas, les ruptures de stocks avérées ont été plus mal vécues, notamment dans le cas de la crise du paclitaxel, où le second fournisseur actif sur le marché québécois proposait un prix de vente 100 fois supérieur au prix contractuel en vigueur dans un groupe d’achat québécois voisin173. Les pharmaciens hospitaliers ont démontré leur bonne foi depuis l’amorce de cette crise et ils souhaitent pouvoir compter sur une meilleure collaboration de la part de tous les fabricants de médicaments. La possibilité de vendre un médicament dans notre société apparaît davantage comme un privilège qu’un droit, étant donné que les médicaments utilisés en établissements de santé sont financés à 100 % par les fonds publics.
En septembre 2014, Santé Canada a publié un avis demandant au fabricant Apotex Inc. de mettre en quarantaine les produits destinés au marché canadien fabriqués par l’établissement d’Apotex Research Private Limited à Bangalore, en Inde, en raison de l’interdiction récente imposée par la FDA des États Unis d’importer certains produits de cet établissement174. Si l’avis initial ciblait sept produits, des communications ultérieures ont mis en évidence le retrait du marché canadien de 40 produits de ce fabricant. Cet avis fait suite à un avis d’inspection de la FDA publié initialement en janvier 2014175.
Le décalage important qui existe entre les avis de la FDA et ceux de Santé Canada n’est pas sans étonner les Canadiens et les professionnels de la santé176. Ce rappel n’est pas étranger à la décision du Comité des pharmaciens de SigmaSanté d’exiger dans son appel d’offres de 2015–2018 la mention du nom des usines de fabrication de chaque médicament soumis et du pays où se situent ces usines, afin de mieux comprendre et de surveiller les enjeux inhérents à la fabrication de médicaments dans le monde177.
Enfin, notons la consultation menée par Santé Canada en mai 2014 à propos du site Web de déclarations de pénuries de médicaments de l’industrie pharmaceutique178. Dans le cadre de cette consultation, l’OPQ a fait part au ministre de la Santé de son étonnement quant au fait que les fabricants ne soient toujours pas tenus de déclarer les pénuries. En outre, les commentaires formulés par l’OPQ mentionnent que plusieurs informations clés manquent sur le site, que les pénuries prévues ne sont jamais déclarées, qu’il est impossible de télécharger la liste des médicaments en pénurie afin de gérer localement l’information, qu’il n’y a pas de lien ou de redirection vers la base de données de produits pharmaceutiques de Santé Canada, que les produits retirés du marché demeurent inscrits et actifs dans la base de données des produits pharmaceutiques179.
Des ressources similaires étaient nécessaires pour gérer les pénuries de médicaments, tant au Canada qu’au Québec, soit 0,4 équivalent temps plein (ETP) de temps pharmacien au Canada et 0,3 au Québec, 0,5 ETP de temps assistant technique au Canada et 0,4 au Québec, ainsi que 0,2 ETP de temps d’un autre type d’emploi au Canada et 0,3 au Québec. Les principales conséquences des ruptures de stocks étaient similaires partout, notamment l’augmentation des coûts (90 % des sondés canadiens), la réhospitalisation (28 %), la morbidité qui aurait pu être prévenue (14 %), le retard ou l’annulation de chirurgie (11 %), l’augmentation de la durée de séjour (6 %), l’effet indésirable médicamenteux (1 %), le décès causé par des retards de traitement (1 %) et d’autres raisons (35 %).
L’ANORP regroupe les ordres professionnels des dix provinces canadiennes et propose un site constamment mis à jour afin de situer l’évolution du cadre juridique et des enjeux professionnels. En 2014, on recensait 37 490 pharmaciens détenteurs d’un permis de pratique au Canada, dont 8428 au Québec. On recensait également 5 552 pharmaciens exerçant en établissement de santé au pays, dont 1513 au Québec180. Enfin, on estime à 9 555, le nombre pharmacies ayant pignon sur rue à l’échelle du Canada.
Depuis l’été 2014, les organismes de réglementation de la pharmacie au Canada ont confié à l’ANORP la mise en place d’une nouvelle procédure pour tous les diplômés en pharmacie formés à l’étranger, qui souhaitent obtenir un permis d’exercice de la pharmacie au Canada181. Ce programme est le premier point d’accès destinés aux candidats qui veulent consulter un nouveau portail en vue d’examiner le processus d’obtention du permis d’exercice et de faciliter la préparation à l’obtention de ce permis, y compris deux outils d’autoévaluation, soit l’un portant sur l’exercice de la pharmacie au Canada et l’autre, sur les compétences et les connaissances182. Le portail n’est actuellement disponible qu’en anglais.
« Au Québec, l’inscription au portail n’est pas obligatoire, à la différence de certaines autres provinces et du BEPC [Bureau des examinateurs en pharmacie du Canada] qui l’exigent. Ainsi, un diplômé à l’étranger qui souhaite exercer la pharmacie au Québec peut soumettre sa demande à la Direction de l’admission et du perfectionnement sans s’inscrire au portail. S’il veut passer l’examen du BEPC, dans ce cas, il devra s’y inscrire »183. Bien qu’une minorité de pharmaciens étrangers se soient qualifiés pour les exigences d’exercice en établissement de santé jusqu’à maintenant, les directions de ressources humaines et les chefs de départements de pharmacie doivent connaître ce type d’outil visant à uniformiser l’accès au marché du travail.
Dans des communiqués de l’A.P.E.S. publiés en 2014, on commente la pénurie de pharmaciens hospitaliers au Québec184,185. « L’année 2013–2014 a été marquée par une réduction du taux de pénurie globale, qui est passé de 22,7 % à 20,3 %. C’est la première fois en quinze ans qu’on observe une baisse aussi notable. (…) Nous nous attendions à ces résultats, car des mesures prises depuis quelques années ont contribué à rendre les emplois de pharmaciens en établissement plus attrayants et font enfin sentir leurs effets. La situation demeure cependant fragile. Au 1er avril 2014, il y avait toujours 260 postes de pharmaciens hospitaliers non comblés dans les établissements de santé du Québec, comparativement à 288 au 1er avril 2013. La pénurie de pharmaciens d’établissements demeure de loin la plus critique du réseau de la santé, en proportion de l’effectif total. Depuis 2009, la presque totalité des pharmaciens en poste ont augmenté leurs heures de travail pour contrer les effets de la pénurie. Cent-deux établissements sur une possibilité de 119 ont participé à l’enquête, soit un taux de réponse de 85,7 % »185. En outre, le communiqué précise « une diminution du recours aux pharmaciens dépanneurs, qui est passé de 10 152 jours en 2012–2013 à 7 351 jours en 2013–2014, une baisse de 27,6 % »185.
Dans son bulletin professionnel l’Interaction, l’OPQ a fait le point sur la pénurie de personnel en établissement de santé186. L’OPQ définit deux niveaux de pénurie soit une pénurie grave et pénurie critique et il compte intervenir dans chacune de ces situations. Ainsi, en présence de pénurie grave, « le personnel professionnel et technique est en nombre insuffisant pour répondre aux besoins des patients qui ont été priorisés dans le plan de développement des soins et services pharmaceutiques. Généralement, la prise en charge de la thérapie des patients est à améliorer, et les services ne répondent pas aux besoins des patients de façon optimale. La présence de facteurs de risque pourrait faire en sorte que la pratique soit considérée comme une pratique à risque: l’absence de chef de département de pharmacie, la présence d’une problématique organisationnelle au sein du département de pharmacie, l’absence de mise en place de pistes de solution, l’absence d’infrastructures et d’équipements adéquats, l’absence de soutien des dirigeants et un climat difficile / l’absence d’esprit d’équipe »186.
En présence d’une pénurie critique, le « personnel professionnel et technique ne lui permet d’assurer que les services de distribution des médicaments. Le niveau de pratique dans cet établissement est alors qualifié de pratique à risque, incluant une prise en charge de façon non satisfaisante de la thérapie des patients, une qualité et sécurité des services offerts compromises, des besoins qui ne sont plus rencontrés et la protection du public pourrait ne pas être assurée »186.
Enfin, l’OPQ a déterminé ce que doit contenir un plan d’urgence en établissement de santé. On peut lire que « tout établissement de santé devrait avoir un plan d’urgence qui recense au minimum les soins et services pharmaceutiques de base [offerts] dans les secteurs névralgiques, ceux pour lesquels la présence d’un pharmacien est jugée essentielle et constante. Dans ces secteurs, il faut s’assurer au minimum que: 1) le médicament approprié à la condition du patient est servi selon les nouvelles ordonnances, compte tenu de l’ensemble de son dossier, des données pertinentes de [l’historique] pharmacothérapeutique et des données cliniques ou de laboratoire, 2) la surveillance de la thérapie est effectuée, 3) les informations pertinentes sont fournies au patient en s’assurant de sa compréhension, et aux autres professionnels de la santé; et que les interventions pour ces patients ont été consignées à leur dossier. Pour la distribution des médicaments, il faut s’assurer au minimum que le traitement pharmacologique de la condition aiguë pour laquelle le patient a été hospitalisé est adéquat et qu’une surveillance de la thérapie (efficacité et sécurité) est effectuée en fonction des mesures cliniques, des données de laboratoire pertinentes et, le cas échéant, des informations recueillies auprès des autres professionnels de la santé ou les pharmaciens présents sur les unités de soins. Il faut aussi que que les interventions soient consignées au dossier du patient et à celui de la pharmacie »186.
Au 1er janvier 2014, l’ANORP dénombrait 2 702 techniciens qui détenaient un titre reconnu par un ordre professionnel de pharmacie au Canada, répartis en Ontario, en Colombie-Britannique et en Alberta180. On y précise que le nombre de techniciens en pharmacie obtenant le droit de pratique est en augmentation à mesure que le processus de réglementation des techniciens en pharmacie progresse à l’échelle du pays. L’ANORP précise qu’il y a actuellement huit provinces où les techniciens en pharmacie sont réglementés ou en voie de l’être: Colombie-Britannique, Alberta, Manitoba, Ontario, Nouveau-Brunswick, Nouvelle-Écosse, Île-du-Prince-Édouard et Terre-Neuve187.
Pour soutenir la réglementation du personnel technique par province, l’ANORP a mis en place depuis 2013 un nouveau programme passerelle national de formation de technicienne ou de technicien en pharmacie « pour aider les personnes qui occupent déjà le poste de technicien à mettre à niveau leurs compétences en vue de s’adapter aux changements du champ de pratique des techniciens en pharmacie, sans devoir retourner aux études pour suivre un programme de formation à temps plein. Le but ultime est une stratégie nationale qui permettra aux techniciens en pharmacie réglementés de travailler n’importe où au Canada sans avoir à se qualifier de nouveau.
« Le Programme aborde les compétences requises pour les techniciens en pharmacie réglementés, qui travaillent dans les pharmacies hospitalières et communautaires »188. Quatre cours sont au programme: 1) pharmacologie, 2) préparation des produits, 3) gestion des systèmes de distribution des médicaments, 4) exercice professionnel. Le Programme est disponible dans un format prêt à offrir en anglais et en français et sera offert en ligne et en salle de classe189.
Au Québec, les programmes de diplôme d’études professionnelles en assistance technique en pharmacie ne détiennent pas encore d’agrément du Conseil canadien de l’agrément des programmes de pharmacie (CCAPP), bien que ces programmes structurés d’environ 1230 heures soient en place depuis une à deux décennies selon le cas190. On peut consulter en ligne les modalités d’agrément pour les programmes de formation technique191 ainsi que la liste des programmes agréés par le CCAPP jusqu’à maintenant192. Actuellement, les détenteurs d’un diplôme d’études professionnelles en assistance technique en pharmacie formés au Québec qui désirent obtenir une certification du BEPC doivent subir dans un premier temps un examen d’évaluation. La réussite de cet examen d’évaluation procure aux candidats le droit de se présenter à l’examen d’aptitude donnant droit à la certification technique du BEPC193. On peut lire que « tous les techniciens en pharmacie canadiens exerçant leur métier à l’heure actuelle devront avoir réussi l’examen d’évaluation du BEPC (techniciens en pharmacie) au plus tard le 31 décembre 2018, afin d’être admissibles à l’examen d’aptitude. Passé ce délai, seuls les diplômés canadiens d’un programme agréé par le CCAPP pourront faire une demande d’admission à l’examen d’aptitude »193. À notre connaissance, aucun assistant technique québécois sénior en pharmacie n’a subi avec succès jusqu’à maintenant l’examen d’aptitude. Depuis 2011, le CHU Sainte-Justine a permis à cinq assistants techniques séniors en pharmacie de se préparer pour l’examen d’évaluation et de s’y présenter. Quatre des cinq ont réussi l’examen d’évaluation. Cet essai pilote vise notamment à sensibiliser le personnel technique au processus national émergent de certification dans l’attente des changements à venir au Québec.
Dans la foulée de la réglementation du travail technique en pharmacie à l’échelle du pays, l’OPQ a mis sur pied en 2011 un groupe de travail dont le mandat était de réviser le rôle des assistants techniques en pharmacie (ATP) pour mieux répondre aux besoins de la population194. Le projet de révision du rôle des ATP comprend trois phases. « L’élaboration des standards était la première étape. Le 5 décembre 2012, le Conseil d’administration de l’Ordre a adopté les Standards de pratique du personnel technique (PT) et du personnel de soutien technique (PST) »194,195. Le recours à ces deux catégories de personnel vise à avoir du personnel formé, sanctionné par le diplôme d’études professionnelles du PT et à permettre à du personnel sans formation (c.-à-d. PST) d’apporter sa contribution. La deuxième phase a porté sur l’élaboration de deux profils de compétences, un pour le PST et un pour le PT.
Le Conseil d’administration les a approuvés le 22 janvier 2014196,197. On peut lire sur le site de l’OPQ que « ces profils de compétences tiennent compte des différents modèles d’organisation en pharmacie (taille, volume d’ordonnances, type de pratique et autres spécificités du milieu). Ils seront utiles aux ATP [assistants techniques en pharmacie] et aux personnes qui les évaluent, les forment ou les embauchent. À partir de ces profils, il est possible de constituer un examen ou à une entrevue d’embauche, d’élaborer un outil d’évaluation du personnel ou de mettre en place des activités de perfectionnement. De plus, pour les ATP en emploi, les profils leurs permettent de connaître précisément les tâches et les attentes du pharmacien, de faire une auto-évaluation de [leurs] compétences ou encore d’évaluer [leurs] besoins de perfectionnement et de formation »198. La troisième phase, prévue en 2015, portera sur l’étude du cadre réglementaire et normatif. Dans un communiqué de l’A.P.E.S., on souligne la participation depuis 2011 de l’A.P.E.S. aux travaux de l’OPQ199.
Enfin, soulignons que 515 assistants techniques en pharmacie ont répondu au questionnaire en ligne dans le cadre du sondage sur la pharmacie hospitalière canadienne, dont les résultats seront publiés ultérieurement.
En ce qui concerne les indicateurs de ressources humaines, les données recueillies donnaient un total de 3030 pharmaciens ETP à l’échelle du pays et 759 au Québec (tableau VII). Selon le ratio utilisé, le retard du Québec en dotation de pharmaciens et de personnel technique se réduit. Par exemple, le ratio du nombre total d’heures budgétées par jour-patient de courte durée a rejoint la moyenne en 2013–2014; toutefois, le ratio du nombre total d’heures budgétées en hospitalisation/jour-patient de courte durée demeure inférieur (0,77 au Québec c. 0,86 au Canada). Il faut interpréter ces ratios avec prudence compte tenu des différences importantes qui existent entre l’organisation des services et des soins à travers le pays.
Tableau VII Principaux indicateurs de ressources humaines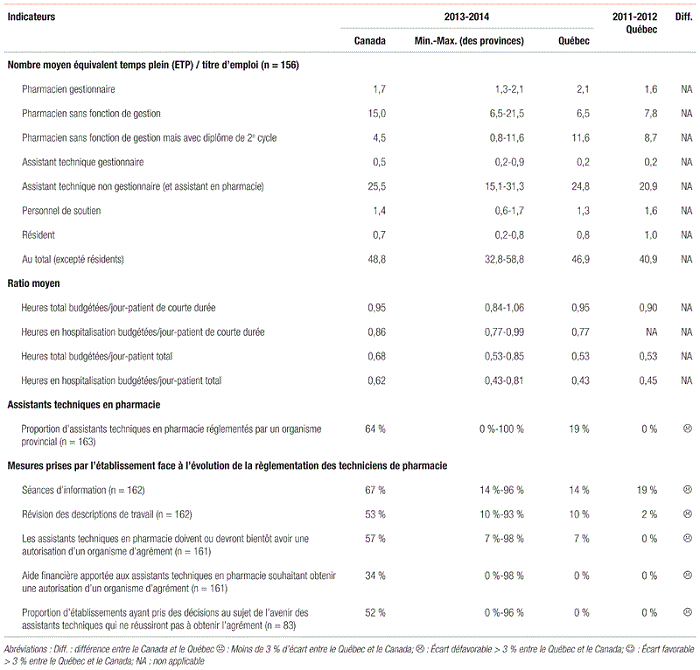
En ce qui concerne la pénurie de ressources, on note une proportion de postes vacants de pharmaciens plus élevée au Québec qu’au Canada (7,4 % c. 5,1 %), mais un rapport inverse en ce qui concerne le personnel technique (2,3 % c. 3,5 %). Il faut souligner que seulement 42 sondés québécois ont fourni des données relatives à la pénurie de pharmaciens pour un total de 56 équivalents temps plein. Il faut aussi mentionner qu’un poste est dit vacant s’il n’y a pas de détenteur de poste; ainsi, les vacances associées au non-remplacement d’un congé de maternité ou de maladie ne sont généralement pas incluses dans le calcul, contrairement aux données rapportées par le sondage de l’A.P.E.S.185. Enfin, la contribution des pharmaciens à la semaine de 40 heures, afin de pallier la pénurie, n’est pas non plus prise en compte dans ce calcul. En ce qui concerne le personnel technique, les résultats de l’enquête confirment le retard du Québec en matière de réglementation du personnel technique.
L’ACCP publie périodiquement des prises de position incontournables sur l’évolution de la pratique pharmaceutique. En 2014, Yee et coll. ont commenté la nécessité d’adopter des standards de pratique clinique en pharmacie200. Dans leur éditorial, les auteurs américains dénoncent l’absence de processus de soins pharmaceutiques standardisés et reproductibles visant à optimiser les résultats sur la santé des patients à l’échelle du pays. À leur avis, un panel de pharmaciens experts pourrait exprimer des avis divergents sur les meilleures pratiques, les affections et les programmes de soins à cibler et sur les activités pharmaceutiques à prioriser. Les auteurs vont jusqu’à à dire « if you’ve seen one clinical pharmacists practice, you’ve seen just that one »200. En réaction à cette mise en garde, l’ACCP a publié en 2014 les Standards de pratique pour les pharmaciens cliniciens201. Ces standards comportent les qualifications requises pour la prestation de soins pharmaceutiques, le processus de soins, la documentation, les pratiques collaboratives, le développement et le maintien des compétences, l’éthique et le professionnalisme, la recherche et les autres responsabilités. Ces standards sont en phase avec les Standards de pratique des pharmaciens publiés par l’OPQ en 2010202, lesquels sont désormais utilisés pour l’inspection professionnelle en officine et en établissement de santé.
En mai 2014,le Joint Commission of Pharmacy Practitionners, qui regroupe 11 associations pharmaceutiques américaines (mais pas l’ASHP), a aussi publié une prise de position sur le processus de prise en charge de patients par les pharmaciens203. La mise en place de standards de pratique ne peut s’enraciner dans le quotidien sans établissement d’un processus de soins structuré et prévisible, guidant l’action des pharmaciens hospitaliers.
Soulignons la tenue du 5eClinical Pharmacy Challenge de l’ACCP. Au total, 104 équipes d’étudiants de premier cycle à l’échelle des États-Unis étaient en lice pour un concours en pharmacothérapie comportant trois segments, soit les trivia/lightning, les clinical case, et les jeopardy-style204. Cette formule compétitive pourrait être tentée à l’échelle canadienne et québécoise afin d’encourager les étudiants à rivaliser, non seulement dans les conseils offerts aux patients comme cela se fait au Professional Development Week de l’Association des étudiants en pharmacie du Canada, mais dans l’ensemble des approches de soins pharmaceutiques REF. Enfin, rappelons que l’ACCP pilote plus de 25 regroupements d’experts (practice and research networks) à ce jour205. À notre connaissance, aucun pharmacien québécois ne détient le statut de Fellow de l’ACCP ou est membre de ces regroupements206. Au Québec, l’A.P.E.S. a revu en 2013 la structure et les modalités de fonctionnement de ses regroupements de pharmaciens experts207.
En 2013, l’équipe de Bussières et coll. a lancé la plate-forme Impact Pharmacie, un site Internet international donnant accès à des données probantes concernant le rôle et les retombées de l’activité du pharmacien208. Ce site présente une méthode structurée de recherche documentaire et d’analyse pour 70 thèmes associés à des programmes de soins, à des affections et à des activités pharmaceutiques209,210. Les auteurs ont proposé trois approches visant à optimiser l’utilisation du site et le partage des connaissances pour les étudiants en pharmacie, les pharmaciens et les décideurs en santé211–213. Les résumés d’articles et les fiches synthèses par thème peuvent être consultés librement. Le site a été reconnu pour son excellence par la remise en 2014 du prix Innovation au pharmacien chercheur Denis Lebel. Cette initiative québécoise a également profité d’une large diffusion internationale214–217.
En mars 2014, l’équipe a en outre mis en place un blogue hebdomadaire destiné aux commentaires en temps réel concernant les plus récentes publications sur le rôle du pharmacien et les retombées de son travail218. De plus, ce projet phare découle d’une contribution soutenue à la chronique D’une page à l’autre dans Québec Pharmacie. Une nouvelle chronique prendra la relève en 2015 pour continuer de souligner le mérite des études entourant le rôle du pharmacien et les retombées de son travail.
Dans le cadre des travaux de l’URPP, une revue de la littérature scientifique recensant les revues systématiques publiées sur le rôle et les retombées de l’activité du pharmacien a été réalisée219. Elle a exploré la perception de pharmaciens à la suite de la présentation de données probantes relatives à leurs activités en oncologie220. L’URPP a aussi revu, selon une méthode reproductible, l’exercice de la pharmacie au sein de programmes de soins d’un établissement, dont ceux concernant la fibrose kystique et la pneumologie221, le VIH-SIDA222, la chirurgie223 et l’immunisation224. Ces mises à niveau de la pratique ont été notamment influencées par les travaux de chercheurs sur la hiérarchisation des programmes de soins et des activités pharmaceutiques, une réflexion incontournable compte tenu des ressources financières et matérielles limitées225–228. En outre, les chercheurs se sont intéressés à la démarche du bilan comparatif des médicaments229–232 ainsi qu’aux problèmes liés à la pharmacothérapie dans des centres hospitaliers pédiatriques de la francophonie233.
En 2013, Shord et coll. ont publié un livre blanc sur le développement professionnel et le maintien de la compétence des pharmaciens234. Havdra et coll. ont aussi proposé des lignes directrices entourant l’encadrement de pharmaciens résidents235.
Au Québec, depuis la mise en place du Programme de doctorat de premier cycle en pharmacie (Pharm.D.) à la Faculté de pharmacie de l’Université de Montréal en 2007 et à la Faculté de pharmacie de l’Université Laval en 2011, les deux facultés se sont entendues pour offrir un programme passerelle pour l’obtention d’un doctorat de premier cycle en pharmacie (Pharm.D.) par cumul de diplômes. Ce programme comprend 24 crédits de cours, dont 18 de cours obligatoires et six de cours à option236,237. La majorité des cours offrent une formule à distance. Les premiers cours ont été offerts à l’automne 2014. Cette possibilité de mise à jour donne accès à davantage de cours à tous les pharmaciens québécois et peut contribuer à accroître le partage d’une vision commune des soins pharmaceutiques entre les pharmaciens.
La première cohorte du Pharm.D. de l’Université Laval terminera le Programme en avril 2015. Le rendre-compte compétent permettra à l’étudiant de démontrer qu’il a atteint le degré attendu de développement des compétences et la prise en compte des postures au terme de son programme238.
La Faculté de pharmacie de l’Université de Montréal a mis en place une évaluation récapitulative préparatoire aux stages à partir de l’hiver 2015 destinée aux étudiants de troisième année inscrits au programme de Pharm.D.239. Cette évaluation vise notamment à consolider les acquis des étudiants avant l’année de formation clinique dans les milieux de stage. L’évaluation comporte un volet d’évaluation des connaissances essentielles sous forme de questions à choix multiples tandis qu’un second volet cible l’évaluation du raisonnement et du jugement clinique sous forme de vignettes cliniques.
Aux États, Unis, le Board of pharmaceutical Specialties (BPS) a publié en 2014 un document pivot de consultation sur la reconnaissance des spécialités pharmaceutiques aux États-Unis240. Cette consultation a été motivée par le besoin d’une telle reconnaissance et l’intérêt grandissant pour la spécialisation, étant donné que plus de 20 000 pharmaciens détiennent cette reconnaissance à l’échelle mondiale pour l’une des six spécialités (c.-à-d. pharmacothérapie avancée, soins ambulatoires, oncologie, psychiatrie, nutrition parentérale et radio-pharmacie) et deux surspécialités de la pharmacothérapie avancée (c.-à-d. cardiologie et maladies infectieuses). Notons aussi que deux nouvelles spécialités récemment reconnues, soit la pédiatrie et les soins critiques, évalueront leurs premiers candidats en 2015.
Cette consultation repose aussi sur un sondage préalable mené auprès de toutes les parties prenantes en 2013, ce qui confirme la primauté des onze critères utilisés pour définir et reconnaître de nouvelles spécialités pharmaceutiques. Le BPS rappelle qu’il est le seul organisme reconnu certifiant les pharmaciens spécialistes; à la différence des processus de certification à la carte (certificate training) fondés sur une activité pharmaceutique ou une population de patients ciblée, le processus du BPS certifie l’ensemble des compétences pour une spécialité donnée241.
Haines a publié un éditorial intéressant sur l’importance de la reconnaissance en pharmacie242. Il souligne que le processus actuel de certification repose sur une initiative individuelle et volontaire de la part des pharmaciens et qu’une majorité d’États américains n’exigent pas encore cette certification pour exercer des soins pharmaceutiques complexes, mais qu’il est temps d’envisager sérieusement une telle reconnaissance, compte tenu de l’évolution de la pharmacothérapie, des pratiques et de l’interdisciplinarité. Dorsh et coll. ont aussi publié une étude comparant l’évolution de la santé de patients de cardiologie exposés à des pharmaciens détenant une certification du BPS avec ceux qui ne bénéficiaient pas de ces services243. Dans la foulée, le Council on credentialing in pharmacy a aussi publié en 2014 un document d’information sur l’encadrement à donner à la reconnaissance de qualifications en pharmacie dans les milieux de pratique244.
Whittom a rappelé en septembre 2012 les faits saillants des démarches entreprises par l’OPQ permettant la reconnaissance d’une première spécialité pharmaceutique en pharmacothérapie avancée245. Toutefois, le report de l’entrée en vigueur du projet de loi 41 a porté ombrage à ce dossier et a sans doute nui aux décisions entourant l’octroi de certificats de spécialistes aux pharmaciens ayant obtenu une maîtrise en pharmacothérapie avancée. Il faut souligner que, après plus de dix ans de démarches assidues, l’Ordre des médecins vétérinaires du Québec a obtenu de l’Office des professions que soient reconnues dix nouvelles spécialités vétérinaires, ce qui porte le total à 16 spécialités en médecine vétérinaire246. Au 31 mars 2014, l’Ordre des médecins vétérinaires du Québec comptait 2449 membres, dont 192 détenteurs d’un certificat de spécialiste. Les pharmaciens hospitaliers, détenteurs d’une formation de spécialiste et exerçant des pratiques spécialisées et différenciées en établissement de santé, attendent toujours une reconnaissance de leur première spécialité en pharmacothérapie avancée plus de 50 ans après la mise en place de la formation de 2e cycle. Soulignons l’adoption d’une prise de position de l’A.P.E.S. en juillet 2014 sur les retombées de la spécialisation en pharmacothérapie avancée sur l’organisation du travail247.
Dans son mémoire relatif au projet de loi 10, l’OPQ a commenté l’urgence de reconnaître une première spécialité en pharmacothérapie avancée248. On peut notamment lire que « devant la création de “superdépartements” de pharmacies réunissant des pharmaciens qui ont développé des expertises dans des domaines de pointe, tels l’oncologie, la cardiologie, les soins critiques et la santé mentale pour ne nommer que ceux-là, il nous apparaît de plus en plus urgent de permettre à l’Ordre de distinguer les genres (généralistes versus spécialistes), bien que chacun ait une pertinence et un rôle important à jouer dans le continuum des services organisé de façon logique et hiérarchisée. La façon de permettre cette distinction pour mieux protéger le public passe inévitablement par la reconnaissance d’une première spécialité, structurante et large, sur laquelle pourrait ensuite prendre assise des spécialités plus pointues comme l’oncologie. Des résidences spécialisées existent déjà, mais sont actuellement sous la seule responsabilité des établissements pour l’instant. Des discussions préliminaires ont eu lieu avec la Faculté de pharmacie de l’Université de Montréal pour les intégrer à un programme de 2e ou 3e cycle qui serait complémentaire à la maîtrise en pharmacothérapie avancée »248.
À l’échelle nord-américaine, le droit de prescrire, d’initier ou d’ajuster des médicaments par les pharmaciens continue de progresser. La Société canadienne des pharmaciens d’hôpitaux (SCPH) a publié un document d’information surle droit prescrire octroyé aux pharmaciens hospitaliers249. Fleming et coll. ont mené une revue systématique afin d’évaluer les retombées des interventions visant à optimiser la prescription d’antibiotiques en soins de longue durée250. Davey et coll. ont réalisé une revue Cochrane afin de déterminer les interventions susceptibles d’améliorer la prescription des antibiotiques en établissement de santé251. Reed et coll. ainsi que Teixera Rodriguez et coll. ont chacun évalué l’antibiogouvernance et ses retombées sur la prescription d’antibiotiques252,253. Gillaizeau a aussi réalisé une revue Cochrane à propos des alertes informatisées sur les posologies de médicaments254. Ho et coll. ont revu la littérature portant sur les interventions par la poste visant à optimiser les comportements des prescripteurs255. Les résultats de l’enquête de 2013–2014 sur le droit de prescrire seront traités dans la section Perspectives futures, par la comparaison des réponses des chefs de départements de pharmacie à celles des pharmaciens canadiens.
En ce qui concerne les programmes officiels de soins profitant de la présence décentralisée des pharmaciens en consultation externe ou en hospitalisation, le tableau VIII présente le profil de la situation. Sans doute à cause de la pénurie, le Québec tire de l’arrière dans tous les programmes de soins hospitaliers et dans une majorité de soins ambulatoires. Alors que le gouvernement s’engage dans une compression des dépenses et des ressources publiques, il est urgent de prévenir toutes les parties prenantes qu’une réduction des effectifs pharmaceutiques pourrait accroître significativement le retard du Québec en matière de présence décentralisée de pharmaciens auprès des patients. Alors que la littérature soutient sans réserve la présence de pharmaciens en établissement de santé, les pharmaciens ne représentent que 0,55 % de l’effectif clinique du réseau de la santé québécois. Tout gel d’embauche en pharmacie hospitalière et toute restriction financière appliquée aux départements de pharmacie de façon paramétrique (c.-à-d. à la hauteur d’un paramètre réseau) menace la qualité et la sécurité des soins prodigués aux patients du Québec, tout comme l’accès à la pharmacothérapie256. Il faut aussi rappeler, à la différence de la structure financière d’un établissement de santé où les ressources humaines représentent le plus souvent 70 % des dépenses, que le médicament accapare jusqu’à 80 % des dépenses dans les départements de pharmacie.
Tableau VIII Programmes de soins et présence de pharmaciens en soins aux patients en ambulatoire et aux patients hospitalisés en 2013–2014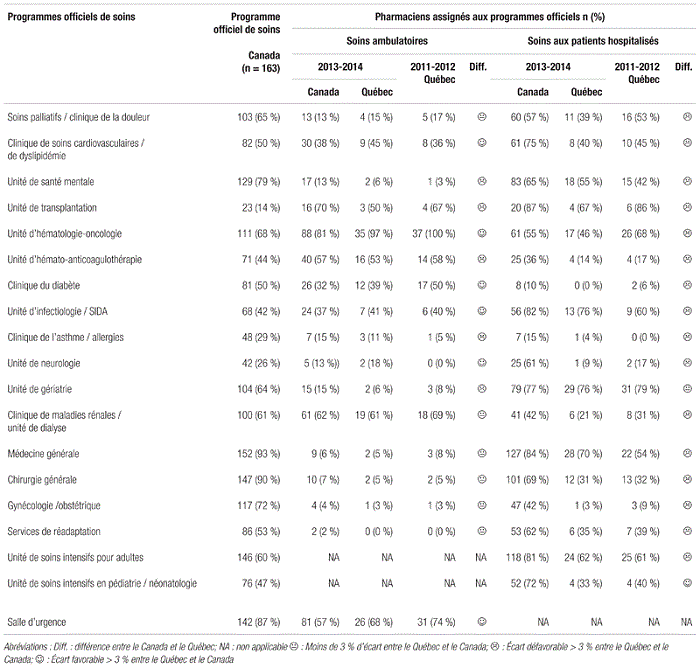
Agrément Canada est un organisme indépendant, sans but lucratif, qui procède à l’agrément d’organismes de santé et de services sociaux au Canada et dans le monde entier257. Agrément Canada compte plus de 1 200 organismes agréés répartis dans plus de 6 000 hôpitaux et établissements extrahospitaliers des secteurs public et privé, dont 311 sont situés au Québec. Des 500 visiteurs participant au processus, 21 sont pharmaciens au 1er décembre 2014258. Le cadre normatif utilisé par Agrément Canada, qui comporte plus de 70 normes d’excellence, repose sur huit dimensions de qualité, soit l’accent sur la population, l’accessibilité, la sécurité, le milieu de travail, les services centrés sur le client, la continuité des services, l’efficacité et l’efficience. L’organisme a publié son plan stratégique pour 2014–2016, qui comporte six objectifs stratégiques258.
Agrément Canada utilise le programme Qmentum qui englobe notamment une norme sur la gouvernance, trois normes sur l’efficacité organisationnelle, deux normes transversales (c.-à-d. gestion des médicaments et prévention et contrôle des infections), six normes populationnelles (p. ex. mère-enfant, cancer, maladie chronique, maladie mentale, enfants et jeunes, santé publique), plus de 40 normes d’excellence des services (p. ex. urgence, ambulatoire, soins intensifs) et trois normes de distinction. À noter que certains critères des normes sont des pratiques organisationnelles requises (POR), qui comportent des tests de conformité.
Afin de soutenir les établissements de santé canadiens, Agrément Canada propose un centre d’apprentissage, dont une base de données renfermant près de 1000 pratiques reconnues comme étant particulièrement novatrices et efficaces pour améliorer la qualité, dont une seule provient du Québec259,260. Il est possible de soumettre toute pratique exemplaire afin d’améliorer la base de données. Pour être reconnue, la pratique doit être « liée aux normes d’Agrément Canada, innovatrice et originale, axée sur l’usager ou la famille, évaluée, visiblement apte à montrer les résultats attendus, viable et adaptable à d’autres organismes, viable, adaptable à d’autres organismes »261. À noter le rapport sur les progrès accomplis jusqu’à maintenant en ce qui concerne le bilan comparatif des médicaments au Canada en 2012262 Une étude pilote est aussi menée à petite échelle sur l’innovation en sécurité des patients dont les résultats seront diffusés en 2015263.
Le rapport canadien de l’agrément des services de santé publié en 2014 insiste sur l’importance du leadership au sein des établissements de santé264. Le bulletin trimestriel Qmentum quaterly met en valeur différentes thématiques, notamment la santé publique (automne 2014), l’éthique et les soins de santé (été 2014), la prise en charge les maladies chroniques (printemps 2014), les partenariats pour améliorer les résultats des soins (hivers 2013), la culture du dévouement (automne 2013), les points de transition des soins (été 2013) et la prévention et le contrôle des infections (printemps 2013)265. Au scepticisme des pharmaciens quant aux retombées du processus d’agrément, nous répondons en leur proposant la lecture de l’analyse documentaire publiée en 2014 sur l’utilité et les répercussions de l’agrément dans les milieux de santé257.
En ce qui concerne l’Agrément du circuit du médicament, le pharmacien doit consulter le livret des pratiques organisationnelles requises afin de participer spécifiquement à l’évaluation et au suivi des pratiques par thème: culture de sécurité (analyse prospective liée à la sécurité des usagers, divulgation des événements indésirables, mécanisme de déclaration des effets indésirables), communication (abréviations dangereuses, bilan comparatif des médicaments: une priorité stratégique, bilan comparatif des médicaments aux points de transition de soins, deux identificateurs de l’usager, transfert de l’information), utilisation des médicaments (concentration des médicaments, électrolytes concentrés, formation sur les pompes à perfusion, gérance des antimicrobiens, médicaments de niveau d’alerte élevé, sécurité liée à l’héparine, sécurité liée aux narcotiques), pour le thème entourant le milieu de travail et les effectifs (programme d’entretien préventif), et évaluation des risques (prophylaxie de la thrombo-embolie veineuse, soins de la peau et des plaies, taux d’infection)266.
En outre, la nouvelle norme sur la gestion des médicaments en vigueur depuis janvier 2014 comporte plus de 175 critères divisés en onze sous-sections, soit 1) planifier le mécanisme de gestion des médicaments, 2) assurer la formation et l’évaluation des compétences, 3) accéder aux renseignements sur l’usager et les médicaments, 4) sélectionner et se procurer des médicaments, 5) entreposer les médicaments à la pharmacie et dans les unités de soins, 6) prescrire des médicaments et émettre des ordonnances, 7) préparer les médicaments, 8) étiqueter et emballer les médicaments, 9) délivrer et administrer les médicaments, 10) administrer les médicaments et surveiller l’usager, 11) évaluer le mécanisme de gestion des médicaments. Notons enfin que plusieurs critères appropriés au circuit du médicament se retrouvent également dans d’autres normes de services (p. ex. services ambulatoires de thérapie systémique contre le cancer, procréation médicalement assistée, salles d’opération et ensemble des services de santé par programmes de soins)267.
Enfin, soulignons les travaux de Barthélémy et coll., qui ont comparé les résultats du processus de visite mené en 2010 par Agrément Canada, entourant le circuit du médicament dans les établissements canadiens aux résultats de l’enquête canadienne sur la pharmacie hospitalière de 2009–2010268. Globalement, 61 % des 134 critères de la norme sur la gestion des médicaments ont pu être appariés avec des résultats issus de l’enquête canadienne. Cette étude a mis en évidence un taux de conformité variable selon qu’il était autodéclaré (enquête) ou observé (audit). De plus, l’étude a souligné l’utilité de mener une enquête biannuelle volontaire, telle que celle-ci, afin de décrire la pratique pharmaceutique hospitalière à l’échelle du pays.
Garfield et coll. ont mené une revue systématique de la mesure de la gravité des erreurs de prescription de médicaments269. Cinquante-sept pour cent (57 %) des 107 études comportaient une mesure de l’importance des erreurs. Malgré ce nombre, les auteurs ont considéré que seuls deux des 40 outils utilisés comportaient une validité et une fiabilité adéquates.
Berdot et coll. ont mené une revue systématique afin d’établir la prévalence et la nature des erreurs d’administration de médicaments par observation directe en établissement de santé. Des 2088 études consultées, seules 52 comportaient une mesure du taux. Le taux médian d’erreurs d’administration était de 10,5 % (IQR: 7,3 %–21,7 %)270. Keers et coll. ont aussi mené une revue systématique et sont parvenus à un taux d’erreurs d’administration de médicaments de 19,6 % (8,6–28,3 %), compte tenu des erreurs d’horaire, et de 8,0 % (5,1–10,9 %) sans celles-ci271. McLeod et coll. ont calculé le taux d’erreurs d’administration de médicaments à partir de bases de données d’études menées dans les hôpitaux britanniques. Au total 16 études ont été recensées, permettant d’établir à 5,6 % le taux d’erreurs d’administration de doses de médicaments par voie non parentérale (IC 4,6 %–6,7 %) contre 35 % pour les doses par voie parentérale (IC 95 %: 2–68 %)272.
Keers et coll. ont mené une revue systématique sur les causes des erreurs d’administration de médicaments en établissement de santé273. Les défaillances et les bévues arrivaient en tête du palmarès, suivies des erreurs liées à un déficit de connaissances ou à la violation délibérée de procédures. Les auteurs ont noté que de nombreuses variables contribuaient aux erreurs d’administration de médicaments, dont des problèmes liés à la communication écrite, au stockage de médicaments, à la perception de la charge de travail, aux équipements, aux patients, à l’état de santé du personnel soignant et à la présence d’interruptions et de distractions.
Kuo et coll. ont rapporté les résultats d’une collecte de données auprès de 62 pharmaciens exerçant directement auprès de patients durant une période de 14 jours consécutifs274. Des 924 rapports d’erreurs remplis en ligne, une minorité d’entre elles ont été conséquentes pour les patients, puisqu’elles ont nécessité une intervention médicale (n = 33), une hospitalisation (n = 6), un traitement de survie (n = 2) et ont provoqué un décès (n = 1).
Dans le cadre de la semaine nationale de la sécurité des patients tenue à la fin octobre 2014, la 6e édition du Rapport semestriel des incidents et accidents survenus lors de la prestation des soins et services de santé au Québec a été rendue publique275. Mis en place en 2009, le registre national des incidents et accidents est une initiative originale au Canada, qui permet de présenter un profil périodique de la situation (maintenant publié une fois par année).
Pendant la période du 1er octobre 2013 au 31 mars 2014, 265 établissements participants ont déclaré 245 261 événements indésirables. « Plus de la moitié de ces événements (51 %) concernent des personnes de plus 75 ans. Les chutes (33,4 %) et les erreurs de médication (31,7 %) constituent la majorité des incidents et accidents. Au total, 84,9 % des cas rapportés n’ont eu aucune conséquence, alors que 14,6 % d’entre eux ont eu des conséquences temporaires. Les événements ayant généré des conséquences graves et permanentes, tout comme ceux qui ont entraîné des décès, se chiffrent pour leur part à 0,06 % »276.
En outre, le groupe Vigilance a publié en octobre 2014 deux rapports portant sur les chutes, les incidents et accidents liés à la médication, en vue d’améliorer la situation277,278. En ce qui concerne le volet chute, une recommandation spécifique touchait la médication (c.-à-d. que soient régulièrement effectués la revue et l’ajustement de médicaments dans le cadre d’une collaboration entre médecin et pharmacien, à l’admission de l’usager et lors de changements). En ce qui concerne le volet médication proprement dit, le second rapport comportait 20 recommandations regroupées autour de huit axes, soit la communication (3 recommandations), les technologies et leur implantation (2 recommandations), la formation des professionnels de la santé (2 recommandations), les stratégies pour les interruptions dans la préparation et l’administration des médicaments (1 recommandation), les pharmaciens (1 recommandation), l’analyse des évènements entraînant des conséquences graves (3 recommandations), l’analyse des incidents et accidents et le suivi des recommandations qui en découlent (4 recommandations) et la responsabilité de l’usager (4 recommandations).
L’ensemble de ces études et rapports met en évidence la prévalence des erreurs tout au long du circuit du médicament. Les pharmaciens des établissements de santé doivent assurer une veille scientifique de cette littérature afin de se rendre compte du degré de risque local et de prioriser les actions préventives et correctrices.
Au cours des dernières années, Fernandes et coll. ont mené un groupe de travail canadien visant à dèterminer les indicateurs clés de pharmacie clinique (Clinical Pharmacy Key Performance Indicator ou cKPI)279,280. Un cKPI était défini comme une mesure de qualité qui peut être utilisée pour guider et évaluer les pharmaciens cliniciens. Un cKPI doit être fondé sur des preuves associées à un effet favorable sur les soins directs offerts aux patients, être sensible à l’effet d’une intervention pharmaceutique, être quantifiable et mesurable. À l’aide d’une technique Delphi et de trois rondes de discussions auxquelles particiaient plus d’une vingtaine de pharmaciens à travers le pays, huit cKPI ont été définis281:
Nombre (ou proportion) de patients ayant bénéficié de façon formelle et documentée d’un bilan comparatifs à l’admission établi par un pharmacien;
Nombre (ou proportion) de patients pour lesquels les pharmaciens ont présenté et exécuté un plan de soins pharmaceutiques;
Nombre (ou proportion) de pharmaciens participant activement à des tournées de soins interprofessionnelles afin d’assurer le bon usage des médicaments;
Nombre (ou proportion) de problèmes liés à la pharmacothérapie résolus par les pharmaciens;
Nombre (ou proportion) de patients ayant reçu des soins proactifs, complets et directs de la part d’un pharmacien en collaboration avec l’équipe traitante;
Nombre (ou proportion) de patients ayant reçu en personne la visite d’un pharmacien l’informant sur sa maladie et sur la pharmacothérapie appropriée durant son séjour hospitalier;
Nombre (ou proportion) de patients ayant bénéficié de façon formelle et documentée d’un bilan comparatif au congé par un pharmacien;
Nombre (ou proportion) de patients hospitalisés ayant reçu un conseil d’un pharmacien au congé.
L’enquête canadienne 2013–2014 ne comportait pas de collecte systématique de ces indicateurs récemment adoptés, mais leur canevas sera utilisé lors de la prochaine enquête. Les chefs de départements de pharmacie des établissements de santé devraient mettre en place dès que possible la collecte systématique de ces indicateurs.
En ce qui concerne l’inspection professionnelle, l’OPQ indique avoir inspecté 2547 pharmaciens depuis janvier 2012 après l’achèvement du volet développement professionnel (auto-inspection) et visité 258 pharmaciens dans leur milieu de pratique282. L’OPQ a noté trois points à améliorer, soit la collecte de renseignements (28 % des pharmaciens ont atteint ce standard), la vérification des effets de la thérapie sur l’état de santé du patient (25 % d’atteinte) et la consignation des informations et interventions au dossier (35 % d’atteinte).
L’exercice de la pharmacie ne peut se faire sans se préoccuper de la santé et de la sécurité des travailleurs qui exercent et qui peuvent être exposés à des médicaments dangereux.
Le National Institute for Occupational Safety and Health (NIOSH) a publié en septembre 2014 une mise à jour de sa liste des médicaments dangereux, en y ajoutant 27 substances283. À la différence des précédentes mises à jour, la liste comporte non seulement la dénomination commune de chaque médicament, sa classification AHFS, mais aussi une mention relative aux précautions recommandées par le fabricant, les motifs d’inscription à la liste et des hyperliens.
L’URPP poursuit les études multicentriques annuelles mesurant les traces d’antinéoplasiques dans les établissements de santé québécois284–287. En 2014, la population cible a été élargie à celle des hôpitaux participants canadiens hors du Québec, ce qui a donné au total 51 établissements de santé. Depuis la première étude réalisée en 2008–2010, nous avons constaté que la proportion de sites positifs demeure constante (environ 40–50 % pour le cyclophosphamide) et que les mêmes sites demeurent généralement les plus contaminés (c.-à-d. la grille de la hotte, le plancher de la salle stérile et les bras des chaises d’administration d’antinéoplasiques). Bien que la concentration mesurée sur les surfaces diminue et semble s’être stabilisée, il est primordial de maintenir les efforts pour limiter l’exposition des travailleurs. Il sera intéressant de voir dans quelques années si les nouvelles normes de l’OPQ auront un effet supplémentaire sur la réduction de la contamination de surface. En outre, la contamination de surface par le méthotrexate a aussi été mesurée dans 20 pharmacies d’officine288. Soulignons aussi une revue de la littérature menée sur la surveillance urinaire et biologique de l’exposition aux antinéoplasiques289 en prévision d’une étude pilote québécoise à réaliser en 2015.
L’URPPP a également évalué la conformité aux recommandations du guide de Prévention sur la manipulation des médicaments dangereux de l’Association paritaire pour la santé et la sécurité du travail du secteur affaires sociales (ASSTSAS)290. Notons aussi une étude ayant permis d’étudier les retombées de l’utilisation de circuits fermés pour la préparation de médicaments dangereux, ainsi que l’effet de la purge centralisée des tubulures par le personnel de la pharmacie291. Enfin, des travaux de l’URPP ont également permis d’explorer les risques associés à l’exposition professionnelle aux agents inhalés292 et à la métacholine293.
En ce qui concerne les indicateurs d’évaluation des pratiques, le Québec accuse un retard pour quatre des sept indicateurs décrits au tableau VIII. L’évaluation des pratiques semble incontournable dans la foulée de la révision des programmes.
Les travaux inhérents à la hiérarchisation des programmes de soins avec la présence de pharmaciens décentralisés et à ceux de la hiérarchisation des activités pharmaceutiques menés par le MSSS et l’OPQ s’inscrivent dans la volonté d’établir une démarche plus structurée pour déterminer et définir l’ordre de priorité des activités pharmaceutiques116. La réorganisation majeure du réseau de la santé peut constituer autantune occasion opportune qu’une distraction régionale tant les défis à relever seront nombreux. Malgré le fait que seuls 33 % des sondés québécois ont affirmé avoir recouru à une telle démarche pour définir la priorité des activités pharmaceutiques, nous pensons que la majorité des établissements sont confrontés à une hiérarchisation imposée par la panoplie des critères explicites publiés par les différents organismes d’agrément (p. ex. OPQ, ASSTSAS, Agrément Canada, SARDM, MSSS) (tableau IX).
Tableau IX Indicateurs d’évaluation des pratiques pharmaceutiques en 2013–2014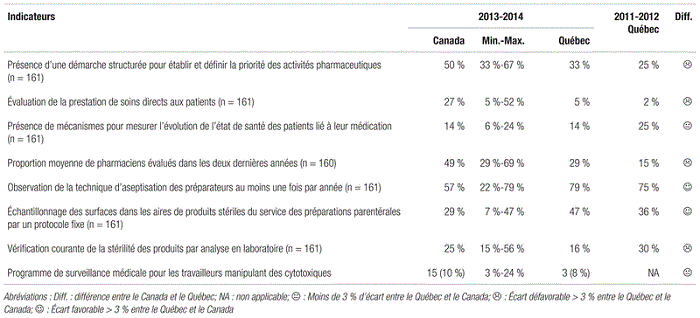
Plusieurs sociétés savantes de pharmacie hospitalière se sont dotées d’une planification stratégique fondée sur des données probantes et des bonnes pratiques en intégrant des objectifs précis en termes d’organisation de la pratique et de résultats pour le patient. L’ASHP et la SCPH ont adopté un tel plan et retenu l’année 2015 comme échéancier cible294,295. Plus récemment, le plan ASHP 2015 a été intégré à l’initiative Pharmacy Practice Model Initiative (PPMI). Cette initiative, qui a pour objectif de soutenir une réflexion à moyen terme sur les modèles de pratique en pharmacie, propose une démarche en cinq étapes pour chaque milieu amené à réfléchir à l’organisation de sa pratique pharmaceutique soit 1) créer un cadre de travail, 2) définir les services et soins à prodiguer, 3) déterminer les technologies émergentes, 4) développer un modèle et 5) l’implanter296. Deux sommets américains ont été organisés jusqu’à maintenant, soit une rencontre initiale en 2010 afin de lancer l’initiative PPMI et une seconde en 2014 sur les soins ambulatoires297,298.
Le portail du PPMI comporte notamment une recension de données probantes inhérentes à une dizaine de programmes de soins ou de patientèles299, une recension des données probantes relatives à des changements de pratique300, un inventaire des enquêtes menées par l’ASHP depuis 2000301 et un portail d’outils, dont un tableau de bord national (c.-à-d. cinq (5) buts et 26 indicateurs de mesure, y compris les données de 2011, 2012 et 2013)302, un questionnaire d’autoévaluation pour chaque établissement de santé (c.-à-d. 106 questions liées aux recommandations du PPMI, permettant de calculer le score de chaque établissement), un profil de remplissage du questionnaire par État américain303, une trousse d’outils par État et un portail de connaissances. L’ASHP a promis la publication au cours de la prochaine année d’un outil permettant de calculer le score de priorisation des patients (complexity index tool)304.
En ce qui concerne l’initiative 2015 de la SCPH, les tableaux X à XII présentent l’état de la situation au Canada et au Québec. En comparant les données québécoises de 2011–2012 à celle de 2013–2014, on constate que neuf (9) indicateurs sur 49 montrent une amélioration de la situation au Québec (écart de > 3 %) et que sept (7) indicateurs montrent une détérioration de la situation (écart de > 3 %).
Tableau X Initiative de 2015 de la Société canadienne des pharmaciens d’hôpitaux – buts n∘ 1 et n∘ 2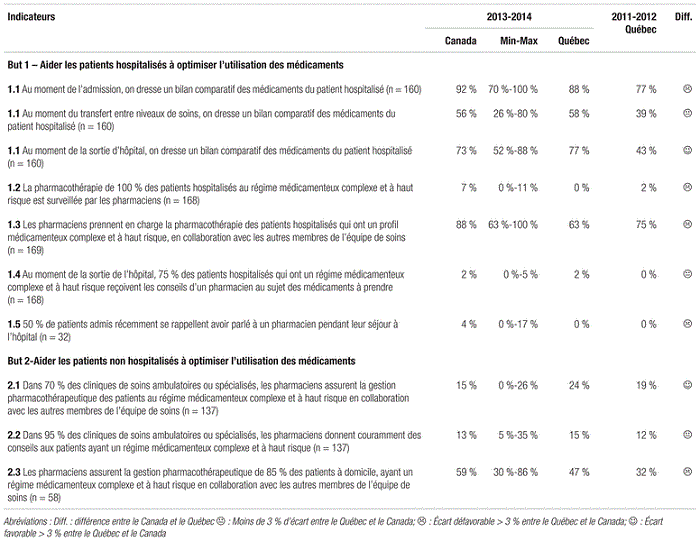
Tableau XI Initiative de 2015 de la Société canadienne des pharmaciens d’hôpitaux – buts n∘ 3 et n∘ 4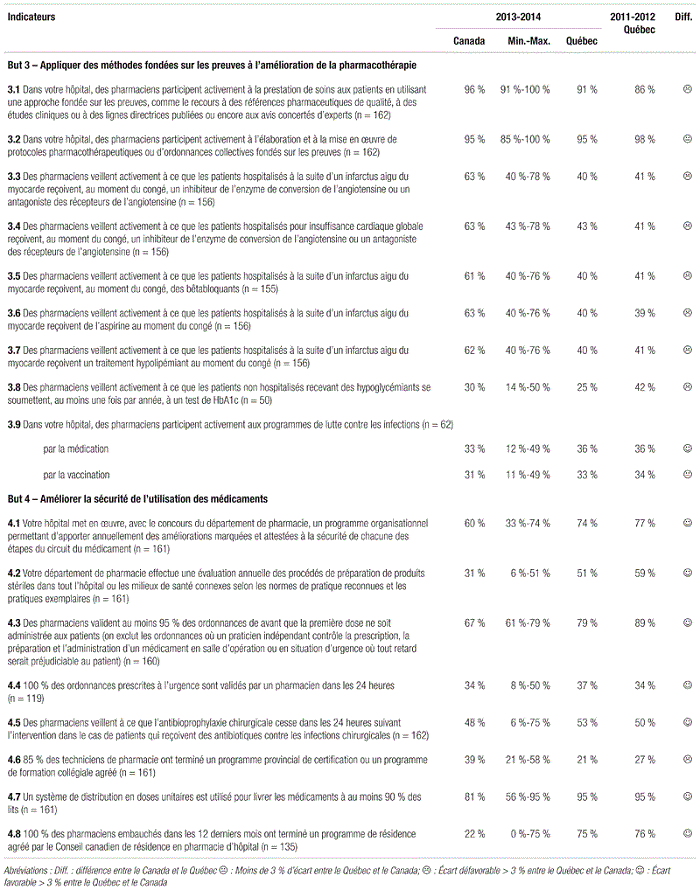
Tableau XII Initiative de 2015 de la Société canadienne des pharmaciens d’hôpitaux – buts n∘ 5 et n∘ 6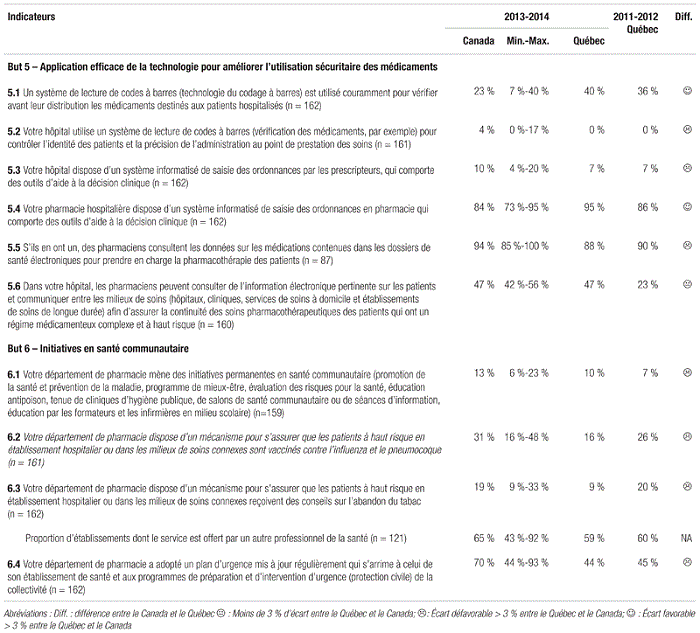
Seulement 10 des 49 indicateurs (écart de > 3 %) montraient que le Québec se démarquait positivement du reste du pays; six (6) de ces indicateurs portaient sur le quatrième but relatif à la sécurité et à l’utilisation des médicaments.
Les trois plus grands écarts en faveur du Québec par rapport au Canada étaient, par ordre décroissant d’importance, l’indicateur 4.8 avec un écart de 53 % (100 % des pharmaciens embauchés ont terminé un programme de résidence agréé), l’indicateur 4.2 avec un écart de 20 % (évaluation annuelle des procédés de préparation de produits stériles) et l’indicateur 5.1 avec un écart de 17 % (système de lecture de codes à barres utilisé couramment pour vérifier avant leur distribution les médicaments).
Dix-sept (17) indicateurs sur 49 montraient que le Québec se démarquait négativement du reste du pays (écart de > 3 %). Les cinq (5) plus gros écarts (> 15 % de différence) qui persistent en défaveur du Québec étaient, par ordre décroissant d’importance, l’indicateur 6.4 avec un écart de 26 % (adoption d’un plan d’urgence à la pharmacie mis à jour), l’indicateur 1.3 avec un écart de 25 % (prise en charge de la pharmacothérapie des patients hospitalisés qui ont un profil médicamenteux complexe et dont le risque est élevé) et les indicateurs 3.3, 3.5, 3.6 et 3.7 avec un écart de 21–23 % (prise en charge de patients présentant un infarctus aigu du myocarde).
Ces écarts ne sont pas étrangers au fait qu’un nombre encore limité de pharmaciens hospitaliers canadiens et québécois soient au courant de l’initiative de 2015 de la SCPH, malgré son adoption par l’APES305. Des 646 pharmaciens ayant participé à l’enquête complémentaire de 2013–2014, 39 % n’étaient pas du tout familiers avec l’initiative de 2015 de la SCPH, 35 % se disaient conscients de l’existence de l’initiative sans en savoir davantage sur le contenu, 19 % se disaient familiers sans avoir participé à des changements ni été témoins de changements apportés à la pratique en relation avec l’initiative, et seulement 7 % se disaient familiers avec cette initiative et affirmaient avoir participé à son implantation dans leur milieu de pratique.
L’ensemble de ces données confirment le défi immense qui attend les pharmaciens hospitaliers, ce cadre volontaire de développement professionnel étant parallèle aux attentes réglementaires et normatives fédérales et provinciales. Il est essentiel que les décideurs en santé soient conscients des efforts fournis par les pharmaciens hospitaliers pour offrir aux patients un milieu de soins sécuritaire et optimal et qu’ils les reconnaissent. On ne pourra continuer de progresser qu’en assurant un soutien financier et humain à ces démarches d’autoévaluation.
Dans le cadre de l’enquête canadienne de 2013–2014, en plus du sondage effectué auprès des chefs de départements de pharmacie, les pharmaciens ont été invités à répondre à un sondage complémentaire. Certaines questions ont été posées tant aux chefs qu’aux pharmaciens; la comparaison de ces questions est présentée dans cette section.
De façon générale, on peut dire qu’il existait des écarts importants entre les réponses des chefs de départements de pharmacie et celles des pharmaciens, tant au Canada qu’au Québec (tableau XII). Ces écarts peuvent être liés à la fonction de chacun, à l’exposition variable et différente aux enjeux et aux acteurs de la santé ainsi qu’à leurs aspirations et intérêts.
En ce qui concerne la proportion moyenne de temps-pharmacien consacrée aux cinq axes, elle est demeurée comparable entre le Québec et le Canada. Toutefois, fait étonnant, malgré l’intégration de technologies, la délégation d’activités au personnel technique et l’évolution du cursus universitaire, les pharmaciens canadiens ne passent toujours pas plus de 50 % de leur temps en clinique. Les pharmaciens ont considéré qu’ils consacraient près du cinquième de leur temps aux activités clinicoadministratives, contre 6 à 10 % pour les chefs de départements de pharmacie.
Fait étonnant aussi, plus du tiers des chefs de département de pharmacie ont considéré le modèle axé sur la pratique clinique comme prédominant contre environ un cinquième des pharmaciens sondés. Par ailleurs, les deux groupes s’entendent à près de 60 % pour dire que le modèle axé sur la pratique clinique prédominera dans le futur. Le déploiement attendu de prescripteurs électroniques à large échelle est susceptible de modifier le modèle de pratique prédominant en intégrant la distribution à la pratique clinique. Il n’existe malheureusement aucune étude confirmant la supériorité d’un modèle sur un autre. D’un côté, la validation des ordonnances à l’étage pourrait accroître de façon significative la charge de travail du pharmacien décentralisé, limitant ainsi sa participation aux soins directs aux patients. D’un autre côté, cette approche pourrait générer des gains en termes d’efficience, en réduisant les délais de saisie des médicaments au dossier pharmacologique électronique et en permettant une meilleure priorisation des ordonnances et une diminution du besoin de clarification des ordonnances. Une recherche évaluative sur le sujet semble prioritaire.
En ce qui concerne le droit de prescrire, les données convergent davantage entre chefs de département de pharmacie et pharmaciens, bien que les pharmaciens aient moins rapporté que les chefs de département de pharmacie le droit de prescrire de nouvelles thérapies en indépendance (14–21 % c. 38–43 %).
Il est surprenant de voir qu’une proportion beaucoup plus faible de chefs que pharmaciens (36 % c. 72 %) connaissaient l’existence d’une liste approuvée par l’organisme de réglementation provinciale ou le comité de pharmacologie, comprenant des d’activités de soins aux patients que les étudiants en pharmacie peuvent effectuer sous une surveillance minimale. Au Québec, cette liste correspond au Règlement sur les activités professionnelles pouvant être exercées par des personnes autres que des pharmaciens306.
Afin de se projeter dans l’avenir, l’ASHP propose depuis quelques années un questionnaire lors du Midyear Clinical Meeting afin de sonder les participants sur la probabilité que des changements soient apportés à la pratique pharmaceutique hospitalière307. Le questionnaire comporte des éléments relatifs aux domaines financiers, de qualité de soins, d’analyse, de parts de marché, de modèles de pratique, de soins ambulatoires, de gestion de départements de pharmacie, de leadership et de ressources307. Pour chaque énoncé relatif à un domaine, les personnes ayant répondu au questionnaire de 2014 étaient invitées à qualifier la probabilité qu’il se réalise d’ici à 2018. Il semble très pertinent pour les établissements de santé de consulter cette enquête futuriste, bien que la pratique américaine ne soit pas forcément ou toujours à l’avant-garde ou applicable au contexte québécois.
En ce qui concerne les tendances futures de la pratique pharmaceutique, les chefs de département de pharmacie canadiens étaient plus optimistes que les pharmaciens canadiens au sujet de 10 des 28 thèmes, et moins optimistes au sujet de 14 thèmes (écart de > 3 %) (tableau XIII).
Tableau XIII Comparaison de la perspective des chefs de départements de pharmacie avec celle des pharmaciens – partie I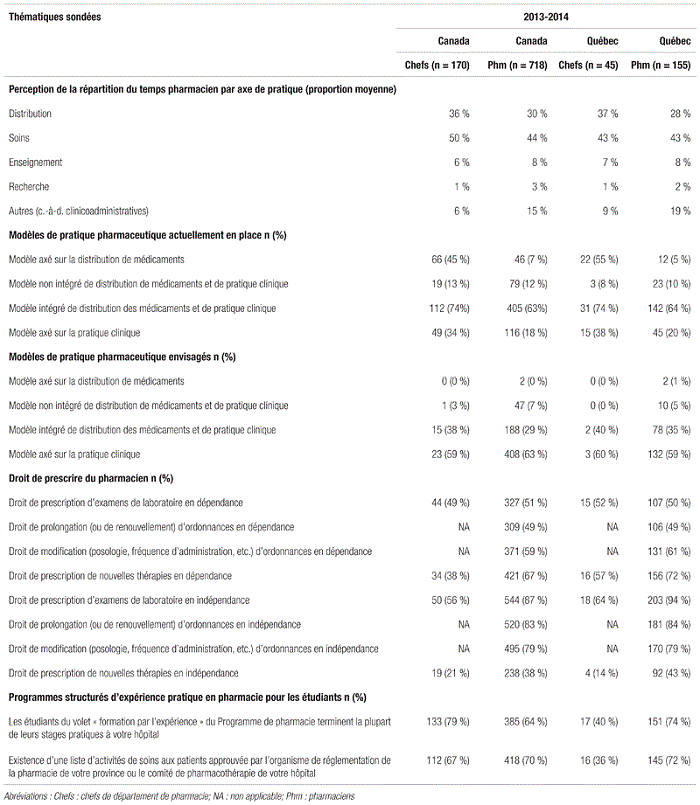
Tableau XIII Comparaison de la perspective des chefs de départements de pharmacie avec celle des pharmaciens - partie II
Dans l’esprit d’au moins 75 % des chefs de départements de pharmacie québécois, seulement neuf (9) des 28 thèmes se réaliseront en 2018, contre seulement cinq (5) selon les pharmaciens québécois.
Il est étonnant de constater qu’à peine plus de la moitié des sondés québécois ont considéré comme réaliste le fait qu’une méthode automatisée et validée d’identification des personnes les plus susceptibles de bénéficier de soins pharmaceutiques, y compris de la surveillance des pharmacothérapies, puisse être implantée d’ici 2015. Des proportions similaires de personnes sondées ont soutenu l’idée que le département de pharmacie aura mis en place un système pour s’assurer qu’un professionnel de la pharmacie du milieu hospitalier communiquera avec un homologue dans la communauté pour discuter de la pharmacothérapie de tous les patients soumis à un régime médicamenteux complexe et risqué, qui ont séjourné à l’hôpital et ont reçu leur congé. De telles mesures devraient être priorisées afin d’assurer une prestation optimale de soins qui tienne compte des ressources disponibles. Une proportion moins élevée de pharmaciens que de chefs de départements de pharmacie ont considéré que toutes les applications informatiques de l’hôpital qui ont trait aux médicaments seront un jour branchées à une seule source normalisée d’information sur les médicaments et à un système normalisé d’aide à la décision clinique qui, ensemble, garantiront l’uniformité de l’information fournie dans toutes les applications. En outre, les sondés canadiens et québécois étaient très pessimistes en regard des pénuries de médicaments. Ainsi, il semble intéressant d’exposer les pharmaciens et de vérifier leur appui aux tendances futures afin d’augmenter les chances que ces tendances se matérialisent au cours des prochaines années. Un tel exercice alimente la réflexion et peut contribuer à la priorisation des services et soins pharmaceutiques en établissement de santé.
Aucune revue systématique et reproductible de l’actualité n’a été réalisée. Néanmoins, nous pensons que les principaux enjeux des deux dernières années ont été inclus dans cette revue. Les rapports complets des enquêtes peuvent être consultés en ligne.
Cette enquête a permis de suivre l’évolution de différents indicateurs en fonction de six thématiques. Les effets de certains événements marquants et rapports publiés en 2013–2014 peuvent être perçus dans ces indicateurs. Un excellent taux de réponse a été obtenu dans cette enquête, ce qui lui confère une grande valeur. Bien que plusieurs indicateurs montrent que les pharmacies hospitalières québécoises ont poursuivi leur progression, un écart demeure par rapport à d’autres régions canadiennes.
On retient peu de changements sur le plan de la structure. La proportion d’établissements bénéficiant de systèmes automatisés décentralisés pour distribuer les doses unitaires demeure plus élevée que la moyenne canadienne. Plus du tiers des sondés québécois ont un modèle centré sur la distribution, bien que la majorité souhaite que le modèle dominant soit centré sur la clinique.
Sur le plan des services, on retient la contribution plus importante des ATP à la saisie des ordonnances au Québec. Nous observons également une certaine augmentation de la délégation d’activités de soutien clinique aux ATP. Quant aux ressources, les ruptures d’approvisionnements ont entraîné des conséquences semblables pour les sondés canadiens et québécois, et on observe que le retard du Québec en dotation de personnel se réduit.
Au Québec, un nombre inférieur de programmes de soins bénéficiaient de la présence décentralisée d’un pharmacien. Le Québec accusait également un retard pour l’évaluation de la prestation de soins directs aux patients, mais se situait avantageusement pour l’observation de la technique d’aseptisation des assistants techniques.
Peu de personnes sondées étaient au courant des objectifs de 2015 de la SCPH. Les objectifs de cette initiative gagneraient à être mieux connus et diffusés. Globalement, il existait des écarts importants entre les réponses des chefs et celles des pharmaciens, tant au Canada qu’au Québec; notamment, la proportion de temps passée à des activités clinicoadministratives était sous-évaluée par les chefs.
Nous remercions Denis Lebel, pharmacien adjoint, Jennifer Corny, assistante de recherche à l’Unité de recherche en pratique pharmaceutique, Angel Chiu au département de pharmacie du CHU Sainte-Justine pour leurs propositions et leurs contributions à la rédaction du manuscrit.
Tous les auteurs ont rempli et soumis le formulaire de l’ICMJE pour la divulgation de conflit d’intérêts potentiel. Jean-François Bussières et André Bonnici ont participé au comité éditorial du Rapport canadien sur la pharmacie hospitalière assorti d’un financement sans restriction de Eli Lilly Canada. Cynthia Tanguay n’a déclaré aucun conflit d’intérêts en relation avec le présent article.
1. Comité éditorial sur les pharmacies hospitalières canadiennes. Rapport 2011 2012 sur les pharmacies hospitalières au Canada 2011–2012ca-nadiennes. [en ligne] http://lillyhospitalsurvey.ca(site visité le 14 décembre 2014).
2. Bussières JF, Tanguay C. Perspective québé-coise et canadienne de la pratique pharmaceu-tique en établissement de santé. Pharmactuel 2013;46:112–42.
3. Comité éditorial sur les pharmacies hospita-lières canadiennes. Rapport 2009 2010 sur les pharmacies hospitalières canadiennes. [en ligne] http://lillyhospitalsurvey.ca(site visité le 19 janvier 2015).
4. Association canadienne des institutions de santé universitaires. Au sujet de nos membres - Membres. [en ligne] http://www.acisu.org/?membres(site visité le 14 décembre 2014).
5. Santé et Services Sociaux. Atlas de la santé et des services sociaux du Québec. Réseaux uni-versitaires intégrés de santé. http://www.msss.gouv.qc.ca/statistiques/atlas/atlas/index.php?id_carte=86(site visité le 14 décembre 2014).
6. Assemblée nationale Québec. Projet de loi n°10: Loi modifiant l’organisation et la gouvernance du réseau de la santé et des services sociaux no-tamment par l’abolition des agences régionales. [en ligne] http://www.assnat.qc.ca/fr/travaux-parlementaires/projets-loi/projet-loi-10-41-1.html(site visité le 14 décembre 2014).
7. Hall K, MacNair K, Bussières JF. Hospital pharmacy technicians pon their changing roles and responsibilities. 40th annual Banff Seminar, March 21–23th, 2014. [en ligne] http://www.cshp.ca/events/banffseminar/index_e.asp(site visité le 16 janvier 2015).
8. Hall K, Bussières JF. Staff pharmacists perspectives on contemporary pharmacy practice issues 40th annual Banff seminar, March 21–23th, 2014. [en ligne] http://www.cshp.ca/events/banffseminar/index_e.asp(site visité le 16 janvier 2015).
9. Fédération internationale pharmaceutique. FIP Member organisations. [en ligne] http://www.fip.org/?page=membership_organizations(site visité le 14 décembre 2014).
10. Fédération internationale pharmaceutique. FIP Statement of policy on counterfeit medicines. Novembre 2014. [en ligne] http://www.fip.org/uploads/database_file.php?id=164&table_id (site visité le 14 décembre 2014).
11. Fédération internationale pharmaceutique. Pharmacists working at national levels. What are pharmacists doing to fight counterfeit medicines around the world. [en ligne] http://www.fip.org/menu_counterfeitmedicines_publications(site visité le 14 décembre 2014).
12. Fédération internationale pharmaceutique. Pictogram software. [en ligne] http://www.fip.org/pictograms(site visité le 14 décembre 2014).
13. Fédération internationale pharmaceutique. World pharmacists day. [en ligne] http://www.fip.org/worldpharmacistsday(site visité le 14 décembre 2014).
14. Fédération internationale pharmaceutique. Modèle de « Serment/ Promesse du pharmacien ». [en ligne] http://www.fip.org/www/uploads/database_file.php?id=370&table_id(site visité le 14 décembre 2014).
15. Fédération internationale pharmaceutique. FIP Statement of professional standards. Codes of ethics for pharmacists. 2014. [en ligne] http://www.fip.org/uploads/database_file.php?id=351&table_id(site visité le 14 décembre 2014).
16. Fédération internationale pharmaceutique. Reference document. Pharmacist Ethics and Professional Autonomy: Imperatives for Keeping Pharmacy Aligned with the Public Interest. 2014. [en ligne] http://www.fip.org/www/uploads/database_file.php?id=358&table_id(site visité le 14 décembre 2014).
17. Fédération internationale pharmaceutique. Déclaration de principe de la FOP. La contribution efficace du pharmacien à l’amélioration de la santé de la mère, du nouveau-né et de l’en-fant. 2013. [en ligne] http://www.fip.org/www/uploads/database_file.php?id=345&table_id(site visité le 14 décembre 2014).
18. Fédération internationale pharmaceutique. Hospital Pharmacy Section. [en ligne] http://www.fip.org/hospital_pharmacy(site visité le 14 décembre 2014).
19. European Association of Hospital Pharmacists. 2015 survey. [en ligne] http://www.eahp.eu/publications/survey/content/2015-survey(site visité le 14 décembre 2014).
20. European Association of Hospital Pharmacists. EAHP history book. [en ligne] http://www.eahp.eu/publications/eahp-history-book-0(site visité le 14 décembre 2014).
21. European Association of Hospital Pharmacists. Hospital Pharmacy. [en ligne, http://www.eahp.eu/practice-and-policy/hospital-pharmacy(site visité le 14 décembre 2014).
22. European Association of Hospital Pharmacists. Hospital pharmacy specialisation. [en ligne] http://www.eahp.eu/practice-and-policy/hospital-pharmacy-specialisation(site visité le 14 décembre 2014).
23. Pharmine consortium. Pharmine. Pharmacy education in Europe. Country profiles. [en ligne] http://www.pharmine.org/country-profiles/(site visité le 14 décembre 2014).
24. SYNPREFH. Présentation. [en ligne] http://www.synprefh.org/(site visité le 14 décembre 2014).
25. Hopipharm. Reims accueille Hopipharm en mai 2015. [en ligne] http://www.hopipharm.fr/(site visité le 14 décembre 2014).
26. Syndicat national des pharmaciens praticiens hospitaliers et praticiens hospitaliers universi-taires. 9 èmes rencontres convergences santé hôpital [en ligne] http://www.rencontres-csh.com/?ThNum=Th00000335(site visité le 14 décembre 2014).
27. Société française de pharmacie Clinique. Home. [en ligne] http://www.sfpc.eu/fr/(site visité le 14 décembre 2014).
28. American Society of Health-System Pharmacists. Special occasion: mirror to hospital pharmacy. [en ligne] http://www.ashp.org/menu/AboutUs/History/Mirror-to-Hospital-Pharmacy.aspx(site visité le 14 décembre 2014).
29. Scheckelhoff DJ. Fifty years of advancement in American hospital pharmacy. Am J Health Syst Pharm 2014;71:1947–57.

30. Bussière JF, Marando N. De l’apothicaire au spécialiste – Histoire de la pharmacie hospitalière au Québec. 2011. [en ligne] http://apesquebec.org/apothicaire(site visité le 14 décembre 2014).
31. Médecins sans frontières. Guide Clinique et thérapeutique pour les programmes curatifs des hôpitaux et des dispensaires à l’usage des prescripteurs. 2013. [en ligne] http://apps.who.int/medicinedocs/documents/s17078f/s17078f.pdf(site visité le 14 décembre 2014).
32. Médecins sans frontières. Guide clinique et thérapeutique pour les programmes curatifs des hôpitaux et des dispensaires à l’usage des prescripteurs. 2013. [en ligne] http://refbooks.msf.org/msf_docs/fr/essential_drugs/ed_fr.pdf(site visité le 14 décembre 2014).
33. The National department of health, Pretoria, South Africa. Standard treatment guidelines and essential medicines list for south Africa. Hospital Levels – Adult – 2012. [en ligne] http://www.kznhealth.gov.za/pharmacy/edladult_2012.pdf(site visité le 14 décembre 2014).
34. Bussières JF. États des lieux en pratique pharmaceutique à Haïti. Mise en contexte d’un pharmacien. Annales de l’Unité de recherche en pratique pharmaceutique 2013; 18 novembre: 1–60. [en ligne] http://indicible.ca/urpp/20131114_HAITI_Article_Annales.pdf(site visité le 14 décembre 2014).
35. Bussières JF, Bussières V. États des lieux en pratique pharmaceutique à Haïti - mise en contexte d’un pharmacien – partie II. Annales de l’Unité de recherche en pratique pharmaceutique 2014; 13 mars: 1–20. [en ligne] http://indicible.ca/urpp/20140313_HAITI2_Annales.pdf(site visité le 14 décembre 2014).
36. Bussières JF, Bussière V, Lafontant JM, Legault M. Réorganisation de la pratique pharmaceutique en établissement de santé: le cas de l’hôpital Saint-Michel de Jacmel en Haïti. Can J Hosp Pharm 2015;68:248–53.
37. Ordre des pharmaciens du Québec. Nicole Dubé: l’engagement d’une pharmacienne au-delà des frontières. L’Interaction 2015;4(2):31. http://www.opq.org/cms/Media/2036_38_fr-CA_0_Interaction_Hiver_2015_final_Web.pdf(site visité le 14 décembre 2014).
38. Pharmaciens sans frontières- Canada. À propos de PSF-Canada [en ligne] http://www.psfcanada.org/(site visité le 14 décembre 2014).
39. Université de Montréal. Faculté de pharmacie. PHM6513-Le pharmacien et l’aide humanitaire-3 crédits. [en ligne] http://pharm.umontreal.ca/etudes/perfectionnement-professionnel/calendrier-des-cours/phm6513-h15/(site visité le 14 décembre 2014).
40. Pharmaciens sans frontières - Canada. Défilé de mode PHARMAIDEharmaide 2012. [en ligne] http://www.psfcanada.org/index.php?page=newsevents&id=41(site visité le 16 janvier 2015).
41. Comité sénatorial permanent des affaires sociales, des sciences et de la technologie. L’infrastructure des essais cliniques au Canada: ordonnance pour améliorer l’accès aux nouveaux médicaments. http://www.parl.gc.ca/Content/SEN/Committee/411/soci/rep/rep14nov12-f.pdf(site visité le 14 décembre 2014).
42. Comité sénatorial permanent des affaires sociales, des sciences et de la technologie. L’infrastructure des essais cliniques au Canada: ordonnance pour améliorer l’accès aux nouveaux médicaments. [en ligne] http://www.parl.gc.ca/Content/SEN/Committee/411/soci/rep/rep14nov12-f.pdf(site visité le 14 décembre 2014).
43. Comité sénatorial permanent des affaires sociales, des sciences et de la technologie. Les produits pharmaceutiques sur ordonnance au Canada. Suivi post-approbation effectué pour en assurer l’innocuité et l’efficacité. [en ligne] http://www.parl.gc.ca/Content/SEN/Committee/411/SOCI/rep/rep20mar13-f.pdf(site visité le 14 décembre 2014).
44. Comité sénatorial permanent des affaires sociales, des sciences et de la technologie. Les produits pharmaceutiques sur ordonnance au Canada et l’emploi non conforme à l’étiquette. 2014 [en ligne] http://www.parl.gc.ca/Content/SEN/Committee/412/soci/rep/rep05jan14-f.pdf(site visité le 14 décembre 2014).
45. Santé Canada. Loi visant à protéger les canadiens contre les drogues dangereuses (Loi de vancessa): questions et réponses sur le site web. [en ligne] http://www.hc-sc.gc.ca/dhp-mps/legislation/unsafedrugs-droguesdangereuses-faq-fra.php(site visité le 14 décembre 2014).
46. Conseil des académies canadiennes. Aperçu. [en ligne] http://sciencepourlepublic.ca/fr/about.aspx(site visité le 14 décembre 2014).
47. Le comité d’experts sur les produits thérapeutiques pour les nourrissons, les enfants et les adolescents. Améliorer les médicaments pour enfants au Canada. [en ligne] http://sciencepourlepublic.ca/uploads/fr/assessments%20and%20publications%20and%20news%20releases/therapeutics/therapeutics_fullreportfr.pdf(site visité le 14 décembre 2014).
48. Conseil des académies canadiennes. Le comité d’expert sur l’état des connaissances sur les produits thérapeutiques pour les nourrissons, les enfants et les adolescents. [en ligne] http://www.scienceadvice.ca/fr/assessments/completed/therapeutic-products/expert-panel.aspx(site visité le 21 janvier 2015).
49. Corny J, Bussières JF. Recherche clinique en pédiatrie: un état des lieux à l’échelle internationale, nationale et locale. Annales de l’URPP 2014; 11 septembre: p. 1–53. [en ligne] http://indicible.ca/urpp/20140911_RECHERCHEPED2_Annales.pdf(site visité le 14 décembre 2014).
50. Courbon E, Thériault-Dubé I, Comelli M, Lebel D, Bussières JF. Score agrégé du risque d’effets indésirables en établissement de santé: une preuve de concept et une étude pilote en pédiatrie. Can J Hosp Pharm 2013;66:375–80.

51. Hébert G, Prot-Labarthe S, Tremblay ME, Bussières JF, Bourdon O. La pédiatrie, toujours exclue de l’innovation pharmaceutique? Archives de Pédiatrie 2014;21:245–50.
52. Barthélémy I, Khvan Y, Ly T, Atkinson S, Lebel D, Bussières JF. Availability of drug Samples in hospitals: opportunity or threat? Can J Hosp Pharm 2013;66:40–1.

53. Gagnon MA. Vers une politique rationnelle d’assurance-médicaments au Canada. 2014. [en ligne] https://fcsii.ca/sites/default/files/pharmacare_report_french.pdf(site visité le 14 décembre 2014).
54. Conseil canadien pour les réfugiés. Soins de santé pour les réfugiés. [en ligne] http://ccrweb.ca/fr/pfsi(site visité le 14 décembre 2014).
55. Whittom E. Citoyenneté et immigration Canada. Québec rembourse temporairement certains médicaments non couverts par les demandeurs d’asile. [en ligne] http://www.professionsante.ca/pharmaciens/actualites/citoyennete-etimmigration-canada-quebec-rembourse-temporairement-certains-medicaments-non-couverts-pour-les-demandeurs-dasile-18440(site visité le 14 décembre 2014).
56. Gouvernement du Canada. Programme fédéral de santé intérimaire: résumé des prestations offertes. [en ligne] http://www.cic.gc.ca/francais/refugies/exterieur/resume-pfsi.asp(site visité le 14 décembre 2014).
57. Centre canadien de lutte contre les toxicomanies. Répercussions des troubles liés aux substances sur l’utilisation des services hospitaliers. Novembre 2014. [en ligne] http://www.ccsa.ca/Resource%20Library/CCSA-Substance-Use-Hospital-Impact-Report-2014-fr.pdf(site visité le 14 décembre 2014).
58. Ordre des pharmaciens du Québec. Médicaments à potentiel d’abus ou de dépendance. L’Interaction 2015; 4(2): 12. [en ligne] http://www.opq.org/cms/Media/2036_38_fr-CA_0_Interaction_Hiver_2015_final_Web.pdf(site visité le 14 décembre 2014).
59. Organisation mondiale de la santé. Maladie à virus Ebola. [en ligne] http://www.who.int/mediacentre/factsheets/fs103/fr/(site visité le 14 décembre 2014).
60. National Institutes of Health. Ebola virus disease: information for US healthcare workers. [en ligne] http://www.nih.gov/health/ebola.htm(site visité le 14 décembre 2014).
61. Gouvernement du Canada. Maladie à virus Ebola. [en ligne] http://www.canadiensensante.gc.ca/diseases-conditions-maladies-affections/disease-maladie/ebola/index-fra.php(site visité le 14 décembre 2014).
62. Gouvernement du Canada. Professionnels de la santé. [en ligne] http://www.canadiensensante.gc.ca/diseases-conditions-maladies-affections/disease-maladie/ebola/professionals-professionnels/index-fra.php(site visité le 14 décembre 2014).
63. Santé Services sociaux. Maladie à virus Ebola. [en ligne] http://www.msss.gouv.qc.ca/professionnels/ebola/(site visité le 14 décembre 2014).
64. Gouvernement du Québec. Portail santé mieuxêtre. Maladie à virus Ebola. [en ligne] http://sante.gouv.qc.ca/problemes-de-sante/maladie-a-virus-ebola/(site visité le 14 décembre 2014).
65. Agence de la santé et des services sociaux de Montréal. Maladie à virus Ebola (MVE). [en ligne] http://www.dsp.santemontreal.qc.ca/Ebola.html(site visité le 14 décembre 2014).
66. Gouvernement du Québec. Portail Santé Montréal. Maladie à virus Ebola. [en ligne] http://www.santemontreal.qc.ca/actualite/nouvelles/details/?tx_ttnews%5Btt_news%5D=1022&cHash=83d9d7962aa9442b036410c42f1feb1f(site visité le 14 décembre 2014).
67. Fédération internationale pharmaceutique. Ebola: what can pharmacists do about it? [en ligne] http://www.fip.org/ebola(site visité le 14 décembre 2014).
68. Gouvernement du Québec. Soins de fin de vie. [en ligne] http://www.soinsdefindevie.gouv.qc.ca/la-loi(site visité le 14 décembre 2014).
69. Ordre des pharmaciens du Québec. Mémoire relative au projet de loi no 52 – loi concernant les soins de fin de vie. [en ligne] http://www.opq.org/cms/Media/1729_38_fr-CA_0_Memoire_OPQ_Projet_loi_52.pdf(site visité le 14 décembre 2014).
70. Marando N, Bussières JF. Historique de Québec Pharmacie (60ème anniversaire). Annales de l’Unité de recherche en pratique pharmaceutique. 2014; 9 janvier: 1–54. [en ligne] http://indicible.ca/urpp/20140109_SHPQ_QUEPHARM_Article.pdf(site visité le 14 décembre 2014).
71. Arseneau S, Marando N, Bussières JF. Contenu scientifique de Québec Pharmacie de 1963 à 1980. Annales de l’Unité de recherche en pratique pharmaceutique. 2014; 26 août: 1–15. [en ligne] http://indicible.ca/urpp/20140826_QUEPHARM-SC1_Annales.pdf(site visité le 14 décembre 2014).
72. Méthot J, Mallet L. Vision de Pharmactuel 2015;48:3–4.
73. Association des pharmaciens des établissements de santé du Québec. 44ème congrès annuel de l’A.P.E.S. L’éthique de la politique à la clinique. [en ligne] http://www.apesquebec.org/app/media/2700(site visité le 14 décembre 2014).
74. Association des pharmaciens des établissements de santé du Québec. FAQ ? Qu’est-ce qu’on fait? [en ligne] http://www.apesquebec.org/page?a=2122&lang=fr-CA(site visité le 14 décembre 2014).
75. Association des pharmaciens des établissements de santé du Québec. Le pharmacien d’établissement et les conflits d’intérêt. Février 2004. [en ligne] http://www.apesquebec.org/app/media/6740(site visité le 14 décembre 2014).
76. Association des pharmaciens des établissements de santé du Québec. Code d’éthique des administrateurs. 2014.
77. Association des pharmaciens des établissements de santé du Québec. Code d’éthique des membres de comités, de groupes de travail et de regroupements de pharmaciens experts (RPE). 2011. [en ligne] http://www.apesquebec.org/app/media/7102(site visité le 14 décembre 2014).
78. Association des pharmaciens des établissements de santé du Québec. Code d’éthique des employés de l’Association des pharmaciens des établissements de santé du Québec. 2011. [en ligne] http://www.apesquebec.org/app/media/7101(site visité le 14 décembre 2014).
79. Association des pharmaciens des établissements de santé du Québec. G-6 – Politique de gestion des commandites et des conflits d’intérêts. 2014. [en ligne] http://www.apesquebec.org/recherche?query=%C3%A9thique&batchIndex=1&batchSize=10(site visité le 14 décembre 2014).
80. Ordre des pharmaciens du Québec. Nul ne peut ignorer la loi: un blogue utile à votre pratique. L’Interaction 2015; 4(2): 11. [en ligne] http://www.opq.org/cms/Media/2036_38_fr-CA_0_Interaction_Hiver_2015_final_Web.pdf(site visité le 14 décembre 2014).
81. Unité de recherche en pratique pharmaceutique. Législation et systèmes de soins – pharmacie. [en ligne] http://lsspharmacie.wordpress.com/(site visité le 14 décembre 2014).
82. Bussières JF. Législation et systèmes de soins. Recueil de textes choisis et commentés. 10e édition. Publié à compte d’auteur. Montréal, Qc, Canada. 931 pages.
83. Marando N, Bussières JF. Journaux pharmaceutiques et para-pharmaceutiques d’intérêt pour les pharmaciens: un siècle d’histoire. Annales de l’Unité de recherche en pratique pharmaceutique 2014; 25 juin: 1–59. [en ligne] http://indicible.ca/urpp/20140625_HISTOIRE-JOURNAUX_Annales.pdf(site visité le 14 décembre 2014).
84. Ordre des pharmaciens du Québec. Le blogue. [en ligne] http://blogue.opq.org/(site visité le 14 décembre 2014).
85. Association québécoise des pharmaciens propriétaires. Accueil du blogue. [en ligne] hhttps://www.monpharmacien.ca/blogue(site visité le 14 décembre 2014).
86. Profession Santé. [en ligne] http://www.professionsante.ca/pharmaciens/(site visité le 14 décembre 2014).
87. Bernard O. Le pharmachien. [en ligne] http://lepharmachien.com/(site visité le 14 décembre 2014).
88. Girard MO. Blogue santé. [en ligne] http://bloguesante.com/(site visité le 14 décembre 2014).
89. Dionne JY. Franchement santé. [en ligne] http://www.jydionne.com/(site visité le 14 décembre 2014).
90. Pharmapar Inc. PharmaBlogue. Santé multi-disciplinaire. [en ligne] http://pharmablogue.com/a-propos/(site visité le 14 décembre 2014).
91. Unité de recherche en pratique pharmaceutique. Unité de recherche en pratique pharmaceutique. [en ligne] http://urppchusj.wordpress.com(site visité le 14 décembre 2014).
92. Bussières JF, Guérin A, Lebel D. Outils, comportement et exercice professionnel en ligne: état des lieux et perspective pharmaceutique. Annales de l’Unité de recherche en pratique pharmaceutiuqe 2013; 21 novembre: 1–21. [en ligne] http://indicible.ca/urpp/20131121_FACEBOOK3_Annales.pdf(site visité le 14 décembre 2014).
93. Ordre des pharmaciens du Québec. Programme d’inspection professionnelle 2014–2015. L’Interaction 20145; 4;20–4(2). [en ligne] http://www.opq.org/cms/Media/1960_38_fr-CA_0_DM_1208_Interaction_Vol4_No1_VF_LR.pdfhttp://www.opq.org/cms/Media/2036_38_fr-CA_0_Interaction_Hiver_2015_final_Web.pdf(site visité le 14 décembre 2014).
94. Ordre des pharmaciens du Québec. Réflexion sur le code de déontologie des pharmaciens. L’Interaction 2015; 4(2): 16. [en ligne] http://www.opq.org/cms/Media/2036_38_fr-CA_0_Interaction_Hiver_2015_final_Web.pdf(site visité le 14 décembre 2014).
95. Ordre des pharmaciens du Québec. Énoncé de position: allaitement maternel et alimentation du nourrisson. 2014 [en ligne] http://www.opq.org/cms/Media/1995_38_fr-CA_0_enonce_position_allaitement_FINAL.pdf(site visité le 14 décembre 2014).
96. Ordre des pharmaciens du Québec. Guide d’accueil du nouveau pharmacien. 2014. [en ligne] http://www.opq.org/cms/Media/292_38_fr-CA_0_Guide_accueil_nouveau_pharmacien.pdf(site visité le 14 décembre 2014).
97. Ordre des pharmaciens du Québec. Top 10 des questions posées. [en ligne] http://www.opq.org/cms/Media/2036_38_fr-CA_0_Interaction_Hiver_2015_final_Web.pdf(site visité le 14 décembre 2014).
98. Ordre des pharmaciens du Québec. La méthadone, un médicament à risque élevé qui nécessite une attention de tous les instants. L’Interaction 2014; 4(1): 29–310. [en ligne] http://www.opq.org/cms/Media/1960_38_fr-CA_0_DM_1208_Interaction_Vol4_No1_VF_LR.pdf(site visité le 14 décembre 2014).
99. Ordre des pharmaciens du Québec. Comment organiser vos suivis avec vos patients recevant leurs médicaments sous pilulier ? L’Interaction 2014; 4(1): 35-729–30. [en ligne] http://www.opq.org/cms/Media/1960_38_fr-CA_0_DM_1208_Interaction_Vol4_No1_VF_LR.pdf(site visité le 14 décembre 2014).
100. Ordre des pharmaciens du Québec. Rôle du pharmacien dans la prise en charge des patients âgés. L’Interaction 2014; 4(1): 6–11. [en ligne] http://www.opq.org/cms/Media/2036_38_fr-CA_0_Interaction_Hiver_2015_final_Web.pdf(site visité le 14 décembre 2014).
101. Ordre des pharmaciens du Québec. Ne pas substituer les bonnes pratiques. L’Interaction 2015; 4(2): 26–27. [en ligne] http://www.opq.org/cms/Media/2036_38_fr-CA_0_Interaction_Hiver_2015_final_Web.pdf(site visité le 14 décembre 2014).
102. Ordre des pharmaciens du Québec. Mémoire relatif au projet de loi no 49 – loi modifiant diverses lois professionnelles et d’autres dispositions législatives dans le domaine des sciences appliquées. Novembre 2013. [en ligne] http://www.opq.org/cms/Media/1759_38_fr-CA_0_Memoire_OPQ_Projet_loi_49.pdf(site visité le 14 décembre 2014).
103. Ordre des pharmaciens du Québec. Fonds d’assurance responsabilité professionnelle de l’Ordre des pharmaciens du Québec. La préparation des médicaments en piluliers, une activité qui requiert beaucoup d’attention. [en ligne]. http://www.opq.org/CMS/MediaFree/media/Bulletin_OPQ_FARPOPQ_automne_2014_web.pdf(site visité le 15 décembre 2014).
104. Commission de révision permanente des programmes. Commission. [en ligne] https://revisiondesprogrammes.gouv.qc.ca/commission/(site visité le 14 décembre 2014).
105. Born K, Sullivan T, Bear R. Restructuring Alberta’s health system. [en ligne] http://healthydebate.ca/2013/10/topic/politics-of-health-care/restructuring-alberta-health(site visité le 14 décembre 2014).
106. Assemblée nationale Québec. Projet de loi n°15: Loi sur la gestion et le contrôle des effectifs des ministères, des organismes et des réseaux du secteur public ainsi que des sociétés d’État. [en ligne] http://www.assnat.qc.ca/fr/travaux-parlementaires/projets-loi/projet-loi-15-41-1.html(site visité le 14 décembre 2014).
107. Assemblée nationale Québec. Projet de loi n°20: Loi édictant la Loi favorisant l’accès aux services de médecine de famille et de médecine spécialisée et modifiant diverses dispositions législatives en matière de procréation assistée. [en ligne] http://www.assnat.qc.ca/fr/travaux-parlementaires/projets-loi/projet-loi-20-41-1.html(site visité le 14 décembre 2014).
108. Assemblée nationale Québec. projet de loi n°28: Loi concernant principalement la mise en œuvre de certaines dispositions du discours sur le budget du 4 juin 2014 et visant le retour à l’équilibre budgétaire en 2015–2016. Projet de loi 28. [en ligne] http://www.assnat.qc.ca/fr/travaux-parlementaires/projets-loi/projet-loi-28-41-1.html (site visité le 14 décembre 2014).
109. Thiffault J. Projet de loi 28: des pertes de 100 000$ par pharmacie au Québec. 28 novembre 2014. [en ligne] http://www.monpharmacien.ca/projet-de-loi-28-des-pertes-de-100-000-par-pharmacie-au-quebec(site visité le 14 décembre 2014).
110. Laflamme C. Coupes prévues de 130 M$ sur les honoraires des pharmaciens: les patients subiront les conséquences. La Voix de l’est. 27 novembre 2014. [en ligne] http://www.lapresse.ca/la-voix-de-lest/actualites/201411/26/01-4822877-coupes-prevues-de-130-m-sur-leshonoraires-des-pharmaciensles-patients-subiront-les-consequences.php(site visité le 14 décembre 2014).
111. Assemblée nationale Québec. Projet de loi n°41: Loi modifiant la Loi sur la pharmacie. [en ligne] http://www.assnat.qc.ca/fr/travaux-parlementaires/projets-loi/projet-loi-41-39-2.html(site visité le 19 janvier 2015).
112. Breton P. Les carottes ne suffisent pas. La Presse. 1er décembre 2014. [en ligne] http://www.lapresse.ca/debats/editoriaux/pascale-breton/201412/01/01-4824101-les-carottes-ne-suffisent-pas.php?utm_categorieinterne=trafficdrivers&utm_contenuinterne=cyberpresse_lire_aussi_4823454_article_POS5(site visité le 14 décembre 2014).
113. Croteau M. Le projet de loi 10 jugé « irrecevable » par les médecins spécialistes. La Presse. 21 octobre 2014. [en ligne] http://www.lapresse.ca/actualites/sante/201410/21/01-4811165-le-projet-de-loi-10-juge-irrecevable-par-les-medecins-specialistes.php?utm_categorieinterne=trafficdrivers&utm_contenuinterne=cyberpresse_lire_aussi_4823551_article_POS1(site visité le 14 décembre 2014).
114. Picotte F. Ne faites pas porter l’odieux aux médecins de famille! Le Nouvelliste. 2 décembre 2014. [en ligne] http://www.lapresse.ca/le-nouvelliste/opinions/201412/02/01-4824413-ne-faites-pas-porter-lodieux-aux-medecins-de-famille.php?utm_categorieinterne=trafficdrivers&utm_contenuinterne=cyberpresse_lire_aussi_4823454_article_POS3(site visité le 14 décembre 2014).
115. Vérificateur général du Québec. Rapport du Vérificateur général du Québec à l’Assemblée nationale pour l’année 2014–2015. Médicaments et services pharmaceutiques. Chapitre 6. Juin 2014. [en ligne] http://www.vgq.gouv.qc.ca/fr/fr_publications/fr_rapport-annuel/fr_2014-2015-VOR-Printemps/fr_Rapport2014-2015-VOR-Chap06.pdf(site visité le 14 décembre 2014).
116. Whittom E. Gestion des medicaments dans les établissements de santé; le ministère de la santé répond aux recommandations du Vérificateur général. 14 novembre 2014. [en ligne] http://www.professionsante.ca/pharmaciens/actualites/msss-ramq-inesss/gestion-des-medicaments-dans-les-etablissements-de-sante-le-ministere-de-la-sante-repond-aux-recommandations-du-verificateur-general-29314(site visité le 14 décembre 2014).
117. Association des pharmaciens des établissements de santé du Québec. Position de l’A.P.E.S. sur l’impartition de la distribution des médicaments. Avril 2012. [en ligne] http://www.apesquebec.org/page?s=50&lang=fr-CA(site visité le 14 décembre 2014).
118. Ordre des pharmaciens du Québec. Les pharmaciens en établissement de santé: une expertise de pointe. [en ligne] http://www.opq.org/fr-CA/grand-public/le-pharmacien/pharmacien-en-etablissements-de-sante/(site visité le 14 décembre 2014).
119. American College of Clinical Pharmacy. About clinical pharmacists. [en ligne] http://www.accp.com/about/clinicalpharmacists.aspx(site visité le 14 décembre 2014).
120. American College of Clinical Pharmacy. Clinical pharmacy defined. [en ligne] http://www.accp.com/about/clinicalPharmacyDefined.aspx(site visité le 14 décembre 2014).
121. Association des pharmaciens des établissements de santé du Québec. Position de l’A.P.E.S. sur la structure de gestion en pharmacie d’établissement. Février 2013. [en ligne] http://www.apesquebec.org/page?s=50&lang=fr-CA(site visité le 14 décembre 2014).
122. Association des pharmaciens des établissements de santé du Québec. Position sur la présence de pharmaciens au sein des structures de soins de première ligne. Juillet 2014. [en ligne] http://www.apesquebec.org/page?s=50&lang=fr-CA(site visité le 14 décembre 2014).
123. Rochais E, Atkinson S, Bussières JF. Nursing Perception of the Impact of Medication Carts on Patient Safety and Ergonomics in a Teaching Health Care Center. J Pharm Pract 2013;26:131–7.
124. Rochais E, Atkinson S, Guilbeault M, Bussières JF. Nursing perception of the impact of automated dispensing cabinets on patient safety and ergonomics in a teaching healthcare center. J Pharm Pract 2014;27:150–7.
125. Tourel J, Delage E, Lebel D, Litalien C, Duval S, Lacroix A, David MJ, Bussières JF. Smart pump use in pediatric patients. Am J Health Syst Pharm 2012;69:1628–9.

126. Gillet M, Bussières JF. Erreurs d’administration de médicaments aux unités de soins disposant de la prescription électronique et de cabinets automatisés décentralisés. Pharmactuel 2012;45:231–6.
127. Guérin A, Bussières JF. Effets de la prescription médicale informatisée dans une unité de soins intensifs sur les résultats de patients adultes dans un état critique: étude avant-après. Pharmactuel 2013;46:243–6.
128. Ordre des pharmaciens du Québec. Préparations magistrales non stériles en pharmacie. Normes 2012.01. [en ligne] http://www.opq.org/cms/Media/1088_38_fr-CA_0_Norme_2012_01_magistrales_non_steriles.pdf(site visité le 14 décembre 2014).
129. Ordre des pharmaciens du Québec. Préparations de produits stériles non dangereux en pharmacie. Norme 2014.01. [en ligne] http://www.opq.org/cms/Media/1827_38_fr-CA_0_Norme_2014_01.pdf(site visité le 14 décembre 2014).
130. Ordre des pharmaciens du Québec. Préparations de produits stériles dangereux en pharmacie. Norme 2014.02. [en ligne] http://www.opq.org/cms/Media/1847_38_fr-CA_0_Norme_2014_02.pdf(site visité le 14 décembre 2014).
131. U.S. Pharmacopeial Convention. General Chapter <800> Hazardous Drugs—Handling in Healthcare Settings. http://www.usp.org/usp-nf/notices/general-chapter-hazardous-drugs-handling-healthcare-settings(site visité 10 dec 2014).
132. Association parititaire pour la santé et la sécurité du travail du secteur affaires sociales. Guide de prévention – Manipulation sécuritaire des médicaments dangereux. http://www.asstsas.qc.ca/publications/publications-specialisees/guides-de-prevention/guide-de-prevention-manipulation-securitaire-des-medicaments-dangereux.html(site visité 10 dec 2014).
133. Center for disease control and prevention. Multi-state outbreak of fungal meningitis and other infections. Dernière mise à jour le 23 octobre 2013. [en ligne] http://www.cdc.gov/HAI/outbreaks/meningitis.html(site visité le 14 décembre 2014).
134. Thiessen JJ. A review of the oncology under-dosing incident. A report to the Ontario Minister of Health and Long-term care – 12 juillet 2013. [en ligne] http://www.health.gov.on.ca/en/public/programs/cancer/drugsupply/docs/report_thiessen_oncology_under-dosing.pdf(site visité le 14 décembre 2014).
135. Bussières JF, Prot S. Perspectives sur les préparations magistrales de médicaments au Canada. Pharmactuel 2004;37(Dossier 1):1–15.
136. Bussières JF, Gagnon K, Bérard K, Gallant C, Barret P. Enquête québécoise sur les préparations et administration de médicaments dangereux incluant les cytotoxiques. Pharmactuel 2007;40:37–42.
137. Bussières JF, Vaillant L, Warner T, Hall K. Enquête sur les préparations stériles en établissement de santé: portrait de la situation québécoise 2007. Pharmactuel 2007;40:228–31.
138. Ordre des pharmaciens du Québec. Position de l’Ordre des pharmaciens du Québec. Distinction entre «préparation » et « fabrication ». Mai 2004. 2 pages.
139. National Association of Pharmacy Regulatory Authorities. Model standards for pharmacy compounding of non-hazardous sterile products. Draft 2a. [en ligne] https://pharmacists.ab.ca/sites/default/files/CompoundingNon_hazardousSterileProducts_ConsultationStds.pdf(site visité le 14 décembre 2014).
140. Santé Canada. Documentation de consultation: Proposition de Santé Canada sur les préparations commerciales de médicaments. Santé Canada. Octobre 2014. 12 pages.
141. Barthélémy I, Yemsoktheavy K, Ly T, Atkinson S, Bussières JF. Évaluation de la conformité des lieux de stockage de médicaments à l’unité de soins: une étude pilote. Pharmactuel 2012;45:277–81.
142. Ghenadenik A, Rochais E, Atkinson S, Bussières JF. Potential risks associated with medication administration, as identified by simple tools and observations. Can J Hosp Pharm 2012;65:300–7.

143. Berruyer M, Atkinson S, Lebel D, Bussières JF. Utilisation de l’insuline en établissement de santé universitaire mère-enfant: une analyse des modes de défaillance au moyen d’un diagramme d’Ishikawa. Pharmactuel 2014;47:55–61.
144. Berruyer M, Atkinson S, Lebel D, Bussières JF. Audits en guise de soutien à la préparation d’une visite d’Agrément Canada: le cas de l’insuline. Pharmactuel 2014;47:51–4.
145. Béland V, Racicot J, Picard F. Description du contrôle glycémique obtenu avec un protocole de perfusion d’insuline intraveineuse pour les patients hospitalisés à l’Institut universitaire de cardiologie et de pneumologie de Québec. Pharmactuel 2014;47:90–8.
146. Dubé PA, Lord MC, Bussières JF, Courteau M. Conformité des établissements de santé du Québec au stockage des antidotes. Pharmactuel 2013;46:221–7.
147. Tourel J, Delage E, Forest JM, Therrien R, Bussières JF. Certification de salles de préparation en pharmacie – l’expérience d’un CHU. Pharmactuel 2012;45:202–6.
148. Guérin A, Leroux T, Bussières JF. Pre-post pilot study of noise levels at a university hospital center pharmacy department. J Pharm Pract 2013;26:447–52.
149. Guérin A, Caron E, Lebel D, Bussières JF. Caractéristiques des appels téléphoniques dans le département de pharmacie d’un centre hospitalier universitaire. Le Pharmacien hospitalier et clinicien 2013;48:50–2.
150. Raimbault M, Guérin A, Caron E, Lebel D, Bussières JF. Identifying and reducing distractions and interruptions in a pharmacy department. Am J Health-Syst Pharm 2013;70:186–90.

151. Institut canadien d’information sur la santé. Tendances des dépenses nationales de santé, 1975 à 2014. [en ligne] http://www.cihi.ca/web/resource/fr/nhex_2014_report_fr.pdf(site visité le 14 décembre 2014).
152. Conseil d’examen du prix des médicaments brevetés. Rapport annuel 2013. [en ligne] http://www.pmprb-cepmb.gc.ca/CMFiles/Publications/Annual%20Reports/2013/2013-Annual-Report_2013-09-15_FR.pdf(site visité le 14 décembre 2014).
153. Commissaire à la santé et au bien-être. Les médicaments d’ordonnance: état de la situation au Québec. 2ème version. 2014. [en ligne] http://www.csbe.gouv.qc.ca/fileadmin/www/2014/Medicaments/CSBE_Medicaments_EtatSituation_2e.pdf(site visité le 14 décembre 2014).
154. Commissaire à la santé et au bien-être. Les urgences au Québec: évolution de 2003–2004 à 2012–2013. [en ligne] http://www.csbe.gouv.qc.ca/fileadmin/www/2014/Urgences/CSBE_Rapport_Urgences_2014.pdf(site visité le 14 décembre 2014).
155. Commissaire à la santé et au bien-être. Avis détaillé sur les activités de procréation assistée au Québec. Juin 2014. [en ligne] http://www.csbe.gouv.qc.ca/fileadmin/www/2014/Procreation_assistee/CSBE_PA_detaille_2014.pdf (site visité le 14 décembre 2014).
156. Association médicale canadienne et Association des pharmaciens du Canada. Déclaration conjointe sur les ordonnances électroniques. [en ligne] http://www.pharmacists.ca/cpha-ca/assets/File/ePrescribingStatementFR2013.pdf (site visité le 19 janvier 2015).
157. Lebel D, Bussières JF. Se doter de principes directeurs pour les prescripteurs électroniques de médicaments? L’exemple d’un centre hospitalier universitaire. Can J Hosp Pharm 2014;67:172–4.

158. Comité de veille sur les nouvelles pratiques liées au développement technologique. Les logiciels de gestion au service du pharmacien dans la prise en charge des patients. 2014. [en ligne] http://www.opq.org/cms/Media/2000_38_fr-CA_0_PHQ_BROCHURE_FINAL.pdf (site visité le 14 décembre 2014).
159. Meyer B, Atherton H, Sawmynaden P, Car J. Email for communicating results of diagnostic medical investigations to patients. Cochrane Database Syst Rev. 2012;;8:CD007980.
160. ReelDx. About. [en ligne] http://reeldx.com/about/ (site visité le 14 décembre 2014).
161. Figure 1 Inc. Medical image sharing for health-care professionals. [en ligne] https://figure1.com/ (site visité le 14 décembre 2014).
162. Screencast-O-Matic. Welcome. [en ligne] http://www.screencast-o-matic.com/ (site visité le 14 décembre 2014).
163. Université de Montréal. Fin de notre abonnement à MD Consult à compter du 14 juin 2014. [en ligne] http://www.bib.umontreal.ca/communiques/20140514-SA-fin-MDConsult.htm (site visité le 19 janvier 2015).
164. Bouchard MC. Le déploiement du Dossier santé Québec tire à sa fin. La Tribune. 10 décembre 2014. [en ligne] http://www.lapresse.ca/la-tribune/estrie-et-regions/201412/10/01-4826913-le-deploiement-du-dossier-sante-quebec-tire-a-sa-fin.php (site visité le 14 décembre 2014).
165. Agence de la santé et des services sociaux de Montréal. Déploiement du DSQ à Montréal. [en ligne] http://www.dsqmontreal.ca/wp-content/uploads/2014/12/bulletin-dsq-mtl_vol3-no10_2014dec.pdf (site visité le 14 décembre 2014).
166. Ministère de la santé et des services sociaux. Réseau en affaires. [en ligne] http://www.msss.gouv.qc.ca/reseau/affaires_reseau/index.php?groupes-dapprovisionnement (site visité le 14 décembre 2014).
167. Conférence provinciale des approvisionnements en commun. CPAC Santé. [en ligne] http://www.cpacsante.qc.ca/ (site visité le 14 décembre 2014).
168. Comité directeur multilateral sur les pénuries de medicaments au Canada. Boîte à outil multilatérale. 2013. [en ligne] http://www.drugshortages.ca/CMFiles/MSSC_Multi-Stakeholder_Toolkit_FR.FINAL.pdf (site visité le 14 décembre 2014).
169. Comité directeur multiltéral sur les pénuries de médicaments au Canada. Protocole pour la divulgation et la communication des pénuries de médicaments. 2013. [e ligne] http://www.drugshortages.ca/CMFiles/MSSC_Notification_Communication_Protocol_FR.pdf (site visité le 14 décembre 2014).
170. Canadian drug shortage database. Drug shortages. [en ligne] http://www.penuriesdemedicaments.ca/drugshortages.asp (site visité le 14 décembre 2014).
171. Santé Canada. Pénuries de médicaments au Canada. [en ligne] http://www.hc-sc.gc.ca/dhp-mps/prodpharma/shortages-penuries/index-fra.php (site visité le 14 décembre 2014).
172. Parliament of Canada. Private member’s bill. C-523. An act to amend the Department of Health Act (disclosure of drug shortages). 6 juin 2013. [en ligne] http://www.parl.gc.ca/LEGISInfo/BillDetails.aspx?billId=6251914&Mode=1&View=10&Language=E (site visité le 14 décembre 2014).
173. Anonyme. ICI Radio-Canada. Une pénurie d’un médicament fait exploser son prix. [en ligne] http://ici.radio-canada.ca/nouvelles/sante/2014/06/03/001-cancer-medicaments-pharmaciens-ordre-penurie.shtml (site visité le 19 janvier 2015).
174. Santé Canada. Santé Canada demande la mise en quarantaine des produits destinés au marché canadien de l’établissement d’Apotex à Bangalore, en Inde. [en ligne] http://healthycanadians.gc.ca/recall-alert-rappel-avis/hc-sc/2014/41555a-fra.php (site visité le 14 décembre 2014).
175. U.S. Food and Drug Administration. Apotex Pharmachem India Pvt Ltd. 6/16/14. [en ligne] http://www.fda.gov/ICECI/EnforcementActions/WarningLetters/2014/ucm401451.htm (site visité le 14 décembre 2014).
176. Bruser D. Canadians kept in dark about defective drugs. The Star. 11 septembre 2014. [en ligne] http://www.thestar.com/news/canada/2014/09/11/canadians_kept_in_dark_about_defective_drugs.html (site visité le 14 décembre 2014).
177. Malboeuf MC. Provenance des médicaments: bientôt la fin du secret ? La Presse. 4 octobre 2014. [en ligne] http://www.lapresse.ca/actualites/sante/201410/03/01-4806253-provenance-des-medicaments-bientot-la-fin-du-secret.php (site visité le 14 décembre 2014).
178. Santé Canada. Consultation publique sur le signalement des pénuries de médicaments. [en ligne] http://www.hc-sc.gc.ca/dhp-mps/consultation/drug-medic/consult_shortages-penuries-fra.php (site visité le 19 janvier 2015).
179. Anonyme. Consultations à propos du site web www.penuriesdemedicaments.ca. L’Ordre écrit à la ministre Ambrose. L’Interaction 2014; 4(1): 25–26. [en ligne] http://www.opq.org/cms/Media/1960_38_fr-CA_0_DM_1208_Interaction_Vol4_No1_VF_LR.pdf (site visité le 14 décembre 2014).
180. National Association of Pharmacy Regulatory Authorities. National statistics. [en ligne] http://napra.ca/pages/Practice_Resources/National_Statistics.aspx?id=2103 (site visité le 14 décembre 2014).
181. Bureau des examinateurs en pharmacie du Canada. Portail pour pharmaciens Canada. [en ligne] http://www.pebc.ca/index.php/ci_id/5958/la_id/2.htm (site visité le 14 décembre 2014).
182. Portail pour pharmaciens – Canada. [en ligne] http://www.pharmacistsgatewaycanada.ca/ (site visité le 14 décembre 2014).
183. Anonyme. Diplômés à l’étranger: un portail d’entrée à la pharmacie. L’Interaction 2015; 4 (2): 23. [en ligne] http://www.opq.org/cms/Media/2036_38_fr-CA_0_Interaction_Hiver_2015_final_Web.pdf (site visité le 16 décembre 2014).
184. Association des pharmaciens des établissements de santé du Québec. Communiqué. Rapport du Vérificateur général du Québec sur les médicaments et les services pharmaceutiques. Le VGQ observe quelques effets de la pénurie de pharmaciens. [en ligne] http://apesquebec.org/app/media/9319 (site consulté le 21 janvier 2015).
185. Association des pharmaciens des établissements de santé du Québec. Pharmaciens dans les établissements de santé du Québec: Il faut garder le cap pour vaincre la pénurie. 18 novembre 2014 [en ligne] http://apesquebec.org/app/media/9904 (site visité le 14 décembre 2014).
186. Anonyme. Pénurie de personnel en établissement de santé. Briser cette spirale infernale. L’Interaction 2015; 4(2): 4–9. [en ligne] http://www.opq.org/cms/Media/2036_38_fr-CA_0_Interaction_Hiver_2015_final_Web.pdf (site visité le 14 décembre 2014).
187. National Association of Pharmacy Regulatory Authorities. Foire aux questions. [en ligne] http://napra.ca/pages/programmepasserelle/foireauxquestions.aspx (site visité le 14 décembre 2014).
188. Association nationale des organismes de réglementation de la pharmacie. Description du programme. [en ligne] http://napra.ca/pages/programmepasserelle/descriptionduprogramme.aspx (site visité le 19 janvier 2015).
189. Association nationale des organismes de réglementation en pharmacie. Programme passerelle national de formation de technicien (ne) en pharmacie. [en ligne] http://napra.ca/pages/programmepasserelle/default.aspx (site visité le 14 décembre 2014).
190. Inforoute de la formation professionnelle et technique. Assistance technique en pharmacie. [en ligne] http://inforoutefpt.org/progSecDet.aspx?prog=5341&sanction=5 (site visité le 14 décembre 2014).
191. Conseil canadien de l’agrément des programmes de pharmacie. Pharmacy technician programs. [en ligne] http://www.ccapp-accredit.ca/obtaining_accreditation/technician/ (site visité le 14 décembre 2014).
192. Conseil canadien de l’agrément des programmes de pharmacie. Pharmacy technicians programs. Accreditation history by programs. [en ligne] http://www.ccapp-accredit.ca/accredited_programs/technician/history_by_program/ (site visité le 14 décembre 2014).
193. Bureau des examinateurs en pharmacie du Canada Examen d’évaluation (techniciens en pharmacie). [en ligne] http://www.pebc.ca/index.php/ci_id/3100/la_id/2.htm (site visité le 14 décembre 2014).
194. Ordre des pharmaciens du Québec. Projet de révision du rôle des ATP. [en ligne] http://www.opq.org/fr-CA/pharmaciens/assistants-techniques-en-pharmacie/projet-de-revision-du-role-des-atp/ (site visité le 14 décembre 2014).
195. Ordre des pharmaciens du Québec. Standards de pratique du personnel technique et de soutien technique. 2014. [en ligne] http://www.opq.org/fr-CA/pharmaciens/assistants-techniques-en-pharmacie/standards-de-pratique-du-personnel-technique-et-du-personnel-de-soutien-technique/ (site visité le 14 décembre 2014).
196. Ordre des pharmaciens du Québec. Profil de compétences. Personnel technique. 2014. [en ligne] http://www.opq.org/cms/Media/1821_38_fr-CA_0_Profil_competences_PT_VF.pdf (site visité le 14 décembre 2014).
197. Ordre des pharmaciens du Québec. Profil de compétences. Personnel de soutien technique. 2014. [en ligne] http://www.opq.org/cms/Media/1820_38_fr-CA_0_DM_1163_profil_competences_PST_FINAL.pdf (site visité le 14 décembre 2014).
198. Ordre des pharmaciens du Québec. Profils de compétences. 2014 [en ligne] http://www.opq.org/fr-CA/pharmaciens/assistants-techniques-en-pharmacie/profils-de-competence/ (site visité le 14 décembre 2014).
199. Association des pharmaciens des établissements de santé du Québec. Profil de compétences pour le personnel technique en pharmacie. 9 juillet 2014. [en ligne] http://www.apesquebec.org/page?a=2133&lang=fr-CA&t=299 (site visité le 14 décembre 2014).
200. Yee GC, Haas CE. Standards of practice for clinical pharmacists: the time has come. Pharmacotherapy 2014;34:769–70.

201. American College of Clinical Pharmacy. Standards of practice for clinical pharmacists. March 2014. [en ligne] http://www.accp.com/docs/positions/guidelines/standardsofpractice.pdf (site visité le 14 décembre 2014).
202. Ordre des pharmaciens du Québec. Standards de pratique. 2010 [en ligne] http://www.opq.org/fr-CA/publications/standards-de-pratique/ (site visité le 14 décembre 2014).
203. Joint Commission of Pharmacy Practitioners. Pharmacists’ Patient Care Process. May 2014. [en ligne] http://www.accp.com/docs/positions/misc/JCPP_Pharmacists_Patient_Care_Process.pdf (site visité le 14 décembre 2014).
204. American College of Clinical Pharmacy. Clinical pharmacy challenge champs. [en ligne] http://www.accp.com/report/index.aspx?iss=1014&art=1 (site visité le 14 décembre 2014).
205. American College of Clinical Pharmacy. Practice and research networks. [en ligne] http://www.accp.com/about/prns.aspx (site visité le 14 décembre 2014).
206. American College of Clinical Pharmacy. List of FCCPs. [en ligne] http://www.accp.com/about/fccpList.aspx?list=current (site visité le 14 décembre 2014).
207. Association des pharmaciens des établissements de santé du Québec. Regroupements de pharmaciens experts (RPE). [en ligne] http://www.apesquebec.org/page?a=739&lang=fr-CA (site visité le 14 décembre 2014).
208. Unité de recherche en pratique pharmaceutique. Impact Pharmacie. [en ligne] http://impactpharmacie.org (site visité le 14 décembre 2014).
209. Guérin A, Barthélémy I, Merger D, Lebel D, Bussières JF. Projet Impact Pharmacie sur la description du rôle et sur les retombées du pharmacien: mise en contexte. Annales de l’Unité de recherche en pratique pharmaceutique 2014; 23 janvier:1–6. [en ligne] http://indicible.ca/urpp/20140123_IMPACTPHARMACIE1_Annales.pdf (site visité le 14 décembre 2014).
210. Guérin A, Barthélémy I, Merger D, Tanguay C, Lebel D, Bussières JF. Projet Impact Pharmacie sur la description du rôle et sur les retombées du pharmacien: méthodologie. Annales de l’Unité de recherche en pratique pharmaceutique 2014 2014; 30 janvier: 1–8. [en ligne] http://indicible.ca/urpp/20140130_IMPACTPHARMACIE2_Annales.pdf (site visité le 14 décembre 2014).
211. Guérin A, Lebel D, Ferreira E, Bédard P, Bussières JF. Projet Impact Pharmacie: utilisation en péda-gogie pharmaceutique. Annales de l’Unité de re-cherche en pratique pharmaceutique 20142014; 28 août: 1–5. [en ligne] http://indicible.ca/urpp/20140828_IMPACTPHARMACIE11_Annales.pdf (site visité le 14 décembre 2014).
212. Guérin A, Lebel D, Ferreira E, Bédard P, Bussières JF. Projet Impact Pharmacie: utilisation par les pharmaciens. Annales de l’Unité de recherche en pratique pharmaceutique 20142014; 28 août: 1–4. [en ligne] http://indicible.ca/urpp/20140828_IMPACTPHARMACIE9_Annales.pdf (site visité le 14 décembre 2014).
213. Guérin A, Lebel D, Ferreira E, Bédard P, Bussières JF. Projet Impact Pharmacie: utilisation par les décideurs en santé. Annales de l’Unité de recherche en pratique pharmaceutique 20142014; 28 août: 1–4. [en ligne]; http://indicible.ca/urpp/20140828_IMPACTPHARMACIE10_Annales.pdf (site visité le 14 décembre 2014).
214. Guérin A, Cynthia C, Lebel D, Bussières JF. Recensement et analyse des preuves sur le rôle et sur les retombées du pharmacien: développement d’un outil sur Internet. Ann Pharm Fr Doi: 10.1016/j.pharma.2014.09.004(sous presse).
215. Guérin A, Bonnabry P, Lebel D, Bussières JF. Le site Impact Pharmacie recense les preuves. Pharma Journal 2014;15:13–4.
216. Guérin A, Tanguay C, Lebel D, Bussières JF. Website on the impact of pharmacists. Eur J Hosp Pharm 2014;21:192
217. Guérin A, Lebel D, Bussières JF. Rôle et retombées du pharmacien: une nouvelle chronique en développement. Québec Pharmacie 2014;Octobre:17–8.
218. Unité de recherche en pratique pharmaceutique. Le pharmacien est incontournable. Blogue du site Impact Pharmacie. [en ligne] http://impactpharmacie.wordpress.com (site visité le 14 décembre 2014).
219. Tanguay C, Guérin A, Bussières JF. Caractéristiques des revues systématiques présentant les interventions de pharmaciens. Ann Pharm Fr 2014;72:429–39.

220. Renet S, Lebel D, Prot-Labarthe S, Therrien R, Bourdon O, Bussières J. Pilot study on the impact of evidence-based data on oncology pharmacists’ perceptions. J Pharm Pract 2013;27:358–63.

221. Guérin A, Caron E, Frève JF, Lebel D, Bussières JF. Mise à niveau d’un secteur de soins pharmaceutiques: le cas de la fibrose kystique. Can J Hosp Pharm 2014;67:230–9.
222. Stöckel F, Bédard P, Métras ME, Bussières JF. Mise à jour des activités pharmaceutiques dans une clinique externe de VIH/SIDA pédiatrique. Le Pharmacien hospitalier et clinicien (sous presse)
223. Guérin A, Thibault M, Nguyen C, Lebel D, Bussières JF. Démarche pour la mise à niveau d’un secteur de soins pharmaceutiques: le cas de la chirurgie pédiatrique. Ann Pharm Fr 2014;72:267–86.
224. Guérin A, Bédard P, Lebel D, Bussières JF. Démarche pour la mise à niveau de soins pharmaceutiques: l’exemple de l’immunisation. Professional Practice Conference 2015; Feb 1–3, Toronto, ON, Canada.
225. Renet S, Rochais E, Tanguay C, Hall KW, Bussières JF. Prioritizing pharmaceutical activities: a simulation exercise. Can J Hosp Pharm 2012;65:119–24.

226. Brisseau L, Bussières JF, Bois D, Vallée M, Racine MC, Bonnici A. Ranking of healthcare programmes based on health outcome, health costs and safe delivery of care in hospital pharmacy practice. Int J Pharm Pract 2013;21:46–54.

227. Renet S, Tanguay C, Hall K, Bussières JF. Prioritizing pharmaceutical activities: a simulation by pharmacy residents. J Pharm Pract 2013;26:367–75.
228. Renet S, Rochais E, Bussières JF, Tanguay C, Lebel D, Bourdon O. Hiérarchisation des programmes de soins par des étudiants en pharmacie de France et du Québec selon la perception de l’impact de la présence de pharmaciens dans les services de soins. Ann Pharm Fr 2012;70:94–103.

229. Penfornis S, Bédard P, Bailey B, Bussières JF. Étude pilote sur la participation des parents à la démarche de bilan comparatif des médicaments. Arch Pediatr 2012;19:449–55.

230. Alary V, Thibault M, Nguyen C, Bussières JF. Utilisation du bilan comparatif des médicaments en chirurgie ambulatoire pédiatrique. Can J Hosp Pharm 2014;67:170–1.

231. Penfornis S, Bédard P, Bailey B, Bussières JF. Conformité des bilans comparatifs des médicaments à l’admission transmis au département de pharmacie par télécopieur. Can J Hosp Pharm 2012;65:216–22.

232. Penfornis S, Bédard P, Bailey B, Bussières JF. Pratique de conciliation des traitements médicamenteux en France: enjeux et sondage pilote d’état des lieux. Le pharmacien hospitalier et clinicien 2012;47:204–9.
233. Prot-Labarthe S, Di Paolo ER, Lavoie A, Quennery S, Bussières JF, Brion F, Bourdon O. Pediatric drug-related problems: a multicenter study in four French-speaking countries. Int J Clin Pharm 2013;35:251–9.
234. American College of Clinical Pharmacy, Shord SS, Schwinghammer TL, Badowski M, Banderas J, Burton ME, Chapleau CA, Gallagher JC, Matsuura G, Parli SE, Yunker Net coll. Desired professional development pathways for clinical pharmacists. Pharmacotherapy 2013;33:e34–42.

235. Havrda DE, Engle JP, Anderson KC, Ray SM, Haines SL, Kane-Gill SL et coll.. Guidelines for resident teaching experiences. Pharmacotherapy 2013;33:e147–61.

236. Faculté de pharmacie. Université de Montréal. Certificat de 2ème cycle en pratique pharmaceutique de première ligne (programme passerelle pour le Pharm.D.) [en ligne] http://pharm.umontreal.ca/etudes/perfectionnement-professionnel/certificat-de-2e-cycle-en-pratique-pharmaceutique-de-premiere-ligne-programme-passerelle-pour-le-pharm-d/ (site visité le 14 décembre 2014).
237. Faculté de pharmacie. Université Laval. Diplôme d’études supérieures spécialisées (DESS) en pratique pharmaceutique de première ligne - programme passerelle permet d’obtenir le grade de DOCTEUR EN PHARMACIE par cumul de diplômes. [en ligne] https://www.pha.ulaval.ca/cms/site/pha/pharmacie/programmes-pharmacie/cycles-superieurs/desspasserelle (site visité le 14 décembre 2014).
238. Faculté de pharmacie. Université Laval. Guide de l’étudiant Pharm.D. 2012. [en ligne] https://www.pha.ulaval.ca/files/content/sites/pha/files/Guide%20de%20l%27%C3%A9tudiant%20en%20pharmacie%202012%20%283%29.pdf (site visité le 20 janvier 2015).
239. Faculté de pharmacie. Université de Montréal. Bourses 2014. [en ligne] http://pharm.umontreal.ca/en/dons-et-philanthropie/realisations/fonds-de-dotation-et-de-souscription/fonds-cercle-du-doyen/les-projets-appuyes/bourses-2014/ (site visité le 14 décembre 2014).
240. Board of pharmaceutical specialties. BPS Pharmacy Specialty Structure and Framework Discussion Paper. July 2014. [en ligne] http://www.bpsweb.org/about/BPS_structure_discussion_paper.pdf (site visité le 14 décembre 2014).
241. Board of pharmaceutical specialties. About BPS. [en ligne] http://www.bpsweb.org/about/objective.cfm (site visité le 14 décembre 2014).
242. Haines ST. Does board certification really matter? Pharmacotherapy 2014;34:799–802.

243. Dorsch MP, Lose JM, DiDomenico RJ. The effect of cardiovascular credentialed pharmacists on process measures and outcomes in myocardial infarction and heart failure. Pharmacotherapy 2014;34:803–8.

244. Council on credentialing in pharmacy. A resource paper on credentialing and privileging of pharmacists. Am J Health-Syst Pharm 2014;71:1890–900.
245. Whittom E. Autre tentative pour la reconnaissance d’une première spécialité en pharmacie. [en ligne] http://www.professionsante.ca/pharmaciens/actualites/etudiants/autre-tentative-pour-la-reconnaissance-dune-premiere-specialite-en-pharmacie-18352 (site visité le 14 décembre 2014).
246. Ordre des médecins vétérinaires du Québec. Rapport annuel 2013–2014. [en ligne] http://www.flipsnack.com/99A95BC7C6F/rapport-annuel-2013-2014.html (site visité le 14 décembre 2014).
247. Association des pharmaciens des établissements de santé du Québec. Position sur l’impact de la spécialisation en pharmacothérapie avancée sur l’organisation du travail. Juillet 2014. [en ligne] http://www.apesquebec.org/page?s=50&lang=fr-CA (site visité le 14 décembre 2014).
248. Ordre des pharmaciens du Québec. Mémoire relatif au projet de loi no 10. 28 octobre 2014. [en ligne] http://www.opq.org/cms/Media/2015_38_fr-CA_0_Memoire_OPQ_Projet_loi_10.pdf (site visité le 14 décembre 2014).
249. Canadian Society of Hospital Pharmacists. Information paper. Prescribing by pharmacists. [en ligne] http://www.cshp.ca/productsServices/officialPublications/type_e.asp (site visité le 14 décembre 2014).
250. Fleming A, Browne J, Byrne S. The effect of interventions to reduce potentially inappropriate antibiotic prescribing in long-term care facilities: a systematic review of randomised controlled trials. Drugs Aging 2013;30:401–8.

251. Davey P, Brown E, Charani E, Fenelon L, Gould IM, Holmes A et coll. Interventions to improve antibiotic prescribing practices for hospital inpatients. Cochrane Database Syst Rev 2013 Apr 30;4:CD003543.
252. Reed EE, Stevenson KB, West JE, Bauer KA, Goff DA. Impact of formulary restriction with prior authorization by an antimicrobial stewardship program. Virulence 2013;4:158–62.

253. Teixeira Rodrigues A, Roque F, Falcão A, Figueiras A, Herdeiro MT. Understanding physician antibiotic prescribing behaviour: a systematic review of qualitative studies. Int J Antimicrob Agents 2013;41:203–12.
254. Gillaizeau F, Chan E, Trinquart L, Colombet I, Walton RT, Rège-Walther M et coll. Computerized advice on drug dosage to improve prescribing practice. Cochrane Database Syst Rev 2013;11:CD002894.
255. Ho MJ, Venci J. Improving the success of mailed letter intervention programs to influence prescribing behaviors: a review. J Manag Care Pharm 2012;18:627–49.
256. Santé et services sociaux. Espace informationel. Salariés (infirmières, etc.) et cadres des établissements publics et privés conventionnés et des ASSS du réseau de la santé et des services sociaux: dénombrement et rémunération. [en ligne] http://www.informa.msss.gouv.qc.ca/Details.aspx?id=Lz7Uvx/L/EA= (site visité le 14 décembre 2014).
257. Agrément Canada. Rapport canadien de l’agrément des services de santé de 2014. Le leadership, outil de renforcement du système de santé de 2014. [en ligne] http://www.accreditation.ca/sites/default/files/char-2014-fr.pdf (site visité le 14 décembre 2014).
258. Agrément Canada. Plan stratégique 2014 à 2016. [en ligne] http://www.accreditation.ca/sites/default/files/strategic-plan-2014-16-fr.pdf (site visité le 14 décembre 2014).
259. Agrément Canada. Bienvenue au Centre d’ap-prentissage. [en ligne] http://www.accreditation.ca/fr/bienvenue-au-centre-dapprentissage (site visité le 14 décembre 2014).
260. Agrément Canada. Base de données des pratiques exemplaires. [en ligne] http://www.accreditation.ca/fr/leading-practices (site visité le 14 décembre 2014).
261. Agrément Canada. Soumettez une pratique exemplaire. [ligne] http://www.accreditation.ca/fr/soumettez-une-pratique-exemplaire-0 (site visité le 14 décembre 2014).
262. Agrément Canada. Bilan comparatif des médicaments au Canada: hausser la barre. 2012 [en ligne] http://www.accreditation.ca/sites/default/files/med-rec-fr.pdf (site visité le 14 décembre 2014).
263. Agrément Canada. Étude pilote à petite échelle sur l’innovation en sécurité des patients. [en ligne] http://www.accreditation.ca/fr/%C3%A9tude-pilote-%C3%A0-petite-%C3%A9chelle-sur-l%E2%80%99innovation-en-s%C3%A9curit%C3%A9-des-patients (site visité le 14 décembre 2014).
264. Agrément Canada. Rapport canadien de l’agrément des services de santé de 2014. Le leadership, outil de renforcement du système de santé. 2014. [en ligne] http://www.accreditation.ca/sites/default/files/char-2014-fr.pdf (site visité le 14 décembre 2014).
265. Agrément Canada. Publications et rapports. [en ligne] http://www.accreditation.ca/fr/publications-et-rapports-menu (site visité le 14 décembre 2014).
266. Agrément Canada. Livret sur les pratiques organisationnelles requises. 2014. [en ligne] http://www.accreditation.ca/sites/default/files/rop-handbook-2014-fr_0.pdf (site visité le 14 décembre 2014).
267. Agrément Canada. Gestion des médicaments. 2014. [en ligne] http://www.accreditation.ca/fr/gestion-des-m%C3%A9dicaments (site visité le 14 décembre 2014).
268. Barthélémy I, Lebel D, Vaillancourt R, Niro C, Mitchel J, Bussières JF. Conformity with optimal drug-use process: comparison between the Accreditation Canada Managing Medication Standards and the Hospital Pharmacy in Canada Report. Can J Hosp Pharm 2014;67:108–15.
269. Garfield S, Reynolds M, Dermont L, Franklin BD. Measuring the severity of prescribing errors: a systematic review. Drug Saf 2013;36:1151–7.


270. Berdot S, Gillaizeau F, Caruba T, Prognon P, Durieux P, Sabatier B. Drug administration errors in hospital inpatients: a systematic review. PLoS One 2013;8:e68856.


271. Keers RN, Williams SD, Cooke J, Ashcroft DM. Prevalence and nature of medication administration errors in health care settings: a systematic review of direct observational evidence. Ann Pharmacother 2013;47:237–56.

272. McLeod MC, Barber N, Franklin BD. Methodological variations and their effects on reported medication administration error rates. BMJ Qual Saf 2013;22:278–89.

273. Keers RN, Williams SD, Cooke J, Ashcroft DM. Causes of medication administration errors in hospitals: a systematic review of quantitative and qualitative evidence. Drug Saf 2013;36:1045–67.


274. Kuo GM, Touchette DR, Marinac JS. Drug errors and related interventions reported by United States clinical pharmacists: the American College of Clinical Pharmacy practice-based research network medication error detection, amelioration and prevention study. Pharmacotherapy 2013;33:253–65.

275. Ministère de la santé et des services sociaux. Le ministre Barette rend public le Rapport semestriel des incidents et accidents ainsi que deux rapports et un plan d’action concernant la sécurité des soins. 31 octobre 2014. [en ligne] http://msss.gouv.qc.ca/documentation/salle-de-presse/ficheCommunique.php?id=826 (site visité le 14 décembre 2014).
276. Santé et services sociaux. Rapport semestriel des incidents et accidents survenus lors de la prestation des soins et services de santé au Québec (du 1er octobre 2013 au 31 mars 2014). [en ligne] http://msssa4.msss.gouv.qc.ca/fr/document/publication.nsf/LienParId/C98781CE6012799785257D8100527734?opendocument (site visité le 14 décembre 2014).
277. Ministère de la santé et des services sociaux. Améliorer la prévention des chutes et ds erreurs liées à la médication. Volet: Chutes. Octobre 2014 [en ligne] http://publications.msss.gouv.qc.ca/acrobat/f/documentation/2014/14-735-02W.pdf (site visité le 14 décembre 2014).
278. Ministère de la santé et des services sociaux. Améliorer la prévention des chutes et incidents et accidents liés à la médication: de la stratégie à l’action. Volet: incidents et accidents liés à la médication. Octobre 2014 [en ligne] http://publications.msss.gouv.qc.ca/acrobat/f/documentation/2014/14-735-03W.pdf (site visité le 14 décembre 2014).
279. Fernandes O, Gorman SK, Slavik RS, Semschuk WM, Doucette D, Bannerman H et coll. What are the appropriate clinical pharmacy key performance indicator for hospital Pharmacists. CSHP PPC 2014. [en ligne] http://cshp.ca/programs/cshp2015/virtualposters/2014/posters/files/abstracts/poster_2/abstract.pdf (site visité le 14 décembre 2014).
280. Chan W, Doucette D, Toombs K, Slavik R, Slobodan J, Gorman S et coll. What are the appropriate candidate clinical pharmacy key performance indicator for hospital pharmacists? Professional practice conference. Canadian Society of Health System Pharmacists. 2013 [en ligne] http://www.cshp.ca/programs/cshp2015/virtualposters/2013/slides/files/posters/FERNANDES_POSTER_on_Candidate_KPIs_for_VP_2013.pdf (site visité le 14 décembre 2014).
281. Lo, J, Gorman, S, Toombs, K, Bannerman, H, Shukla, S, Slavik, R et coll. How Do National Clinical Pharmacy Key Performance Indicators Align With Top-Ranked Consensus Selection. CSHP Professional practice conference. 2014 [en ligne] http://www.cshp.ca/dms/dmsView/2_9_FinalProgram.pdf (site visité le 14 décembre 2014).
282. Anonyme. Programme de surveillance. L’interaction 2015; 44(2): 17. [en ligne] http://www.opq.org/cms/Media/2036_38_fr-CA_0_Interaction_Hiver_2015_final_Web.pdf (site visité le 14 décembre 2014).
283. National Institute for Occupational Safety for and Health. NIOSH List of antineoplastic and other hazardous drugs in Healthcare settings, 2014. [en ligne] http://www.cdc.gov/niosh/docs/2014-138/ (site visité le 14 décembre 2014).
284. Bussières JF, Tanguay C, Touzin K, Langlois E, Lefebvre M. Environmental contamination with hazardous drugs in Quebec hospitals. Can J Hosp Pharm 2012;65:428–35.
285. Merger D, Tanguay C, Langlois E, Lefebvre M, Bussières JF. Multicenter study of environmental contamination with antineoplastic drugs in 33 Canadian hospitals. Int Arch Occup Environ Health 2014;87:307–13.
286. Berruyer M, Tanguay C, Caron N, Lefebvre M, Bussières JF. Multicenter study of environmental contamination with antineoplastic drugs in 36 Canadian hospitals: a 2013 follow-up study. J Occup Environ Hyg 2015;12:87–94.
287. Atkinson S, Janes A, Tanguay C, Caron N, Bussières JF. Multicenter study of environmental contamination with antineoplastic drugs in 51 Canadian hospitals. ASHP Mid year clinical meeting, 2015; Dec 7–11th, Anaheim, CA, USA.
288. Merger D, Tanguay C, Langlois E, Lefebvre M, Bussières JF. Environmental contamination with methotrexate in Canadian community pharmacies. J Am Pharm Assoc 2013;54:423–6.
289. Berruyer M, Tanguay C, Merger D, Bussières JF. Dosage urinaire de médicaments dangereux: états des lieux, enjeux et perspective. Bulletin d’information toxicologique 2013;29:37–55,A1–23.
290. Merger D, Tanguay C, Bussières JF. Circuit des médicaments dangereux en établissements de santé. Québec Pharmacie 2013 févriermars:13–8.
291. Guillemette A, Langlois H, Voisine M, Merger D, Therrien R, Mercier G et coll. Impact and appreciation of two methods aiming at reducing hazardous drug environmental contamination: the centralization priming of IV tubing in the pharmacy and the use of a closed-system transfer device. J Oncol Pharm Pract 2014;20:426–32.

292. Tanguay C, Legris M, Bussières JF. Exposition professionnelle aux gaz anesthésiques pour inhalation – partie 2. Bulletin d’information toxicologique 2013;29:98–121.
293. Merger D, Tanguay C, Bussières JF. Test de bronchoprovocation à la méthacholine et exposition professionnelle. Bulletin d’information toxicologique 2012;28:6–26.
294. American Society of Health-System Pharmacists. 2015 ASHP health-system pharmacy initiative. [en ligne] https://www.ashp.org/s_ashp/docs/files/2015_Goals_Objectives_0508.pdf (site visité le 16 décembre 2014).
295. Canadian Society of Hospital Pharmacist. CSHP 2015 – Targeting excellence in pharmacy practice. [en ligne] http://www.cshp.ca/programs/cshp2015/ (site visité le 14 décembre 2014).
296. Pharmacy Practice Model Initiative. Objectives. [en ligne] http://www.ashpmedia.org/ppmi/objectives.html (site visité le 14 décembre 2014).
297. Anonyme. Executive summary. Am J Health Syst Pharm 2011;68:1079–85.
298. American Society of Health-System Pharmacists. Conference and summit highlights. 2014. [en ligne] http://connect.ashp.org/ambulatorycareconference14/Home?ssopc=1 (site visité le 16 décembre 2014).
299. Pharmacy Practice Model Initiative. PPMI Pharmacists and outcomes. [en ligne] http://www.ashpmedia.org/ppmi/outcomes.html (site visité le 14 décembre 2014).
300. Pharmacy Practice Model Initiative. Current perspectives. [en ligne] http://www.ashpmedia.org/ppmi/current-perspectives.html (site visité le 14 décembre 2014).
301. Pharmacy Practice Model Initiative. National surveys. [en ligne] http://www.ashpmedia.org/ppmi/surveys.html (site visité le 14 décembre 2014).
302. Pharmacy Practice Model Initiative. National Dashboard. [en ligne] http://www.ashpmedia.org/ppmi/national-dashboard.html (site visité le 14 décembre 2014).
303. Pharmacy Practice Model Initiative. PPMI HSA completion by state. [en ligne] http://www.ppmiassessment.org/ (site visité le 14 décembre 2014).
304. Pharmacy Practice Model Initiative Complexity index. Tools. [en ligne] http://www.ashpmedia.org/ppmi/tools.html (site visité le 14 décembre 2014).
305. Association des pharmaciens des établissements de santé du Québec. SCPH 2015. [en ligne] http://www.apesquebec.org/page?a=376&lang=fr-CA (site visité le 14 décembre 2014).
306. Éditeur officiel du Québec. Règlement sur les activités professionnelles pouvant être exercées par des personnes autres que des pharmaciens. [en ligne] http://www2.publicationsduquebec.gouv.qc.ca/dynamicSearch/telecharge.php?type=3&file=/P_10/P10R3.HTM (site visité le 14 décembre 2014).
307. Center for health-system pharmacy leadership, ASHP research and education foundation. Pharmacy forecast 2014–2018: strategic planning advice for pharmacy departments in hospitals and health systems. [en ligne] http://www.ashpfoundation.org/pharmacyforecast2014pdf (site visité le 14 décembre 2014).
PHARMACTUEL, Vol. 48, No. Suppl. 2, 2015