Le défi d’une réanimation pédiatrique : comment rendre l’administration des médicaments plus sécuritaire?
Mireille Brisson1,2, B.Pharm., M.Sc., Frédéric Lemaire3, MD, CMFC(MU)
1Pharmacienne, CISSS de la Montérégie-Centre, Hôpital Charles-LeMoyne, Greenfield Park (Québec) Canada;
2Clinicienne associée, Faculté de pharmacie, Université de Montréal, Montréal (Québec), Canada;
3Médecin omnipraticien, CISSS de la Montérégie-Centre, Hôpital Charles-LeMoyne, Greenfield Park (Québec) Canada
Reçu le 5 mai 2016; Accepté après révision le 7 septembre 2016
Résumé
Objectif : Élaborer des tableaux d’administration pour plusieurs médicaments utilisés en pédiatrie par le personnel infirmier de la salle de réanimation à l’Hôpital Charles-LeMoyne.
Description du problème : Les cas de pédiatrie à la salle de réanimation de l’Hôpital Charles-LeMoyne représentent une faible proportion des cas de réanimation rencontrés chaque année. Le personnel infirmier n’administre donc pas de façon courante des médicaments donnés en situation d’urgence à cette population à risque. Pour accélérer la prise en charge des patients et diminuer le risque d’erreur médicamenteuse, nous avons élaboré des tableaux et une application mobile pour l’administration de médicaments couramment utilisés en situation d’urgence pédiatrique.
Résolution du problème : Une liste d’une quarantaine de médicaments susceptibles d’être administrés à des enfants en salle de réanimation a été élaborée. Des tableaux d’administration des médicaments ont été créés en tenant compte de plusieurs facteurs limitants, notamment la disponibilité du matériel en salle d’urgence (p. ex. absence de microperfuseurs et de minisacs), la vitesse d’administration ainsi que les concentrations maximales utilisées pour chaque médicament. Une application mobile a été développée pour présenter ces informations dans le format le plus convivial possible.
Conclusion : Ces outils vont aider à assurer une administration des médicaments plus rapide et plus sécuritaire en cas de réanimation pédiatrique au sein de notre établissement. Notre démarche et les outils développés pourraient servir à d’autres, particulièrement au personnel du département d’urgence des hôpitaux ne voyant pas beaucoup de cas pédiatriques et qui n’ont pas toujours rapidement accès au matériel généralement utilisé pour l’administration des médicaments en pédiatrie.
Mots clés : Dose pédiatrique, médicament, pédiatrie, urgence pédiatrique
Abstract
Objective: To create medication administration tables for a number of drugs used in pediatric patients in the resuscitation room at Hôpital Charles-LeMoyne.
Problem Description: Pediatric cases account for a small percentage of all the resuscitation cases encountered each year in Hôpital Charles-LeMoyne’s resuscitation room, with the result that the nursing staff do not routinely administer emergency drugs to this at-risk population. To speed up management and to decrease the risk of errors, we created tables and a mobile app for the administration of drugs commonly used in pediatric emergency situations.
Problem Resolution: A list of about 40 drugs that could be administered to pediatric patients in the resuscitation room was prepared. Medication administration tables were created, taking into account the availability of equipment in the emergency department (e.g., the absence of mini-infusers and mini-bags), the administration rate, and the maximum concentrations used for each drug. A mobile app was created to display this information in the most user-friendly format possible.
Conclusion: These tools will help ensure faster and safer drug administration in cases of pediatric resuscitation at our facility. Our approach and the tools developed could be used by others, especially in hospitals where pediatric cases are infrequent and where the equipment generally used for drug administration in pediatric patients is not always readily available.
Key words: Drug, pediatric dose, pediatric emergency, pediatrics
Introduction
Les patients pédiatriques admis en salle de réanimation nécessitent une prise en charge rapide et une administration sécuritaire des médicaments afin d’assurer un traitement le plus efficace et le plus sécuritaire possible. La population pédiatrique est trois fois plus susceptible que la population adulte de subir des erreurs de médication ou de manifester des effets secondaires1,2. Les facteurs de risque de ces patients sont leur faible poids, l’immaturité de leurs fonctions rénale et hépatique, ainsi que leur incapacité à communiquer les symptômes liés aux effets secondaires1. Les enfants les plus vulnérables seraient notamment ceux âgés de moins de deux ans, ceux recevant des soins dans un service d’urgence ou ceux dont le poids est inconnu1.
Selon l’Association canadienne de protection médicale (ACPM), le calcul de la posologie, la concentration de la solution et la voie d’administration doivent également être vérifiés pour limiter les risques associés à l’administration des médicaments en pédiatrie3. Puisque les doses sont généralement calculées individuellement selon le poids de l’enfant, les occasions de faire des erreurs sont augmentées. Il est donc raisonnable de penser que l’élaboration de tableaux d’administration pour des médicaments utilisés en situation d’urgence peut contribuer à limiter les erreurs de calcul. Dans notre centre, le faible nombre d’enfants admis en salle de réanimation, associé à la complexité des calculs à effectuer dans un court délai par le personnel infirmier, ont entraîné plusieurs questions au pharmacien, parfois même durant les heures de garde. Ce constat a permis de comprendre qu’il fallait élaborer un outil de travail pour faciliter la prise en charge de ces patients.
Description de la problématique
La réanimation pédiatrique présente plusieurs défis pour le département d’urgence de notre centre hospitalier. La faible exposition de l’équipe aux urgences pédiatriques, combinée à la charge émotive inhérente à ce type de réanimation, amène un stress plus grand qu’une réanimation adulte habituelle. C’est dans un tel contexte que la dose de chaque médicament doit être calculée selon le poids de l’enfant et administrée le plus rapidement possible. Ces contraintes augmentent de façon significative les risques d’erreurs2,4.
Dans notre milieu, l’expertise du pharmacien est mise fréquemment à contribution pour effectuer des calculs ou pour préciser le mode d’administration de certains médicaments pour cette clientèle pédiatrique. Il a été démontré que l’élaboration d’outils facilitant ces calculs améliore la sécurité des patients5. Ces outils incluent notamment l’élaboration de lignes directrices pour la prescription et l’administration des médicaments, ainsi que des doses précalculées pour les enfants de tous les âges6. Malheureusement, peu de références répondent spécifiquement aux besoins du département d’urgence en matière de réanimation pédiatrique. Plusieurs excellents ouvrages ont été publiés sur le sujet, comme le guide « Médicaments d’urgence en pédiatrie – Doses précalculées selon le poids » du Centre hospitalier universitaire Sainte-Justine7. Malgré l’excellente qualité du guide, certains médicaments n’y figurent pas, notamment plusieurs médicaments administrés en perfusion. De plus, le guide préconise l’administration de perfusions par l’intermédiaire d’un « microperfuseur », un dispositif souvent absent dans la salle d’urgence dans notre centre. Un examen des différentes applications mobiles a mené au même constat, avec peu d’applications qui répondent à nos besoins précis de réanimation pédiatrique en salle d’urgence. En effet, les applications utilisées couramment en médecine d’urgence (p. ex. PepidMD, Pedi STATMD) fournissent la dose du médicament, mais offrent peu d’informations sur la préparation et la vitesse d’administration des médicaments. Il existe aussi une application très complète (SafeDoseMD), mais elle offre un format lourd et beaucoup d’informations, ce qui nuit à son utilisation en situation d’urgence. Nous avons donc développé des outils pour notre pratique en tenant compte de certains facteurs limitants, notamment la disponibilité du matériel en salle d’urgence (absence de microperfuseurs et de mini-sacs de 25ml de D5% ou de NaCl 0,9%) et les pratiques usuelles du personnel infirmier en salle de réanimation.
L’échelle de Broselow (échelle visuelle de couleur) a été utilisée dans l’élaboration des tableaux d’administration de médicaments, puisqu’il s’agit d’un outil de référence déjà bien établi en réanimation pédiatrique8,9. Cette échelle correspond à un ruban de couleur permettant de mesurer l’enfant et d’estimer son poids. Elle est très utilisée dans les services d’urgence, puisque le poids de l’enfant en situation de réanimation est souvent inconnu.
Résolution de la problématique
La standardisation de l’administration d’une quarantaine de médicaments en pédiatrie a été effectuée. Ce travail s’est déroulé sur une période de trois années pour aboutir au projet final. La principale difficulté rencontrée fut sans aucun doute le temps devant être consacré au projet. La contribution d’un étudiant en médecine durant un mois, sous la supervision du médecin et de la pharmacienne responsable, a grandement aidé à l’avancement des tableaux. Ces derniers y ont également consacré de nombreuses heures, souvent en dehors de leur travail régulier, ce qui a permis l’accomplissement du projet. Le format des tableaux a été modifié à plusieurs reprises afin de s’assurer qu’ils seraient faciles à utiliser par le personnel infirmier, sans interprétation possible. Enfin, plusieurs discussions ont eu lieu pour certains médicaments afin de déterminer quelles doses seraient utilisées dans les tableaux.
La collaboration multidisciplinaire a été un aspect fondamental de notre projet. L’expertise de chacun s’est avérée essentielle, car de nombreux questionnements ont été soulevés en cours de route. D’abord, la pharmacienne responsable a consulté un grand nombre de références pour valider les doses, les concentrations et les vitesses d’administration de chacun des médicaments10–14. Elle en a ensuite déterminé la meilleure méthode de préparation, en se basant sur les pratiques usuelles du personnel infirmier et la disponibilité du matériel. L’étudiant en médecine a également contribué à l’élaboration de plusieurs tableaux. Ceux-ci ont été uniformisés et contiennent les informations pertinentes à la préparation ainsi qu’à l’administration des médicaments. On y retrouve la concentration des médicaments à utiliser, la dose à administrer en fonction de l’indication thérapeutique et du poids de l’enfant, ainsi que le mode de préparation et d’administration des médicaments.
La dose est calculée en fonction du poids de l’enfant. En consultation avec les médecins œuvrant dans notre département d’urgence, il a été arbitrairement décidé de n’élaborer des tableaux que pour les enfants de 3 kg à 36 kg, considérant qu’il est très peu probable que nous ayons à traiter des prématurés ou des nouveau-nés, et qu’à partir de 36 kg les médecins envisageraient fort probablement l’utilisation de doses adultes. Une section « particularités » est également offerte pour certains médicaments afin d’inclure certaines précisions reliées à l’administration des médicaments (p. ex. si une voie centrale est recommandée pour l’administration). Enfin, les références utilisées sont également citées.
Le médecin responsable a révisé les doses avec la pharmacienne et a bâti les tableaux ExcelMD selon les données validées par cette dernière. Deux collègues médecins de l’Hôpital Charles-LeMoyne qui travaillent également en urgence pédiatrique ont apporté une contribution exceptionnelle grâce à leur expertise dans ce domaine (principalement pour confirmer les doses utilisées en pédiatrie). De nombreuses discussions ont eu lieu avec eux concernant le choix des doses qui allaient être utilisées dans les tableaux. Les doses figurant dans les tableaux représentent les doses usuelles qui vont être utilisées dans notre centre. En ce qui concerne les perfusions, les tableaux ont été élaborés en tenant compte des doses les plus susceptibles d’être utilisées (ils ne contiennent donc pas nécessairement des précisions à propos de tout l’intervalle des doses qui peuvent être administrées en pédiatrie).
La participation du personnel infirmier a également été primordiale. Un infirmier ayant beaucoup d’expérience en salle de réanimation a pris part au projet à plusieurs niveaux et a systématiquement revu tous les tableaux afin d’en garantir la compréhension par les membres du personnel infirmier et de s’assurer que les méthodes habituelles de travail de ces derniers étaient respectées. Des infirmières moins expérimentées ont également revu certains tableaux qui semblaient plus complexes afin de s’assurer de leur compréhension.
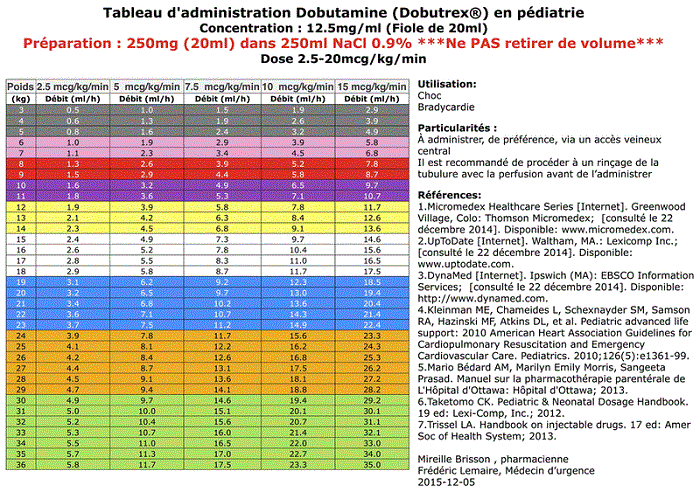
Finalement, plusieurs pharmaciens ont contribué à la révision des doses, des dilutions, des modes d’administration et des calculs, nous permettant ainsi de limiter au maximum le risque d’erreurs ayant pu s’introduire à chacune des étapes du projet. Lorsque ce travail a été terminé, l’équipe formée de la pharmacienne et du médecin responsables, des deux autres médecins et de l’infirmier ont revu ensemble tous les tableaux pour une dernière vérification (principalement pour vérifier les doses et les modes d’administration). Au terme du projet, les tableaux d’administration ont été imprimés dans un format utile pouvant servir en salle de réanimation (voir un exemple dans le figure 1).
| |
|
|
|
Figure 1 Exemple du tableau d’administration de la dobutamine en pédiatrie utilisé à l’Hôpital Charles-LeMoyne, CISSS de la Montérégie-Centre
L’autorisation de publier ce tableau a été obtenue du département de pharmacie de l’Hôpital Charles-LeMoyne, CISSS de la Montérégie-Centre.
|
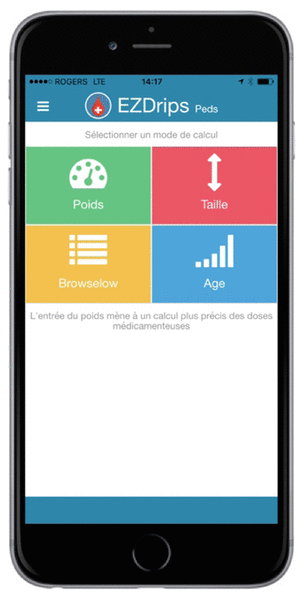
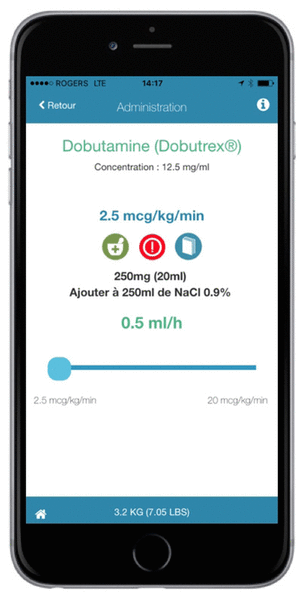
Nous avons vite constaté la limite du format papier une fois le projet terminé. Les nombreux médicaments retenus ont mené à un ouvrage volumineux difficile à consulter rapidement et il est devenu évident qu’un outil électronique serait encore mieux adapté à la réalité de l’urgence. Un financement par les médecins membres du département d’urgence de l’Hôpital Charles-LeMoyne a permis de créer une application mobile permettant de présenter les tableaux d’administration dans le format le plus efficace possible. Afin de limiter le risque d’erreur, les différentes étapes ont été réduites et les données présentées de façon simple et claire. Cette application est la première application québécoise concernant l’administration des médicaments en réanimation pédiatrique (figures 2 et 3). Elle est disponible sur internet et l’application mobile EZdrips PedsMD est disponible sur Apple store au coût de 3,99 $15. Les membres du personnel infirmier ont donc le choix entre consulter le site internet de l’application sur l’ordinateur de la salle de réanimation ou utiliser leur téléphone mobile pour ceux qui ont téléchargé l’application. Les médecins de l’Hôpital Charles-LeMoyne ont également la possibilité de télécharger l’application sur leur téléphone mobile. Le contenu de l’application sera révisé une fois par année par l’équipe. Les changements seront effectués aussi bien dans la version gratuite en ligne que dans l’application mobile.
| |
|
|
|
Figure 2 Application EZDrips PedsMD. Sélection d’un mode de calcul
|
| |
|
|
|
Figure 3 Application EZDrips PedsMD. Exemple de mode d’administration d’un médicament
|
Exemple d’utilisation de l’application mobile
Par exemple, si on cherche la dose et le mode d’administration de la phénytoïne pour un enfant pesant 10 kg, on peut choisir d’entrer le poids de l’enfant, puis on est dirigé vers la liste des médicaments, classée par ordre alphabétique selon le nom générique. On peut aussi choisir d’entrer la taille ou l’âge de l’enfant, ou encore d’utiliser l’échelle de Broselow, mais il est probablement plus simple et plus précis d’utiliser le poids de l’enfant. Il suffit ensuite de choisir la phénytoïne et on arrive directement à la fenêtre nous indiquant la dose usuelle et la méthode d’administration du médicament. Il n’y a pas de choix pour la dose à administrer, sauf pour les médicaments en perfusion qui sont administrés et prescrits en μg/kg/min. Pour ces médicaments, on retrouve un intervalle de dose qui correspond aux doses généralement prescrites. Trois icônes permettent également d’obtenir des renseignements supplémentaires. Le mortier indique de façon précise le mode d’administration du médicament, y compris la dilution lorsque nécessaire. Le cercle rouge précise les particularités à surveiller lors de l’administration (p. ex. dose maximale, utilisation d’une voie centrale lorsque recommandée, compatibilité avec les divers solutés). Toutefois, l’application ne fournit aucune donnée sur la compatibilité avec d’autres médicaments. La troisième icône permet d’accéder aux références consultées.
Discussion
La standardisation des pratiques et l’élaboration d’outils pour assurer une administration des médicaments en pédiatrie en toute sécurité ou pour minimiser les risques potentiels associés ne sont pas un phénomène nouveau. Cet aspect a été abordé par différents groupes depuis plusieurs années, dont l’Organisation mondiale de la Santé, l’Institut pour la sécurité des médicaments aux patients, ainsi qu’un groupe composé de professionnels provenant de plusieurs pays francophones qui ont développé un outil d’aide à l’administration sécuritaire des médicaments en pédiatrie6,. Plus particulièrement, ce dernier groupe prône l’élaboration d’outils qui déterminent le type de diluant, le volume de dilution et le volume à retirer lors de la manipulation par le personnel infirmier. Un document sur la reconstitution et l’administration des médicaments par voie injectable devrait également être disponible pour tous les professionnels5.
Au fil du temps, le personnel infirmier a également établi un certain nombre de facteurs stressants pouvant contribuer aux erreurs lors de la préparation ou de l’administration de médicaments4. Parmi ceux-ci, mentionnons l’équipement non adapté à la clientèle pédiatrique, le manque de familiarisation avec les doses pédiatriques, la difficulté d’effectuer certains calculs en situation d’urgence, et l’estimation rapide du poids d’un enfant4. Un tel constat reflète parfaitement bien ce qui est vécu par le personnel infirmier lorsqu’un enfant est amené dans notre salle de réanimation. En ce sens, la disponibilité de tableaux d’administration des médicaments en pédiatrie va faciliter le travail du personnel infirmier, qui n’aura plus besoin d’effectuer les calculs et de les faire vérifier par un autre membre du personnel. La seule double vérification qui doit toujours être effectuée est celle de la vérification du produit utilisé et de la dose prélevée dans la seringue.
Bien que les tableaux et l’application ne soient disponibles officiellement que depuis quelques mois, nous avons eu l’occasion de les utiliser à plusieurs reprises. Nous avons notamment eu à gérer la réanimation d’un nouveauné de 7 jours auquel nous avons administré plusieurs médicaments, dont du midazolam en bolus et en perfusion, de la succinylcholine, de l’atropine et un soluté de dextrose. L’application a permis à l’équipe d’éviter des calculs complexes et de se concentrer sur d’autres aspects de la réanimation. Cet exemple montre à quel point l’application permet de préparer et d’administrer plus rapidement la médication lorsqu’un médecin prescrit un médicament pour un enfant en salle de réanimation; en effet, le médecin peut vérifier l’application mobile pour donner plus de précisions au personnel infirmier sur l’administration du médicament prescrit, ou bien les membres du personnel infirmier peuvent facilement accéder eux-mêmes au site internet de l’application sur l’ordinateur de la salle de réanimation.
Conclusion
L’administration des médicaments utilisés au cours des urgences pédiatriques doit se faire avec rapidité et en toute sécurité. L’élaboration d’outils permettant de limiter les erreurs médicamenteuses tout en diminuant le stress du personnel infirmier lié au manque d’expérience avec ces patients revêt une grande importance. Nous croyons que l’élaboration des tableaux d’administration des médicaments et la création d’un site internet et d’une application mobile répondent aux besoins spécifiques de la réanimation pédiatrique en salle d’urgence dans notre établissement. Nous sommes persuadés que ces nouveaux outils permettront de faciliter l’administration de médicaments et de réduire les risques d’erreur pour cette clientèle à risque. Notre démarche et les outils développés pourraient servir à d’autres, particulièrement aux membres du personnel du département d’urgence d’établissements ne voyant pas beaucoup de cas pédiatriques et qui n’ont pas toujours rapidement accès au matériel généralement utilisé pour l’administration des médicaments en pédiatrie.
Financement
Aucun financement en lien avec le présent article n’a été déclaré par les auteurs.
Conflits d’intérêts
Les auteurs ont rempli et soumis le formulaire de l’ICMJE pour la divulgation de conflits d’intérêts. Frédéric Lemaire est propriétaire de l’application Application EZDrips PedsMD mais ne perçoit aucune rémunération personnelle. Tous les profits potentiels vont à l’amélioration de l’application et au développement de la version adulte.
Remerciements
Nous tenons à remercier de façon particulière le Dr Matthieu Vincent, médecin spécialiste en médecine d’urgence pédiatrique, pour sa grande contribution à notre projet. De nombreux autres collaborateurs ont contribué à sa réalisation, dont le Dr Michael O’Doherty, la Dre Marie-Lise Lamarre, Marie-André Pilon (pharmacienne) et Geoffroy Dubois (infirmier). Une autorisation écrite a été obtenue de ces personnes.
Références
1. ISMP. Results of pediatric medication safety survey (Part 2). Comparing date subsets points out areas for improvement. [en ligne] www.ismp.org (site visité le 25 janvier 2016).
2. Wong ICK, Wong LYL, Cranswick NE. Minimising medication errors in children. Arch Dis Child 2009;94:161–4.

3. ACPM. Défis dans la détermination de la posologie en pédiatrie. [en ligne] www.cmpa-acpm.ca (site visité le 25 janvier 2016).
4. Cadwell SM. Pediatric medication safety in the emergency department. J Emerg Nurs 2008;34:375–7.

5. Guérin A, Bussières JF, Boulkedid R, Bourdon O. Development of a consensus-base list of criteria for prescribing medication in a pediatric population. Int J Clin Pharm 2015;37:883–94.

6. Guidelines for care of children in the emergency department. American College of Emergency Physicians. [en ligne] www.acep.org (site visité le 30 janvier 2016).
7. Larose G, Lebel D, Bailey B, Litalien C, Villeneuve E. Médicaments d’urgence en pédiatrie – doses précalculées selon le poids. Montréal : Éditions du CHJU Sainte-Justine; 2014. 102 p.
8. Luten RC, Wears RL, Broselow J, Zaritsky A, Barnett TM, Lee T et coll. Length-based endotracheal tube and emergency equipment in pediatrics. Ann Emerg Med 1992;21:900–4.

9. Meguerdichian MJ, Clapper TC. The Broselow tape as an effective medication dosing instrument: a review of the literature. J Pediatr Nurs 2012;27:416–20.

10. UpToDate. [en ligne] http://www.uptodate.com/home (site visité en novembre et en décembre 2015).
11. Micromedex Healthcare Series. [en ligne] www.micromedex.com (site visité en novembre et en décembre 2015).
12. Bédard M. Massicotte N, Grégoire N. L’Hôpital d’Ottawa : Manuel sur la pharmacothérapie parentérale. 36e éd. Ottawa : Hôpital d’Ottawa; 2015. 601 p.
13. Taketomo CK. Hodding, JH, Kraus DM. Pediatric and neonatal dosage handbook. 19e éd. Hodson : Lexi-Comp Inc; 2012. 2062 p.
14. Trissel LA. Handbook on injectable drugs. 17e éd. Bethesda : American Society of Health System; 2013. 1254 p.
15. EZDrips Peds – Administration des médicaments en situation d’urgence. [en ligne] www.ezdrips.com (site visité en avril 2016).
Pour toute correspondance : Mireille Brisson, CISSS de la Montérégie-Centre - Hôpital Charles-LeMoyne, 3120, boulevard Taschereau, Greenfield Park (Québec) J4V 2H1, CANADA; Téléphone : 450 466-5000, poste 2406; Télécopieur : 450 466-5775; Courriel : mireille.brisson@rrsss16.gouv.qc.ca
(Return to Top)
PHARMACTUEL, Vol. 49, No. 4, 2016