Frédérique Fournier1, Julie Méthot2,3, B.Pharm., Ph.D.
Reçu le 16 octobre 2016; Accepté après révision le 11 décembre 2016
L’hypertension artérielle touche environ 20 % de la population canadienne et constitue un facteur de risque majeur de maladies cardiovasculaires, qui figurent au deuxième rang des causes de mortalité au Canada1–3. En 2016, les diurétiques thiazidiques sont l’une des cinq classes pharmacologiques recommandées par le Programme éducatif canadien sur l’hypertension (PECH) en première intention pour les patients souffrant d’hypertension systolo-diastolique4. Ils comprennent les diurétiques thiazides conventionnels (hydrochlorothiazide et bendrofluméthiazide [non commercialisés au Canada])et les diurétiques apparentés aux thiazides (chlorthalidone et indapamide), aussi appelés diurétiques « thiazide-like » dans la littérature scientifique. Toutefois, les lignes directrices du PECH émises en 2016 ne privilégient pas l’une de ces deux sous-classes par rapport à l’autre, bien que de plus en plus de données indiquent des différences entre les agents. Dans un tel contexte, les diurétiques thiazidiques ont-ils un effet comparable sur la maîtrise de la pression artérielle ?
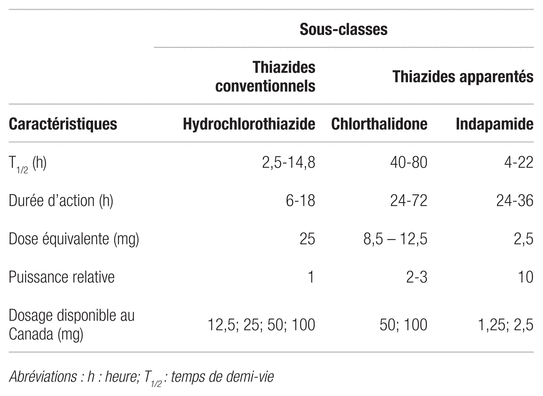
L’hydrochlorothiazide, la chlorthalidone, l’indapamide diffèrent d’abord par leur temps de demi-vie et par leur durée d’action, tel que le mentionne le tableau I5–13. La chlorthalidone et l’indapamide ont tous deux une durée d’action d’au moins 24 heures comparativement à l’hydrochlorothiazide, qui n’atteint pas 20 heures habituellement5–8,14,15. Diverses hypothèses sont présentes dans la littérature scientifique pour expliquer la longue demi-vie de la chlorthalidone. En plus d’engendrer la natriurèse par l’inhibition des canaux Na+/Cl−, les diurétiques thiazidiques auraient la capacité d’inhiber l’anhydrase carbonique grâce à leur groupement sulfonamide. Contrairement aux autres diurétiques, la chlorthalidone aurait une grande affinité avec l’anhydrase carbonique des érythrocytes, ce qui lui confère un plus grand volume de distribution et une libération soutenue dans le sang13,15,16. Sa durée d’action, pouvant aller jusqu’à 72 heures, pourrait d’ailleurs être un avantage pour les patients inobservants15. Aucune explication comparable n’a été trouvée pour l’indapamide.
Tableau I Caractéristiques des diurétiques thiazidiques5–13
Les premières études évaluant la baisse de pression engendrée par la chlorthalidone préconisaient des doses beaucoup plus grandes (200–600 mg) que celles utilisées actuellement en clinique13,16. Dans ces études, les doses élevées de chlorthalidone étaient associées à davantage de désordres électrolytiques (hypokaliémie, hyponatrémie) et d’hyperuricémie. Ces effets ont contribué à la diminution de l’utilisation de la chlorthalidone en clinique9,13,16. Toutefois, de plus en plus de données révèlent que les doses de chlorthalidone utilisées en clinique devraient être de deux à trois fois moindre que celles de l’hydrochlorothiazide, compte tenu de la puissance relative de cette molécule, ce qui représente des doses de 8,6 à 12,5 mg de chlorthalidone pour 25 mg d’hydrochlorothiazide5,6,9,11–13. Quant à l’indapamide, il serait environ dix fois plus puissant que l’hydrochlorothiazide pour réduire la pression artérielle6–8,10.
Comme la plupart des antihypertenseurs, les diurétiques thiazidiques ont une relation non linéaire entre les doses utilisées et l’effet sur la pression artérielle9,13,17. Plus les doses augmentent, plus les avantages régressent, et l’augmentation des doses peut mener à un accroissement des effets secondaires, tels que l’hypokaliémie et l’hyponatrémie6–8,10–12. En 2012, une méta-analyse du groupe Cochrane a déterminé que les doses maximales efficaces d’hydrochlorothiazide étaient de 50 mg, celles de l’indapamide, de 1 à 2 mg et celles de la chlorthalidone, de 12,5 mg17. Certains auteurs demandent même de ne pas dépasser 25 mg d’hydrochlorothiazide, puisque 80 % de son efficacité est atteinte à cette dose et que l’utilisation de doses plus élevées augmenterait le potentiel d’effets indésirables17,18.
Il existe peu de données comparant entre eux l’hydrochlorothiazide, la chlorthalidone et l’indapamide. Quelques petites études sont parvenues à la conclusion que la chlorthalidone permettrait un meilleur contrôle de la pression artérielle durant la nuit. Une étude portant sur 54 participants de 18 à 65 ans (45,44 ± 11,96 ans), qui présentaient une hypertension de stade 1 sans autre comorbidité, a comparé la baisse de pression artérielle, mesurée par le monitorage ambulatoire de pression artérielle (MAPA), engendrée par l’hydrochlorothiazide à 12,5 mg, l’hydrochlorothiazide à libération contrôlée (hydrochlorothiazide CR) à 12,5 mg (non disponible au Canada) ou la chlorthalidone à 6,25 mg. Elle a montré que la chlorthalidone et l’hydrochlorothiazide-CR diminuaient significativement la pression artérielle systolique (PAS) et la pression artérielle diastolique (PAD) ambulatoires durant la nuit, à 12 semaines, alors qu’il n’y avait pas de diminution sous l’effet de l’hydrochlorothiazide à libération immédiate (chlorthalidone : PAS : −10,17 ± 13,59 mmHg [p = 0,002] et PAD : −6,82 ± 9,62 mmHg [p= 0,001]; hydrochlorothiazide-CR : PAS : −12,66 ± 12,63 mmHg [p < 0,001] et PAD : −10,10 ± 11,03 mmHg [p = 0,001]; hydrochlorothiazide : PAS : −4,87 ±14,12 mmHg [p = 0,268] et PAD : −3,62 ± 9,34 mmHg [p = 0,135])19. Une différence significative de la pression artérielle moyenne a été observée à 12 semaines (chlorthalidone = 121,87 mmHg et hydrochlorothiazide = 136,64 mmHg [p = 0,013]) ainsi que de la pression artérielle durant le jour à 12 semaines (chlorthalidone = 127,57 mmHg et hydrochlorothiazide = 141,90 mmHg [p = 0,018]).
Une autre étude à répartition aléatoire de huit semaines portant sur des patients hypertendus, qui ne suivaient aucun traitement et majoritairement âgés entre 40 et 50 ans (n = 30), a montré que, sous l’effet de 12,5 mg de chlorthalidone, la diminution de la pression artérielle nocturne au MAPA était supérieure à celle produite par 25 mg d’hydrochlorothiazide (chlorthalidone : −13,5 ± 1,9 mmHg; hydrochlorothiazide : −6,4 ± 1,7 mmHg [p = 0,009])20. Davantage d’études seront nécessaires pour confirmer la baisse plus soutenue de la PA nocturne sous l’effet des thiazides apparentés. Compte tenu du fait que nous n’avons pas trouvé d’étude évaluant spécifiquement la baisse de la pression nocturne sous l’action de l’indapamide, il serait pertinent de valider cet effet dans des études. La réduction de la pression nocturne est un facteur protecteur contre la survenue d’évènements cardiovasculaires et contre la mortalité des patients21.
L’effet de la chlorthalidone dosée à 25 mg et de l’hydrochlorothiazide à 25 mg ou à 50 mg sur la pression artérielle a été évalué dans une étude comptant 856 patients hypertendus déjà traités avec l’un ou l’autre de ces agents. Les pressions artérielles obtenues après au moins 30 jours de traitement étaient de 132,2/74 mmHg sous l’action de la chlorthalidone et de 137,0/77,5 mmHg et 138,6/78,5 mmHg sous l’action de l’hydrochlorothiazide à 25 mg et à 50 mg (p < 0,01 vs chlorthalidone)22. De plus, le nombre de patients qui avaient atteint leur cible de PAS et de PAD dans le groupe chlorthalidone (45 %/78,3 %) versus les groupes hydrochlorothiazide (25 mg: 32,1 %/63,9 % et 50 mg : 32,8 %/68,9 %), p < 0,05 était supérieur.
Lund et coll. ont observé, dans une étude rétrospective comportant 126 808 patients, que les sujets qui entreprenaient un traitement à l’hydrochlorothiazide devaient prendre plus souvent un autre agent antihypertenseur que les patients commençant leur traitement par la chlorthalidone (76,4 vs 70,1 %; p < 0,001)23. Le remplacement de l’hydrochlorothiazide par la chlorthalidone améliorerait la maîtrise de la pression artérielle et pourrait éviter à certains patients l’ajout d’autres antihypertenseurs. Ainsi, le remplacement de l’hydrochlorothiazide par la chlorthalidone, qui entraîne une meilleure stabilisation de la pression artérielle, pourrait être envisagé avant l’ajout d’un autre agent antihypertenseur.
La plupart des données comparent l’hydrochlorothiazide à la chlorthalidone. En 2015, Roush et coll. ont publié une méta-analyse réunissant 883 patients hypertendus. Elle comparait l’effet antihypertenseur de l’hydrochlorothiazide à celui de l’indapamide10. L’étude démontre que l’indapamide à 1,25 et 2,5 mg procure une diminution supplémentaire de la pression artérielle systolique de 5,1 mmHg comparativement aux doses équivalentes d’hydrochlorothiazide à 12,5 et 25 mg (IC 95 %, −8,7 à −1,6), p = 0,004 communément prescrites. L’étude comportait aussi des données concernant la chlorthalidone à des fins de comparaison. Elle a conclu à des diminutions de pression artérielle similaires à celles procurées par l’indapamide par rapport à l’hydrochlorothiazide, soit de 3,6 mmHg (IC 95 %, −7,3 à 0,0), p = 0,052. Aucune différence significative n’a été détectée entre l’hydrochlorothiazide et l’indapamide au regard des effets indésirables métaboliques, y compris les effets sur le potassium.
Même s’il ne s’agit pas de l’objectif de cet article, il est de l’objectif de cet article, il est intéressant d’explorer leurs effets sur les évènements cardiovasculaires, sur la mortalité et les effets métaboliques. Trois méta-analyses ont été publiées sur le sujet et démontrent un avantage des diurétiques apparentés aux thiazides comparativement aux diurétiques thiazidiques conventionnels24–26. En effet, la méta-analyse de Chen et coll. publiée en 2015 (n = 112 113, âge moyen = 66,4 ans) a démontré une réduction significative du risque d’évènements cardiovasculaires, d’insuffisance cardiaque (IC) et d’accidents vasculaires cérébraux (AVC) parmi les patients hypertendus utilisant un diurétique apparenté aux thiazides comparativement aux avantages non significatifs que retiraient les utilisateurs de thiazides conventionnels24. La différence obtenue entre les deux sous-classes de diurétiques est significative (cardiovasculaires : 0,78 vs 0,92 [ p < 0,001]; IC : 0,57 vs 0,71 [p = 0,039]; AVC : 0,82 vs 1,03 [p < 0,001]). Également publiée en 2015, l’autre méta-analyse, d’Olde Engberink et coll., démontre également un avantage pour les utilisateurs d’un diurétique apparenté aux thiazides comparativement aux utilisateurs de thiazides conventionnels25. L’utilisation d’un diurétique apparenté procure une réduction significative des événements cardiovasculaires de 12 % (p = 0,049) et d’insuffisance cardiaque de 21 % (p = 0,023).
L’étude MRFIT (Multiple Risk Factor Intervention Trial) comportait 8012 patients hypertendus et évaluait les effets d’un traitement multifactoriel comprenant la cessation tabagique et la baisse du cholestérol et de l’hypertension sur la réduction des maladies coronariennes dans deux groupes de patients. Le groupe d’intervention spéciale appliquait systématiquement les conseils sur la cessation tabagique, les modifications alimentaires visant à diminuer le cholestérol ainsi que le traitement pour l’hypertension27. Quant au groupe de soins usuels, le traitement des facteurs de risque de chacun des individus était effectué selon leurs intervenants communautaires. Dans le groupe d’intervention spéciale, les professionnels de la santé pouvaient choisir entre l’hydrochlorothiazide ou la chlorthalidone comme antihypertenseur de première ligne. Des analyses rétrospectives de cette étude ont démontré une diminution de la masse du ventricule gauche de −4,4 g versus −2,8 g (p = 0,002) et du nombre d’évènements cardiovasculaires de 21 % (p = 0,0016) dans le groupe chlorthalidone comparativement au groupe hydrochlorothiazide28,29.
L’indapamide apporterait quant à lui des avantages sur la mortalité cardiovasculaire et sur la survenue d’AVC, respectivement de 23 et 27 %, par rapport au placebo dans une étude portant sur 5682 patients chinois15,30. Toutefois, aucune étude portant sur l’hydrochlorothiazide n’a démontré d’avantages sur la survie ou sur les évènements cardiovasculaires lorsqu’il était utilisé seul. Des avantages ont toutefois été rapportés lorsqu’il était utilisé avec un diurétique épargneur de potassium, tel que l’amiloride ou le triamtérène15,31.
Les effets métaboliques (profil lipidique, glycémie) des diurétiques thiazidiques sont aussi un sujet d’intérêt et mériteront qu’on leur porte une attention particulière dans les années à venir8–10,14–16,30. Les diurétiques apparentés aux thiazides, comme l’indapamide, semblent être associés à moins d’effets métaboliques.
Outre les recommandations canadiennes, les lignes directrices européennes et américaines sur le traitement de l’hypertension recommandent aussi un diurétique en première intention de traitement, qu’il soit de type thiazidique ou apparenté au thiazide32,33. Les lignes directrices sur le traitement de l’hypertension du National Institute for Health and Care Excellence (NICE), publié en 2011, recommandent spécifiquement l’utilisation de la chlorthalidone et de l’indapamide lorsqu’un diurétique est requis34.
L’utilisation répandue en pratique de l’hydrochlorothiazide comparativement à la chlorthalidone peut s’expliquer par les formulations commercialement disponibles5–7. À quelques exceptions près (aténolol/chlorthalidone, périndopril/indapamide, azilsartan/chlorthalidone), les combinaisons d’antihypertenseurs contiennent presque toutes de l’hydrochlorothiazide comme diurétique thiazidique, ce qui limite le choix des prescripteurs qui désirent un comprimé combinant deux médicaments35–37. Par ailleurs, le plus faible dosage de chlorthalidone actuellement disponible sur le marché est de 50 mg, ce qui nécessite de couper les comprimés en deux ou en quatre afin que les patients reçoivent la posologie souhaitée5.
Quant à l’indapamide, sa prescription pourrait être moins fréquente en raison des effets sur les canaux IKS et du risque de torsades de pointes chez certains patients ayant des antécédents de syndrome du QT long congénital ou en présence d’interactions avec d’autres médicaments pouvant allonger le QT38.
Une autre raison de l’usage répandu de l’hydrochlorothiazide se trouve peut-être aussi dans les premières études portant sur la chlorthalidone. Elles avaient montré que cette dernière entraînait plus de désordres électrolytiques que l’hydrochlorothiazide en raison des doses non équivalentes et de doses beaucoup plus grandes que celles utilisées aujourd’hui (100–600 mg)13,16. Une méta-analyse englobant 108 études portant sur l’hydrochlorothiazide et 29 sur la chlorthalidone utilisés en monothérapie pour le traitement de l’hypertension a toutefois montré que des doses de 12,5 mg à 25 mg de chlorthalidone n’entraînent pas plus d’hypokaliémie que des doses de 12,5 mg à 25 mg d’hydrochlorothiazide11. Selon une autre méta-analyse visant à comparer l’effet antihypertenseur et les désordres électrolytiques de l’indapamide et de l’hydrochlorothiazide sur 883 patients hypertendus, les risques d’hypokaliémie entre l’indapamide à 2,5 mg et l’hydrochlorothiazide à 25 mg seraient équivalents10. Dans le même ordre d’idée, l’étude de van Blijderveen et coll., qui visait à étudier le lien entre 1033 cas d’hyponatrémie parmi des patients hypertendus et l’utilisation de chlorthalidone ou d’hydrochlorothiazide a permis de conclure que le risque de développer cet effet indésirable était semblable avec les deux molécules lorsqu’elles étaient utilisées à des doses équivalentes39. Les diurétiques ont tous le potentiel de causer des désordres électrolytiques et nécessitent un suivi, en particulier des patients plus sensibles à ces effets. Il est donc nécessaire de faire le suivi de la kaliémie et de la natrémie avant le début et 10 à 14 jours après le début du traitement et à chaque changement de dose40,41.
Les données disponibles semblent favoriser les diurétiques apparentés aux thiazides pour le contrôle de la pression artérielle, en particulier lorsqu’elle est mesurée la nuit. Il est intéressant de souligner que des avantages associés aux diurétiques apparentés aux thiazides comparativement aux diurétiques thiazidiques conventionnels portent également sur les évènements cardiovasculaires, la mortalité et les effets métaboliques. En présence de telles données, une réévaluation de leur utilisation est nécessaire.
Aucun financement en relation avec le présent article n’a été déclaré par les auteurs.
Tous les auteurs ont rempli et soumis le formulaire de l’ICMJE pour la divulgation de conflits d’intérêts potentiels. Les auteurs n’ont déclaré aucun conflit d’intérêts en relation avec le présent article.
Les auteurs remercient Marie Chlebus, étudiante en pharmacie pour la revue de la littérature qu’elle a effectuée durant son stage d’été à l’Institut universitaire de cardiologie et de pneumologie de Québec-Université Laval. Une autorisation écrite a été obtenue de cette personne.
1. McAlister FA, Wilkins K, Joffres M, Leenen FH, Fodor G, Gee M et coll. Changes in the rates of awareness, treatment and control of hypertension in canada over the past two decades. CMAJ 2011;183:1007–13.


2. Robitaille C, Dai S, Waters C, Loukine L, Bancej C, Quach S et coll. Diagnosed hypertension in canada: Incidence, prevalence and associated mortality. CMAJ 2012;184:E49–56.

3. Santé Canada. Principales causes de décès selon le sexe (les deux sexes). Gouvernement du canada 2012. [en ligne] http://www.Statcan.Gc.Ca/tables-tableaux/sum-som/l02/cst01/hlth36a-fra.Htm (site visité le 20 septembre 2016).
4. Leung AA, Nerenberg K, Daskalopoulou SS, McBrien K, Zarnke KB, Dasgupta K et coll. Hypertension canada’s 2016 canadian hypertension education program guidelines for blood pressure measurement, diagnosis, assessment of risk, prevention, and treatment of hypertension. Can J Cardiol 2016;32:569–88.

5. RxTx. Monographie de la chlorthalidone. Association des pharmaciens du Canada. [en ligne] https://www.e-therapeutics.ca (site visité le 18 septembre 2016).
6. RxTx. Monographie de l’hydrochlorothiazide. Association des pharmaciens du Canada. [en ligne] https://www.e-therapeutics.ca (site visité le 18 septembre 2016).
7. RxTx. Monographie de l’indapamide. Association des pharmaciens du Canada. [en ligne] https://www.e-therapeutics.ca (site visité le 18 septembre 2016).
8. DiNicolantonio JJ, Bhutani J, Lavie CJ, O’Keefe JH. Evidence-based diuretics: focus on chlorthalidone and indapamide. Future Cardiol 2015;11:203–17.

9. Neff KM, Nawarskas JJ. Hydrochlorothiazide versus chlorthalidone in the management of hypertension. Cardiol Rev 2010;18:51–6.
10. Roush GC, Ernst ME, Kostis JB, Tandon S, Sica DA. Head-to-head comparisons of hydrochlorothiazide with indapamide and chlorthalidone: Antihypertensive and metabolic effects. Hypertension 2015;65:1041–6.

11. Ernst ME, Carter BL, Zheng S, Grimm RH, Jr. Meta-analysis of dose-response characteristics of hydrochlorothiazide and chlorthalidone: Effects on systolic blood pressure and potassium. Am J Hypertens 2010;23:440–6.

12. Peterzan MA, Hardy R, Chaturvedi N, Hughes AD. Meta-analysis of dose-response relationships for hydrochlorothiazide, chlorthalidone, and bendroflumethiazide on blood pressure, serum potassium, and urate. Hypertension 2012;59:1104–9.


13. Carter BL, Ernst ME, Cohen JD. Hydrochlorothiazide versus chlorthalidone: evidence supporting their interchangeability. Hypertension 2004;43:4–9.
14. Cooney D, Milfred-LaForest S, Rahman M. Diuretics for hypertension: hydrochlorothiazide or chlorthalidone? Cleve Clin J Med 2015;82:527–33.

15. Roush GC, Sica DA. Diuretics for hypertension: A review and update. Am J Hypertens 2016;29:1130–7.

16. Kountz DS, Goldman A, Mikhail J, Ezer M. Chlorthalidone: The forgotten diuretic. Postgrad Med 2012;124:60–6.

17. Musini VM, Nazer M, Bassett K, Wright JM. Blood pressure-lowering efficacy of monotherapy with thiazide diuretics for primary hypertension. Cochrane Database Syst Rev 2014:CD003824.
18. Barrios V, Escobar C. Which thiazide to choose as add-on therapy for hypertension? Integr Blood Press Control 2014;7:35–47.


19. Pareek AK, Messerli FH, Chandurkar NB, Dharmadhikari SK, Godbole AV, Kshirsagar PP et coll. Efficacy of low-dose chlorthalidone and hydrochlorothiazide as assessed by 24-h ambulatory blood pressure monitoring. J Am Coll Cardiol 2016;67:379–89.

20. Ernst ME, Carter BL, Goerdt CJ, Steffensmeier JJ, Phillips BB, Zimmerman MB et coll. Comparative antihypertensive effects of hydrochlorothiazide and chlorthalidone on ambulatory and office blood pressure. Hypertension 2006;47:352–8.

21. Hansen TW, Li Y, Boggia J, Thijs L, Richart T, Staessen JA. Predictive role of the nighttime blood pressure. Hypertension 2011;57:3–10.
22. Saseen JJ, Ghushchyan V, Nair KV. Comparing clinical effectiveness and drug toxicity with hydrochlorothiazide and chlorthalidone using two potency ratios in a managed care population. J Clin Hypertens (Greenwich) 2015;17:134–40.
23. Lund BC, Ernst ME. The comparative effectiveness of hydrochlorothiazide and chlorthalidone in an observational cohort of veterans. J Clin Hypertens (Greenwich) 2012;14:623–9.
24. Chen P, Chaugai S, Zhao F, Wang DW. Cardio-protective effect of thiazide-like diuretics: A meta-analysis. Am J Hypertens 2015;28:1453–63.

25. Olde Engberink RH, Frenkel WJ, van den Bogaard B, Brewster LM, Vogt L, van den Born BJ. Effects of thiazide-type and thiazide-like diuretics on cardiovascular events and mortality: Systematic review and meta-analysis. Hypertension 2015;65:1033–40.

26. Roush GC, Holford TR, Guddati AK. Chlorthalidone compared with hydrochlorothiazide in reducing cardiovascular events: Systematic review and network meta-analyses. Hypertension 2012;59:1110–7.

27. Khosla N, Chua DY, Elliott WJ, Bakris GL. Are chlorthalidone and hydrochlorothiazide equivalent blood-pressure-lowering medications? J Clin Hypertens (Greenwich) 2005;7:354–6.
28. Ernst ME, Neaton JD, Grimm RH, Jr., Collins G, Thomas W, Soliman EZ et coll. Long-term effects of chlorthalidone versus hydrochlorothiazide on electrocardiographic left ventricular hypertrophy in the multiple risk factor intervention trial. Hypertension 2011;58:1001–7.


29. Dorsch MP, Gillespie BW, Erickson SR, Bleske BE, Weder AB. Chlorthalidone reduces cardiovascular events compared with hydrochlorothiazide: a retrospective cohort analysis. Hypertension 2011;57:689–94.

30. Waeber B, Rotaru C, Feihl F. Position of indapamide, a diuretic with vasorelaxant activities, in antihypertensive therapy. Expert Opin Pharmacother 2012;13:1515–26.

31. Tziomalos K, Athyros VG, Mikhailidis DP, Karagiannis A. Hydrochlorothiazide vs. chlorthalidone as the optimal diuretic for the management of hypertension. Curr Pharm Des 2013;19:3766–72.

32. James PA, Oparil S, Carter BL, Cushman WC, Dennison-Himmelfarb C, Handler J et coll. 2014 evidence-based guideline for the management of high blood pressure in adults: Report from the panel members appointed to the eighth joint national committee (JNC 8). JAMA 2014;311:507–20.
33. Mancia G, Fagard R, Narkiewicz K, Redon J, Zanchetti A, Bohm M et coll. 2013 ESH/ESC guidelines for the management of arterial hypertension: The task force for the management of arterial hypertension of the european society of hypertension (ESH) and of the european society of cardiology (ESC). Eur Heart J 2013;34:2159–219.

34. National Institute for Health and Clinical Excellence (NICE). Hypertension in adults: diagnosis and management. [en ligne] https://www.nice.org.uk/guidance/cg127/resources/hypertension-in-adults-diagnosis-and-management-35109454941637 (site visité le 19 septembre 2016).
35. RxTx. Monographie du Tenoretic (aténolol-chlorthalidone). Date de préparation : 23 septembre 1993. Date de révision : 30 mars 2016. Association des pharmaciens du Canada. [en ligne] https://www.e-therapeutics.ca (site visité le 18 septembre 2016).
36. RxTx. Monographie du Coversyl-Plus (périndopril-indapamide). Date de préparation : 4 octobre 2002. Date de révision : 30 octobre 2014. Association des pharmaciens du Canada. [en ligne] https://www.e-therapeutics.ca (site visité le 18 septembre 2016).
37. RxTx. Monographie du Edarbychlor (azilsartan + chlorthalidone). Date de préparation : 28 novembre 2012. Date de révision : 22 avril 2016. Association des pharmaciens du Canada. [en ligne] https://www.e-therapeutics.ca (site visité le 18 septembre 2016).
38. Association des pharmaciens du Canada. Rxtx. Therapeutic choices. Campbell NRC, Gibson P, Tsuyuki RTt. Hypertension. Date de révision : Mars 2015 [en ligne] https://www-e-therapeutics-ca.Acces.Bibl.Ulaval.Ca/search (site visité le 14 octobre 2016).
39. van Blijderveen JC, Straus SM, Rodenburg EM, Zietse R, Stricker BH, Sturkenboom MC et coll. Risk of hyponatremia with diuretics: Chlorthalidone versus hydrochlorothiazide. Am J Med 2014;127:763–71.

40. Cloutier L, Poirier L. Cloutier l, eds. Prise en charge systématisée des personnes atteintes d’hypertension artérielle. Société québécoise d’hypertension artérielle, Montréal, Canada, 2016; 92 pages.
41. Institut national en santé et en services sociaux (INESSS). Hypertension artérielle. [en ligne] https://www.inesss.qc.ca/en/activities/collective-prescriptions/ordonnances-collectives/hypertension-arterielle.html (site visité le 14 octobre 2016).
PHARMACTUEL, Vol. 50, No. 1, 2017