
Jean-François Bussières1,2, B.Pharm., M.Sc., MBA, FCSHP, FOPQ, Cynthia Tanguay3, B.Sc., M.Sc., André Bonnici4, B.Pharm., M.Sc.
Reçu le 24 janvier 2018: Accepté après révision le 10 mars 2018
Résumé
Contexte : L’enquête canadienne sur la pharmacie hospitalière donne une vision unique et complète de cette discipline.
Objectif : Présenter la participation du Québec à l’enquête sur la pharmacie hospitalière et la placer dans le contexte actuel.
Méthode : Les faits saillants relatifs au Québec de l’enquête sur la pharmacie hospitalière canadienne de 2016–2017 menée auprès des chefs de départements de pharmacie ont été colligés et mis en contexte par rapport à la situation qui prévalait dans le réseau de la santé de 2015 à 2017.
Résultats : L’enquête a enregistré la participation de 184 chefs de départements de pharmacie canadiens, dont 23 % (43/184) du Québec. Elle a révélé une augmentation du nombre de lits d’hospitalisation. Quant au système de distribution unitaire centralisé, les départements de pharmacie étaient nombreux à l’offrir, mais il couvrait une plus faible proportion de lits. De plus, très peu de départements de pharmacie disposaient d’un système informatisé d’entrée des ordonnances. En revanche, l’enquête révèle un taux élevé de conformité des enceintes de biosécurité. En ce qui a trait à la saisie des ordonnances, le sondage montre que les pharmaciens coopéraient avec tous les membres du personnel technique et qu’ils étaient nombreux à leur déléguer des activités de soutien clinique, mais le sondage dénote un retard important au Québec dans la réglementation des activités qui leur étaient confiées. Par ailleurs, on note un nombre inférieur de programmes de soins aux patients hospitalisés réalisés par un pharmacien décentralisé. Des indicateurs permettent de suivre l’implantation de plusieurs activités cliniques, mais la collecte de ces données est encore trop faible.
Conclusion : Le taux de participation à l’enquête des chefs de départements de pharmacie québécois ayant été très satisfaisant, il permet de dresser un portrait fiable de la pratique hospitalière au Québec. Le sondage révèle que l’importante réforme du réseau de la santé a influencé la pratique pharmaceutique hospitalière.
Mots clés : Assistant technique en pharmacie, Canada, chefs de département, enquête, pharmacie, pratique pharmaceutique hospitalière, Québec
Abstract
Background : The Canadian Hospital Pharmacy Survey provides a unique and complete picture of this discipline.
Objective : To describe Quebec’s participation in the hospital pharmacy survey and to situate it in the current context.
Method : The Quebec-related highlights of the 2016–2017 Canadian Hospital Pharmacy Survey, which was conducted among pharmacy department heads, have been compiled and put in context in relation to the situation in the heath-care system from 2015 to 2017.
Results : One hundred and eighty-four Canadian pharmacy department heads participated in the survey, 23% (43/184) of whom were from Quebec. It showed an increase in the number of inpatient beds. When looking at the centralized unitdose distribution system, many of the pharmacy departments offered it, but it covered a smaller proportion of beds. In addition, very few pharmacy departments had a computerized prescription entry system. On the other hand, the survey revealed a high rate of compliance for biosafety cabinets. As for prescription entry, the survey found that pharmacists worked together with all the technical staff members and many pharmacists delegated clinical support activities to them. In terms of regulations for activities delegated to the technical staff, Quebec is behind the rest of Canada. As well, there were fewer decentralized pharmacist-led inpatient care programs. Indicators are used to monitor the implementation of a number of clinical activities, but data gathering on these clinical activities is not adequate.
Conclusion : Given that the participation rate of Quebec hospital pharmacy department heads was very satisfactory, the overview of hospital pharmacy practice in this province is reliable. The survey found that the significant reform that the health-care system has undergone has had an impact on hospital pharmacy practice.
Keywords : Canada, department heads, hospital pharmacy practice, pharmacy, pharmacy technicians, Quebec, survey
La publication du Rapport canadien sur la pharmacie hospitalière a été instaurée en 1985 par un comité éditorial indépendant de chefs de départements de pharmacie représentant les différentes régions du pays. Tous les deux ans, il dresse un portrait de la pratique pharmaceutique hospitalière au Canada. Toutefois, la dernière publication de ce rapport remonte à trois ans, soit à 2013–2014, étant donné la réorganisation du comité éditorial qui est désormais placé sous l’égide de la Société canadienne des pharmaciens d’hôpitaux (SCPH). Pour éviter aux participants la lourdeur d’un sondage trop exhaustif, certains aspects sont évalués à chaque cycle tandis que d’autres sont évalués ponctuellement. L’enquête est menée au moyen d’un sondage en ligne adressé aux chefs de département de pharmacie des établissements de santé du Canada1,2. À l’instar des pharmaciens hospitaliers américains, les pharmaciens hospitaliers canadiens accordent une grande importance à cette enquête, puisqu’elle contribue à l’évolution de leur pratique professionnelle3. Cet article vise à présenter et à commenter la participation du Québec à l’enquête canadienne sur la pharmacie hospitalière, en s’appuyant sur les faits ayant marqué l’actualité pharmaceutique au cours des trois dernières années. Les pharmaciens et les assistants techniques en pharmacie n’ont pas été directement sondés pour cet exercice.
En premier lieu, la réalisation d’une revue de l’actualité de 2015 à 2017 a permis de déterminer les éléments clés comportant un intérêt pour les chefs de départements de pharmacie du Québec, leur équipe de gestion et les membres de leur département. Ce suivi de l’actualité a été mené par la consultation de GoogleMD, Google ScholarMD, PubMedMD, des principaux journaux canadiens (p. ex. Canadian Pharmaceutical Journal, Canadian Journal of Hospital Pharmacy, Pharmactuel, Québec Pharmacie, Profession Santé), des sites web des principaux organismes (p. ex. Santé Canada, Institut Canadien d’information sur la santé, Conseil d’examen du prix des médicaments brevetés, Agence canadienne d’évaluation des médicaments et des technologies de la santé, Régie de l’Assurance-maladie du Québec, ministère de la Santé et des Services sociaux) et des associations liées à l’exercice de la pharmacie au Canada, ainsi que des principaux médias sociaux (p. ex. Facebook, Twitter) et des travaux de l’Unité de recherche en pratique pharmaceutique (URPP)4.
En deuxième lieu, nous avons recensé les faits saillants de l’enquête sur la pharmacie hospitalière canadienne de 2016–2017 menée auprès des chefs de départements de pharmacie selon six aspects de la pratique pharmaceutique (tableau I). Chaque aspect ayant fait l’objet de manchettes spécifiques dans l’actualité sera abordé et sera suivi de la présentation des résultats de l’enquête brièvement commentés. L’enquête portait sur tous les établissements de santé canadiens comprenant au moins 50 lits de courte durée. Les établissements à vocation unique ultra spécialisée (p. ex. psychiatrie, oncologie, soins de longue durée) en étaient exclus à l’exception de la pédiatrie. Selon le statut déclaré dans les précédentes enquêtes, les établissements de santé étaient réputés à vocation universitaire s’ils étaient membres de l’Association canadienne des institutions de santé universitaires du Canada ou s’ils oeuvraient en relation avec un réseau universitaire intégré de santé5. Les résultats portaient sur l’état de la situation prévalant au sein des établissements au 31 mars 2017.
Tableau I Six aspects de la pratique pharmaceutique servant d’indicateurs
Nous avons procédé à une comparaison de la pratique en vigueur au Québec avec celle de la moyenne canadienne. Chaque fois qu’un écart de plus de 3 % apparaît, un émoji indique si la pratique au Québec est neutre ( ), favorable (☺) ou défavorable (☹). À cela s’ajoute une indication précise des valeurs minimales et maximales observées dans les autres provinces canadiennes. Le portrait de l’évolution de la situation au Québec a été tracé dans la mesure où l’accès à des données historiques était possible.
), favorable (☺) ou défavorable (☹). À cela s’ajoute une indication précise des valeurs minimales et maximales observées dans les autres provinces canadiennes. Le portrait de l’évolution de la situation au Québec a été tracé dans la mesure où l’accès à des données historiques était possible.
L’année 2017 a marqué le 400e anniversaire de l’arrivée de Louis Hébert et de son épouse Marie Rollet comme premiers colons de Nouvelle-France6. Le Québec a souligné en grand ce jalon historique de la pharmacie avec l’organisation de l’Événement des pharmaciens 2017, regroupant l’Ordre des pharmaciens du Québec (OPQ), l’Association québécoise des pharmaciens propriétaires (AQPP) et l’Association des pharmaciens des établissements de santé du Québec (A.P.E.S.)7. Cet événement a été suivi du congrès annuel de l’Association des pharmaciens du Canada (APhC), du congrès annuel de l’Association des facultés de pharmacie du Canada (AFPC) et de la tenue de la Conférence internationale des doyens des facultés de pharmacie d’expression française8. L’année a également été marquée par une exposition sur l’héritage de Louis Hébert au pavillon Jean Charles Bonenfant et Alexandre Vachon de l’Université Laval, une exposition sur Louis Hébert et Marie Rollet au Musée de l’Amérique francophone et la publication d’un ouvrage de Jacques Mathieu et d’Alain Asselin9–11.
L’année 2017 marque également le 50e anniversaire de la revue professionnelle Pharmactuel12. Créé d’abord comme bulletin d’information de l’A.P.E.S., le Pharmactuel s’est détaché du volet syndical pour devenir un journal professionnel dès 1995. Le journal poursuit ses démarches afin d’accroître sa visibilité internationale.
L’équipe de l’URPP a célébré son 15e anniversaire13. Depuis sa création, elle a contribué à la formation de plus de 260 étudiants, à la publication de plus de 1300 communications écrites et par affiches et de plusieurs centaines de communications orales. Il s’agit de la seule initiative du genre au Canada, qui intègre la recherche évaluative à large échelle dans un département de pharmacie.
Dans son plan stratégique pour 2016–2021, Santé Canada s’est doté de quatre priorités stratégiques, soit l’ouverture et la transparence, la collaboration, l’organisation et son personnel ainsi que l’innovation14. Les pharmaciens hospitaliers peuvent espérer que cette ouverture et cette transparence contribuent à rendre plus accessibles les documents relatifs aux avis de conformité ainsi qu’à ses différents programmes. Santé Canada a mené une consultation sur le renouvellement du Programme d’accès spécial (PAS)15. Le CHU de Québec a choisi de centraliser la gestion des demandes du PAS de son établissement dans un seul site afin d’en optimiser la gestion à l’intérieur de son établissement16.
La Cour suprême du Canada a rendu son arrêt dans l’affaire Carter c. Canada en février 2015, en statuant que « l’article 14 et l’alinéa 241b) du Code criminel sont inconstitutionnels étant donné qu’ils empêchent les médecins d’aider à la mort par consentement d’une autre personne »17. Le projet de loi C-14 a été sanctionné le 17 juin 201618. Ce cadre juridique confirme les changements apportés précédemment au Québec avec la Loi concernant les soins de fin de vie et va plus loin en utilisant la notion de « mort raisonnablement prévisible » plutôt que « fin de vie »19. En 2016–2017, 638 personnes ont eu recours à cette aide médicale et 92 % des cas étaient conformes à la Loi20. La SCPH a adopté une déclaration de principes en 2017, où elle se prononçait en faveur des droits du patient pour l’aide médicale à mourir ainsi que de l’objection de conscience des professionnels de la santé21. En décembre 2017, Santé Canada a également amorcé une consultation à propos du projet de Règlement sur le suivi de l’aide médicale à mourir22.
La Loi de Vanessa a été sanctionnée le 6 novembre 2014 et un projet de réglementation a été proposé en avril 201723,24. Les produits de santé naturels, les vaccins préventifs, les médicaments obtenus par le PAS ou les essais cliniques sont exclus de ce programme. À la suite d’une consultation, Santé Canada constate l’importance de sensibiliser et de former le personnel des hôpitaux offrant des soins de courte durée à la déclaration obligatoire et complète des réactions indésirables graves d’un médicament25. À notre avis, les pharmaciens hospitaliers en savent trop peu sur les modalités de codification des feuilles sommaires par les archives médicales qui permettent notamment d’identifier les effets indésirables graves et imprévus des médicaments.
Depuis l’automne 2017, la pilule abortive est disponible au Canada pour les interruptions volontaires de grossesse d’au maximum 63 jours. Au Québec, elle est fournie gratuitement dans le cadre d’un programme d’accès universel du ministère de la Santé et des Services sociaux (MSSS)26–28. L’OPQ a publié un guide qui précise qu’elle peut être distribuée sans frais à une patiente consultant un médecin dans un établissement de santé et que l’approvisionnement sera le fruit d’une collaboration avec le département de pharmacie29. Le modèle proposé permet la dispensation de cette pilule par le médecin ou le pharmacien. Le Collège des médecins a également publié des directives cliniques à ce sujet30.
La Loi sur les aliments et drogues comporte également un Règlement sur les instruments médicaux31. Le retrait de lots de dispositifs de type seringue de vaporisation nasale de Teleflex (Mad NasalMD) a mis en évidence l’importance pour les pharmaciens de s’intéresser aux instruments médicaux. Cet instrument est utilisé en établissement de santé pour l’administration intranasale par atomisation de stupéfiants (p. ex. fentanyl), de drogues contrôlées (p. ex. kétamine) ou de benzodiazépines (p. ex. midazolam). Alors que l’utilisation des médicaments relève du chef du département de pharmacie et du comité de pharmacologie, les instruments médicaux ne relèvent pas d’un comité statutaire prévu au Règlement sur l’organisation et l’administration des établissements de santé32. Les pharmaciens hospitaliers devraient présenter au comité de pharmacologie toutes les décisions entourant les instruments médicaux ayant un impact sur le circuit du médicament33.
Santé Canada utilise depuis décembre 2016 la dénomination « biosimilaire » reconnue à l’échelle internationale pour remplacer l’appellation « produits biologiques ultérieurs »34. Le médicament biosimilaire est défini comme étant « un médicament dont on a démontré le caractère très semblable à un médicament biologique déjà autorisé pour la vente (connu sous le nom de médicament biologique de référence) »35. En janvier 2018, Santé Canada et l’Institute for Safe Medication Practice (ISMP-Canada) ont amorcé une consultation à propos des biosimilaires36. L’Institut national d’excellence en santé et services sociaux (INESSS) rappelle que l’inscription d’un biosimilaire aux listes de médicaments ne signifie pas que ces produits sont interchangeables et qu’un prescripteur peut demander qu’un patient reçoive le produit innovateur plutôt que le biosimilaire dans certaines situations37. Par ailleurs, en février 2017, la Régie de l’assurance-maladie du Québec (RAMQ) a modifié les règles de couverture du RemicadeMD,38. Bien que cette directive ait forcé le recours systématique au biosimilaire (InflectraMD), le fabricant du médicament biologique de référence (Janssen-Ortho) a choisi de fournir sans frais son médicament à certaines patientèles, en contournant la couverture entérinée par la RAMQ. Cet exemple illustre l’importance d’un meilleur arrimage entre le MSSS, la RAMQ, les Groupes d’approvisionnement en commun (GAC) et les chefs de départements de pharmacie pour une pleine cohérence en matière de bon usage des médicaments. Le Programme de gestion thérapeutique des médicaments (PGTM) des cinq centres hospitaliers universitaires (CHU) du Québec a publié un état des connaissances sur les biosimilaires et des recommandations entourant leur prise en charge39. Au 1er janvier 2018, on comptait seulement six biosimilaires disponibles sur le marché au Canada contre plus d’une trentaine sur le marché européen40. Le portail de la Food and Drug Administration sur les biosimilaires présente la liste des médicaments jugés interchangeables (Purple Book)41.
Santé Canada propose également des modifications au Règlement sur les médicaments brevetés. On peut lire que cette proposition « aurait pour effet de modifier le Règlement sur les médicaments brevetés (le « Règlement ») de sorte que le cadre réglementaire du Conseil d’examen du prix des médicaments brevetés inclue de nouveaux facteurs de réglementation du prix et des dispositions sur la production de rapports faisant état de renseignements sur les prix pratiqués par les titulaires de brevets qui permettront au CEPMB [Conseil d’examen du prix des médicaments brevetés] de protéger les consommateurs canadiens contre les prix excessifs »42.
Depuis 2016, Santé Canada n’exige plus de demande d’autorisation pour la destruction de stupéfiants et de drogues contrôlées43.
Le Canada fait face à une crise nationale des opioïdes, notamment en raison de l’augmentation des substances illégales et puissantes44. Le gouvernement fédéral a publié une déclaration conjointe sur les mesures visant à remédier à la crise, une stratégie canadienne sur les drogues et autres substances et une intervention d’urgence en santé publique45. Le plan proposé comporte de nombreuses mesures, leur progrès et les prochaines étapes. Au Québec, différentes mesures sont également proposées, dont la gratuité de la naxolone en pharmacie et l’ouverture de sites d’injection supervisés46–49. On peut également consulter un profil des décès attribuables aux intoxications par les opioïdes au Québec de 2000 à 201650. L’Institut national de santé publique propose un protocole de traitement de l’intoxication aigüe aux opioïdes51. L’OPQ a présenté un résumé de la situation52. Notons également une consultation de Santé Canada sur la destruction de substances désignées et le fait de voyager avec des substances désignées à des fins médicales53. En établissement de santé, les chefs de départements de pharmacie doivent s’assurer du bon usage des opioïdes, de la prescription à l’administration et même leur destruction. Une mise à jour de la politique locale entourant les stupéfiants, les drogues contrôlées et les benzodiazépines semble opportune. L’équipe de l’URPP s’est intéressée à la subtilisation dans les cabinets automatisés décentralisés54.
Une bonne nouvelle pour contrer la crise des opioïdes, une exemption de classe émise par Santé Canada permet dorénavant aux praticiens de « poursuivre le traitement d’un patient sous méthadone lorsque ce patient est hospitalisé sans avoir à obtenir une exemption temporaire de prescrire la méthadone en vertu de l’article 56 »55.
Le Règlement sur l’accès au cannabis à des fins médicales est entré en vigueur au Canada56. Santé Canada a publié un guide sur le sujet57. En vertu de ce règlement, des patients hospitalisés sont admis à utiliser du cannabis durant leur hospitalisation. En réponse à ce règlement, le MSSS précise que les pharmaciens d’établissements de santé doivent en assurer la gestion et « doivent déterminer les modalités d’approvisionnement, de contrôle, de distribution et d’administration sécuritaires, et encadrer l’usage thérapeutique de toutes les formes de marihuana »58.
Dans le cadre de la commission parlementaire entourant le projet de loi 157, l’AQPP réclame le droit de dispenser du cannabis thérapeutique, puisqu’à « titre de professionnels du médicament, seuls les pharmaciens sont en mesure d’assurer la surveillance clinique que nécessite l’usage du cannabis thérapeutique, d’évaluer l’efficacité de la médication, d’ajuster les doses, de prévenir les effets indésirables pouvant résulter de l’interaction de cette substance avec d’autres médicaments et de suggérer d’autres formes que l’inhalation pour la prise du cannabis thérapeutique »59,60. De même, l’OPQ « demande que la distribution du cannabis thérapeutique soit confiée, sous certaines conditions, aux pharmaciens afin de s’assurer que les utilisateurs reçoivent leurs soins et services de la part d’un professionnel réglementé, assujetti à un mécanisme d’inspection professionnelle, à un code de déontologie, au respect du secret professionnel et en mesure de réaliser une analyse complète de la thérapie médicamenteuse61 ».
Le gouvernement canadien prévoit de légaliser le cannabis à des fins récréatives à partir de l’été 201862. L’OPQ a rédigé un outil d’aide à la décision en collaboration avec le Collège des médecins du Québec, l’Ordre des infirmières et infirmiers du Québec, l’Ordre professionnel des diététistes du Québec et l’Ordre professionnel des inhalothérapeutes du Québec63.
L’OPQ a mis en place une nouvelle direction des affaires externes et du soutien professionnel64. L’OPQ a révisé ses standards de pratique et déplacé les modalités d’application de ces volets dans un site web détaillé en soutien aux pharmaciens65. Au 1er janvier 2018, seul le volet « Surveillance de la thérapie médicamenteuse en partenariat avec le patient » y est explicité66.
Pour l’exercice de 2015–2016, l’OPQ a précisé le taux d’atteinte des standards pour sept étapes de la surveillance de la thérapie médicamenteuse, soit collecte adéquate de renseignements (7/10), évaluation des ordonnances et analyse de la situation (8/10), interventions appropriées (9,7/10), vérification des effets de la thérapie médicamenteuse sur l’état de santé du patient (6/10), fourniture de l’information pertinente (7/10), consignation des renseignements au dossier (5/10) et formulation des demandes de consultation (9/10). Ainsi, l’OPQ note l’atteinte remarquable des standards par les pharmaciens présents aux unités de soins, mais il mentionne le besoin d’améliorer la continuité des soins dans le milieu communautaire67.
Un deuxième cycle d’inspection professionnelle s’amorce et comportera quelques nouveautés qui reflèteront mieux certaines pratiques, notamment par la soumission de plans de projets et par l’implantation d’une matrice de risques permettant de cibler certains facteurs. Les pharmaciens en établissement de santé devront, quant à eux, « améliorer la collecte de renseignements, la consignation des interventions au dossier et la vérification de l’impact de la thérapie, tout particulièrement lors de la validation des ordonnances. Il sera également important d’optimiser la continuité des soins avec le milieu communautaire »68.
À partir du 1er avril 2018, tous les pharmaciens inscrits au tableau de l’OPQ seront assujettis au Règlement sur la formation continue obligatoire des pharmaciens, lequel prévoit 40 heures d’activité de formation continue par période de deux ans69. La déclaration des heures se fera sur un portail en ligne (Maestro)70.
L’OPQ a publié un recueil de politiques et procédures entourant le bilan comparatif des médicaments, un communiqué entourant la mise à jour du Règlement sur les ordonnances faites par un médecin y compris la possibilité de recourir aux messages textes, un guide sur l’aide médicale à mourir, un rappel entourant les mesures de sécurité à mettre en place pour prévenir les vols en pharmacie, un cadre de collaboration de première ligne à l’intention des pharmaciens et des physiothérapeutes et un formulaire de communication, un aide-mémoire sur la confidentialité et un document sur le plan d’effectifs71–79. Depuis le 1er janvier 2018, quatre pharmaciens d’établissement siègent sur le Conseil d’administration de l’OPQ, soit André Bonnici (Montréal), Martin Franco (Montréal), Mélanie Caron (Montérégie) et Carl Desparrois (Outaouais)80.
Dans sa planification stratégique pour 2016–2019, l’A.P.E.S. a déterminé trois enjeux : « l’urgence de définir le rôle du pharmacien d’établissement moderne et la place qu’il devrait occuper dans la nouvelle configuration du réseau, la nécessité de mieux quantifier l’activité, l’impact et la performance des pharmaciens en établissement de santé et la nécessité d’accentuer la visibilité de l’A.P.E.S. auprès de ses membres »81. Sept projets découlent concrètement de ces trois enjeux. L’A.P.E.S. a procédé à une refonte de son site web, encouragé la vérification de l’enregistrement des représentants médicaux au registre des lobbyistes (75 lobbyistes enregistrés pour le terme « médicament » et 40 pour le terme « pharmacie » au 1er janvier 201882), vérifié avec les GAC la conformité des pratiques des fabricants, mis en place une réunion biannuelle des chefs de départements de pharmacie et poursuivi ses travaux habituels.
Il est normal que les organismes assurent une présence en ligne et soient conscients que plusieurs parties prenantes et membres du public s’informent par les médias sociaux (tableau II)4,83–107.
Tableau II Sélection d’organismes et pharmaciens présents en ligne4,83–107
Il existe plusieurs grandes associations pharmaceutiques dans le monde qui peuvent influencer la pratique pharmaceutique hospitalière et qui présentent un intérêt pour les chefs de départements de pharmacie au Québec.
La Fédération internationale pharmaceutique (FIP) comptait 149 membres corporatifs en 2017, dont des membres canadiens par l’entremise de l’Association des pharmaciens du Canada (APC) et de la Canadian Society for Pharmaceutical Sciences108. Elle a publié en 2017 les résultats d’une enquête internationale sur la pratique pharmaceutique (74 pays participants), qui a recensé plus de 4 067 718 pharmaciens diplômés à l’échelle mondiale et un total de 113 349 départements de pharmacie offrant jusqu’à 39 activités pharmaceutiques distinctes109. La FIP a également publié un rapport sur la recherche et le développement de stratégies de formation des ressources en pharmacie, un commentaire éditorial sur le rôle du pharmacien découlant de la publication du rapport Future Medicines for One World, un rapport sur la transformation des programmes de formation en pharmacie afin de mieux répondre aux besoins de la population, un rapport sur les effectifs techniques et de soutien en pharmacie, un rapport sur les stratégies nationales d’information sur le médicament, des énoncés sur le contrôle de la résistance antimicrobienne, des lignes directrices entourant l’éthique pharmaceutique avec différentes parties prenantes, une déclaration de politique entourant les pratiques pharmaceutiques durables pour l’environnement et la pharmacie écoresponsable, des lignes directrices entourant la gestion de préparations de médicaments non commercialisés pour les enfants, une version révisée de ses 65 énoncés de la Déclaration de Bâle sur le futur de la pharmacie hospitalière110–119. La FIP comporte une section hospitalière fondée en 1957, qui comporte un portail consacré aux membres hospitaliers120.
L’European Association of Hospital Pharmacists (EAHP), fondée en 1972, regroupe les pharmaciens hospitaliers de la communauté européenne121. Elle organise notamment un congrès hospitalier annuel, publie l’European Journal of Hospital Pharmacy depuis 2012 et mène une enquête annuelle sur des pays européens en ciblant une sélection des 44 standards de pratique pharmaceutique hospitalière adoptés en 2014122. L’EAHP a soutenu la publication de lignes directrices entourant la préparation et l’utilisation de médicaments123. L’EAHP poursuit 10 objectifs stratégiques, dont la mise en place d’une formation commune à la spécialisation en pharmacie hospitalière à l’échelle européenne124. Le portail Pharmine présente un portrait détaillé de la formation des pharmaciens en Europe125.
En France, le Syndicat national regroupe les pharmaciens des hôpitaux mono-appartenant et universitaires, les assistants et les attachés de tous les types d’établissements et tient un congrès francophone de pharmacie hospitalière (Hopipharm)126,127. Le Syndicat national des pharmaciens praticiens hospitaliers et praticiens hospitaliers universitaires tient aussi un congrès annuel (Rencontres convergences santé hôpital)128. La Société française de pharmacie clinique publie depuis 2011 le Pharmacien hospitalier et clinicien, elle coordonne une douzaine de groupes de travail, cible six pratiques professionnelles, organise des journées professionnelles et un congrès annuel129–131.
Aux États-Unis, deux associations professionnelles influencent la pratique pharmaceutique en établissement de santé. L’American Society of Health-System Pharmacists (ASHP) existe depuis 75 ans et regroupe plus de 44 000 pharmaciens hospitaliers, étudiants et résidents en pharmacie et techniciens en pharmacie132. Elle propose des centres de ressources en ligne pour au moins 31 thèmes, des dizaines de prises de positions et de lignes directrices, des outils pour la certification, un portail de formation continue, une librairie et de nombreuses activités de formation133–138. L’ASHP sonde annuellement la pratique pharmaceutique hospitalière en ciblant un échantillon stratifié d’établissements de santé et en répartissant ses thèmes sur un cycle de trois ans139. De plus, l’American College of Clinical Pharmacy (ACCP) rejoint les pharmaciens prodiguant des soins pharmaceutiques, en offrant un site web complet qui inclut des énoncés, des prises de position, des lignes directrices, des outils de formation, des regroupements de pratiques spécialisées et une librairie140. L’ACCP a publié un outil entourant les enjeux relatifs au bon usage des médicaments, une position sur l’utilisation optimale de médicaments émergents, un livre blanc sur les produits de santé naturels141–143. Elle publie depuis 1981 le Pharmacotherapy et lancera en octobre 2018 un journal ciblant des travaux relatifs à la pratique de la pharmacie clinique, le Journal of the American College of Clinical Pharmacy144.
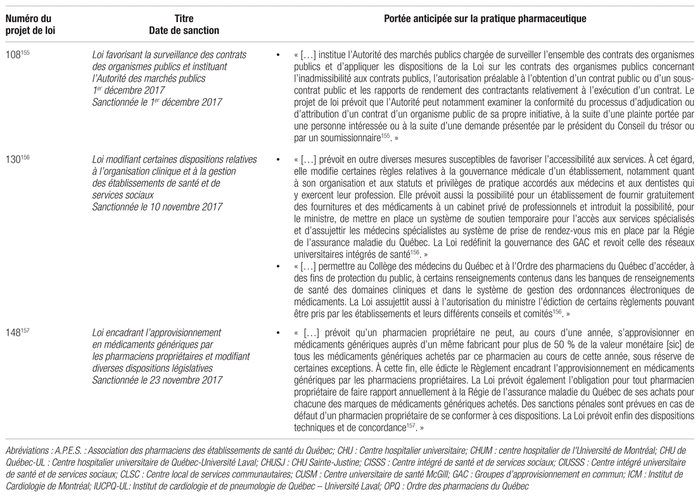
Plusieurs projets de loi ayant un impact sur la pratique de la pharmacie communautaire et hospitalière ont été votés à l’Assemblée nationale, une activité sans précédent (tableau III)145–57. On peut également consulter l’Observatoire international de la santé et des services sociaux hébergé sur le site du MSSS158.
Tableau III Changements législatifs au Québec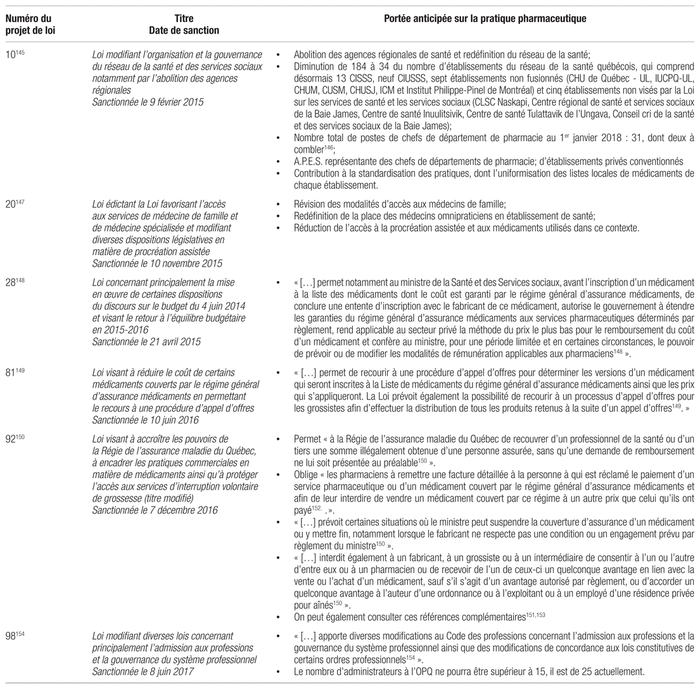
Le 27 avril 2016, le MSSS affirmait que la réforme avait « aidé à l’atteinte de la cible de réduction des postes d’encadrement qui engendreront des économies de masse salariale de plus de 220 M$ par année, de manière récurrente, à partir de l’année 2017–2018, […] ainsi que contribué à la diminution des heures supplémentaires effectuées par le personnel soignant et du recours à la main d’oeuvre indépendante et [à] la normalisation des pratiques et des données grâce à l’informatisation des dossiers cliniques »159. À ce jour, il n’existe pas encore d’études ni de bilan permettant d’évaluer les retombées de cette importante réorganisation. Des gestionnaires et des cliniciens dénoncent le climat actuel, les relations entre le MSSS, le ministre et les différents intervenants, évoquent un déclin de l’état de santé psychologique des employés du réseau de la santé et questionnent les répercussions de cette réforme160–163. On peut relire avec intérêt les travaux de Richard et coll. publiés en 2007, qui comportent une recension des écrits entourant la fusion d’établissements de santé, ses enjeux et ses impacts164.
Dans le cadre de cette réorganisation du réseau de la santé, la Cour supérieure du Québec a porté un jugement en juillet 2017 invalidant le Règlement modifiant le Règlement sur certaines conditions de travail applicables aux cadres des agences et des établissements de santé et de services sociaux édicté par l’arrêté ministériel de 2015-003 en date du 23 mars 2015165. Le MSSS a fait appel de cette décision le 30 août 2017. Bien que les chefs de départements de pharmacie soient représentés par l’A.P.E.S, il peut être intéressant de consulter les communiqués de l’Association du personnel d’encadrement du réseau de la santé et des services sociaux entourant les répercussions du projet de loi 10 sur le personnel cadre166.
Les données qui ont été recueillies dans le cadre de l’enquête canadienne au 31 mars 2017 ne comportent aucune mention liée aux conséquences de cette réforme. Si, au Québec, on peut espérer de cette réforme une standardisation des pratiques accompagnée de leur amélioration à la hauteur des attentes du cadre législatif et normatif, il semble urgent de régulariser les structures de gestion au sein des départements de pharmacie fusionnés. Ainsi, en vertu de l’entente A.P.E.S.-MSSS 2015–2010, un comité a revu la structure de gestion. Cela a permis à tous les pharmaciens gestionnaires en poste au 1er avril 2015 de maintenir leur salaire, et un rapport a été déposé au MSSS pour reconnaître la valeur des pharmaciens au sein de cette gestion167,168. Une décision est attendue.
L’A.P.E.S. témoigne de l’importance d’« assurer d’une gestion intégrée, efficiente et sécuritaire des activités pharmaceutiques dans l’établissement » par le rattachement des départements de pharmacie à la Direction des services professionnels et non pas à d’autres directions169.
Trois complexes ont été construits à Montréal afin de rehausser le réseau de la santé. En 2015, le Centre universitaire de santé McGill (CUSM) a ouvert le nouveau site Glen qui regroupe l’Hôpital Royal-Victoria, l’Hôpital de Montréal pour enfants, l’Institut thoracique de Montréal, le Centre du cancer des Cèdres et l’Institut de recherche du CUSM170. L’Hôpital neurologique de Montréal et l’Hôpital général de Montréal demeurent actifs sur leur ancien site respectif. En décembre 2016, le CHU Sainte-Justine a ouvert un nouveau bâtiment regroupant l’ensemble de ses activités cliniques hospitalières à l’exception de l’oncologie (pavillon Charles-Bruneau) et de l’obstétrique (réaménagée dans le bâtiment existant)171. Il faut également souligner la campagne Aimer CHUSJ, qui vise à redonner la pleine autonomie et la gouvernance à cet établissement centenaire, ce dernier étant actuellement regroupé avec le Centre hospitalier de l’Université de Montréal (CHUM)172. À l’automne 2017, le CHUM a inauguré son nouveau complexe au centre-ville de Montréal, qui regroupe pour la première fois en un seul complexe les activités de l’Hôtel-Dieu de Montréal, de l’Hôpital Notre-Dame, de l’Hôpital Saint-Luc et du nouveau Centre de recherche173. Alors que les bâtiments de l’Hôpital Saint-Luc et de l’Hôtel-Dieu de Montréal sont définitivement fermés, l’Hôpital Notre-Dame demeure ouvert et devient un centre hospitalier de soins généraux et spécialisés sous la gouverne du Centre intégré de santé et de services sociaux avec vocation universitaire (CIUSSS) du Centre-Sud-de-l’Île-de-Montréal174.
Le Collège des médecins a publié un nouveau guide sur les ordonnances collectives visant à préciser les particularités propres à la pratique en établissement de santé et à combler certaines lacunes « notamment sur le plan de l’harmonisation des contenus, des pratiques et des niveaux de responsabilité des principaux acteurs concernés »175. Dans la foulée, l’INESSS révisera le contenu des protocoles d’ajustement concernant le suivi de l’hypertension artérielle, de l’anticoagulothérapie, de la dyslipidémie et du diabète176. En outre, dès le 1er janvier 2018, des ordonnances collectives sont proposées aux professionnels concernés pour le trouble dépressif caractérisé majeur et les soins palliatifs (nausées, fièvre, détresse) (sans inclure les pharmaciens dans l’application de l’ordonnance collective), la naloxone, le PremarinMD et les inhibiteurs de la pompe à protons. Depuis l’entrée en vigueur de la réglementation découlant du projet de loi 41, les pharmaciens peuvent ajuster la thérapie médicamenteuse sous certaines conditions, sans nécessairement recourir à une ordonnance collective177.
Le Canada adoptera la nouvelle version des Bonnes pratiques cliniques en avril 2018178. Cette mise à jour s’inscrit dans l’évolution et la complexité croissante des exigences entourant la recherche clinique et vise entre autres à intégrer les exigences concernant les documents électroniques. Santé Canada a élaboré un document d’orientation facilitant l’interprétation du titre C.005 du Règlement sur les aliments et drogues qui donne notamment des précisions sur la gestion des médicaments utilisés dans les essais cliniques179.
En 2016–2017, 184 chefs de départements de pharmacie canadiens ont participé au sondage, dont 23 % (43/184) provenaient du Québec. Il s’agit d’un taux de participation qui correspond au nombre de répondants ciblés (c.-à-d. 26 %, 57/223). Ce taux est comparable aux précédentes enquêtes à raison de 75 % (43/57) en 2016–2017, 75 % (45/60) en 2013–2014 et 73 % (46/63) en 2011–2012180,181. Des 184 répondants canadiens, 41 provenaient d’établissements de santé à vocation universitaire et sept provenaient d’établissements de santé à vocation pédiatrique. Neuf répondants québécois et 49 établissements à l’échelle du pays ont soumis des données consolidées pour plusieurs sites hospitaliers. Ainsi, en dépit des fusions réalisées au Québec, une majorité de répondants ont continué de fournir des données par site, ce qui facilite les comparaisons.
L’enquête présente des données portant sur 32 077 lits au Québec en 2016–2017 (tableau IV), ce qui représente une augmentation par rapport aux 24 949 lits en 2013–2014. De ceux-ci, il y avait un total de 14 188 lits de courte durée (de 56 à 1 279 lits par établissement), par rapport aux 14 046 en 2013–2014 et aux 17 889 lits de longue durée (de 0 à 3 073 lits par établissement), soit une augmentation par rapport aux 10 913 lits en 2013–2014. Cette hausse marquée du nombre de lits de longue durée au Québec est principalement liée à l’effet du projet de loi 10, intégrant des lits de soins de longue durée dans tous les centres intégrés de santé et de services sociaux (CISSSS) et CIUSSS du Québec. L’enquête regroupait des établissements dont une partie des lits était consacrée à des patients hébergés, mais les établissements consacrés uniquement à des séjours de longue durée en étaient exclus.
Tableau IV Principaux indicateurs de structure en pratique pharmaceutique au Canada en 2016–2017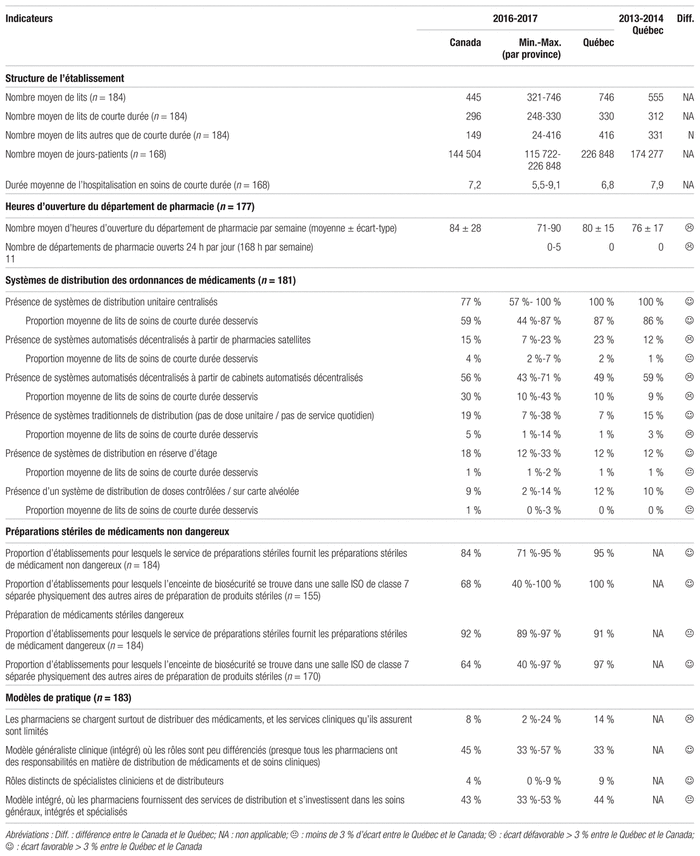
Les données québécoises représentaient 7 485 994 jours-patients, par rapport à 6 448 235 en 2013–2014. Un jour-présence correspond à une journée d’hospitalisation par patient. Au Québec, les jours-patients de courte durée représentent 51 % de ceux rapportés, soit moins que les 73 % à l’échelle du Canada. Le taux d’occupation moyen était de 89 % au Québec et de 90 % au Canada, pour une durée moyenne de séjour de courte durée de 6,8 jours au Québec et de 7,2 jours au Canada.
On note une hausse marquée du nombre moyen de lits découlant de la réorganisation du réseau de la santé, une durée de séjour en soins de courte durée en baisse et moins élevée qu’au Canada, une hausse moyenne de quatre heures par semaine d’ouverture des départements de pharmacie, une distribution unitaire largement implantée, mais un retard qui persiste en ce qui concerne la proportion de lits couverts par les cabinets automatisés décentralisés (tableau IV).
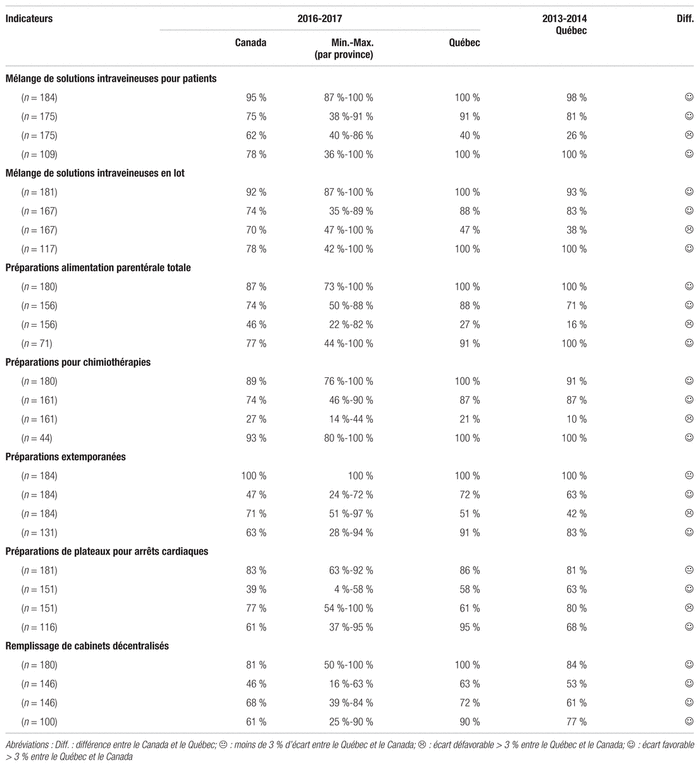
En ce qui concerne la préparation stérile de médicaments non dangereux et dangereux, le Québec se compare avantageusement au reste du pays. Ceci n’est pas étranger à la publication des normes de l’OPQ 2012.01, 2014.01 et 2014.02 ainsi qu’aux initiatives de l’A.P.E.S., tels que les groupes de travail sur les préparations magistrales stériles et les préparations magistrales non stériles182–186. L’Association nationale des organismes de réglementation de la pharmacie (ANORP) a adopté un cadre similaire en 2016187,188.
En ce qui concerne les modèles de pratique pharmaceutique, le Québec se compare au reste du pays avec une proportion similaire de répondants ayant recours au modèle intégré (44 % c. 43 %), bien une majorité de répondants dit recourir au modèle centré uniquement sur la distribution (14 % c. 9 %). Les énoncés relatifs aux modèles de pratique ont été modifiés, ce qui empêche une comparaison avec l’enquête de 2013–2014.
Depuis 2015, les conseils d’administration sont constitués notamment du président-directeur général de l’établissement, de membres et de six membres désignés pour représenter les organisations suivantes : le Département régional de médecine générale, le Conseil des médecins, dentistes et pharmaciens, le Conseil des infirmières et infirmiers de l’établissement, le Conseil multidisciplinaire de l’établissement, le Comité des usagers et le Comité régional sur les services pharmaceutiques (CRSP). Ainsi, chaque conseil d’administration profite désormais de la présence d’un pharmacien désigné par le CRSP de sa région, comme le recommandait l’A.P.E.S. dans son mémoire en Commission parlementaire189,190.
Dans la foulée de ces changements, le MSSS a publié une fiche de la Direction générale de la planification, de la performance et de la qualité du MSSS, qui témoigne de la nécessité « d’assurer équitablement la prestation de soins et de services pharmaceutiques sur leur territoire de la 1re à la 3e ligne »191. En théorie, le « pharmacien accès » est responsable de la liaison avec les pharmaciens communautaires et de coordonner des programmes qui répondent aux besoins de la population. Ce rôle devait être structuré dans la foulée des orientations ministérielles sur les soins et services pharmaceutiques. Ces orientations n’ont toutefois pas encore été publiées.
Le MSSS a publié un guide d’intégration des professionnels en groupe de médecine de famille, qui englobe le pharmacien192. Il a également publié une fiche explicative entourant le financement et le soutien professionnel des groupes de médecine de famille193. En 2015, l’A.P.E.S. a dénoncé le fait que les ententes de services à convenir avec les pharmaciens ne visaient à priori que les pharmaciens d’officine, mais elle continue « de croire que ce pharmacien doit être rattaché au réseau public de santé, et ce, pour plusieurs raisons »194.
Le projet Systèmes automatisés et robotisés de distribution des médicaments (SARDM) visait notamment à rehausser le circuit du médicament en établissement de santé, entre autres la dotation en ensacheuse, en valideuse, en chariots pour la distribution unitaire, en cabinets automatisés décentralisés, en caméras numériques en soutien à la production et à la traçabilité, en pompes de remplissage, en logiciels de numérisation des ordonnances et autres technologies195. La phase I s’est achevée en 2010, la phase II en 2012 et la phase III en 2015. Il n’existe malheureusement pas de rapport synthèse public permettant de décrire les investissements réalisés, les implantations achevées et le profil des technologies mis en place. Dans le cadre de la phase III, le Groupe d’approvisionnement en commun de l’Est du Québec a coordonné les appels d’offres pour ces technologies. Les trois GAC sont actuellement en discussion afin de déterminer à nouveau un GAC responsable des prochains appels d’offres. L’URPP s’est intéressée au circuit du médicament et à l’ensemble des technologies capables de le soutenir, dont des publications sur l’automédication, la détection par radiofréquence, la traçabilité du circuit et les cabinets automatisés décentralisés196–201.
Le contrat de distribution et de soutien de McKesson relatif à la plupart des équipements achetés dans le cadre de ce projet est arrivé à échéance. À partir de janvier 2018, Omnicell prendra progressivement le relai jusqu’à devenir le distributeur unique de plusieurs de ces équipements202. McKesson conserve le marché des ensacheuses (c.-à-d. PacMedMD et le nouveau modèle VBM200FMD)203. Ce changement de fournisseur inquiète grandement les pharmaciens hospitaliers qui souhaitent préserver un service de qualité et de proximité en français. Il n’y a actuellement pas d’annonce de phase IV du projet SARDM et toutes les nouvelles acquisitions doivent être financées par les établissements de santé.
Le National Institute for Occupational Safety and Health (NIOSH) possède un portail d’information qui comporte des listes bibliographiques exhaustives sur les lignes directrices et enquêtes, les effets des médicaments dangereux, la surveillance environnementale et biologique204–209. L’édition 2016 de la liste de médicaments dangereux classe dorénavant les médicaments en trois groupes. Une révision de cette liste est prévue en 2018210. L’United States Pharmacopeia a publié le chapitre <800> portant sur la manipulation de médicaments dangereux en établissement de santé211. Toutefois, ce chapitre ne sera pas officiel tant que la révision du chapitre <797> sur les préparations stériles en pharmacie ne soit terminée212. Kienle a publié une foire aux questions très pertinentes entourant ce chapitre213. Au Québec, l’Association pour la santé et la sécurité au travail du secteur Affaires sociales a formé en 2016 un nouveau comité sur les médicaments dangereux afin de procéder à la mise à jour du Guide214. Le Comité comprend notamment quatre pharmaciens de l’A.P.E.S. et des membres de l’URPP. Il envisage une publication préalable à celle qui sera définitive. Les résultats des dernières études multicentriques canadiennes de surveillance environnementale ont été publiés ainsi que les résultats de deux études pilotes québécoises de surveillance urinaire215–220.
À partir du 1er décembre 2018, les manufacturiers et importateurs, les distributeurs et les employeurs canadiens seront tenus de respecter les nouvelles exigences découlant du Système général harmonisé de classification et d’étiquetage des produits chimiques (SGH), qui comprend l’indication des dangers et la classification des produits, l’étiquetage, les fiches signalétiques ainsi que la formation et l’éducation des travailleurs221. La version canadienne harmonisée se nomme Système d’information sur les matières dangereuses utilisées au travail (SIMDUT 2015)222. Les fournisseurs peuvent consulter le Guide technique sur les exigences de la Loi sur les produits dangereux et du Règlement sur les produits dangereux publié par Santé Canada223. Certains produits dangereux utilisés en pharmacie hospitalière sont encadrés par le SIMDUT 2015 (p. ex. acétone, hypochlorite de sodium, ammonium quaternaire).
Outre le service Info-Santé 811 qui ne compte aucun pharmacien, les départements de pharmacie n’offrent plus de centres d’information destinés à la communauté à l’exception du Centre d’information pharmaceutique du CIUSSS du Nord-de-l’Ile-de-Montréal et du Centre IMAGe du CHU Sainte-Justine224,225. La SCPH a établi des lignes directrices portant sur les services d’information pharmaceutique226.
Tous les répondants du Québec ont dit collaborer avec le personnel technique pour la saisie des ordonnances, contrairement au reste du pays où cette collaboration est moins élevée (tableau V). Avec la mise en place progressive de logiciels de saisie informatisée électronique au chevet, la contribution du personnel technique sera revue, mais elle ne disparaîtra certainement pas compte tenu des particularités relatives à la saisie d’ordonnances destinées à une production pharmaceutique unitaire.
Tableau V Principaux indicateurs de tâches liées aux services pharmaceutiques en 2016–2017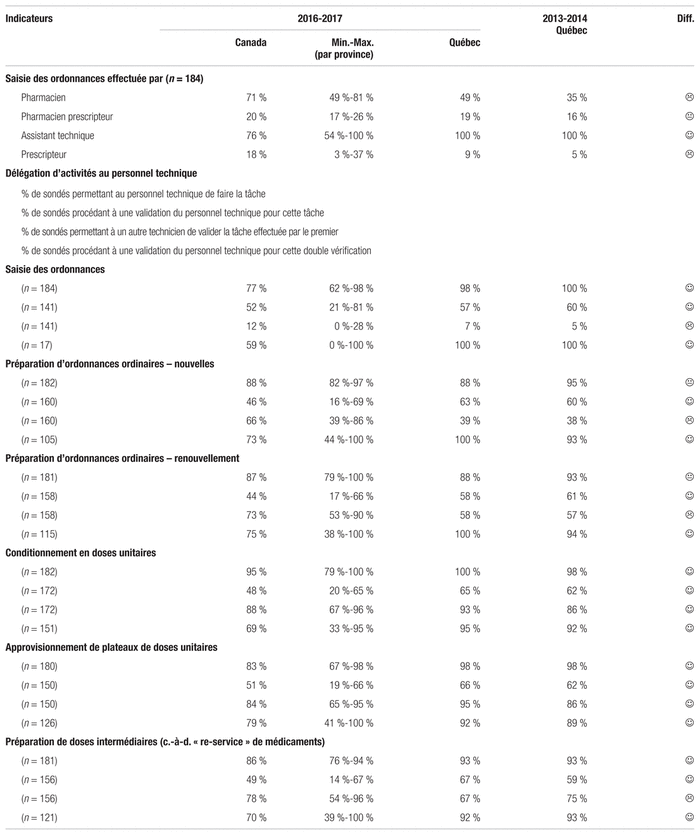
Montréal se distingue dans la discipline de l’intelligence artificielle, notamment avec la présence du chercheur réputé Yoshua Bengio et l’Institut des algorithmes d’apprentissage de Montréal227,228. Cette technologie a un réel potentiel en santé et en pharmacie229. La contribution prochaine de cette science dans la pratique de la pharmacie ne fait aucun doute. Elle interviendra entre autres dans le soutien à la validation des ordonnances, la détermination et la résolution de problèmes pharmacothérapeutiques, l’aide à la décision, l’intégration et l’analyse de données provenant de différentes sources. Bergeron et coll. ont exploré la faisabilité de la mise en application de ce concept dans la validation des ordonnances au CHU Sainte-Justine230.
Healthcare Information and Management Systems Society est une organisation américaine sans but lucratif basée à Chicago, qui a pour mission de transformer la santé et le réseau de santé en utilisant l’information appropriée et les meilleures technologies existant aux États-Unis et au Canada231. Elle mesure le progrès à l’aide d’une échelle à huit stades (de 0 à 7)232. Au 30 septembre 2017, le niveau de progrès se déclinait comme suit : stade 0 (Canada 17,6 % et États-Unis 1,6 %), stade 3 (30,3 % c. 12,6 %), stade 6 (1,4 % c. 32,7 %), stade 7 (Canada 0,3 % et États-Unis 6,1 %), le stade 7 correspond à une informatisation complète de l’établissement232. Ce profil démontre clairement le retard en systèmes d’information au Canada. Le gouvernement Obama a investi massivement dans les systèmes d’information en santé à la suite de la crise financière de 2008, ce qui n’a pas été fait dans la même mesure au Canada.
Le Dossier Santé Québec (DSQ) comprend « 661 groupes de médecine de famille (GMF), 592 cliniques médicales, 470 cliniques médicales spécialisées, 39 unités de médecine de famille (UMF), 980 sites publics, 126 laboratoires sur 126, 130 sites d’imagerie médicale sur 155 et 1890 pharmacies communautaires sur 1890 »233. Il n’est encore généralement pas interfacé dans les pharmacies hospitalières et nécessite une saisie manuelle des données dans le Système d’information de pharmacie (SIP) pour procéder à la rédaction du meilleur schéma thérapeutique possible et à la détection des divergences. Le DSQ ne contient toujours pas les allergies et les intolérances, les médicaments des annexes II et III ainsi que les vaccins. En outre, il comporte souvent des éléments de confusion d’où la nécessité de réaliser en tout temps un entretien avec le patient et de contacter le pharmacien d’officine pour clarifier certains éléments. Le DSQ est un outil précieux, mais il nécessite encore des investissements importants pour être fiable dans le circuit hospitalier. Une étude comparative a été réalisée au CHU Sainte-Justine entre les données provenant du DSQ et celles du meilleur schéma thérapeutique possible234,. Une étude a également été effectuée à l’Hôpital Charles-Le Moyne pour comparer les données du DSQ et du profil de la pharmacie communautaire235.
Depuis 2015, un gel des achats de logiciels en santé a été décrété par le MSSS, dans la foulée du projet de loi 10 et de la réorganisation amorcée145. En décembre 2015, le MSSS a annoncé que Cristal-NetMD, développé par le CHU de Québec et l’Université Laval, serait la solution unique déployée dans l’ensemble des 34 établissements du Québec, en commençant par ceux qui ne disposent pas encore de dossier clinique informatisé236. Le MSSS évoque la volonté d’unifier les systèmes d’information et de normaliser les données cliniques pour justifier ce fournisseur unique237. Espérons que cette décision ne reproduira pas l’échec mémorable du projet québécois du Système informatisé de données cliniques intégrées dans les années quatre-vingt-dix, lequel visait le développement québécois d’un système d’exploitation et de gestion pour la mise en place du dossier clinique et d’un hôpital sans papier238,239.
Le MSSS a mis en place différents groupes de travail visant à standardiser les processus, dont les dictionnaires de données, la visualisation des données, le bilan comparatif des médicaments et la prescription de médicaments. Il faut rappeler qu’un département de pharmacie utilise au moins quelques dizaines de logiciels pour gérer le circuit du médicament et l’interopérabilité des solutions est très importante.
Le MSSS a retenu l’indicateur 6.01.02 qui présente le pourcentage des établissements publics qui ont mis en place le dossier clinique informatisé Cristal-Net dans au moins une installation de mission de centre hospitalier. Cela correspond au déploiement des modules de dossiers patients électroniques, de résultats et d’accès au DSQ. Les chefs de département de pharmacie devraient participer à la validation de cet indicateur afin qu’il reflète la réalité.
Dans la foulée de cette standardisation, un groupe de travail a été mis en place afin de définir les besoins et les critères d’un appel d’offres pour le système d’information de gestion financière et d’approvisionnement. Il note le besoin d’harmoniser la charte comptable, d’adopter une dénomination unique pour les produits et d’assurer la pérennité de la solution240. Une représentation graphique de ce système comparativement aux autres systèmes d’information est disponible241. Les trois pharmaciens présidents des comités de pharmaciens des groupes d’achat ont été invités à commenter la grille de critères en juin 2017. Cette consultation des pharmaciens a permis d’intégrer des notions relatives aux médicaments, à la traçabilité, aux pénuries, aux substitutions, à la radio identification. Afin d’illustrer la complexité du processus, plusieurs centaines de critères ont été établis. L’appel d’offres devait être lancé à l’été 2017, mais il a été reporté. De tels appels d’offres visant à implanter des systèmes uniques à l’échelle d’une province ou d’un pays inquiètent certains gestionnaires. En ne retenant qu’un seul joueur pour tout le Québec, on élimine la concurrence et l’émulation entre les produits, et le fournisseur devient souvent maître chez lui. L’exemple du système de paie Phénix au niveau du gouvernement canadien est un exemple qui doit nous inciter à la prudence242.
La télépharmacie est un mode de fonctionnement en croissance qui vise à assurer une utilisation optimale des ressources tant au sein des établissements de santé fusionnés qu’à l’externe. Une enquête américaine montre que 23 États y ont recours243. L’ASHP a mis à jour son énoncé sur la télépharmacie en pharmacie hospitalière244. Quant à l’A.P.E.S., elle a publié en 2015 une position favorable à la télépharmacie quand elle est pratiquée par des pharmaciens du réseau de la santé membres du département de pharmacie d’un établissement245.
Au Canada, une compagnie offre des services de télépharmacie en établissement de santé, qui permettent la validation des ordonnances en soirée et durant la nuit246. À notre connaissance, elle ne dessert aucun établissement de santé au Québec. Des départements de pharmacie du Québec ont tenté l’expérience247. Au moins une initiative a également été proposée en officine248. Compte tenu de la réorganisation en cours dans le réseau de la santé, les CISSS et CIUSSS devraient évaluer la pertinence et les outils permettant d’effectuer de la télépharmacie. Il nous semble préférable de conserver ce type d’activités, contrairement à ce qui a été tenté en radiologie en Ontario récemment, où les analyses radiologiques étaient sous-traitées en Inde à certaines heures du soir et de la nuit249.
Niznik et coll. ont réalisé une revue systématique sur la télépharmacie et les services cliniques de pharmacie en soins ambulatoire250. Les principales retombées positives enregistrées portent sur des interventions par téléphone sans vidéo. D’autres articles ont également été publiés sur le sujet251,252.
Rien n’interdit la vente de médicaments en ligne pour autant que les lois fédérales, provinciales ainsi que le cadre normatif de l’exercice de la pharmacie de chaque province soient appliqués. L’organisme américain National Association of Boards of Pharmacy a élaboré une liste de pharmacies en ligne autorisées253. Il recense également les pharmacies légitimes en place au Canada254. En octobre 2017, Amazon a obtenu le droit de vendre et de distribuer des médicaments dans au moins 12 États américains255,256. Certains craignent une « amazonisation » de la pharmacie, comme ce qui est arrivé à l’industrie du disque, des voyages et du taxi257. Santé Canada a participé à l’opération mondiale Pangea pour contrer la vente en ligne de produits de santé contrefaits et non homologués. En une semaine, 2 744 produits ont été refusés à la frontière, ce qui représente une valeur marchande 1,76 million de dollars canadiens258.
L’oculométrie permet de capter le mouvement oculaire et de fournir une rétroaction à la personne observée lors d’une simulation. Cette innovation technologique a été utilisée comme outil de simulation, de formation et de rétroaction pour la validation des ordonnances de médicaments en pharmacie hospitalière259–261.
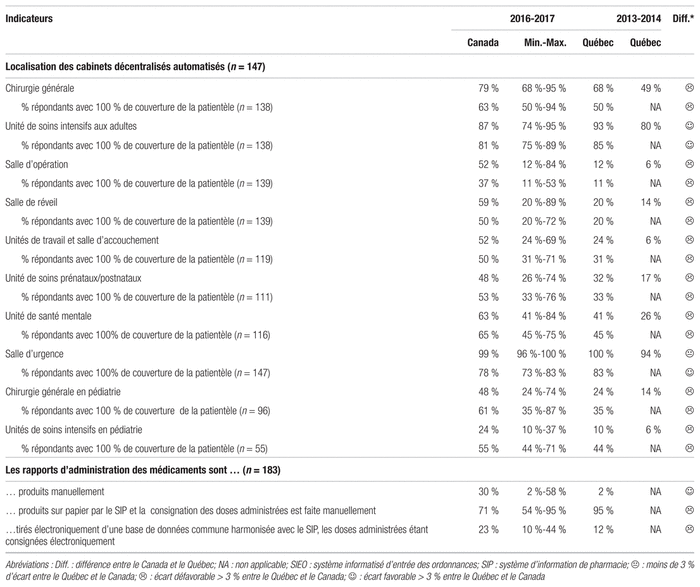
Le Québec accuse encore du retard en matière de système informatisé opérationnel d’entrée des ordonnances (tableau VI). Si les répondants québécois ont majoritairement recours à des pompes intelligentes, seulement 50 % d’entre eux utilisent un réseau sans fil pour le téléchargement de données vers les pompes. Jusqu’à maintenant, les fabricants de pompes éprouvent des difficultés à livrer une interface sans fil réellement fonctionnelle. En outre, les logiciels proposés pour la mise à jour des bibliothèques de limites franchissables et infranchissables sont peu conviviaux. Le recours aux codes-barres poursuit sa lente progression, celle-ci variant de 0 % à 81 % selon l’étape du circuit du médicament. Aucun répondant québécois et moins de 10 % des répondants canadiens ont utilisé les codes-barres pour établir l’identité des patients ou pour vérifier le choix des médicaments avant leur administration au patient. Il s’agit pourtant du maillon terminal du circuit du médicament qui offre le plus de chance d’intercepter des erreurs. La majorité des unités des établissements au Québec continue d’accuser un retard en qui concerne la proportion d’unités couvertes, en dépit du projet du SARDM. Ce retard indique qu’il serait judicieux de réaliser la phase IV planifiée initialement. Faute de dossier électronique, 95 % des rapports d’administration des médicaments sont produits au Québec sur un support papier par le SIP contre 71 % au Canada. De même, seulement 12 % d’entre eux permettent un enregistrement électronique des doses administrées, contre 23 % au Canada.
Tableau VI Technologies utilisées en 2016–2017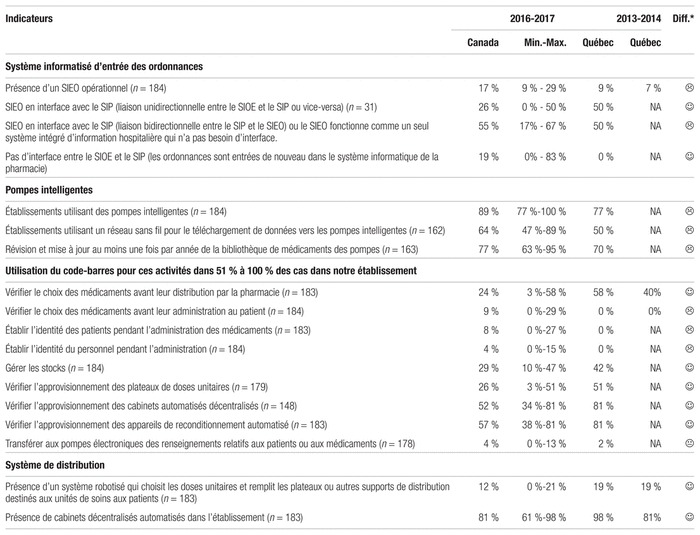
L’Institut canadien d’information sur la santé rapporte que « le total des dépenses de santé au Canada devrait atteindre 6 604 $ par habitant en 2017, soit presque 200 $ de plus par personne qu’en 2016 (6 419 $). […] Les dépenses de santé par habitant au Canada en 2015 (5 782 $ CA) étaient comparables à celles de la France (5 677 $ CA), de l’Australie (5 631 $ CA) et du Royaume-Uni (5 170 $ CA). Les hôpitaux (28,3 %), les médicaments (16,4 %) et les services des médecins (15,4 %) devraient continuer de représenter la part la plus importante des dépenses de santé en 2017 »262.
En ce qui concerne les données d’officine au Canada en 2017, « le secteur public financera 42,7 % des dépenses en médicaments prescrits, ce qui représente 14,5 milliards de dollars. Les inhibiteurs du facteur de nécrose tumorale alpha (médicaments anti-TNF), utilisés dans le traitement des affections telles que la polyarthrite rhumatoïde et la maladie de Crohn, continuent de représenter la plus grande proportion des dépenses des régimes publics d’assurance médicaments. Les médicaments anti-TNF et les nouveaux médicaments contre l’hépatite C étaient les 2 principaux médicaments responsables de la croissance des dépenses publiques en 2016 : ils ont représenté 20,8 % et 12,6 % de cette croissance, respectivement. En 2016, 2 % des bénéficiaires ont reçu une indemnisation de 10 000 $ ou plus, mais ils ont été à la source d’environ un tiers des dépenses publiques en médicaments »263.
Selon le Conseil d’examen du prix des médicaments brevetés, « [d]es recettes excessives totalisant 5,0 millions de dollars ont été remboursées au moyen de paiements au gouvernement du Canada, en plus de réductions de prix. Les ventes de produits médicamenteux brevetés au Canada ont atteint 15,5 milliards de dollars en 2016 […]. Les produits médicamenteux brevetés ont accaparé [sic] 60,8 % du total des ventes de médicaments au Canada […]. Les prix des produits médicamenteux brevetés existants sont demeurés stables, alors que l’Indice des prix à la consommation a augmenté de 1,4 %. Les prix au Canada se situaient au quatrième rang des prix les plus élevés […], étant inférieurs aux prix en Suisse, en Allemagne et aux États-Unis. Les ratios des dépenses de R-D par rapport aux recettes tirées des ventes n’ont pas changé en 2016 : 4,4 % chez [sic] tous les brevetés [sic] […)]»264.
Bien que le régime d’assurance médicaments du Québec fasse l’objet de critiques, notamment compte tenu de sa composante privée et de son mécanisme de fixation des prix, des discussions se poursuivent au Canada afin d’établir un régime national d’assurance médicaments265,266. La SCPH « appuie l’élaboration d’un régime national d’assurance médicaments coordonné dans lequel la fourniture de médicaments nécessaires médicalement est reconnue en tant que service de santé assuré. Ce service répond ainsi au principal objectif de la Loi canadienne sur la santé partout où on prodigue des soins au Canada. Un tel programme serait accessible, transférable, intégral, géré publiquement, universel et financièrement viable. Il doit comprendre une liste nationale des médicaments nécessaires médicalement (qui repose sur une liste des médicaments essentiels). De plus, un régime d’assurance médicaments doit contenir des systèmes de données et des outils d’aide à la décision servant à faciliter la rédaction d’ordonnances et faire en sorte que les patients aient un accès équitable aux pharmaciens, peu importe où ils se trouvent »267.
Le Centre interuniversitaire de recherche en analyse des organisations regroupe 230 professeurs-chercheurs affiliés qui oeuvrent dans une douzaine de disciplines universitaires. Selon leur baromètre d’acceptabilité sociale, le système de santé demeure la principale source de préoccupation au Québec268.
Les Canadiens paient trop cher leurs médicaments selon l’Association médicale canadienne269. Afin de réduire ces prix, de nombreuses interventions ont été tentées. L’Alliance pharmaceutique pancanadienne poursuit ses négociations avec l’industrie pharmaceutique afin de conclure des ententes de partenariat applicables aux tiers payeurs publics provinciaux270. Au 31 octobre 2017, les prix de 46 médicaments novateurs faisaient l’objet de négociations (p. ex. obinutuzumab, olaparib), ceux de 177 médicaments novateurs avaient été négociés (p. ex. adalimumab, desoumab, evolocumab, ivacaftor), alors que ceux de 55 médicaments novateurs (p. ex. belimumab, ibrutinib, elosulfase) n’avaient pas fait l’objet d’entente et qu’une recommandation a été faite aux provinces de négocier individuellement une entente sur le prix de 13 médicaments novateurs (p. ex. perampanel, colesevelam)271. Des ententes de baisse de prix (jusqu’à 15 % du prix du novateur) ont également été signées pour une vingtaine de médicaments génériques (p. ex. clopidrogel, olanzapine, amlodipine, pantoprazole)272. Les rabais consentis aux tiers payeurs publics leurs sont remis directement par les fabricants. Les baisses de prix obtenues ne s’appliquent pas aux établissements de santé, où les pharmaciens paient le gros prix. Les fabricants refusent de soumettre des prix aux groupes d’achats pour les médicaments faisant encore l’objet de négociations ou dont les ententes ont été signées, parce que le statut de ces médicaments est erroné dans les sites transactionnels et que ce doute crée de la confusion dans le rapport à faire au Conseil d’administration de chaque établissement pour les médicaments achetés sans contrat en vertu de la Loi sur les contrats des organismes publics273. Le MSSS indique qu’il ne peut informer les établissements des médicaments à contrat et que les établissements doivent se référer à la publication annuelle du rapport de la RAMQ. En attendant une résolution visant à trouver une solution à ce manque d’information, les chefs de départements de pharmacie ne peuvent générer de rapports fiables sur leurs achats qui ne sont pas à contrat.
Au Québec, le projet de loi visant à réduire le coût de certains médicaments couverts par le régime général d’assurance médicaments en permettant le recours à une procédure d’appel d’offres a été sanctionné en juin 2016. L’Association canadienne du médicament générique propose dans un mémoire de renoncer aux appels d’offres pour les médicaments génériques recommandés dans le projet de loi et de poursuivre les négociations avec l’Alliance pharmaceutique pancanadienne274. Après la négociation, le ministre de la Santé a conclu une entente avec cette association, qui réduit de 300 millions de dollars canadiens par année les dépenses en médicaments génériques sur une période de cinq ans à partir du 1er octobre 2017275. À l’été 2017, le coût des médicaments génériques pour le régime général d’assurance médicaments représentait 800 millions $CAD.
Parallèlement à ces baisses de prix, des discussions se poursuivent à l’échelle du pays. L’Union des consommateurs a publié en septembre 2017 une liste de 418 appuis à la mise en place au Québec d’un Régime universel d’assurance-médicaments276. Ces appuis découlent notamment du fait que le Canada est le deuxième pays après la Suisse où les citoyens paient leurs médicaments le plus cher ainsi que d’un argumentaire économique publié par Gagnon et coll.277. St-Arnaud rapporte que « la dépense pharmaceutique totale par habitant en 2014 était de 1087 $ au Québec, comparativement à 912 $ pour le reste du Canada. Dans les neuf autres pays de l’Organisation de coopération et de développement économique (OCDE), elle varie de 369 $ à 914 $. Déjà en 2007, selon des données de l’International Health Policy Survey du Commonwealth Fund, 8,7 % des ménages québécois disaient avoir dépensé plus 1000 $ en médicaments dans l’année, soit presque deux fois plus que le reste du Canada (4,8 %) et plus du triple de la plupart des autres pays »278,279.
Le 29 janvier 2018, l’Alliance pancanadienne pharmaceutique et l’Association canadienne du médicament générique ont fait une déclaration commune entourant une baisse marquée du prix de plusieurs médicaments génériques. On peut lire qu’au « 1er avril 2018, le prix de près de 70 des médicaments les plus fréquemment prescrits au Canada sera réduit de 25 % à 40 %, entraînant [sic] ainsi un rabais pouvant atteindre 90 % par rapport au prix des médicaments de marque équivalents. Parmi ces médicaments, on retrouve ceux que consomment des millions de Canadiens pour traiter l’hypertension, l’hypercholestérolémie et la dépression »280.
Le MSSS évoque plusieurs aspects de la pratique pharmaceutique dans son rapport annuel de gestion281. Il commente notamment les projets de loi adoptés et fait le point sur le niveau d’atteinte des objectifs, tels que le numéro 9 qui vise à favoriser les examens et les traitements les plus appropriés afin d’assurer la qualité des soins et d’éviter des interventions inutiles. Il fait le point sur le déploiement du DSQ dont la réalisation est estimée à 98,8 %. Il rapporte le bilan des ententes de partenariat signées avec des fabricants novateurs en ce qui concerne le projet de loi 28. Ce bilan mentionne la somme globale annuelle reçue par le MSSS en application des ententes d’inscription et uniquement dans les cas où au moins trois ententes conclues avec des fabricants de médicaments différents sont en vigueur au cours de l’année financière. Au 31 mars 2017, il y avait 50 ententes d’inscription de médicaments concernant 20 fabricants et 59 produits pour une somme globale annuelle provenant des fabricants de 121,8 millions de dollars281.
Le Règlement abolissant les frais accessoires liés à la dispensation des services assurés et régissant les frais de transport des échantillons biologiques est entré en vigueur le 26 janvier 2017282. Ce règlement « abolit tous les frais accessoires qui concernent des services assurés [sic] »282. Le MSSS a publié une directive sur le remboursement du matériel et des produits pharmaceutiques consommés par les professionnels de la santé lors de la dispensation de services assurés et une foire aux questions283,284. Une liste des produits pharmaceutiques destinés à la dispensation de services couverts par l’assurance a également été adoptée. Elle comprend l’atropine, le bicarbonate de sodium injectable, le chlorhydrate de lidocaïne, des corticostéroïdes pour infiltration, de la fluorescéine et de l’alcaine ophtalmique et des bandelettes pour le ratio normalisé international285. Le MSSS a confié au Groupe d’approvisionnement en commun de l’Ouest le mandat de négocier l’entente concernant ces produits pharmaceutiques. Ce changement réglementaire oblige les CIUSSS et CISSS à financer ces médicaments et à les dispenser dans les cliniques médicales du Québec. Certains centres médicaux spécialisés peuvent également signer des ententes particulières englobant davantage de médicaments, notamment ceux qui servent aux sédations procédurales et aux interventions sous anesthésie.
Dans un exercice de vérification de l’optimisation des ressources indépendant du Commissaire à la santé et au bienêtre, le Vérificateur général du Québec s’est intéressé aux médicaments et services pharmaceutiques et a formulé six constats et 12 recommandations286. Le tableau VII présente les actions entreprises en réponse à ces recommandations286–303.
Tableau VII Actions entreprises en réponse aux recommandations du Vérificateur général286
Signe que le problème des pénuries de médicaments est mondial, la FIP a publié un modèle de gestion des pénuries de médicaments304. En mars 2017, Santé Canada a publié le Guide pour la déclaration de pénuries (comportant également les probabilités de pénuries) et de cessations de la vente de drogues, qui s’adresse aux détenteurs d’une identification numérique de drogue (DIN) et aux fabricants ayant reçu un avis de conformité pour une drogue au Canada305. La pénurie y est définie comme une « situation où le titulaire de l’autorisation relative à une drogue est incapable de répondre à la demande pour cette drogue305 ». Bien qu’elle ait été mise en vigueur en 2015 déjà, la déclaration de pénurie, de probabilité de pénurie ou de cessation de vente est obligatoire au Canada depuis mars 2017306–308. Les responsabilités et rôles sont énoncés comme suit : « […les] organismes de groupement d’achats négocient avec les fabricants pour le compte des acheteurs, effectuent des études de marché permanentes et favorisent la collaboration entre les intervenants durant une pénurie. Ils soutiennent également la mobilisation continue des joueurs clés par rapport à la prévention et à la gestion des pénuries de drogues309.
« Les distributeurs/grossistes et importateurs aident à surveiller et à communiquer les niveaux des stocks de drogues de même qu’à gérer la distribution équitable de drogues aux pharmacies en assurant une répartition proportionnelle des stocks qui restent. Les professionnels de [la] santé constituent une source essentielle d’information sur l’innocuité et des collaborateurs clés pour l’évolution des connaissances sur les risques et bienfaits d’un produit. Ce rôle est surtout vital en période de pénurie lorsque les professionnels de [la] santé peuvent établir des traitements de substitution qui conviennent aux patients. Les pharmaciens d’hôpitaux consultent les fournisseurs de soins de santé et les autres intervenants afin de déterminer les autres traitements médicamenteux possibles pour les patients, si nécessaire, ou d’élaborer des stratégies de conservation, afin de gérer le stock de drogues restant »309.
Après Teva, Sandoz et Apotex, Pharmascience fait les manchettes pour des problèmes de conformité avec Santé Canada310. Le site de Santé Canada offre la possibilité de visualiser les résultats des inspections311. Quelques pénuries de médicaments ont fait l’objet d’une certaine médiatisation, dont celles entourant le bicarbonate de sodium, le sotalol, la vinorelbine, les mini-sacs de Baxter et ceux en provenance de Porto Rico après l’ouragan Maria312–316. Les quelques cas rapportés dans la littérature ne représentent qu’une infime portion des défis quotidiens vécus par les pharmaciens et autres cliniciens sur le terrain. Si les pharmaciens hospitaliers préfèrent ne pas alerter les médias à chaque pénurie pour ne pas inquiéter les patients, il appert que ce silence médiatique relatif nuit peut-être à la résolution partielle de ce problème.
Depuis 2013, la situation entourant les pénuries de médicaments au Canada a peu changé. En 2016–2017, 2129 (durée moyenne 118 ± 113 jours) et 583 (160 ± 180 jours) médicaments en pénurie ont été respectivement recensés selon le site gouvernemental canadien et selon la déclaration faite par le grossiste McKesson pour le groupe SigmaSanté294,317,318. L’obligation de déclarer les pénuries de médicaments rend enfin possible pour des tiers externes de calculer le nombre de produits en pénurie au pays.
L’enquête ne comporte pas de questions sur les pénuries de médicaments, mais on note que le taux de rotation des stocks est de 11,2 au Québec contre 9,7 au Canada (n = 165). Ceci signifie qu’en moyenne, tous les stocks sont renouvelés un peu moins d’une fois par mois. Si le taux de rotation des stocks devait augmenter pour assurer un bon roulement et limiter le nombre de produits périmés, il faudrait envisager un taux de rotation inférieur afin d’augmenter le nombre de semaines de stockage des produits critiques. En établissement de santé, une majorité des produits utilisés sont reconnus comme étant critiques. Le sous-ministre Fontaine s’est adressé aux présidents-directeurs généraux des établissements de santé en décembre 2017 : il « appartient donc au chef de département de pharmacie de déterminer les inventaires [sic] adéquats en fonction de la spécificité de son établissement (ex. services offerts, niveau d’activité, éloignement des fournisseurs) et de la particularité de chaque médicament (ex. produit de source unique, produits nécessaires à des interventions d’urgences), et ce, en agissant raisonnablement par principe de précaution. Il demeure que des inventaires [sic] inférieurs à quatre semaines devraient généralement être évités »319. Les ententes visant les grossistes prévoient des stocks de sécurité, mais personne n’est mieux placé que chaque établissement pour élaborer cette planification. Compte tenu de la situation actuelle, un stock de produits critiques de 8 à 12 semaines semble non seulement prudent, mais requis s’il est bien géré et qu’il ne cause pas de pertes en raison des dates de péremption.
L’ANORP regroupe les ordres professionnels des dix provinces canadiennes et propose un site évolutif utile afin de situer l’évolution du cadre juridique et des enjeux professionnels. En 2017, on recensait 42 584 pharmaciens détenteurs d’un permis de pratique au Canada (dont 5920 en établissements de santé et 1569 en établissements de santé au Québec), 7 339 techniciens en pharmacie réglementés dont 4286 en Ontario, 1400 en Alberta, 1384 en Colombie-Britannique et aucun au Québec ainsi que 10 094 pharmacies communautaires320.
Le Québec est la seule province à ne pas s’être engagée pleinement dans la réglementation du personnel technique en lui octroyant un titre réservé, une assurance-responsabilité et une obligation de réussite des examens du Bureau des examinateurs en pharmacie du Canada. En sus de la publication des standards de pratique pour le personnel technique et de soutien technique en 2011, l’OPQ a publié en 2014 deux profils de compétences pour le personnel technique et pour le personnel de soutien technique321–323. En 2017, quelques collèges d’enseignement général et professionnel (CEGEP) se sont organisés pour proposer au ministère de l’Éducation un projet commun de technique en pharmacie324. À l’échelle des départements de pharmacie, il est difficile de comprendre pourquoi le MSSS et le ministère de l’Éducation ne suivent pas l’exemple du reste du pays en assurant le développement d’une technique en pharmacie à la hauteur des besoins des établissements de santé.
L’enquête fait apparaître 3 857 équivalents temps plein (ETP) pharmacien à l’échelle du pays, dont 953 ETP au Québec (tableau VIII). Le Québec se compare au Canada pour les heures par lits de courte durée, mais pas pour l’ensemble des lits. Cet écart s’explique notamment par l’ajout massif de lits de longue durée à la suite de la réorganisation du réseau de santé au Québec. Pour assurer une distribution centralisée sécuritaire et une prestation de soins pharmaceutiques décentralisée de qualité en longue durée, il faut davantage de recul afin de déterminer le ratio optimal d’ETP par lit. Toutefois, les données actuelles indiquent une dotation globale en personnel des départements de pharmacie québécois insuffisante.
Tableau VIII Indicateurs de ressources humaines en 2016–2017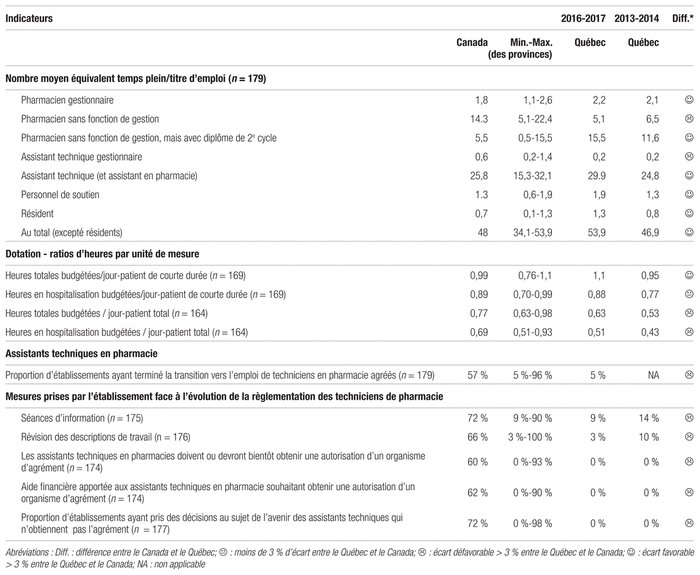
On note une proportion de postes vacants de pharmaciens plus élevée au Québec qu’au Canada (6,0 % c. 4,5 %), mais un rapport inverse en ce qui concerne le personnel technique (1,3 % c. 2,9 %). L’A.P.E.S. constate « que la pénurie de pharmaciens hospitaliers recule, mais trop lentement. Le taux de pénurie était de 18,2 % au 1er avril 2016, comparativement à 19,1 % au 1er avril 2015 […] »323. Dans l’enquête canadienne, la pénurie est calculée à partir du nombre de postes vacants. La pénurie peut également être calculée sur la base du nombre de postes non comblés, comprenant les absences maternité, la maladie et les congés sans solde. C’est cette définition qu’utilise l’A.P.E.S. Selon elle, le taux de pénurie était de 18 % le 1er avril 2017326. Si la pénurie au Québec régresse, elle s’accroît en Colombie-Britannique. Seuls 42 répondants québécois ont fourni des données relatives à la pénurie, qui portait sur 21 ETP pharmaciens et huit ETP assistants techniques en pharmacie. Les personnes n’ayant pas répondu à l’enquête étaient généralement très touchées par la pénurie, ce qui explique en partie leur refus d’y participer. Dans l’enquête, un poste était dit vacant s’il n’y avait pas de détenteur; ainsi, les postes vacants associés à des remplacements de congé de maternité ou de maladie qui n’ont pas été pourvus ne sont généralement pas inclus dans le calcul, contrairement aux données rapportées par l’A.P.E.S. La contribution des pharmaciens à la semaine de 40 heures afin de pallier la pénurie n’a pas été prise en compte dans ce calcul.
L’ACCP a publié des lignes directrices sur les compétences cliniques du pharmacien, une version révisée de son profil de pratique en pharmacie clinique, des recommandations visant à aligner la formation de type PGY2 et les exigences de certification du Board of Pharmaceutical Specialties (BPS), les données de pratiques collaboratives entre pharmaciens, médecins et autres professionnels, un commentaire sur l’importance de la recherche dans la formation en pharmacie et un commentaire sur le contenu d’un fellowship en recherche pour former des pharmaciens scientifiques327–332. Leurs standards de pratique de pharmacie clinique comprennent les qualifications requises pour assurer la prestation de soins pharmaceutiques, le processus de soins, la consignation, les pratiques collaboratives, le développement et le maintien des compétences, l’éthique et le professionnalisme, la recherche et les autres responsabilités. Ils sont en phase avec ceux de l’OPQ333.
Au Québec, une majorité de pharmaciens hospitaliers exercent leur profession au chevet des patients en leur prodiguant des soins pharmaceutiques. L’OPQ décrit le rôle du pharmacien d’établissement, son expertise de pointe dans les cinq axes de la pratique pharmaceutique et l’importance des soins pharmaceutiques334. Cette prépondérance de la pratique au chevet des patients est en phase avec le modèle de l’ACCP et sa définition de la pharmacie clinique335,336.
Le BPS offre une certification dans dix spécialités : pharmacothérapie avancée (19 879 pharmaciens certifiés en 2016), soins ambulatoires (> 2 778), soins intensifs (1 157), oncologie (2 265), psychiatrie (977), gériatrie (nouvelle spécialité), cardiologie (nouvelle spécialité), pédiatrie (599), maladies infectieuses (nouvelle spécialité), nutrition (554), radiopharmacie (443)337. On note la présence de 881 pharmaciens certifiés au Canada, dont 99 proviennent du Québec.
L’OPQ a commenté l’urgence de reconnaître une première spécialité en pharmacothérapie avancée338. Elle mentionne que « devant la création de “superdépartements” de pharmacies [sic] réunissant des pharmaciens qui ont développé des expertises dans des domaines de pointe, tels l’oncologie, la cardiologie, les soins critiques et la santé mentale pour ne nommer que ceux-là, il nous apparaît de plus en plus urgent de permettre à l’OPQ de distinguer les genres (généralistes versus spécialistes), bien que chacun ayant [sic] une pertinence et un rôle important à jouer dans le continuum des services organisé de façon logique et hiérarchisée. La façon de permettre cette distinction pour mieux protéger le public passe inévitablement par la reconnaissance d’une première spécialité, structurante et large, sur laquelle pourrait [sic] ensuite prendre assise des spécialités plus pointues comme l’oncologie. Des résidences spécialisées existent déjà, mais sont actuellement sous la seule responsabilité des établissements pour l’instant [sic]. Des discussions préliminaires ont eu lieu avec la Faculté de pharmacie de l’Université de Montréal pour les intégrer à un programme de 2e ou 3e cycle qui serait complémentaire à la maîtrise en pharmacothérapie avancée »338.
Alors que le Québec a innové en offrant depuis très longtemps une formation universitaire de 2e cycle à ses pharmaciens spécialistes (le 60e anniversaire du diplôme sera célébré en 2021), il semble incompréhensible que le législateur tarde à reconnaître cette pratique différenciée, alors que d’autres professions ont obtenu de telles reconnaissances en quelques années.
En 2013, l’équipe de Bussières et coll. a lancé la plate-forme Impact Pharmacie, présentant le rôle et les retombées de l’activité du pharmacien339. Elle comporte une méthode structurée de recherche de littérature et d’analyse de plus de 100 thèmes associés à des programmes de soins, des affections et des activités pharmaceutiques. Les auteurs ont proposé trois approches visant à optimiser l’utilisation du site et le partage des connaissances pour les étudiants en pharmacie, les pharmaciens et les décideurs en santé. Cette initiative québécoise a profité d’une large diffusion internationale340–350. Ce site est accompagné d’un blogue hebdomadaire à propos des publications sur le rôle du pharmacien et les retombées de son travail351. Ce projet phare a permis la création de la chronique « Intervenir » qui remplace depuis 2017 la chronique « D’une page à l’autre » dans la revue Québec Pharmacie.
Il faut noter la publication de lignes directrices de l’ASHP sur la prestation de soins pharmaceutiques en soins ambulatoires, une revue de la littérature entourant les rôles des pharmaciens qui ne sont pas associés à la dispensation en soins de première ligne, les conséquences de la révision de profils pharmacologiques en soins de longue durée352,354. Plusieurs revues ont été publiées sur le rôle du pharmacien dans la prise en charge de différentes affections (p. ex. l’insuffisance cardiaque, les maladies cardiovasculaires, les désordres du sommeil et l’apnée, les maladies inflammatoires, la sclérose en plaques, les tumeurs hématologiques, le VIH ou d’autres maladies chroniques)355–362. D’autres revues ont exploré le rôle du pharmacien dans des programmes de soins (p. ex. la pédiatrie l’antibiogouvernance, la chirurgie, les anciens combattants, la nutrition parentérale, la gestion des événements indésirables, les soins critiques, la gestion des interactions médicamenteuses, le mésusage des médicaments, la conciliation médicamenteuse, la gestion thérapeutique, les soins de transition, la pharmacogénomique et l’évaluation des instruments médicaux363–380) Certains ont rappelé la nécessité de pouvoir compter sur un leadership fort pour assurer une dotation adéquate de ressources humaines pour prodiguer des soins pharmaceutiques381,382. Quelques revues de la littérature portant sur la nature économique du rôle du pharmacien et des retombées de l’activité pharmaceutique ont été publiées383–387. Une étude a mis en évidence le nombre très limité d’articles comportant des données négatives associées à la prestation de soins pharmaceutiques388.
La SCPH a publié sa déclaration de principe sur la pratique pharmaceutique dans les hôpitaux et les autres milieux de soins collaboratifs389. Cette déclaration comporte 56 principes liés au modèle de pratique de soins centrés sur le patient, qui ciblent les partenaires et reposent sur une gestion responsable.
Sous l’égide de la Direction générale de cancérologie, le MSSS a publié ses recommandations sur le rôle du pharmacien en oncologie dans les établissements de santé. Ces recommandations ont été élaborées par le Comité de l’évolution de la pratique en soins pharmaceutiques et « mettent en valeur les meilleures pratiques pour que le pharmacien en oncologie joue pleinement son rôle »390.
L’A.P.E.S. publiera un document cadre sur le rôle et la place du pharmacien en établissement de santé391. Elle envisage de publier un tel document pour chacun des axes de la pratique, en englobant également les services, l’enseignement, la recherche et la gestion. Celui sur les soins propose une revue de la littérature sur les soins pharmaceutiques et une dizaine de recommandations soutenant la démarche de mise à niveau de chaque département de pharmacie. Il a été rédigé en collaboration avec des pharmaciens engagés dans l’organisation et la prestation de soins pharmaceutiques en établissements de santé et a nécessité la consultation de chefs et d’autres pharmaciens.
À l’échelle nord-américaine, le droit de prescrire, d’initier ou d’ajuster des médicaments par les pharmaciens continue de progresser. La SCPH a publié un énoncé sur le pharmacien prescripteur392. L’APC a publié une mise à jour du champ d’exercice des pharmaciens au Canada393. Des 15 activités applicables, les pharmaciens exerçant en Alberta ont le droit de réaliser l’ensemble de ces activités alors que ceux exerçant au Québec n’ont accès qu’à cinq de ces 15 activités. Si les pharmaciens québécois ont innové dans les années soixante-dix à quatre-vingts en étant les premiers à réaliser et à facturer des opinions pharmaceutiques, force est de constater le retard législatif qui leur est désormais imposé. Paradoxalement, le Québec a été la première province à implanter le doctorat professionnel en pharmacie, dont le 25 % de la formation est composé de stages cliniques394. Recommandation est faite de diffuser le tableau du champ d’exercice à tous les décideurs en santé au Québec en vue de rattraper ce retard et d’offrir à la population un meilleur accès aux soins. La comparaison des droits accordés aux pharmaciens repose sur une consultation des textes de lois et règlements et des exigences.
Quant à la couverture des soins pharmaceutiques directs offerts aux patients par rapport au reste du pays, le Québec accuse un retard dans 13 programmes de soins aux patients hospitalisés et trois programmes de soins ambulatoires (tableau IX). Les programmes sont présentés par ordre décroissant de présence décentralisée pour les soins offerts aux patients hospitalisés au Québec. Les écarts les plus préoccupants concernent les soins cardiovasculaires et de dyslipidémie, la santé mentale, la neurologie, la chirurgie et l’obstétrique-gynécologie. Ces écarts sont le fruit de la pénurie, du cumul du manque d’effectifs et de la réorganisation du réseau de santé qui oblige les départements de pharmacie à assumer la prise en charge de dizaines de milliers de lits de soins de longue durée en plus de ceux de courte durée.
Tableau IX Programmes de soins et présence des pharmaciens dans les soins ambulatoires et dans les soins aux patients hospitalisés en 2016–2017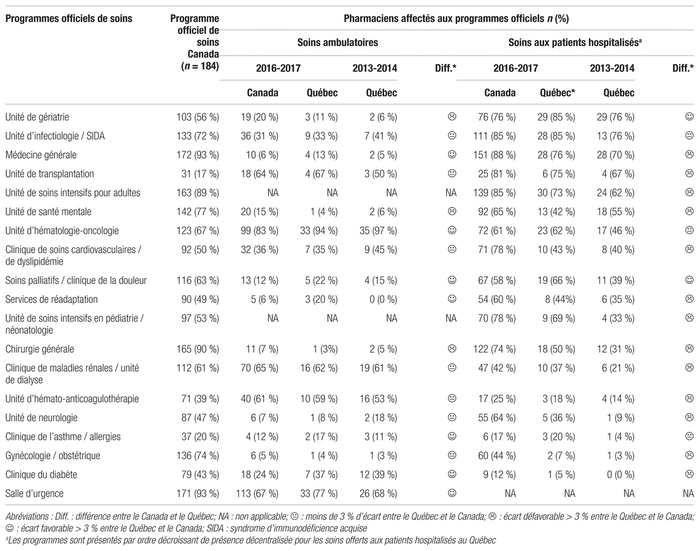
Alors que le gouvernement du Québec a annoncé des surplus de plus de 4,5 milliards au 31 mars 2017, il semble urgent de prévenir toutes les parties prenantes qu’un réinvestissement en effectifs pharmaceutiques est incontournable et pourrait réduire significativement le retard du Québec en matière de présence décentralisée de pharmaciens auprès des patients395. Alors que la littérature soutient sans réserve la présence des pharmaciens en établissement de santé, les pharmaciens ne représentent que 0,53 % de l’effectif clinique du réseau de la santé québécois en nombre d’ETP (c.-à-d. 1092 ETP pharmacien/223 670 ETP employés du réseau au 31 mars 2016)396. Parallèlement, le gouvernement prévoit l’ajout de 2000 infirmières praticiennes spécialisées d’ici 2024–2025397, ce qui est plus que le nombre total de pharmaciens hospitaliers en exercice. À la différence de la structure financière d’un établissement de santé où les ressources humaines représentent le plus souvent 70 % des dépenses, le médicament engloutit jusqu’à 80 % des dépenses dans les départements de pharmacie.
En 2016–2017, une question sur les activités cliniques s’est ajoutée, inspirée des activités décrites dans l’outil d’autoévaluation de l’ASHP (Practice Advancement Initiative)398. Bien que la comparaison soit intéressante, il est difficile de comparer les résultats canadiens et américains, compte tenu de l’absence de données numériques américaines disponibles publiquement. Cet ajout est un avantage important, parce qu’il décrit plus finement les activités cliniques pour lesquelles il existe un consensus sur la pertinence et les retombées et il permet donc de suivre leur progression.
Le Québec accuse un retard d’implantation de six activités cliniques, il se compare au reste du pays pour 14 activités et ne démontre une avance pour aucune de ces activités (tableau X). À l’image du retard de couverture des programmes de soins, le Québec doit profiter d’un réinvestissement en effectifs pharmaceutiques pour réévaluer son offre en soins pharmaceutiques. Plus de 50 % des répondants offraient une couverture inférieure à 50 % dans 11 activités des programmes de soins. S’il n’est pas étonnant que 74 % des répondants québécois et 85 % des répondants canadiens n’ont que peu recours à l’analyse des caractéristiques génétiques du patient pour ajuster la thérapie médicamenteuse, il nous semble inacceptable que 86 % et 73 % des répondants informent peu les patients qui reçoivent leur congé. Plusieurs facteurs externes peuvent contribuer à un rehaussement de la pratique, dont la publication de standards de pratique et de guides de pratique, l’enseignement, la recherche évaluative, la détermination d’objectifs stratégiques par les décideurs et la participation à des analyses comparatives comme celle-ci.
Tableau X Activités cliniques réalisées par les pharmaciens en 2016–2017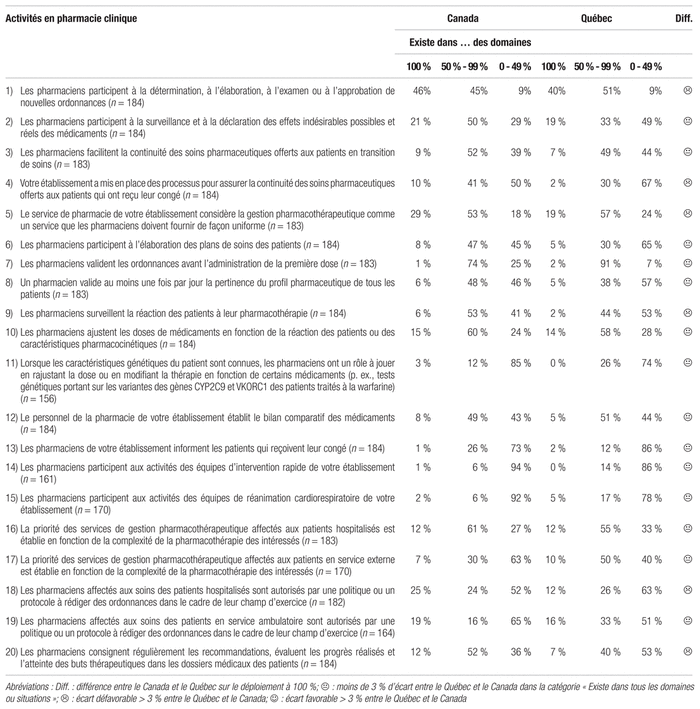
Le Québec devance le Canada pour la délégation de six activités cliniques, il se compare à lui pour deux activités tandis qu’il accuse un retard pour deux activités (c.-à-d. soutien à la pharmacovigilance et revue d’utilisation de médicaments) (tableau XI). Des écarts persistent, mais il ne faut pas renoncer à évaluer la pertinence du rôle de soutien clinique par le personnel technique pour optimiser les ressources.
Tableau XI Délégation d’activités de soutien clinique au personnel technique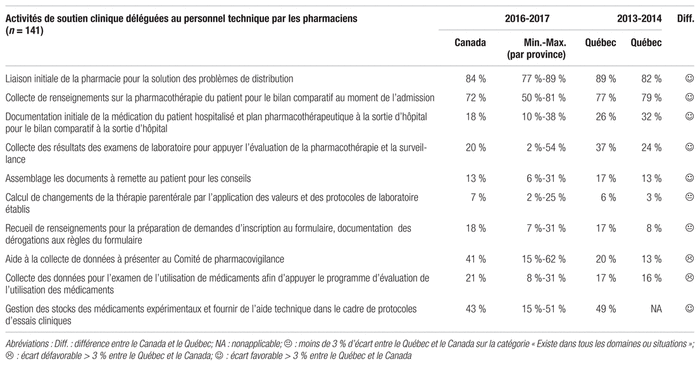
L’ACCP a publié un modèle d’évaluation du pharmacien clinicien, un outil d’autoévaluation pour l’encadrement de résidents en pharmacie et une évaluation des effets de l’initiative Pharmacy Practice Model Initiative sur la pratique pharmaceutique spécialisée399–401.
En vertu de l’article 107.1 de la Loi sur les services de santé et les services sociaux, « tout établissement doit obtenir l’agrément des services de santé et des services sociaux qu’il dispense auprès d’un organisme d’accréditation reconnu. […] L’établissement doit s’assurer de maintenir en tout temps cet agrément. […] L’établissement rend public le rapport de l’organisme dans les 60 jours de [sic] sa réception et le transmet à l’agence et aux différents ordres professionnels concernés dont les membres exercent leur profession dans un centre exploité par cet établissement »402.
Contre toute attente, le Conseil québécois d’agrément (CQA) a obtenu le mandat d’assurer à partir du 1er janvier 2018 la mise en oeuvre d’un programme d’agrément pour tout le réseau de la santé québécois403. Cette nouvelle en a étonné plus d’un, ce conseil ayant contribué principalement à l’agrément de centres de soins de longue durée dans le passé. Le cadre normatif d’Agrément Canada a été bâti sur une vingtaine d’années à l’aide de groupes d’experts provenant de partout au Canada afin de représenter un cadre normatif complet, précis, valide et en phase avec le cadre législatif. La norme actuelle sur la gestion des médicaments comporte plus de 175 critères divisés en onze sous-sections, soit : 1) planifier le mécanisme de gestion des médicaments, 2) assurer la formation et l’évaluation des compétences, 3) accéder aux renseignements sur l’usager et les médicaments, 4) sélectionner et se procurer des médicaments, 5) entreposer les médicaments à la pharmacie et dans les unités de soins, 6) prescrire des médicaments et émettre des ordonnances, 7) préparer les médicaments, 8) étiqueter et emballer les médicaments, 9) délivrer et administrer les médicaments, 10) administrer les médicaments et surveiller l’usager, 11) évaluer le mécanisme de gestion des médicaments. Plusieurs critères pertinents du circuit du médicament se retrouvent également dans d’autres normes de services (p. ex. les services ambulatoires de thérapie systémique contre le cancer, la procréation médicalement assistée, les salles d’opération et l’ensemble des services de santé par programmes de soins)404. Au moment d’écrire ces lignes, il semble que la décision de recourir au CQA soit annulée et que des discussions seront reprises avec Agrément Canada pour poursuivre la collaboration. Plusieurs pratiques organisationnelles requises et plusieurs normes ont un impact très important sur les pharmaciens hospitaliers, le circuit du médicament et la sécurité des soins. Étant donné la réorganisation majeure du réseau de la santé, certaines modifications normatives semblent manquer de prudence.
Le MSSS a mis en place un répertoire des indicateurs de gestion en santé et services sociaux qui comprend les méthodes utilisées « dans son plan stratégique et dans les ententes de gestion et d’imputabilité [sic] (EGI) qu’il conclut avec les établissements du réseau de la santé et des services sociaux. Il comprend également des indicateurs associés aux EGI, soit ceux en expérimentation et des indicateurs complémentaires, utilisés pour le suivi de programmes »405. Aucun indicateur ne comporte le terme « pharmacie, pharmacien » ou « médicament ».
Selon le MSSS, « 503 447 événements indésirables ont été déclarés entre le 1er avril 2016 et le 31 mars 2017. Par rapport à l’année précédente, cela représente une augmentation de 4,0 %. De ce nombre, 87 % sont des accidents (usager touché); 13 % sont des incidents (usager non touché). Les types d’événements les plus fréquents sont les chutes (35 %) et les erreurs liées à la médication (27 %). Un peu plus de la moitié des événements surviennent chez les personnes âgées de 75 ans et plus (54 %) et chez les femmes (53 %). La majorité des événements déclarés se sont produits dans les centres d’hébergement et de soins de longue durée et les centres hospitaliers »406. En ce qui concerne les erreurs de médication, on recense 133 850 événements. Le rapport précise que « dans 14 % des cas rapportés, l’erreur s’est produite au niveau [sic] du traitement de l’ordonnance à la pharmacie qui peut comprendre la saisie informatique au dossier pharmacologique, la validation de l’ordonnance (p. ex. âge, poids, taille, allergie, interaction, pertinence, dose, etc.) et la vérification contenant-contenu »406.
L’outil d’autoévaluation de l’utilisation sécuritaire des médicaments d’ISMP Canada a été révisé et est divisé en six pratiques : sécurité des anticoagulants, sécurité en oncologie, sécurité en soins de courte durée, sécurité en soins de longue durée, sécurité en soins complexes et réadaptation, sécurité au bloc opératoire407.
L’encadrement du bon usage des médicaments se fait à différentes étapes de son circuit. Santé Canada est responsable d’octroyer les avis de conformité et administre un programme de pharmacovigilance. Lorsque les changements apportés à la Loi sur les aliments et drogues seront adoptés, les exigences de déclaration des effets indésirables aux médicaments pour les établissements de santé augmenteront23,24. À l’échelle du Québec, l’INESSS est responsable de faire des recommandations au MSSS pour l’acceptation ou le refus des remboursements selon des critères prévus à la Loi; ces avis sont publics408.
Depuis 2017, l’INESSS permet qu’une demande d’inscription à la Liste des médicaments du régime général ou à la Liste des médicaments – établissement puisse faire l’objet d’une évaluation avant l’octroi d’un avis de conformité de Santé Canada afin de réduire les délais d’évaluation409. « L’évaluation pourra débuter si l’INESSS considère que les trois conditions suivantes sont satisfaites [sic] soit 1) le médicament vise à traiter un problème de santé grave, 2) les données disponibles laissent présager que le médicament améliore significativement l’état de santé des patients par rapport aux options de traitements inscrites à l’une des listes, 3) l’octroi de l’Avis de conformité est attendu au cours des prochains 180 jours pour un médicament anticancéreux ou 90 jours pour tout autre médicament »409.
Il existe le Groupe de recherche sur la pratique de la pharmacie du Canada410. La recherche évaluative revêt une importance tant pour les décideurs que pour les cliniciens411. Le Conference Board du Canada a publié un rapport sur l’offre de services en pharmacie communautaire et les retombées économiques associées aux services pharmaceutiques en pratique communautaire412. Plusieurs rappellent l’importance de développer des compétences dans la recherche dès la résidence en pharmacie hospitalière ainsi que durant le parcours des pharmaciens413–417.
Fernandes et coll. ont mené un groupe de travail canadien afin de déterminer les indicateurs clés de la pharmacie clinique (Clinical Pharmacy Key Performance Indicator ou cpKPI)418,419. Le cpKPI se définit comme une mesure de qualité qui peut être utilisée pour guider et évaluer les pharmaciens cliniciens. Il doit être fondé sur des preuves associées à des résultats favorables sur les soins directs offerts aux patients, être sensible à l’effet d’une intervention pharmaceutique, être quantifiable et mesurable. La technique Delphi et trois rondes de discussions réunissant plus d’une vingtaine de pharmaciens à travers le pays ont permis de déterminer huit cpKPI420. Après quoi, une évaluation de la perception de ces indicateurs et de leur acceptabilité par les pharmaciens a eu lieu421,422.
Ces huit indicateurs de rendement clés de la pharmacie clinique ont été évalués dans l’enquête canadienne (tableau XII). Le Québec se distingue quant à sa capacité de réunir les données de trois indicateurs, mais accuse un retard pour le degré d’implantation. Plusieurs facteurs expliquent cet écart. Les pharmaciens hospitaliers du Québec participent peu aux activités de la SCPH et sont moins exposés aux travaux portant sur les cpKPI. La culture d’évaluation à partir des indicateurs de performance est moins développée au Québec. L’A.P.E.S. a entrepris un chantier sur la mesure de leurs effets. Elle a déterminé une quinzaine d’indicateurs et a proposé une collecte de données pilote au sein de trois départements de pharmacie en établissement de santé, soit au Centre universitaire de santé McGill, au CISSS de Montérégie-Est et au CISSS de l’Outaouais. Les résultats sont attendus en 2018.
Tableau XII Indicateurs de rendement clés de la pharmacie clinique en 2016–2017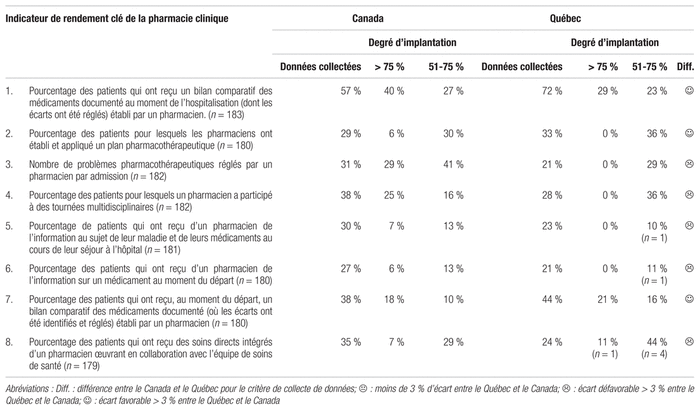
On note au Québec une augmentation du nombre de répondants ayant entrepris une démarche de priorisation des activités (tableau XIII). Toutefois, le Québec réalise moins d’évaluations de la prestation de soins directs aux patients, de plans de soins personnalisés et de conseils sur les médicaments. Parmi les 26 hôpitaux canadiens qui ont établi des mécanismes de mesure de l’évolution de l’état de santé des patients lié à leur médication, seuls quatre ont utilisé ces résultats pour évaluer les pharmaciens. Le Québec se distingue en matière de surveillance environnementale et pour l’encadrement du nettoyage en matière de préparation de médicaments. L’avancée en matière de surveillance environnementale n’est pas étrangère au projet multicentrique de l’URPP qui a lieu depuis 2008217.
Tableau XIII Indicateurs d’évaluation des pratiques pharmaceutiques en 2016–2017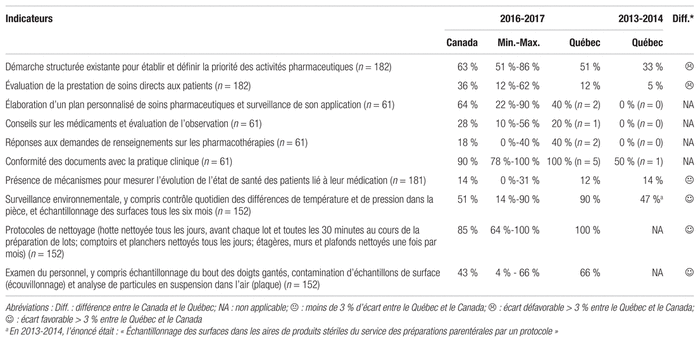
La recension des éléments d’actualité repose sur une recherche continue depuis la publication de l’enquête de 2013–2014. Bien qu’un effort d’exhaustivité ait été fait, des éléments intéressants peuvent avoir été omis afin de limiter la longueur du manuscrit. L’enquête canadienne contient des données additionnelles qui ne sont pas présentées dans cet article.
Cet article a présenté les résultats québécois de l’enquête canadienne sur la pharmacie hospitalière pour l’exercice de 2016–2017. Ces dernières années ont été marquées par une réorganisation du réseau de la santé qui a fortement influencé la pratique pharmaceutique. Dans cette effervescence, le 400e anniversaire de l’arrivée de Louis Hébert a été l’occasion de plusieurs conférences et activités historiques. Cette enquête révèle que la pratique pharmaceutique québécoise se compare à celle du Canada, mais il faut noter plusieurs écarts auxquels les décideurs et les pharmaciens hospitaliers doivent porter une attention particulière afin d’assurer une prestation de services et de soins pharmaceutiques adéquate.
Il faut souligner le bon taux de participation du Québec à l’enquête et l’augmentation du nombre de lits en hospitalisation, étant donné l’intégration des soins de longue durée. Ceci se reflète dans une dotation plus faible au Québec en termes d’heures budgétées par jour-patient total. On note que la pénurie de pharmaciens se résorbe, mais lentement. Par ailleurs, comparativement à la moyenne canadienne, on compte au Québec un nombre inférieur de programmes de soins aux patients hospitalisés pour lesquels un pharmacien décentralisé offre des soins. De plus, les établissements québécois sont nombreux à offrir un système de distribution unitaire centralisé, bien que la proportion de lits desservis par ce système soit inférieure à la moyenne canadienne.
L’informatisation du réseau de la santé est en cours et une intégration optimale des activités pharmaceutiques est souhaitable. Toutefois, très peu de répondants ont déclaré avoir un système informatisé d’entrée des ordonnances. On note en revanche, un haut taux de conformité des enceintes de biosécurité pour les préparations stériles. Quant à l’utilisation des codes-barres pour l’approvisionnement des cabinets automatisés décentralisés, les répondants québécois étaient nombreux à les utiliser, mais il serait souhaitable que cette technologie permette d’effectuer d’autres vérifications de sécurité, telles que le choix du médicament avant son administration au patient.
Concernant les assistants techniques, les établissements du Québec font participer tout le personnel technique à la saisie des ordonnances. Nombreux aussi sont ceux qui leur délèguent des activités de soutien clinique. Toutefois, on observe un important retard au Québec dans la réglementation des assistants techniques.
Par ailleurs, plusieurs projets qui visent à réduire les coûts en santé pour les Québécois ont été mis sur pied. Les médicaments posent souvent un problème, tant sur le plan des prix que sur celui de leur disponibilité, car bien que la déclaration des pénuries de médicaments soit obligatoire, on constate peu de progrès en matière d’annonce de rupture d’approvisionnement.
Quant à l’implantation de plusieurs activités cliniques, des indicateurs permettent d’en faciliter le suivi, mais ces données sont encore trop peu collectées au Québec.
En revanche, l’évaluation des retombées du rôle des pharmaciens a mis en lumière de nombreux avantages de la collaboration du pharmacien et, désormais, de nombreuses certifications leur sont proposées. On note en outre un accroissement du nombre de répondants ayant entrepris une démarche de priorisation des activités pharmaceutiques.
Nous remercions Manon Videau, assistante de recherche à l’Unité de recherche en pratique pharmaceutique pour la contribution à la création des tableaux.
Tous les auteurs ont rempli et soumis le formulaire de l’ICMJE pour la divulgation de conflits d’intérêts potentiel. Jean-François Bussières et André Bonnici siègent sans rémunération au Comité éditorial du Rapport canadien sur la pharmacie hospitalière sous l’égide de la Société canadienne de pharmacie hospitalière. Cynthia Tanguay n’a déclaré aucun conflit d’intérêts en relation avec le présent article.
1. Comité de rédaction du Rapport sur les pharmacies hospitalières canadiennes. Rapport sur les pharmacies hospitalières canadiennes 2013–2014. [en ligne] http://stage.lillyhospitalsurvey.ca/hpc2/content/rep (site visité le 22 janvier 2018).
2. Bussières JF, Tanguay C. Perspective québécoise et canadienne de la pratique pharmaceutique en établissement de santé. Pharmactuel 2015; 48(suppl. 2):1–43.
3. Weber RJ. Leadership obligations and the ASHP national surveys. Am J Health Syst Pharm 2015;72:1095.

4. Unité de recherche en pratique pharmaceutique. CHU Sainte-Justine. [en ligne] http://urppchusj.com (site visité le 22 janvier 2018).
5. Santé et Services Sociaux. Atlas de la santé et des services sociaux du Québec. [en ligne] http://www.msss.gouv.qc.ca/statistiques/atlas/atlas/index.php?id_carte=86 (site visité le 22 janvier 2018).
6. Anonyme. Louis Hébert et Marie Rollet, premiers colons en Nouvelle-France. Aujourd’hui l’Histoire. 9 février 2017. [en ligne] http://ici.radio-canada.ca/emissions/aujourd_hui_l_histoire/2016-2017/chronique.asp?idChronique=428640 (site visité le 22 janvier 2018).
7. Association des pharmaciens des établissements de santé du Québec. Événement des pharmaciens 2017. [en ligne] https://www.A.P.E.S.quebec.org/evenements/evenementde-pharmaciens-2017 (site visité le 22 janvier 2018).
8. Conférence Internationale des Doyens des facultés de PHARMacie d’Expression Française. Conférence 2017 – Québec - Canada. [en ligne] http://cidpharmef.org/conference/detail/12 (site visité le 22 janvier 2018).
9. Société québécoise d’histoire de la pharmacie. Exposition : L’héritage de Louis Hébert, 400 ans de pharmacie au Québec. [en ligne] http://www.sqhp.pha.ulaval.ca/activites/programmation-annuelle-des/16-mars-au-16-octobre-2017.html (site visité le 22 janvier 2018).
10. Musée de l’Amérique francophone. Louis Hébert et Marie Rollet. [en ligne] https://www.mcq.org/fr/exposition?id=636009 (site visité le 22 janvier 2018).
11. Mathieu J, Asselin A. La vie méconnue de Louis Hébert et Marie Rollet. 2017. Septentrion; 2017. 248 pages.
12. Hamel C, Méthot J, Mallet L, Bussières JF, Leclerc C, Boucher JP et coll. Pharmactuel, 50 ans d’histoire. Pharmactuel 2017;50:184–94.
13. Bussières JF, Lebel D, Atkinson S. 15ème anniversaire de l’URPP : rétrospective. Annales de l’Unité de recherche en pratique pharmaceutique 20 novembre 2017:1–17. [en ligne] http://www.indicible.ca/urpp/20171120_URPPCHUSJ15ans_Annales.pdf (site visité le 22 janvier 2018).
14. Santé Canada. Plan stratégique 2016–2021 de la Direction générale des produits de santé et des aliments. [en ligne] https://www.canada.ca/fr/sante-canada/organisation/a-propos-sante-canada/rapports-publications/direction-generale-produits-sante-aliments/plan-strategique-direction-generale-produits-sante-aliments-2016-2021.html (site visité le 22 janvier 2018).
15. Canadian Society of Hospital Pharmacists. Consultation on a renewed special access program. [en ligne] https://cshp.ca/consultation-renewed-special-access-programme-rsvp-november-28consultation-sur-un-programme-dacces (site visité le 22 janvier 2018).
16. Déry N. Programme d’accès spécial (PAS) de Santé Canada. 4 décembre 2017. [en ligne] https://www.ciusss-capitalenationale.gouv.qc.ca/programme-dacces-special-pas-desante-canada (site visité le 22 janvier 2018).
17. Gouvernement du Canada. Ministère de la Justice. Jugement de la Cour Suprême. [en ligne] http://www.justice.gc.ca/fra/jp-cj/am-ad/csc-scc.html (site visité le 22 janvier 2018).
18. Gouvernement du Canada. Ministère de la Justice. Aide médicale à mourir. [en ligne] http://www.justice.gc.ca/fra/jp-cj/am-ad/index.html (site visité le 22 janvier 2018).
19. Gouvernement du Québec. Loi concernant les soins de fin de vie. [en ligne] http://sante.gouv.qc.ca/programmes-et-mesures-daide/loiconcernant-les-soins-de-fin-de-vie/ (site visité le 22 janvier 2018).
20. Touzin C. 638 québécois ont reçu l’aide médicale à mourir en 2016–2017. La Presse. [en ligne] https://aqdmd.org/638-quebecois-ontrecu-laide-medicale-a-mourir-2016-2017/ (site visité le 22 janvier 2018).
21. Société canadienne des pharmaciens d’hôpitaux. Aide médicale à mourir : déclaration de principes. [en ligne] https://cshp.ca/sites/default/files/files/publications/Official%20Publications/Position%20Statements/Aide%20m%C3%A9dicale%20%C3%A0%20mourir_D%C3%A9claration%20de%20principes.pdf (site visité le 12 janvier 2018).
22. Santé Canada. Santé Canada mène une consultation à propos du Règlement sur le suivi de l’aide médicale à mourir. 16 décembre 2017. [en ligne] https://www.canada.ca/fr/sante-canada/nouvelles/2017/12/sante_canada_annonceuneconsultationaproposduprojetdereglementsur.html (site visité le 22 janvier 2018).
23. Gouvernement du Canada. Ministère de la Justice. Loi visant à protéger les canadiens contre les drogues dangereuses (Loi de Vanessa). [en ligne] http://laws-lois.justice.gc.ca/fra/LoisAnnuelles/2014_24/page-1.html (site visité le 22 janvier 2018).
24. Gouvernement du Canada. Ministère de la Justice. Règlement modifiant le Règlement sur les aliments et drogues (Loi de Vanessa). [en ligne] http://www.gazette.gc.ca/rp-pr/p1/2017/2017-04-22/html/reg4-fra.html (site visité le 22 janvier 2018).
25. Gouvernement du Canada. Vers la déclaration obligatoire des réactions indésirables graves à un médicament et des incidents relatifs aux instruments médicaux par les établissements de soins de santé. [en ligne] https://www.canada.ca/fr/sante-canada/programmes/consultation-declaration-obligatoire-reactions-indesirable-graves-medicament-instrument-medicaux/document.html (site visité le 22 janvier 2018).
26. Ordre des pharmaciens du Québec. Disponibilité de la pilule abortive au Québec – Un modèle de distribution hybride prévu pour répondre aux besoins des patientes. [en ligne] https://www.opq.org/fr-CA/presse/communiques-de-presse/communiques-2017/2017-12-13-disponibilite-de-la-pilule-abortive-au-quebec/ (site visité le 22 janvier 2018).
27. Régime d’assurance maladie du Québec. Programme d’accès universel gratuit à l’interruption volontaire de grossesse médicamenteuse (pilule abortive). [en ligne] http://www.ramq.gouv.qc.ca/SiteCollectionDocuments/citoyens/fr/depliants/depl_pill_abortive_fr.pdf (site visité le 22 janvier 2018).
28. Ministère de la Santé et des Services sociaux. Le ministre Gaétan Barrette confirme la gratuité de la pilule abortive dès le 15 décembre. [en ligne] http://www.msss.gouv.qc.ca/documentation/salle-de-presse/ficheCommunique.php?id=1455 (site visité le 22 janvier 2018).
29. Ordre des pharmaciens du Québec. L’interruption volontaire de grossesse pratiquée à l’aide de la pilule abortive. [en ligne] https://www.opq.org/doc/media/2819_38_fr-ca_0_guide_pilule_abortive_opq_vf.pdf (site visité le 22 janvier 2018).
30. Collège des médecins du Québec. L’interruption volontaire de grossesse pratiquée à l’aide de la pilule abortive. Décembre 2017. [en ligne] http://www.cmq.org/publications-pdf/p-1-2017-12-13-fr-pilule-abortive-directives-cliniques-dec-2017.pdf (site visité le 22 janvier 2018).
31. Gouvernement du Canada. Ministère de la Justice. Règlement sur les instruments médicaux (DORS/98-282). [en ligne] http://laws-lois.justice.gc.ca/fra/reglements/DORS-98-282/ (site visité le 8 mars 2018).
32. Gouvernement du Québec. Règlement sur l’organisation et l’administration des établissements [en ligne] http://legisquebec.gouv.qc.ca/fr/ShowDoc/cr/S-5,%20r.%205/ (site visité le 8 mars 2018).
33. Painchart L, Adé A, Lebel D, Pelletier E, Bussières JF. Mise en garde relative à un dispositif utilisé pour l’administration intranasale de médicaments! Pharmactuel 2017;50:75–6.
34. Gouvernement du Canada. Lignes directrices Exigences en matière de renseignements et de présentation relatives aux médicaments biologiques biosimilaires. [en ligne] https://www.canada.ca/fr/sante-canada/services/medicaments-produits-sante/produits-biologiques-radiopharmaceutiques-therapies-genetiques/information-demandes-presentations/lignes-directrices/exigences-matiere-renseignements-presentation-relatives-medicaments-biologiques-biosimilaires.html (site visité le 22 janvier 2018).
35. Gouvernement du Canada. Fiche de renseignements : médicaments biosimilaires. [en ligne] https://www.canada.ca/fr/sante-canada/services/medicaments-produits-sante/produitsbiologiques-radiopharmaceutiques-therapiesgenetiques/information-demandes-presentations/lignes-directrices/fiche-renseignements-biosimilaires.html (site visité le 22 janvier 2018).
36. Institute for Safe Medication Practice Canada. Attribution de noms aux médicaments biologiques. [en ligne] https://www.ismp-canada.org/fr/biologiques/Naming-of-Biologic-Drugs-Consultation-NoticeFR.pdf (site visité le 22 janvier 2018).
37. Institut national d’excellence en santé et en services sociaux. Biosimilaires. Généralités sur les biosimilaires. [en ligne] https://www.inesss.qc.ca/activites/evaluation-des-medicaments/foires-aux-questions-sur-les-medicaments/biosimilaires.html (site visité le 22 janvier 2018).
38. Régie de l’Assurance-maladie du Québec. Couverture de l’infliximab au 15 février 2017 – Remicade et Inflectra. [en ligne] http://www.ramq.gouv.qc.ca/SiteCollectionDocuments/professionnels/infolettres/2017/info284-6.pdf (site visité le 22 janvier 2018).
39. Programme de gestion thérapeutique des médicaments. Biosimilaires. État des connaissances et recommandations. [en ligne] http://pgtm.org/documentation/FSW/Biosimilaires_EVA_PGTM_version%20finale%2010AVR2017.pdf (site visité le 22 janvier 2018).
40. Generics and Biosimilars Initiative. Biosimilars approved in Canada. [en ligne] http://www.gabionline.net/Biosimilars/General/Biosimilars-approved-in-Canada (site visité le 22 janvier 2018).
41. US Food and Drug Administration. Biosimilar and interchangeable products. [en ligne] https://www.fda.gov/Drugs/DevelopmentApprovalProcess/HowDrugsareDevelopedandApproved/ApprovalApplications/TherapeuticBiologicApplications/Biosimilars/ucm580419.htm (site visité le 22 janvier 2018).
42. Gouvernement du Canada. Règlement modifiant le Règlement sur les médicaments brevetés. 2 décembre 2017. [en ligne] http://www.gazette.gc.ca/rp-pr/p1/2017/2017-12-02/html/reg2-fra.html (site visité le 22 janvier 2018).
43. Gouvernement du Canada. Exemption accordée en vertu de l’article 56 aux pharmaciens et aux personnes à qui sont confiées la charge d’un hôpital pour la vente ou la fourniture de stupéfiants et de drogues contrôlées destinés à être détruits.[en ligne] https://www.canada.ca/fr/sante-canada/services/preoccupations-liees-sante/substances-controlees-precurseurs-chimiques/politique-reglementation/documents-politique/exemption-accordee-article-56-pharmaciens-vente-fourniture-stupefiants-destines-detruits.html (site visité le 22 janvier 2018).
44. Gouvernement du Canada. Faire face à la crise des opioïdes au Canada. [en ligne] https://www.canada.ca/fr/sante-canada/services/toxicomanie/abus-medicaments-ordonnance/opioides/repondre-crise-opioides-canada.html (site visité le 22 janvier 2018).
45. Gouvernement du Canada. Mesures fédérales concernant les opioïdes. [en ligne] https://www.canada.ca/fr/sante-canada/services/toxicomanie/abus-medicaments-ordonnance/opioides/mesures-federales.html (site visité le 22 janvier 2018).
46. Ministère de la Santé et des Services sociaux. Le Gouvernement du Québec propose de nouvelles mesures pour mieux lutter contre les méfaits associés aux opioïdes. [en ligne] http://msss.gouv.qc.ca/documentation/salle-de-presse/fiche-Communique.php?id=1399 (site visité le 22 janvier 2018).
47. Ministère de la Santé et des Services sociaux. Le Gouvernement du Québec confirme la gratuité de la naloxone dès le 10 novembre. [en ligne] http://www.msss.gouv.qc.ca/documentation/salle-de-presse/ficheCommunique.php?id=1429 (site visité le 22 janvier 2018).
48. Régie de l’assurance maladie du Québec. Programme de gratuité du médicament naloxone et de certaines fournitures. [en ligne] http://www.ramq.gouv.qc.ca/SiteCollectionDocuments/professionnels/infolettres/2017/info235-7.pdf (site visité le 12 janvier2017).
49. Ministère de la Santé et des Services sociaux. Ouverture du quatrième site d’injection supervisée à Montréal. 22 novembre 2017. [en ligne] http://www.msss.gouv.qc.ca/documentation/salle-de-presse/ficheCommunique.php?id=1436 (site visité le 22 janvier 2018).
50. Institut national de santé publique. Décès attribuables aux intoxications aux opioïdes. [en ligne] https://www.inspq.qc.ca/sites/default/files/publications/2298_deces_attribuables_opioides.pdf (site visité le 22 janvier 2018).
51. Institut national de santé publique du Québec. Protocole de traitement de l’intoxication aiguë aux opioïdes. [en ligne] https://www.inspq.qc.ca/toxicologie-clinique/protocole-de-traitement-de-lintoxication-aigue-aux-opioides (site visité le 22 janvier 2018).
52. Ordre des pharmaciens du Québec. Crise des opioïdes : l’Ordre s’affaire à trouver des solutions. L’Interaction 2018;7:12–3.
53. Santé Canada. Consultation : destruction des substances désignées et voyager avec des substances désignées à des fins médicales. 27 octobre 2017. [en ligne] https://www.canada.ca/fr/sante-canada/programmes/consultation-destruction-possession-substances-designeesusage-medical-personnel-voyages-internationaux.html (site visité le 22 janvier 2018).
54. Dubois S, Bernier E, Rivard J, Yu L, Atkinson S, Bussières JF. Utilisation optimale des cabinets automatisés décentralisés : le point sur les risques de détournement des substances désignées. Can J Hosp Pharm 2017;70:120–126.

55. Gouvernement du Canada. Traitement d’entretien à la méthadone. [en ligne] https://www.canada.ca/fr/sante-canada/services/preoccupationsliees-sante/substances-controlees-precurseurschimiques/exemptions/traitement-entretienmethadone.html (site visité le 22 janvier 2018).
56. Gouvernement du Canada. Règlement sur l’accès au cannabis à des fins médicales (DORS/2016-230. [en ligne] http://laws.justice.gc.ca/fra/reglements/DORS-2016-230/ (site visité le 22 janvier 2018).
57. Gouvernement du Canada. Comprendre le nouveau Règlement sur le cannabis à des fins médicales. [en ligne] https://www.canada.ca/fr/santecanada/services/publications/medicaments-et-produits-sante/comprendre-nouveaureglement-sur-acces-au-cannabis-fins-medicales.html#a1 (site visité le 22 janvier 2018).
58. Ministère de la Santé et des Services sociaux. Circulaire 2015-016. Organisation des services entourant l’accès à la marihuana (cannabis) à des fins médicales pour les clientèles hospitalisées ou hébergées. [en ligne] http://msssa4.msss.gouv.qc.ca/fr/document/d26ngest.nsf/6bf0324580595c9c8525656b0015cbc3/6eb7f4de13f52f8e85257f1c0057dce9/$FILE/2015-016_Circulaire%20(2015-12-11).pdf (site visité le 22 janvier 2018).
59. Assemblée nationale. Projet de loi 157 : Loi constituant la Société québécoise du cannabis, édictant la Loi encadrant le cannabis et modifiant diverses dispositions en matière de sécurité routière. [en ligne] http://www.assnat.qc.ca/fr/travaux-parlementaires/projets-loi/projetloi-157-41-1.html (site visité le 22 janvier 2018).
60. Association québécoise des pharmaciens propriétaires. Distribution du cannabis thérapeutique au Québec – Seuls les pharmaciens peuvent assurer une distribution sécuritaire pour les patients. [en ligne] https://www.newswire.ca/fr/news-releases/distribution-du-cannabistherapeutique-au-quebec---seuls-les-pharmaciens-peuvent-assurer-une-distribution-securitaire-pour-les-patients-669552013.html (site visité le 22 janvier 2018).
61. Ordre des pharmaciens du Québec. Cannabis médical : pour un suivi optimal du patient par le pharmacien. 17 janvier 2018. [en ligne] https://www.opq.org/fr-CA/presse/communiquesde-presse/communiques-2018/2018-01-17-cannabis-medical/ (site visité le 22 janvier 2018).
62. Gouvernement du Canada. Des nouvelles règles à venir. Apprenez-en plus. [en ligne] http://sante.canada.ca/fr/services/sante/campagnes/marijuana-cannabis.html (site visité le 22 janvier 2018).
63. Ordre des pharmaciens du Québec. Cannabis à des fins thérapeutiques. [en ligne] https://www.opq.org/doc/media/2664_38_fr-ca_0_outil_cannabis_vf.pdf (site visité le 22 janvier 2018).
64. Ordre des pharmaciens du Québec. La permanence de l’Ordre. [en ligne] https://www.opq.org/fr-CA/l-ordre/structure/permanence/ (site visité le 22 janvier 2018).
65. Ordre des pharmaciens du Québec. Standards de pratique. [en ligne] https://www.opq.org/fr-CA/publications/standards-de-pratique/ (site visité le 22 janvier 2018).
66. Ordre des pharmaciens du Québec. Guide d’application des standards de pratique. Surveillance de la thérapie médicamenteuse. [en ligne] http://guide.standards.opq.org/ (site visité le 22 janvier 2018).
67. Ordre des pharmaciens du Québec. Programme de surveillance de l’exercice professionnel des pharmaciens : où en sommes-nous? L’Interaction 2017;6:11–6.
68. Verville V. 2ème cycle du programme de surveillance : adapté aux réalités actuelles de la pratique. L’Interaction 2018;7:6–10.
69. Ordre des pharmaciens du Québec. Règlement sur la formation continue obligatoire. [en ligne] https://www.opq.org/fr-CA/pharmaciens/formation-continue/reglement-sur-la-formation-continueobligatoire/ (site visité le 12 janvier 2018).
70. Ordre des pharmaciens du Québec. Maestro, votre nouveau portail de formation continue. 14 septembre 2017. [en ligne] https://www.opq.org/CMS/Media/2799_38_fr-CA_0_L_Express_14_09_2017.html (site visité le 22 janvier 2018).
71. Ordre des pharmaciens du Québec. Bilan comparatif des médicaments - Recueil de politiques et procédures. [en ligne] https://www.opq.org/fr-CA/toutes-les-nouvelles/2017-03-27-bcm/ (site visité le 12 janvier 2018).
72. Ordre des pharmaciens du Québec. Ordonnances faites par un médecin. Nouveau règlement en vigueur le 22 octobre. [en ligne] https://www.opq.org/CMS/Media/2378_38_fr-CA_0_interaction_express_21_10_2015_AMM_ord_med.htm (site visité le 12 janvier 2017).
73. Collège des médecins du Québec. Règlement sur les normes relatives aux ordonnances faites par un médecin. [en ligne] http://www.cmq.org/publications-pdf/p-6-2012-01-01-fr-reglementnormes-relatives-aux-ordonnances-faites-parun-medecin.pdf?t=1445368404478 (site visité le 12 janvier 2018).
74. Ordre des pharmaciens du Québec. Aide médicale à mourir. [en ligne] https://www.opq.org/fr-CA/pharmaciens/ma-pratique/aide-medicalea-mourir/ (site visité le 22 janvier 2018).
75. Ordre des pharmaciens du Québec. Vols en pharmacie. Rappel des mesures de sécurité à mettre en place. [en ligne] https://www.opq.org/CMS/Media/2546_38_fr-CA_0_interaction_express_13_07_2016_Vols_pharmacies.htm (site visité le 12 janvier 2017).
76. Ordre des pharmaciens du Québec. Cadre de collaboration de première ligne à l’intention des pharmaciens et des physiothérapeutes. [en ligne] https://www.opq.org/doc/media/2760_38_frca_0_oppq_physios_pharmaciens_feuillet.pdf (site visité le 12 janvier 2018).
77. Ordre des pharmaciens du Québec. Formulaire de communication physiothérapeute-pharmacien. [en ligne] https://www.opq.org/doc/media/2761_38_fr-ca_0_oppq_physios_pharmaciens_formulaire.pdf (site visité le 12 janvier 2018).
78. Ordre des pharmaciens du Québec. Aide-mémoire sur la confidentialité. [en ligne] https://www.opq.org/doc/media/2208_38_fr-ca_0_aide_memoire_confidentialite_final.pdf (site visité le 12 janvier 2018).
79. Ordre des pharmaciens du Québec. Plan d’effectifs : des outils pour vous aider. [en ligne] https://www.opq.org/doc/media/2360_38_fr-ca_0_plan_effectifs_outils_pratiques_vf.pdf (site visité le 12 janvier 2018).
80. Ordre des pharmaciens du Québec. Conseil d’administration. [En ligne] https://www.opq.org/fr-CA/l-ordre/structure/conseil-d-administration/ (site visité le 22 janvier 2018).
81. Association des pharmaciens des établissements de santé du Québec. Rapport d’activités 2016. [en ligne] https://www.A.P.E.S.quebec.org/sites/default/files/publications/rapports_dactivite/2016_rapport_activite.pdf (site visité le 12 janvier 2018).
82. Registre des lobbyistes Québec. Consultation du registre. [en ligne] https://www.lobby.gouv.qc.ca/servicespublic/consultation/ConsultationCitoyen.aspx?id=0 (site visité le 22 janvier 2018).
83. Association des pharmaciens des établissements de santé du Québec. Blogue de l’Association. [en ligne] https://www.facebook.com/PharmaciensEtablissements (site visité le 22 janvier 2018).
84. Association des pharmaciens des établissements de santé du Québec. Blogue de l’Association. [en ligne] et @pharmacienA.P.E.S. (site visité le 22 janvier 2018).
85. Association québécoise des pharmaciens propriétaires. Blogue de l’association. [en ligne] https://www.facebook.com/groups/groupeAQPP/
86. Association québécoise des pharmaciens propriétaires. Blogue de l’association. [en ligne] @ VotrePharmacien (site visité le 22 janvier 2018).
87. Université de Montréal, Faculté de pharmacie. Blogue de la Faculté. [en ligne] https://www.facebook.com/facpharmudem/ (site visité le 22 janvier 2018).
88. Université de Laval, Faculté de pharmacie. Blogue de la Faculté. [en ligne] https://www.facebook.com/FacPHA.UL/ (site visité le 22 janvier 2018).
89. Institut national d’excellence en santé et en services sociaux. Blogue de l’Institut. [en ligne] https://www.facebook.com/INESSSQUEBEC/ (site visité le 22 janvier 2018).
90. Bernard O. Le pharmachien. Blogue. [en ligne] https://www.facebook.com/LePharmachien/ (site visité le 22 janvier 2018).
91. Barrette G. Ministre de la santé. Blogue. [en ligne] @drgbarette (site visité le 22 janvier 2018).
92. Ordre des pharmaciens du Québec. Blogue. [en ligne] https://www.facebook.com/OrdredespharmaciensduQuebec/ (site visité le 22 janvier 2018).
93. Association des pharmaciens des établissements de santé du Québec. Pharmactuel. Blogue. [en ligne] @pharmactuel (site visité le 22 janvier 2018).
94. Pharmaciens et pharmaciennes du Québec. Blogue. [en ligne] https://www.facebook.com/groups/PharmQc/ (site visité le 22 janvier 2018).
95. Chagnon A. Blogue. [en ligne] @Alexandr Chagnon (site visité le 22 janvier 2018).
96. Morin B. Blogue. [en ligne] @morinb (site visité le 22 janvier 2018).
97. Mayer C. Blogue. [en ligne] @Lean_pharma (site visité le 22 janvier 2018).
98. Lebel D. Blogue. [en ligne] @Hamstav (site visité le 22 janvier 2018).
99. Roy D. Blogue. [en ligne] @denismroy (site visité le 22 janvier 2018).
100. Ferreira E. Blogue. [en ligne] @EmaFer28 (site visité le 22 janvier 2018).
101. Bussières JF. Blogue. [en ligne] @bussiej (site visité le 22 janvier 2018).
102. Thibault M. Blogue. [en ligne] @Maxthibault (site visité le 22 janvier 2018).
103. Gervais PM. Blogue. [en ligne] @pmgervaispharma (site visité le 22 janvier 2018).
104. Bolduc B. Blogue. [en ligne] @bertrand_bolduc (site visité le 22 janvier 2018).
105. Québec Pharmacie. Blogue. [en ligne] @QuebecPharmacie (site visité le 22 janvier 2018).
106. Question pour un pharmacien. Blogue. [en ligne] https://app.questionpourunpharmacien.com/ (site visité le 22 janvier 2018).
107. Régie de l’assurance-maladie du Québec. [en ligne] @RAMQuebec (site visité le 22 janvier 2018).
108. International Pharmaceutical Federation. FIP Member Organizations. [en ligne] http://www.fip.org/?page=membership_organizations (site visité le 22 janvier 2018).
109. International Pharmaceutical Federation. Pharmacy at a glance 2015–2017. [en ligne] https://fip.org/files/fip/publications/2017-09-Pharmacy_at_a_Glance-2015-2017.pdf (site visité le 22 janvier 2018).
110. International Pharmaceutical Federation. Research, development and evaluations strategies for pharmaceutical education and the workforce : a global report. 2017. [en ligne] http://www.fip.org/files/fip/2017-09-Research-development-evaluationstrategies-pharmaceutical-education-workforce.pdf (site visité le 22 janvier 2018).
111. International Pharmaceutical Federation. Future medicines and more: Reports from PSWC in the new IPL. 2017. [en ligne] http://www.fip.org/www/index.php?page=news_publications&news=newsitem&newsitem=249 (site visité le 22 janvier 2018).
112. International Pharmaceutical Federation. Transforming pharmacy and pharmaceutical sciences education in the context of workforce development. [en ligne] http://fip.org/files/fip/publications/FIPEd_Nanjing_Report_2017_11.10.17.pdf (site visité le 22 janvier 2018).
113. International Pharmaceutical Federation. Technicians and pharmacy support workforce cadres working with pharmacists. An introductory global descriptive study 2017. [en ligne] http://www.fip.org/files/fip/publications/2017-02-Technicians-Pharmacy-Support-Worforce-Cadres.pdf (site visité le 22 janvier 2018).
114. International Pharmaceutical Federation. Medicines information. Strategic development 2017. [en ligne] http://fip.org/files/fip/publications/2017-01-Medicines-information-strategicdevelopment.pdf (site visité le 22 janvier 2018).
115. International Pharmaceutical Federation. FIP Statement of policy. Control of antimicrobial resistance (AMR). [en ligne] http://www.fip.org/www/uploads/database_file.php?id=386&table_id (site visité le 22 janvier 2018).
116. International Pharmaceutical Federation. Guidelines for endorsing the consensus framework for ethical collaboration between patients’ organizations, healthcare professionals and the pharmaceutical industry. [en ligne] https://www.ifpma.org/wp-content/uploads/2014/01/Consensus-Framework-FINAL.pdf (site visité le 22 janvier 2018).
117. International Pharmaceutical Federation. Déclaration de politique de la FIP. Les pratiques pharmaceutiques durables pour l’environnement : la pharmacie écoresponsable. [en ligne] http://www.fip.org/www/uploads/database_file.php?id=377&table_id= (site visité le 22 janvier 2018).
118. Organisation mondiale de la santé. FIP-WHO technical guidelines: points to consider in the provision by health-care professionals of children specific preparations that are not available as authorized products. [en ligne] http://apps.who.int/medicinedocs/fr/m/abstract/Js22399en/ (site visité le 22 janvier 2018).
119. International Pharmaceutical Federation. Revised FIP Basel Statements on the future of hospital pharmacy. [en ligne] http://www.fip.org/files/fip/FIP_BASEL_STATEMENTS_ON_THE_FUTURE_OF_HOSPITAL_PHARMACY_2015.pdf (site visité le 22 janvier 2018).
120. International Pharmaceutical Federation. Hospital Pharmacy Section. [en ligne] http://www.fip.org/hospital_pharmacy (site visité le 22 janvier 2018).
121. Frontini R. 40th Anniversary of the EAHP: the past and the future. Eur J Hosp Pharm 2012;19. [en ligne] http://ejhp.bmj.com/content/19/1/4 (site visité le 22 janvier 2018).
122. European Association of Hospital Pharmacists. The European statements of hospital pharmacy. 2014. Eur J Hosp Pharm 2014;21:256–8.
123. Bouwman Y,Fenton-May V, Lebrun P. Practical Pharmaceutics. An international guideline for the preparation, care and use of medicinal products. Springer; 2015. 878 pages.
124. European association of Hospital Pharmacy. EAHP policy and advocacy. [en ligne] http://www.eahp.eu/practice-and-policy/advocacy (site visité le 22 janvier 2018).
125. Pharmine. Country profiles. [en ligne] http://www.pharmine.org/country-profiles/ (site visité le 22 janvier 2018).
126. SYNPREFH. Présentation. [en ligne] http://www.synprefh.org/ (site visité le 22 janvier 2018).
127. SYNPREFH. Hopipharm. Congrès francophone de pharmacie hospitalière. [en ligne] http://www.hopipharm.fr/ (site visité le 22 janvier 2018).
128. Syndicat national des pharmaciens praticiens hospitaliers et praticiens hospitaliers universitaires. Rencontres convergences santé hôpital. [en ligne] http://www.rencontres-csh.com/?ThNum=Th00000335 (site visité le 14 décembre 2014).
129. Société française de pharmacie clinique. Groupes de travail. [en ligne] http://sfpc.eu/fr/groupes-travail.html (site visité le 22 janvier 2018).
130. Société française de pharmacie clinique. Pratiques professionnelles. [en ligne] http://sfpc.eu/fr/pratiques-professionelles.html (site visité le 22 janvier 2018).
131. Société française de pharmacie clinique. Manifestations. [en ligne] http://sfpc.eu/fr/congres.html (site visité le 22 janvier 2018).
132. American Society of Health-System Pharmacists. About ASHP. [en ligne] https://www.ashp.org/About-ASHP (site visité le 22 janvier 2018).
133. American Society of Health-System Pharmacists. Resource centers. [en ligne] https://www.ashp.org/Pharmacy-Practice/Resource-Centers (site visité le 22 janvier 2018).
134. American Society of Health-System Pharmacists. Policy positions and guidelines. [en ligne] https://www.ashp.org/Pharmacy-Practice/Policy-Positions-and-Guidelines (site visité le 22 janvier 2018).
135. American Society of Health-System Pharmacists. Board certification resources. [en ligne] https://www.ashp.org/Professional-Development/Board-Certification-Resources (site visité le 22 janvier 2018).
136. American Society of Health-System Pharmacists. Continuing Education. [en ligne] https://www.ashp.org/Professional-Development/Continuing-Education (site visité le 22 janvier 2018).
137. American Society of Health-System Pharmacists. Store. [en ligne] https://store.ashp.org/default.aspx (site visité le 22 janvier 2018).
138. American Society of Health-System Pharmacists. Meetings and Events. [en ligne] https://www.ashp.org/Meetings-and-Events (site visité le 22 janvier 2018).
139. American Society of Health-System Pharmacists. ASHP’s National Survey. [en ligne] https://www.ashp.org/Pharmacy-Practice/ASHPs-National-Survey (site visité le 22 janvier 2018).
140. American College of Clinical Pharmacy. Index. [en ligne] https://www.accp.com/index.aspx (site visité le 22 janvier 2018).
141. American College of Clinical Pharmacy. Comprehensive medication management in team-based care. 2016. [en ligne] https://www.accp.com/docs/positions/misc/CMM%20Brief.pdf (site visité le 22 janvier 2018).
142. American College of Clinical Pharmacy. Optimizing specialty drug use. ACCP Position Statement. [en ligne] https://www.accp.com/docs/positions/positionStatements/Specialty%20Drug%20Use_Final_3.1.17.pdf (site visité le 22 janvier 2018).
143. Gabay M, Smith JA, Chavez ML, Goldwire M, Walker S, Coon SA et coll. White Paper on Natural Products. Pharmacotherapy 2017;37:e1–e15.
144. American College of Clinical Pharmacy. ACCP Report – October 2017. [en ligne] https://www.accp.com/report/index.aspx?iss=1017&art=2 (site visité le 22 janvier 2018).
145. Assemblée nationale. Projet de loi 10 : Loi modifiant l’organisation et la gouvernance du réseau de la santé et des services sociaux notamment par l’abolition des agences régionales. [en ligne] http://www.assnat.qc.ca/fr/travaux-parlementaires/projets-loi/projet-loi-10-41-1.html (site visité le 22 janvier 2018).
146. Association des pharmaciens des établissements de santé du Québec. Nomination des chefs de départements de pharmacie. 1er janvier 2017. [en ligne] https://www.A.P.E.S.quebec.org/lA.P.E.S./reconnaissance-et-rayonnement/nominationsdes-chefs-de-departements-de-pharmacie (site visité le 22 janvier 2018).
147. Assemblée nationale. Projet de loi 20 : Loi édictant la Loi favorisant l’accès aux services de médecine de famille et de médecine spécialisée et modifiant diverses dispositions législatives en matière de procréation assistée. [en ligne] http://www.assnat.qc.ca/fr/travaux-parlementaires/projets-loi/projet-loi-20-41-1.html (site visité le 22 janvier 2018).
148. Assemblée nationale. Projet de loi 28 : Loi concernant principalement la mise en oeuvre de certaines dispositions du discours sur le budget du 4 juin 2014 et visant le retour à l’équilibre budgétaire en 2015–2016. [en ligne] http://www.assnat.qc.ca/fr/travaux-parlementaires/projets-loi/projetloi-28-41-1.html (site visité le 22 janvier 2018).
149. Assemblée nationale. Projet de loi 81 : Loi visant à réduire le coût de certains médicaments couverts par le régime général d’assurance médicaments en permettant le recours à une procédure d’appel d’offres. [en ligne] http://www.assnat.qc.ca/fr/travaux-parlementaires/projets-loi/projet-loi-81-41-1.html (site visité le 22 janvier 2018).
150. Assemblée nationale. Projet de loi 92 : Loi visant à accroître les pouvoirs de la Régie de l’assurance maladie du Québec, à encadrer les pratiques commerciales en matière de médicaments ainsi qu’à protéger l’accès aux services d’interruption volontaire de grossesse (titre modifié). [en ligne] http://www.assnat.qc.ca/fr/travaux-parlementaires/projets-loi/projet-loi-92-41-1.html (site visité le 22 janvier 2018).
151. Régie de l’assurance maladie du Québec. Infolettre 078. 15 juin 2017. [en ligne] http://www.ramq.gouv.qc.ca/SiteCollectionDocuments/professionnels/infolettres/2017/info078-7.pdf (site visité le 22 janvier 2018).
152. Régie de l’assurance maladie du Québec. Infolettre 106. 14 juillet 2017. [en ligne] http://www.ramq.gouv.qc.ca/SiteCollectionDocuments/professionnels/infolettres/2017/info106-7.pdf (site visité le 22 janvier 2018).
153. Régie de l’assurance maladie du Québec. Infolettre – 15 septembre 2017. [en ligne] http://www.ramq.gouv.qc.ca/fr/regie/salle-presse/actualites/2017/Pages/facture-detaillee-pharmacie.aspx (site visité le 22 janvier 2018).
154. Assemblée nationale. Projet de loi 98 : Loi modifiant diverses lois concernant principalement l’admission aux professions et la gouvernance du système professionnel. [en ligne] http://www.assnat.qc.ca/fr/travaux-parlementaires/projetsloi/projet-loi-98-41-1.html (site visité le 22 janvier 2018).
155. Assemblée nationale. Projet de loi 108 : Loi favorisant la surveillance des contrats des organismes publics et instituant l’Autorité des marchés publics. [en ligne] http://www.assnat.qc.ca/fr/travauxparlementaires/projets-loi/projet-loi-108-41-1.html (site visité le 22 janvier 2018).
156. Assemblée nationale. Projet de loi 130 : Loi modifiant certaines dispositions relatives à l’organisation clinique et à la gestion des établissements de santé et de services sociaux. [en ligne] http://www.assnat.qc.ca/fr/travaux-parlementaires/projets-loi/projetloi-130-41-1.html (site visité le 22 janvier 2018).
157. Ministère de la Santé et des Services sociaux. Observatoire international de la santé et des services sociaux. [en ligne] http://www.msss.gouv.qc.ca/ministere/observatoiresss/index.php?accueil (site visité le 22 janvier 2018).
158. Assemblée nationale. Projet de loi 148 : Loi encadrant l’approvisionnement en médicaments génériques par les pharmaciens propriétaires et modifiant diverses dispositions législatives. [en ligne] http://www.assnat.qc.ca/fr/travauxparlementaires/projets-loi/projet-loi-148-41-1.html (site visité le 22 janvier 2018).
159. Ministère de la Santé et des Services sociaux. Le ministre Gaétan Barette fait le bilan des réalisations de la dernière année à la suite des crédits budgétaires. 27 avril 2016. [en ligne] http://www.msss.gouv.qc.ca/documentation/sallede-presse/ficheCommunique.php?id=1113 (site visité le 22 janvier 2018).
160. Association des gestionnaires des établissements de santé et de services sociaux. 2 ans après la loi 10 : le quotidien des gestionnaires ne s’améliore pas. 23 mai 2017. [en ligne] http://www.newswire.ca/fr/news-releases/2-ansapres-la-loi-10--le-quotidien-des-gestionnairesne-sameliore-pas-623863703.html (site visité le 22 janvier 2018).
161. Lemire-Auclair E. Pourquoi les travailleurs du milieu de la santé deviennent-ils malades? 22 mai 2017. [en ligne] http://www.revuegestion.ca/informer/travailleurs-milieu-de-santedeviennent-malades/ (site visité le 22 janvier 2018).
162. Lemire-Auclair E. La détresse psychologique chez les travailleurs sociaux du réseau de la santé et des services sociaux. Les points d’équilibre. 2017. [en ligne] http://lespointsdequilibre.com/wp-content/uploads/2016/03/Rapport_La-detresse-psychologique-des-TS-du-reseau.pdf (site visité le 22 janvier 2018).
163. Anonyme. « Constat d’échec » pour la réforme Barrette, selon la FIQ. TVA Nouvelles. 29 octobre 2017. [en ligne] http://www.tvanouvelles.ca/2017/10/29/constat-dechec-pour-la-reformebarrette-selon-la-fiq (site visité le 22 janvier 2018).
164. Richard MC, Maltais D, Bourque D, Savard S, Tremblay M. La fusion des établissements de santé et de services sociaux : recension des écrits sur ses enjeux et impacts. Nouvelles pratiques sociales 2007;20:151–64. [en ligne] https://www.erudit.org/fr/revues/nps/2007-v20-n1-nps1978/016982ar/ (site visité le 22 janvier 2018).
165. Association des cadres supérieurs de la santé et des services sociaux. Le MSSS fait appel de la décision de la Cour supérieure. [en ligne] http://www.acssss.qc.ca/decision-de-la-cour-superieure-sur-larequete-de-lagesss/ (site visité le 22 janvier 2018).
166. Association du personnel d’encadrement du réseau de la santé et des services sociaux. Qui Sommes-nous. [en ligne] http://www.aper.qc.ca/5/A-propos/index.html (site visité le 22 janvier 2018).
167. Vaillant L. Où en sommes-nous avec les clauses réseau et la structure de gestion. 12 septembre 2017. [en ligne] https://www.A.P.E.S.quebec.org/blogue/ou-en-sommes-nous-avec-lesclauses-reseau-et-la-structure-de-gestion (site visité le 22 janvier 2018).
168. Association des pharmaciens des établissements de santé du Québec. Structure de gestion : des recommandations communes ont été déposées. 8 juin 2017. [en ligne] https://www.A.P.E.S.quebec.org/blogue/structure-de-gestion-desrecommandations-communes-ont-etedeposees (site visité le 22 janvier 2018).
169. Association des pharmaciens des établissements de santé du Québec. Le département de pharmacie, c’est sous la DSP. 10 janvier 2018. [en ligne] https://www.A.P.E.S.quebec.org/actualite/le-departement-de-pharmacie-cestsous-la-dsp (site visité le 22 janvier 2018).
170. Centre universitaire de santé McGill. Le CUSM 2015. [en ligne] https://cusm.ca/2015/page/qui-d%C3%A9m%C3%A9nage-o%C3%B9-etquand (site visité le 22 janvier 2018).
171. Centre hospitalier universitaire Sainte-Justine. Inauguration. [en ligne] https://www.chusj.org/fr/a-propos/modernisation-grandir-en-sante/Galerie-multimedia/Inauguration (site visité le 22 janvier 2018).
172. Conseil des médecins, dentistes et pharmaciens CHU Sainte-Justine. Aimer. Défendre. Ensemble, protégeons l’avenir du CHU Sainte-Justine. [en ligne] https://www.facebook.com/aimerchusj/ (site visité le 22 janvier 2018).
173. Centre hospitalier de l’Université de Montréal. Nouveau CHUM. [en ligne] http://www.chumontreal.qc.ca/nouveau-chum (site visité le 22 janvier 2018).
174. Hôpital Notre-Dame. CISSS centre-sud-de-l’Ilede-Montréal. [en ligne] https://ciusss-centresudmtl.gouv.qc.ca/nos-installations/centrehospitalier-de-soins-generaux-et-specialiseschsgs/hopital-notre-dame/ (site visité le 22 janvier 2018).
175. Collège des médecins du Québec. Les ordonnances collectives. [en ligne] http://www.cmq.org/publications-pdf/p-1-2017-05-01-frordonnances-collectives.pdf?t=1493722669860 (site visité le 22 janvier 2018).
176. Institut national d’excellence en santé et en services sociaux. Protocoles médicaux et ordonnances nationales. [en ligne] https://www.inesss.qc.ca/activites/protocoles-medicaux-etordonnances-nationales/protocoles-medicauxet-ordonnances-nationales.html (site visité le 22 janvier 2018).
177. Gouvernement du Québec. Projet de loi n°41 : Loi modifiant la Loi sur la pharmacie. [en ligne] http://www.assnat.qc.ca/fr/travaux-parlementaires/projets-loi/projet-loi-41-39-2.html (site visité le 8 mars 2018).
178. Santé Canada. Ligne directrice : bonnes pratiques cliniques : addenda intégré de l’E6(R1) ICH thème E6(R2). [en ligne] http://www.hc-sc.gc.ca/dhp-mps/prodpharma/applic-demande/guide-ld/ich/efficac/e6r2-step4-fra.php (site visité le 22 janvier 2018).
179. Santé Canada. Consultation sur « Drogues destinées aux essais cliniques sur des sujets humains » (GUI-0100 : Document d’orientation – Titre 5 de la partie C du Règlement sur les aliments et drogues) [en ligne] https://www.canada.ca/fr/sante-canada/programmes/consultation-drogues-destinees-essais-cliniques-sujets-humains.html (site visité le 22 janvier 2018).
180. Comité de rédaction du Rapport sur les pharmacies hospitalières canadiennes. Rapport sur les pharmacies hospitalières 2013–2014. [en ligne] http://stage.lillyhospitalsurvey.ca/hpc2/content/rep_2015_tocF.asp (site visité le 8 mars 2018).
181. Comité de rédaction du Rapport sur les pharmacies hospitalières canadiennes. Rapport 2011 2012 sur les pharmacies hospitalières. [en ligne] http://stage.lillyhospitalsurvey.ca/hpc2/content/rep_2012_tocF.asp (site visité le 8 mars 2018).
182. Ordre des pharmaciens du Québec. Préparations magistrales non stériles en pharmacie. Norme 2012.01. [en ligne] https://www.opq.org/doc/media/1088_38_fr-ca_0_norme_2012_01_magistrales_non_steriles.pdf (site visité le 22 janvier 2018).
183. Ordre des pharmaciens du Québec. Préparation de produits stériles non dangereux en pharmacie. Norme 2014.01. [en ligne] https://www.opq.org/doc/media/1827_38_fr-ca_0_norme201401_prod_steriles_non_dang_oct2017.pdf (site visité le 22 janvier 2018).
184. Ordre des pharmaciens du Québec. Préparation de produits stériles dangereux en pharmacie. Norme 2014.02. [en ligne] https://www.opq.org/doc/media/1847_38_fr-ca_0_norme201402_prod_striles_dang_oct2017.pdf (site visité le 22 janvier 2018).
185. Association des pharmaciens des établissements de santé du Québec. Groupe de travail sur les préparations stériles. [en ligne] https://www.A.P.E.S.quebec.org/services-aux-membres/comitesgroupes-de-travail-et-rpe/groupes-de-travail/preparations-steriles (site visité le 22 janvier 2018).
186. Association des pharmaciens des établissements de santé du Québec. Groupe de travail sur les préparations magistrales non stériles. [en ligne] https://www.A.P.E.S.quebec.org/services-auxmembres/comites-groupes-de-travail-et-rpe/groupes-de-travail/preparations-magistrales-nonsteriles (site visité le 22 janvier 2018).
187. Association nationale des organismes de réglementation de la pharmacie. Modèle de normes relatives à la préparation de produits stériles non dangereux en pharmacie. [en ligne] http://napra.ca/fr/general-practice-resources/modele-denormes-relatives-la-preparation-de-produitssteriles-non (site visité le 22 janvier 2018).
188. Association nationale des organismes de réglementation de la pharmacie. Modèle de normes relatives à la préparation de produits stériles dangereux en pharmacie. [en ligne] http://napra.ca/fr/general-practice-resources/modele-denormes-relatives-la-preparation-de-produitssteriles-dangereux (site visité le 22 janvier 2018).
189. Ministère de la Santé et des Services sociaux. Conseils d’administration des établissements de santé de la région de Montréal – Nomination des membres indépendants et des membres représentant les universités affiliées. [en ligne] http://www.msss.gouv.qc.ca/documentation/sallede-presse/ficheCommunique.php?id=1014 (site visité le 22 janvier 2018).
190. Association des pharmaciens des établissements de santé du Québec. Projet de loi 10. Mémoire. 11 novembre 2014. [en ligne] https://www.apesquebec.org/sites/default/files/publications/memoires/20141111-mem-pl10-organisationsss.pdf (site visité le 22 janvier 2018).
191. Ministère de la Santé et des Services sociaux. Direction générale de la planification, de la performance et de la qualité. Fiche (no 20) Accès aux soins et services pharmaceutiques afin de répondre aux besoins de la population sur le territoire - pharmacien accès. Page 25.
192. Ministère de la Santé et des Services sociaux. Guide d’intégration des professionnels en GMF – pharmacien. [en ligne] http://publications.msss.gouv.qc.ca/msss/fichiers/2015/15-920-03W_Fiches_GMF_Pharmacien.pdf (site visité le 22 janvier 2018).
193. Ministère de la Santé et des Services sociaux. Fiche explicative. Programme de financement et de soutien professionnel pour les groupes de médecine de famille. 2016. [en ligne] http://publications.msss.gouv.qc.ca/msss/fichiers/2016/16-920-17W_financement_gmf.pdf (site visité le 22 janvier 2018).
194. Association des pharmaciens des établissements de santé du Québec. Pharmaciens en GMF : les dés sont jetés. 14 octobre 2015. [en ligne] https://www.apesquebec.org/actualite/pharmaciens-en-gmf-les-des-sont-jetes (site visité le 22 janvier 2018).
195. Ministère de la Santé et des Services sociaux. Les systèmes automatisés et robotisés utilisés pour la distribution des médicaments dans les établissements de santé au Québec – Rapport et recommandations du groupe de travail. [en ligne] http://publications.msss.gouv.qc.ca/msss/document-001234/ (site visité le 22 janvier 2018).
196. Scherer H, Bernier E, Rivard J, Yu L, Duchesne-Côté G, Lebel D et coll. Self-administered medications in the postpartum wards: a study on satisfaction and perceptions. J Eval Clin Pract 2017;23:540–7.
197. Petit C, Bergeron M, Lebel D, Bussières JF. Prospective descriptive study of RFID tag detection rates based on various exploratory scenarios aimed at identifying optimal conditions of use. Pharmaceutical Technology in Hospital Pharmacy 2016;1:175–86.
198. Petit C, Bergeron M, Lebel D, Bussières JF. Utilisation de la radio-identification en pharmacie : état des lieux et perspectives. Pharm Hosp Clin 2017;52 :90–9.
199. Dufresne K, Petit C, Lebel D, Bussières JF. Traçabilité des médicaments : état des lieux et perspectives. Pharmactuel 2017;50:155–9.
200. Bernier E, Rivard J, Yu L, Atkinson S, Bussières JF. Compliance of automated dispensing cabinets with guidelines of the Institute for Safe Medication Practices (US) : Comparison between 2010 and 2015. Can J Hosp Pharm 2016;69:425–7.

201. Dubois S, Bernier E, Rivard J, Yu L, Atkinson S, Bussières JF. Utilisation optimale des cabinets automatisés décentralisés: le point sur les risques de détournement des substances désignées. Can J Hosp Pharm 2017;70:120–6.

202. Omnicell Inc. Omnicell accroît son offre de produits au Canada grâce à une entente avec McKesson Canada. [en ligne] http://www.newswire.ca/fr/news-releases/omnicell-accroit-son-offre-deproduits-au-canada-grace-a-une-entente-avecmckesson-canada-621730373.html (site visité le 22 janvier 2018).
203. McKesson Canada. Automation. [en ligne] https://www.mckesson.ca/fr/automation (site visité le 22 janvier 2018).
204. National Institute for Occupational Safety and Health. Hazardous drug exposures in healthcare. [en ligne] https://www.cdc.gov/niosh/topics/hazdrug/default.html (site visité le 22 janvier 2018).
205. National Institute for Occupational Safety and Health. Hazardous drug exposures in healthcare. Recent publications, guidelines, review articles and surveys. [en ligne] https://www.cdc.gov/niosh/topics/hazdrug/resources.html (site visité le 22 janvier 2018).
206. National Institute for Occupational Safety and Health. Hazardous drug exposures in healthcare. Effects of occupational exposure. [en ligne] https://www.cdc.gov/niosh/topics/hazdrug/effects.html (site visité le 22 janvier 2018).
207. National Institute for Occupational Safety and Health. Hazardous drug exposures in healthcare. Environmental sampling, decontamination, protective equipment, closed system transfer devices and work practice. [en ligne] https://www.cdc.gov/niosh/topics/hazdrug/sampling.html (site visité le 22 janvier 2018).
208. National Institute for Occupational Safety and Health. Hazardous drug exposures in healthcare. Occupational monitoring: biological studies. [en ligne] https://www.cdc.gov/niosh/topics/hazdrug/monitoring.html (site visité le 22 janvier 2018).
209. National Institute for Occupational Safety and Health. NIOSH List of antineoplastic and other hazardous drugs in healthcare settings, 2016. [en ligne] https://www.cdc.gov/niosh/topics/antineoplastic/pdf/hazardous-drugs-list_2016-161.pdf (site visité le 22 janvier 2018).
210. United States Pharmacopeia. USP general chapter <800> Hazardous drugs – handling in healthcare settings. [en ligne] http://www.usp.org/compounding/general-chapter-hazardousdrugs-handling-healthcare (site visité le 22 janvier 2018).
211. United States Pharmacopeia. General chapter <800> hazardous drugs – handling in healthcare settings. Notice of intent to revise. [en ligne] http://www.uspnf.com/notices/gc-800-hazardousdrugs-handling-in-healthcare-settings?_ga=2.43943584.486290258.1510701267-1129943630.1508427567 (site visité le 22 janvier 2018).
212. National Institute for Occupational Safety and Health (NIOSH). List of antineoplastic and other hazardous drugs in healthcare settings 2018. [en ligne] https://www.cdc.gov/niosh/review/peer/isi/hazdrug2018-pr.html (site visité le 22 janvier 2018).
213. Kienle PC. The chapter <800> - answer book. American Society of Health-System Pharmacists; 2017. 175 pages.
214. Association paritaire pour la santé et la sécurité du travail du secteur affaires sociales. Risques chimiques – Médicaments dangereux – CHI. [en ligne] http://asstsas.qc.ca/dossier-thematiques/medicaments-dangereux (site visité le 8 mars 2018).
215. Janes A, Tanguay C, Caron N, Bussières JF. Environmental contamination with cyclophosphamide, ifosfamide and methotrexate: a multicenter study of 51 Canadian centers. Can J Hosp Pharm 2015;68:279–89.

216. Poupeau C, Tanguay C, Caron NJ, Bussières JF. Multicenter study of environmental contamination with cyclophosphamide, ifosfamide and methotrexate in 48 Canadian hospitals. J Oncol Pharm Pract 2018;24:9–17.
217. Roland C, Caron N, Bussières JF. Multicenter study of environmental contamination with cyclophosphamide, ifosfamide, and methotrexate in 66 Canadian hospitals: A 2016 follow-up study. J Occup Environ Hyg 2017;14:661–69.

218. Chauchat L, Tanguay C, Caron N, Gagné S, Labrèche F, Bussières JF. Étude multicentrique de surveillance environnementale au Canada – perspective 2017 de 83 établissements. 20ème journées européennes du GERPAC, 4–7 octobre 2017, Presqu’Île de Giens, Hyères, France.
219. Poupeau C, Tanguay C, Plante C, Gagné S, Caron NJ, Bussières JF. Pilot study of biological monitoring of four antineoplastic drugs among Canadian healthcare workers. J Oncol Pharm Pract 2017;23 :323–32.
220. Chauchat L, Therrien R, Dufour A, Gagné S, Caron N, Bussières JF. Étude descriptive de la contamination urinaire de travailleurs exposés au cyclophosphamide, à l’ifosfamide, au méthotrexate et au fluorouracile. 49th Professional Practice Conference – Canadian Society of Hospital Pharmacists – Feb 3–7, 2018, Toronto, ON, Canada.
221. Centre canadien d’hygiène et de sécurité au travail. SIMDUT 2015 – généralités. [en ligne] http://www.cchst.ca/oshanswers/chemicals/whmis_ghs/general.html (site visité le 22 janvier 2018).
222. SIMDUT2015. A propos. [en ligne] http://simdut.org/ (site visité le 12 janvier 2018).
223. Gouvernement du Canada. Guide technique sur les exigences de la Loi sur les produits dangereux (LPD) et du Règlement sur les produits dangereux (RPD) – SIMDUT 2015 Exigences pour les fournisseurs. 22 décembre 2016. [en ligne] https://www.canada.ca/fr/sante-canada/services/santeenvironnement-milieu-travail/rapports-publications/sante-securite-travail/guide-techniqueexigences-loi-produits-dangereux-reglementproduits-dangereux-simdut-2015-exigencesfournisseurs.html (site visité le 22 janvier 2018).
224. Centre intégré universitaire de santé et de services sociaux du-nord-de-l’Ile-de-Montréal. Centre d’information pharmaceutique. [en ligne] https://infocip.com/ (site visité le 22 janvier 2018).
225. CHU Sainte-Justine. Centre IMAGe. Infomédicaments en allaitement et grossesse. [en ligne] https://www.chusj.org/fr/soins-services/P/Pharmacie/Centre-IMAGe (site visité le 22 janvier 2018).
226. Société canadienne des pharmaciens d’hôpitaux. Guidelines. [en ligne] https://cshp.ca/guidelines (site visité le 22 janvier 2018).
227. Montréal International. Intelligence artificielle. [en ligne] http://www.montrealinternational.com/investissements-etrangers/secteurs/intelligenceartificielle/ (site visité le 22 janvier 2018).
228. Institut des algorithmes d’apprentissage de Montréal. Professeurs. [en ligne] https://mila.quebec/ (site visité le 22 janvier 2018).
229. Bouvier M. Intelligence artificielle : quel impact pour les sciences de la santé et la pharmacie? 22 janvier 2018 Congrès de l’AQPP 2017, Montréal 23–24 novembre 2017. [en ligne] http://aqpp.opus3.com/images/2017docs/3-CONF_Intelligence_Bouvier_Vend.9h45.pdf (site visité le 22 janvier 2018).
230. Bergeron M, Lebel D, Bussières JF. Preuve de concept d’un logiciel identifiant les combinaisons de médicaments inhabituelles par analyse statistique. Pharmactuel 2017;50:184–4.
231. HIMSS. About HIMSS. [en ligne] http://www.himss.org/about-himss (site visité le 22 janvier 2018).
232. HIMSS. Electronic medical record adoption model. [en ligne] http://www.himssanalytics.org/emram (site visité le 22 janvier 2018).
233. Dossier santé Québec. État du déploiement du DSQ en date du 27 janvier 2017. [en ligne] http://www.dossierdesante.gouv.qc.ca/fichier/Quebec.pdf (site visité le 22 janvier 2018).
234. Daupin J, Rousseau G, Atkinson S, Lebel D, Bédard P, Bussières JF. Comparison of information available in the medication profile of an electronic health record and the inpatient best possible medication history in a mother child teaching hospital center. J Popul Ther Clin Pharmacol 2016;23:e131–41.
235. Brisson M, Cayer G, Dufour A, Poudrette J, Berbiche D. Évaluation de la fiabilité du Dossier santé Québec et du profil pharmacologique de la pharmacie communautaire comparativement à l’histoire pharmacothérapeutique pour la prescription des médicaments à l’urgence. Pharmactuel 2017;50:210–8.
236. Ministère de la Santé et des Services sociaux. Le ministre Gaétan Barrette annonce que la solution informatique Cristal-Net propriété du réseau de la santé et des services sociaux, sera utilisée partout au Québec pour le Dossier clinique informatisé. [en ligne] http://www.msss.gouv.qc.ca/documentation/salle-de-presse/ficheCommunique.php?id=1059 (site visité le 22 janvier 2018).
237. Ministère de la Santé et des Services sociaux. Répertoire des indicateurs de gestion en santé et services sociaux. 6.01.02. Pourcentage des établissements publics qui ont mis en place le Dossier clinique informatisé (DCI) Cristal-Net dans au moins une installation de mission de centre hospitalier. [en ligne] http://www.msss.gouv.qc.ca/repertoires/indicateurs-gestion/indicateur-000171/?&date=DESC (site visité le 22 janvier 2018).
238. Anonyme. Implantation de systèmes d’information cliniques. 30 novembre 2009. HEC Montréal. [en ligne] http://www.hec.ca/nouvelles/2009/nouv2009072.html (site visité le 22 janvier 2018).
239. Bussières JF. Qu’y a-t-il au programme? Ou plutôt le doute informatique? Pharmactuel 2001;34: 33–4.
240. Système d’information – gestion financière et approvisionnement (SIGFA). Bulletin d’information 2016;1:1.
241. Système d’information – gestion financière et approvisionnement (SIGFA). Bulletin d’information 2017;1 :1–5.
242. Anonyme. Phénix : un système de paye qui bat de l’aile. 4 janvier 2018. Radio-Canada. [en ligne] http://ici.radio-canada.ca/sujet/phenix (site visité le 22 janvier 2018).
243. Tzanetakos G, Ullrich F, Meuller K. Telepharmacy Rules and Statutes: A 50-State Survey. Rural Policy Brief 2017;(2017 4):1–4.
244. Alexander E, Butler CD, Darr A, Jenkins MT, Long RD, Shipman CJ, Stratton TP. ASHP Statement on Telepharmacy. Am J Health Syst Pharm 2017;74:e236–e241.

245. Association des pharmaciens des établissements de santé du Québec. Position de l’association des pharmaciens des établissements de santé du Québec (A.P.E.S.) sur la télépharmacie. [en ligne] https://www.A.P.E.S.quebec.org/sites/default/files/20150928_position_telepharmacie.pdf (site visité le 22 janvier 2018).
246. North West Telepharmacy Solutions. About. [en ligne] http://www.northwesttelepharmacy.ca/ (site visité le 22 janvier 2018).
247. Kidd D. La télépharmacie du CSSSC rayonne dans tout le Québec. CIHO Fm. 6 mai 2014. [en ligne] http://www.cihofm.com/nouvelles/Latelepharmacie-du-CSSSC-rayonne-dans-toutle-Quebec-2014-05-06-20-14 (site visité le 22 janvier 2018).
248. Pharmacie Benoît Picard & Karl Desjardins Inc. Lancement du service de télépharmacie – nouveau service de consultations vidéo en temps réel. 27 octobre 2017. [en ligne] http://www.newswire.ca/fr/news-releases/lancement-du-service-detelepharmacie---nouveau-service-de-consultations-video-en-temps-reel-653593763.html (site visité le 22 janvier 2018).
249. Gerbet T. Des hôpitaux canadiens sous-traitent les analyses radiologiques en Inde. Radio-Canada. 4 mai 2017. [en ligne] http://ici.radiocanada.ca/nouvelle/1031672/teleradiologiecanada-inde-radiologues-delocalisation-hopitaux-telemedecine (site visité le 12 janvier 2017).
250. Niznik JD, He H, Kane-Gill SL. Impact of clinical pharmacist services delivered via telemedicine in the outpatient or ambulatory care setting: A systematic review. Res Social Adm Pharm 2017 pii: S1551-741130236-X.

251. Perdew C, Erickson K, Litke J. Innovative models for providing clinical pharmacy services to remote locations using clinical video telehealth. Am J Health Syst Pharm 2017;74:1093–8.

252. Kane-Gill SL, Niznik JD, Kellum JA, Culley CM, Boyce RD, Marcum ZA, He H, Perera S, Handler SM. Use of Telemedicine to Enhance Pharmacist Services in the Nursing Facility. Consult Pharm 2017;32:93–8.


253. National Association of Boards of Pharmacy. About us. [en ligne] https://www.safe.pharmacy/ (site visité le 22 janvier 2018).
254. National Association of Boards of Pharmacy. Buying safely. [en ligne] https://www.safe.pharmacy/buying-safely/#CanadianPharmacies (site visité le 22 janvier 2018).
255. Ramsey L. We just got another hint that Amazon could be getting into prescription drug business. Business Insider 2017; 26 octobre. [en ligne] http://www.businessinsider.com/amazon-cvswalgreens-stock-price-wholesale-pharmacylicenses-2017-10 (site visité le 22 janvier 2018).
256. Farr C. Amazon won’t use its pharmacy licences to sell drugs (for now) records show. Advisory Board 2017; 15 novembre. [en ligne] https://www.advisory.com/daily-briefing/2017/11/15/amazon-licenses (site visité le 22 janvier 2018).
257. Vandendriessche M. Médicaments à domicile : l’Ordre des pharmaciens s’en prend aux offres de livraison. Le moniteur des pharmaciens 2017; 7 juillet. [en ligne] http://www.lemoniteurdespharmacies.fr/actu/actualites/actus-socioprofessionnelles/170707-medicaments-a-domicilel-ordre-s-en-prend-aux-offres-de-livraison.html (site visité le 22 janvier 2018).
258. Gouvernement du Canada. L’Opération Pangea met en lumière les dangers de l’achat de produits de santé en ligne. [en ligne] http://canadiensensante.gc.ca/recall-alert-rappel-avis/hc-sc/2017/64580a-fra.php (site visité le 22 janvier 2018).
259. Duong MT, Yu WT, Elchebly C, Héraut MK, Thibault M, Lévy A, et al. Using Oculometry as a Data Capture Tool for a Simulated Drug Order Validation by Pharmacists. 2017 Canadian Pharmacy Education and Research Conference, 3–5 juin 2017, Québec, Qc, Canada.
260. Porteils C, Thibault M, Lebel D, Bussières JF, Lévy A. The Impact of Phone Interruptions on the Quality of Simulated Medication Order Validations Using Eye Tracking: A Pilot Project Royal College of physicians and surgeons – Simulation Summit, 1–2 novembre 2017, Montréal, Québec, Canada.
261. Goulois S, Porteils C, Thibault M, Lebel D, Bussières JF. Évaluation de l’oculométrie comme outil de rétroaction en validation pharmaceutique : étude pilote. 49th Professional Practice Conference – Canadian Society of Hospital Pharmacists – Feb 3–7, 2018, Toronto, ON, Canada.
262. Institut canadien d’information sur la santé. Tendances des dépenses nationales de santé. [en ligne] https://www.cihi.ca/fr/tendances-desdepenses-nationales-de-sante (site visité le 22 janvier 2018).
263. Institut canadien d’information sur la santé. Dépenses en médicaments prescrits au Canada. [en ligne] https://www.cihi.ca/fr/depenses-enmedicaments-prescrits-au-canada (site visité le 22 janvier 2018).
264. Conseil d’examen du prix des médicaments brevetés. Rapport annuel 2016. [en ligne] http://www.pmprb-cepmb.gc.ca/view.asp?ccid=1334&lang=fr (site visité le 22 janvier 2018).
265. Roy J. L’assurance-médicaments est inéquitable pour plusieurs québécois. Journal de Québec. 1er mai 2017. [en ligne] http://www.journaldequebec.com/2017/05/01/lassurance-medicaments-est-inequitable-pour-plusieurs-quebecois (site visité le 12 janvier 2018).
266. Gagnon MA, Charbonneau M, Morgan S, Vadeboncoeur A. Le régime public-privé d’assurance médicaments du Québec : un modèle obsolète? IRIS 8 décembre 2017. [en ligne] http://irisrecherche.qc.ca/publications/assurancemedicaments (site visité le 12 janvier 2018).
267. Société canadienne des pharmaciens d’hôpitaux. Régime national d’assurance médicaments : déclaration de principes. [en ligne] https://cshp.ca/sites/default/files/files/publications/Official%20Publications/Position%20Statements/R%C3%A9gime%20national%20d'assurance%20m%C3%A9dicaments_D%C3%A9claration%20de%20principes.pdf (site visité le 12 janvier 2018).
268. Cirano. Baromètre CIRANO 2017 sur la perception des risques au Québec. [en ligne] https://barometre.cirano.qc.ca/pdf/2017_resume_ex.pdf (site visité le 12 janvier 2018).
269. Anonyme. Les Canadiens paient trop cher leurs médicaments. 12 juin 2017. [en ligne] http://www.tvanouvelles.ca/2017/06/12/les-canadiens-paient-trop-cher-leurs-medicaments (site visité le 22 janvier 2018).
270. Le conseil de la fédération des premiers ministres des provinces et territoires. Portée du processus de l’Alliance pancanadienne pharmaceutique 2014. [en ligne] http://www.pmprovincesterritoires.ca/wp-content/uploads/2014/02/scope_of_pcpa_process_fr_updated_dec_2014.pdf (site visité le 22 janvier 2018).
271. PDCI Market Access. The pan-Canadian Pharmaceutical Alliance (pCPA): negotiations status update. [en ligne] http://www.pdci.ca/the-pancanadian-pharmaceutical-alliance-pcpanegotiations-status-update-13/ (site visité le 22 janvier 2018).
272. Le conseil de la fédération des premiers ministres des provinces et territoires. Alliance pancanadienne pharmaceutique. [en ligne] http://www.pmprovincesterritoires.ca/alliance-pancanadienne-pharmaceutique-app/ (site visité le 22 janvier 2018).
273. Gouvernement du Québec. Loi sur les contrats des organismes publics. [en ligne] http://legisquebec.gouv.qc.ca/fr/showdoc/cs/C-65.1 (site visité le 8 mars 2018).
274. Association canadienne du médicament générique. L’Alliance pancanadienne pharmaceutique : l’approche à privilégier pour faire diminuer le coût des médicaments génériques. [en ligne] http://www.assnat.qc.ca/Media/Process.aspx?MediaId=ANQ.Vigie.Bll.DocumentGenerique_111787&process=Default&token=ZyMoxNwUn8ikQ+TRKYwPCjWrKwg+vIv9rjij7p3xLGTZDmLVSmJLoqe/vG7/YWzz (site visité le 22 janvier 2018).
275. Ministère de la Santé et des Services sociaux. Médicaments génériques - Entente de principe qui procurera plus de 1,5 G$ d’économies sur 5 ans. 16 juillet 2017. [en ligne] http://www.msss.gouv.qc.ca/documentation/salle-de-presse/ficheCommunique.php?id=1371 (site visité le 22 janvier 2018).
276. Union des consommateurs. Appuis à un régime public universel d’assurance médicaments au Québec. Septembre 2017. [en ligne] http://uniondesconsommateurs.ca/wp-content/uploads/2016/09/20170905-UC-AssMed-appuis.pdf (site visité le 22 janvier 2018).
277. Gagnon MA, Hébert G. Argumentaire économique pour un régime universel d’assurancemédicaments. Coûts et bénéfices d’une couverture publique pour tous. [en ligne] http://www.cssante.com/sites/www.cssante.com/files/mag_argumentaire_assurance_medicaments.pdf (site visité le 22 janvier 2018).
278. St-Arnaud P. Assurance-médicaments : le Québec n’est pas un modèle à suivre. 12 octobre 2017. La presse. [en ligne] http://www.lapresse.ca/actualites/sante/201710/12/01-5139834-assurance-medicaments-le-quebec-nest-pasun-modele-a-suivre.php (site visité le 22 janvier 2018).
279. Morgan SG, Gagnon MA, Charbonneau M, Vadeboncoeur A. Evaluating the effects of Quebec’s private-public drug insurance system. CMAJ 2017;189:E1259–63.
280. Alliance pancanadienne pharmaceutique. Déclaration commune de l’Alliance pancanadienne pharmaceutique et de l’Association canadienne du médicament générique. [en ligne] https://www.newswire.ca/fr/news-releases/declarationcommune-de-lalliance-pancanadienne-pharmaceutique-et-de-lassociation-canadienne-dumedicament-generique-671650984.html (site visité le 9 mars 2018).
281. Ministère de la Santé et des Services sociaux. Rapport annuel de gestion du ministère de la Santé et des Services sociaux 2016–2017. [en ligne] http://publications.msss.gouv.qc.ca/msss/fichiers/2017/17-102-01W.pdf (site visité le 22 janvier 2018).
282. Ministère de la Santé et des Services sociaux. Abolition des frais accessoires. [en ligne] http://www.msss.gouv.qc.ca/professionnels/soins-etservices/frais-accessoires/ (site visité le 22 janvier 2018).
283. Ministère de la Santé et des Services sociaux. Directives du ministère de la Santé et des Services sociaux pour le remboursement du matériel et des produits pharmaceutiques consommés par les professionnels de la santé lors de la dispensation de services assurés. [en ligne] http://www.msss.gouv.qc.ca/professionnels/documents/frais-accessoires/17-FI-00078-directiveremboursement_2017-02-07.pdf (site visité le 22 janvier 2018).
284. Ministère de la Santé et des Services sociaux. Frais accessoires. [en ligne] http://www.msss.gouv.qc.ca/professionnels/soins-et-services/frais-accessoires/questions-et-reponses/ (site visité le 22 janvier 2018).
285. Ministère de la Santé et des Services sociaux. Matériel et produits pour les cabinets dans le cadre de l’abolition des frais facturés aux personnes assurées. 26 janvier 2017. [en ligne] http://www.msss.gouv.qc.ca/professionnels/documents/fraisaccessoires/liste-materiel-frais-accessoires_26-01-2017_13h30.pdf (site visité le 22 janvier 2018).
286. Vérificateur général du Québec. Rapport du Vérificateur général du Québec à l’Assemblée nationale pour l’année 2014–2015. Médicaments et services pharmaceutiques. [en ligne] http://www.vgq.gouv.qc.ca/fr/fr_publications/fr_rapport-annuel/fr_2014-2015-VOR-Printemps/fr_Rapport2014-2015-VOR-Chap06.pdf (site visité le 14 décembre 2017).
287. Association des pharmaciens des établissements de santé du Québec. Le rôle et la place du pharmacien en établissement de santé : recommandations selon l’axe 1 (soins pharmaceutiques). 2016. Version en consultation. 64 pages.
288. Institut national d’excellence en santé et services sociaux. Évaluation de médicaments en attente d’un avis de conformité. [en ligne] https://www.inesss.qc.ca/activites/evaluation-des-medicaments/processus-et-criteres-devaluation/evaluationde-medicaments-en-attente-dun-avis-deconformite.html (site visité le 22 janvier 2018).
289. Ministère de la Santé et des Services sociaux. Circulaire 2016-030. Responsabilités des établissements au regard du traitement des demandes de fournir un médicament pour des motifs de nécessité médicale particulière. [en ligne] http://msssa4.msss.gouv.qc.ca/fr/document/d26ngest.nsf/6bf0324580595c9c8525656b0015cbc3/b2e6e3551c45526f85257ff600491cdb/$FILE/2016-030_Circulaire%20(2016-07-20).pdf (site visité le 22 janvier 2018).
290. Corny J, Pelletier E, Gaudreault P, Bussières JF. Évolution de la composition et des fonctions du comité de pharmacologie au sein d’un établissement de santé québécois. Pharmactuel 2015; 48:213–8.
291. Corny J, Pelletier E, Lebel D, Bussières JF. Retrospective analysis of emerging drugs use in a mother-child university hospital in Quebec and perspectives to ensure safe and optimal uses of these drugs. J Popul Ther Clin Pharmacol 2017;24:e56–e64.
292. Corny J, Cotteret C, Pelletier É, Ovetchkine P, Bussières JF. Program to manage new and expensive drugs in pediatrics: profile of a new drug policy and a 12-month descriptive study. Can J Hosp Pharm 2017;70:358–67.

293. Programme de gestion thérapeutique des cinq CHU. PGTM. [en ligne] https://pgtm.qc.ca/ (site visité le 22 janvier 2018).
294. Rousseau A, Rinaldi F, Dubois S, Lebel D, Bussières JF. Pénuries de médicaments : 10 ans de recul au Canada. Pharmactuel 2016;49:122–7.
295. Ministère de la Santé et des Services sociaux. Direction générale de cancérologie. Recommandations sur le rôle du pharmacien en oncologie dans les établissements de santé. [en ligne] https://www.A.P.E.S.quebec.org/sites/default/files/publications/Ouvrages%20specialises/2016-rolepharmonco.pdf (site visité le 22 janvier 2018).
296. Ministère de la Santé et des Services sociaux. Guide de sélection et d’élaboration des indicateurs aux fins de l’évaluation de la performance du système public de santé et de services sociaux. [en ligne] http://www.msss.gouv.qc.ca/professionnels/documents/mesure-et-analysede-la-performance/Guide_de_selection_et_delaboration_des_indicateurs.pdf (site visité le 22 janvier 2018).
297. Lagacé D, Landry S, Grill E. Salles de pilotage. Un nouveau mode de gestion de la performance. Gestion 2016;41:90–3. [en ligne] http://www.hec.ca/ecole-des-dirigeants/formations/seminaires/fichiers/Salle-de-pilotage-TK.pdf (site visité le 22 janvier 2018).
298. Smith S, Lagacé D, Landry S. Salle de pilotage: conception d’une salle de pilotage tactique comme pilier de votre performance de direction. Mai 2016. [en ligne] http://cvpac-sante.com/documents/57293/81626/A3+DLagace+SSmith++Conception+d%27une+salle+de+pilotage+tactique+comme+pilier+de+votre+performance+de+direction.pdf/604fa6c9-790b-4149-9a5e-c944baaa1400?version=1.0 (site visité le 22 janvier 2018).
299. Dubois S, Lebel D, Bussières JF. Mesure de la charge de travail en pharmacie hospitalière : analyse descriptive des données de 2004 à 2013 d’un établissement de santé québécois. Can J Hosp Pharm 2016;69:483–92.
300. Dubois S, Lebel D, Bussières JF. Performance indicators in hospital pharmacy: experience of a teaching hospital with a documentation tool. 22th Congress, European Association of Hospital Pharmacists, March 22–24th, 2017, Cannes, France – EJHP 2017;24 (suppl. 1):A168.
301. Dubois S, Bussières JF. Mesure de la charge de travail des professionnels de la santé : implications pour les pharmaciens hospitaliers. Hopipharm, 10–12 mai 2017, Nancy, France.
302. Association des pharmaciens des établissements de santé du Québec. Des indicateurs … pour quoi faire ? 8 mars 2017. [en ligne] https://www.apesquebec.org/actualite/des-indicateurspour-quoi-faire (site visité le 22 janvier 2018).
303. Association des pharmaciens des établissements de santé du Québec. Pour une approche éthique. [en ligne] https://www.A.P.E.S.quebec.org/formation-continue/activites-dautoapprentissage/pour-une-approche-ethique (site visité le 22 janvier 2018).
304. International Pharmaceutical Federation. Reporting medicines shortages. Models and tactical options. 2017. [en ligne] http://www.fip.org/files/fip/publications/Reporting-Medicines-Shortages-Models-Tactical-Options.pdf (site visité le 22 janvier 2018).
305. Gouvernement du Canada. Guide pour la déclaration de pénuries et de cessations de vente de drogues. 14 mars 2017. [en ligne] https://www.canada.ca/fr/sante-publique/services/publications/medicaments-et-produits-sante/declarationpenuries-cessations-vente-drogues.html (site visité le 22 janvier 2018).
306. Burgmann T. La divulgation des pénuries de médicaments devient obligatoire au Canada. La Presse. 10 février 2015. [en ligne] http://www.lapresse.ca/actualites/sante/201502/10/01-4842969-la-divulgation-des-penuries-demedicaments-devient-obligatoire-au-canada.php (site visité le 22 janvier 2018).
307. Gouvernement du Canada. Règlement modifiant le Règlement sur les aliments et drogues (pénuries de drogues et cessation de la vente de drogues). [en ligne] http://www.gazette.gc.ca/rp-pr/p2/2016/2016-06-29/html/sor-dors139-fra.html (site visité le 22 janvier 2018).
308. Gouvernement du Canada. Pénuries de drogues au Canada. [en ligne] https://www.canada.ca/fr/sante-canada/services/medicaments-produitssante/medicaments/penuries-medicaments.html (site visité le 22 janvier 2018).
309. Gouvernement du Canada. Rôles et responsabilités en matière de pénuries de drogues. [en ligne] https://www.canada.ca/fr/sante-canada/services/medicaments-produits-sante/medicaments/penuries-medicaments/roles-responsabilitesmatiere-penuries-medicaments.html (site visité le 22 janvier 2018).
310. Gouvernement du Canada. Inspection des médicaments et des produits de santé. Numéro de référence 501637. [en ligne] http://www.healthycanadians.gc.ca/apps/gmp-bpf/fullReportCardfr.html?lang=fr&insNumber=68767 (site visité le 22 janvier 2018).
311. Gouvernement du Canada. Inspection des médicaments et des produits de santé. [en ligne] http://www.healthycanadians.gc.ca/apps/gmpbpf/index-fr.html (site visité le 22 janvier 2018).
312. The Canadian Press. Health Canada warns of shortage of drug used in critical care, chemo, other conditions. 19 juin 2017. [en ligne] http://www.cbc.ca/news/health/injectable-sodiumbicarbonate-shortage-1.4167252 (site visité le 22 janvier 2018).
313. Milne V, Tepper J, Buchanan F. Drug shortages “the new normal”, and hard to fix. Healthy debate 13 juillet 2017. [en ligne] http://healthydebate.ca/2017/07/topic/drug-shortages-new-normalhard-fix (site visité le 22 janvier 2018).
314. Fidelman C. Quebec pharmacy shelves running out of crucial heart medication. The Montreal Gazette. 28 novembre 2017. [en ligne] http://montrealgazette.com/news/quebec-pharmacyshelves-running-out-of-crucial-heart-medication (site visité le 22 janvier 2018).
315. Latreille C. L’ouragan Maria a handicapé l’industrie pharmaceutique portoricaine. Radio-Canada. 9 octobre 2017. [en ligne] http://ici.radio-canada.ca/nouvelle/1060395/ouragan-maria-relanceindustrie-pharmaceutique-porto-rico (site visité le 22 janvier 2018).
316. Desplances AC. Pénurie d’un médicament pour lutter contre le cancer. TVA Nouvelles. 5 janvier 2018. [en ligne] http://www.tvanouvelles.ca/2018/01/05/penurie-dun-medicament-pour-luttercontre-le-cancer-1 (site visité le 22 janvier 2018).
317. Videau M, Lebel D, Bussières JF. Pénuries de médicaments au Canada en 2016–2017. Communication affichée. Association des facultés de pharmacie du Canada. 2017, juin, Ottawa, ON, Canada.
318. Dubois S, Bussières JF. Pénuries de médicaments au Canada en 2016: une problématique toujours d’actualité. Professional Practice Conference – Canadian Society of Hospital Pharmacy, Feb 4–8th, 2017 -Toronto, On, Canada.
319. Fontaine M. MSSS. Lettre transmise aux présidents-directeurs généraux des centres intégrés de santé et des centres intégrés universitaires de santé et de services sociaux. 20 novembre 2017. 3 pages.
320. National Association of Pharmacy Regulatory Authorities. National Statistics. [en ligne] http://napra.ca/national-statistics (site visité le 22 janvier 2018).
321. Ordre des pharmaciens du Québec. Standards de pratique du personnel technique et du personnel de soutien technique en pharmacie. [en ligne] https://www.opq.org/doc/media/1822_38_fr-ca_0_standards_atp_final_maj_18_fev_2014.pdf (site visité le 27 décembre 2017).
322. Ordre des pharmaciens du Québec. Profil de compétences. Personnel de soutien technique. [en ligne] https://www.opq.org/doc/media/1820_38_fr-ca_0_dm_1163_profil_competences_pst_final.pdf (site visité le 27 décembre 2017).
323. Ordre des pharmaciens du Québec. Profil de compétences. Personnel technique. [en ligne] https://www.opq.org/doc/media/1821_38_frca_0_profil_competences_pt_vf.pdf (site visité le 27 décembre 2017).
324. CÉGEP Gérald-Godin, Collège Rosemont, John Abbott College, CÉGEP Marie-Victorin. Projet d’attestation d’études collégiales de technologue en pharmacie (bilingue). Présentation faite aux chefs de départements pour obtenir leur soutien à la mise en place du programme. 2017.
325. Association des pharmaciens des établissements de santé du Québec La pénurie des pharmaciens recule, mais trop lentement. [en ligne] https://www.A.P.E.S.quebec.org/actualite/la-penurie-de-pharmaciens-recule-mais-troplentement (site visité le 22 janvier 2018).
326. Association des pharmaciens des établissements de santé du Québec. Pénurie de pharmaciens en établissement de santé. [en ligne] https://www.apesquebec.org/lapes/propos/penurie-depharmaciens-en-etablissement-de-sante (site visité le 13 février 2018).
327. Saseen JJ, Ripley TL, Bondi D, Burke JM, Cohen LJ, McBane S et coll. ACCP Clinical Pharmacist Competencies. Pharmacotherapy 2017;37:630–6.

328. American College of Clinical Pharmacy. Scope of practice for clinical pharmacists. 2016. [en ligne] https://www.accp.com/docs/positions/misc/scopeofpractice.pdf (site visité le 22 janvier 2018).
329. American College of Clinical Pharmacy, Sorensen TD, Shapiro NL, Benedict N, Edwards KL, Chan A, Covey D et coll. Recommendations for aligning PGY2 pharmacy residency training and pharmacy specialist board certification. Pharmacotherapy 2016;36:e34–9.

330. American College of Clinical Pharmacy, McBane SE, Dopp AL, Abe A, Benavides S, Chester EA, Dixon DL et coll. Collaborative drug therapy management and comprehensive medication management-2015. Pharmacotherapy 2015; 35:e39–50.
331. Deal EN, Stranges PM, Maxwell WD, Bacci J, Ashjian EJ, DeRemer DL et coll, American College of Clinical Pharmacy. The importance of research and scholarly activity in pharmacy training. Pharmacotherapy 2016;36:e200–5.

332. Mueller EW, Bishop JR, Kanaan AO, Kiser TH, Phan H, Yang KY. Research fellowship programs as a pathway for training independent clinical pharmacy scientists. Pharmacotherapy 2015; 35:e13–9.

333. American College of Clinical Pharmacy. Standards of practice for clinical pharmacists. [en ligne] http://www.accp.com/docs/positions/guidelines/standardsofpractice.pdf (site visité le 22 janvier 2018).
334. Ordre des pharmaciens du Québec. Les pharmaciens en établissement de santé: une expertise de pointe. [en ligne] http://www.opq.org/fr-CA/grand-public/le-pharmacien/pharmacien-en-etablissements-de-sante/ (site visité le 22 janvier 2018).
335. American College of Clinical Pharmacy. About clinical pharmacists. [en ligne] http://www.accp.com/about/clinicalpharmacists.aspx (site visité le 22 janvier 2018).
336. American College of Clinical Pharmacy. Clinical pharmacy defined. [en ligne] http://www.accp.com/about/clinicalPharmacyDefined.aspx (site visité le 22 janvier 2018).
337. Board of Pharmacy Specialties. Annual report 2016. [en ligne] http://board-of-pharmacy-specialties.dcatalog.com/v/2016-Annual-Report/#page=22 (site visité le 21 février 2018).
338. Ordre des pharmaciens du Québec. Mémoire relative au projet de loi no 10. [en ligne] http://www.opq.org/cms/Media/2015_38_fr-CA_0_Memoire_OPQ_Projet_loi_10.pdf (site visité le 26 janvier 2018).
339. Unité de recherche en pratique pharmaceutique. Impact Pharmacie. [en ligne] http://impactpharmacie.org (site visité le 22 janvier 2018).
340. Breton M, Guérin A, Bussières JF. Littérature scientifique sur les rôles et les retombées des activités pharmaceutiques : comparaison France-Québec des connaissances, des compétences et des attitudes des pharmaciens hospitaliers. Pharm Hosp Clin 2016; 51:272–80.
341. Breton M, Ferreira E, Letarte N, Bussières JF. Mieux s’approprier les données relatives aux rôles et retombées de l’activité pharmaceutique : étude quantitative et qualitative auprès de quatre groupes d’experts. Ann Pharm Fr 2016;14 novembre.
342. Breton M, Guérin A, Bussières JF. Littérature et données scientifiques relatives aux rôles du pharmacien et aux retombées de ses activités : comparaison France/Québec de la lecture, de la perception et de l’utilisation par de futurs pharmaciens hospitaliers. Péd Méd 2016;17:45–63.
343. Breton M, Demers E, Bussières JF. Rôles et retombées des activités pharmaceutiques : perceptions d’étudiants en pharmacie. Pharm Hosp Clin 2016;51:222–31.
344. Breton M, Guérin A, Bonnabry P, Bussières JF. Étude pilote de la perception des pharmaciens de la Suisse Romande vis-à-vis des données sur les rôles et retombées des activités pharmaceutiques. PharmaJournal 2015;23 novembre:19–22.
345. Leroux A, Guérin A, Lagrange F, Bussières JF. Rôle et retombées du pharmacien : analyse descriptive des publications du Pharmacien Hospitalier et Clinicien depuis 1990. Pharm Hosp Clin 2015;50:276–288.
346. Breton M, Demers E, Mégrourèche E, Fournier D, Bergeron M, Lebel D, Bussières JF. Rôles et retombées de l’activité pharmaceutique : profil de la phase II du site et du blogue Impact Pharmacie. Pharmactuel 2016;49:8–11.
347. Guérin A, Tanguay C, Lebel D, Bussières JF. Description du rôle et des retombées du pharmacien: analyse comparative interprofessionnelle Pharm Hosp Clin 2015;50:146–54.
348. Guérin A, Lebel D, Bussières JF. Utilisation d’un site francophone de données probantes pharmaceutiques et dans la formation universitaire et continue des pharmaciens. Ped Med 2015;15:251–8.
349. Guérin A, Spinewine A, Van Hees T, Lebel D, Bussières JF. Présentation d’un nouveau site de données probantes pharmaceutiques. J Pharm Belg 2015;97.
350. Guérin A, Tanguay C, Lebel D, Bussières JF. Recension des preuves sur le rôle et sur les retombées du pharmacien : développement d’un site Internet francophone. Ann Pharm Fr 2015;73:229–38.
351. Unité de recherche en pratique pharmaceutique. Le pharmacien est incontournable. Blogue du site Impact Pharmacie. [en ligne] http://impactpharmacie.wordpress.com (site visité le 22 janvier 2018).
352. Buxton JA, Babbitt R, Clegg CA, Durley SF, Epplen KT, Marsden LM, Thomas BA, Thompson NS. ASHP guidelines: Minimum standard for ambulatory care pharmacy practice. Am J Health Syst Pharm 2015;72:1221–36. Erratum in: Am J Health Syst Pharm 2015;72:1432.
353. Hazen ACM, de Bont AA, Boelman L, Zwart DLM, de Gier JJ, de Wit NJ, Bouvy ML. The degree of integration of non-dispensing pharmacists in primary care practice and the impact on health outcomes: A systematic review. Res Social Adm Pharm 2017. pii: S1551-7411:30579-4.
354. Hasan SS, Thiruchelvam K, Kow CS, Ghori MU, Babar ZU. Economic evaluation of pharmacistled medication reviews in residential aged care facilities. Expert Rev Pharmacoecon Outcomes Res 2017;17:431–9.
355. Stough WG, Patterson JH. Role and Value of Clinical Pharmacy in Heart Failure Management. Clin Pharmacol Ther 2017;102:209–12.

356. Dunn SP, Birtcher KK, Beavers CJ, Baker WL, Brouse SD, Bittner V, etcoll. The role of the clinical pharmacist in the care of patients with cardiovascular disease. J Am Coll Cardiol 2015;66:2129–39.
357. Cawley MJ, Warning WJ 2nd. A systematic review of pharmacists performing obstructive sleep apnea screening services. Int J Clin Pharm 2016;38:752–60.
358. Mullican KA, Francart SJ. The role of specialty pharmacy drugs in the management of inflammatory diseases. Am J Health Syst Pharm 2016 1;73:821–30.
359. Hanson RL, Habibi M, Khamo N, Abdou S, Stubbings J. Integrated clinical and specialty pharmacy practice model for management of patients with multiple sclerosis. Am J Health Syst Pharm 2014;71:463–9.

360. Fajardo S, Zook F, Dotson E. Specialty pharmacy for hematologic malignancies. Am J Health Syst Pharm 2016;73:797–809.
361. Gilbert EM, Gerzenshtein L. Integration of outpatient infectious diseases clinic pharmacy services and specialty pharmacy services for patients with HIV infection. Am J Health Syst Pharm 2016;73:757–63.
362. Greer N, Bolduc J, Geurkink E, Koeller E, Rector T, Olson K et coll. Pharmacist-Led Chronic Disease Management: A Systematic Review of Effectiveness and Harms Compared to Usual Care [Internet]. Washington (DC): Department of Veterans Affairs (US); 2015.
363. Leroux A, Guérin A, Bussières JF, Lebel D, Tremblay S, Roy H, Métras ME, Beauchemin M, Bédard P. [Upgrading a pediatric pharmaceutical care service in Quebec]. Arch Pediatr 2016;23:117–27.
364. Goff DA, Karam GH, Haines ST. Impact of a national antimicrobial stewardship mentoring program: Insights and lessons learned. Am J Health Syst Pharm 2017;74:224–31.

365. Jarfaut A, Nivoix Y, Vigouroux D, Kehrli P, Gaudias J, Kempf JF et coll. [Clinical pharmacy and surgery: Review]. Ann Pharm Fr 2014;72:152–63.
366. Aspinall SL, Sales MM, Good CB, Calabrese V, Glassman PA, Burk M et coll. Pharmacy Benefits Management in the Veterans Health Administration Revisited: A Decade of Advancements, 2004–2014. J Manag Care Spec Pharm 2016;22:1058–63.

367. Martínez Gabarrón J, Sanz-Valero J, Wanden-Berghe C. Information systems in clinical pharmacy applied to parenteral nutrition management and traceability: a systematic review. Farm Hosp 2017;41:89–104.
368. Morath B, Mayer T, Send AFJ, Hoppe-Tichy T, Haefeli WE, Seidling HM. Risk factors of adverse health outcomes after hospital discharge modifiable by clinical pharmacist interventions: a review with a systematic approach. Br J Clin Pharmacol 2017;83:2163–78.
369. Wang T, Benedict N, Olsen KM, Luan R, Zhu X, Zhou N et coll. Effect of critical care pharmacist’s intervention on medication errors: A systematic review and meta-analysis of observational studies. J Crit Care 2015;30:1101–6.
370. Romagnoli KM, Nelson SD, Hines L, Empey P, Boyce RD, Hochheiser H. Information needs for making clinical recommendations about potential drug-drug interactions: a synthesis of literature review and interviews. BMC Med Inform Decis Mak 2017;17:21.

371. Meid AD, Lampert A, Burnett A, Seidling HM, Haefeli WE. The impact of pharmaceutical care interventions for medication underuse in older people: a systematic review and meta-analysis. Br J Clin Pharmacol 2015;80:768–76.

372. Hammad EA, Bale A, Wright DJ, Bhattacharya D. Pharmacy led medicine reconciliation at hospital: A systematic review of effects and costs. Res Social Adm Pharm 2017;13:300–12.
373. Mekonnen AB, McLachlan AJ, Brien JA. Pharmacyled medication reconciliation programmes at hospital transitions: a systematic review and metaanalysis. J Clin Pharm Ther 2016;41:128–44.

374. Mekonnen AB, McLachlan AJ, Brien JA. Effectiveness of pharmacist-led medication reconciliation programmes on clinical outcomes at hospital transitions: a systematic review and meta-analysis. BMJ Open 2016;6:e010003.


375. Viswanathan M, Kahwati LC, Golin CE, Blalock SJ, Coker-Schwimmer E, Posey R, Lohr KN. Medication therapy management interventions in outpatient settings: a systematic review and metaanalysis. JAMA Intern Med 2015;175:76–87.
376. Ensing HT, Stuijt CC, van den Bemt BJ, van Dooren AA, Karapinar-Çarkit F, Koster ES, Bouvy ML. Identifying the Optimal Role for Pharmacists in Care Transitions: A Systematic Review. J Manag Care Spec Pharm 2015;21:614–36.
377. Nazar H, Nazar Z, Portlock J, Todd A, Slight SP. A systematic review of the role of community pharmacies in improving the transition from secondary to primary care. Br J Clin Pharmacol 2015;80:936–48.

378. Haga SB, Allen LaPointe NM, Moaddeb J. Challenges to integrating pharmacogenetic testing into medication therapy management. J Manag Care Spec Pharm 2015;21:346–52.
379. Owusu-Obeng A, Weitzel KW, Hatton RC, Staley BJ, Ashton J, Cooper-Dehoff RM, et coll. Emerging roles for pharmacists in clinical implementation of pharmacogenomics. Pharmacotherapy 2014; 34:1102–12.
380. Ferrand É, Painchart L, Grimandi G, Décaudin B, Bussières JF. [The roles and the impacts of pharmacists in the management of medical devices at the hospital: A literature review]. Ann Pharm Fr 2017;75:409–19.
381. Helling DK, Johnson SG. Executive leadership: Critical to developing clinical pharmacy programs and services. Am J Health Syst Pharm 2015;72:2060.
382. Carter BL. Evolution of Clinical Pharmacy in the USA and Future Directions for Patient Care. Drugs Aging 2016;33:169–77.
383. Gammie T, Vogler S, Babar ZU. Economic Evaluation of Hospital and Community Pharmacy Services: A Review of the Literature (2010–2015). Ann Pharmacother. 2017;51:54–65.
384. Gallagher J, McCarthy S, Byrne S. Economic evaluations of clinical pharmacist interventions on hospital inpatients: a systematic review of recent literature. Int J Clin Pharm 2014;36:1101–14.
385. Touchette DR, Doloresco F, Suda KJ, Perez A, Turner S, Jalundhwala Y, Tangonan MC, Hoffman JM. Economic evaluations of clinical pharmacy services: 2006–2010. Pharmacotherapy 2014;34:771–93.
386. Rotta I, Salgado TM, Silva ML, Correr CJ, Fernandez-Llimos F. Effectiveness of clinical pharmacy services: an overview of systematic reviews (2000–2010). Int J Clin Pharm 2015;37:687–97.
387. Sowell AJ, Pherson EC, Almuete VI, Gillespie JV, Gilmore V, Jensen M, Nehra R,Durand KM, Nesbit TW, Swarthout MD, Efird LE. Expansion of inpatient clinical pharmacy services through reallocation of pharmacists. Am J Health Syst Pharm 2017;74:1806–13
388. Guérin A, Leroux A, Lebel D, Bussières JF. Publications presenting negative impacts of pharmacists. Ann Pharm Fr 2016;74:448–52.
389. Société canadienne des pharmaciens d’hôpitaux. Pratique de la pharmacie dans les hôpitaux et les autres milieux de soins collaboratifs : déclarations de principes (2016). [en ligne] https://cshp.ca/sites/default/files/files/publications/Official%20Publications/%C3%89nonc%C3%A9s%20de%20position/Pratique%20de%20la%20pharmacie%20dans%20les%20h%C3%B4pitaux_d%C3%A9clarations%20de%20principes.pdf (site visité le 22 janvier 2018).
390. Ministère de la Santé et des Services sociaux. Direction générale de cancérologie. Recommandations sur le rôle du pharmacien en oncologie dans les établissements de santé. 2016. [en ligne] http://publications.msss.gouv.qc.ca/msss/fichiers/2016/16-902-06W.pdf (site visité le 22 janvier 2018).
391. Association des pharmaciens des pharmaciens des établissements de santé du Québec. Recommandations selon l’axe 1 : soins pharmaceutiques. Version de travail. 64 pages.
392. Société canadienne de pharmacie hospitalière. Le pharmacien prescripteur : énoncé (2009). [en ligne] https://cshp.ca/sites/default/files/files/publications/Official%20Publications/%C3%89nonc%C3%A9s%20de%20position/Le%20pharmacien%20prescripteur_%C3%89nonc%C3%A9%20(2009).pdf (site visité le 22 janvier 2018).
393. Association des pharmaciens du Canada. Champ d’exercice des pharmaciens au Canada. [en ligne] https://www.pharmacists.ca/cpha-ca/assets/File/cpha-on-the-issues/ScopeofPracticeinCanada_DEC2016_FRE.pdf (site visité le 22 janvier 2018).
394. Pharand C, Mallet L, Sheehan NL, Binette MC, Crevier F. Implantation du programme de doctorat professionnel de premier cycle en pharmacie de l’Université de Montréal. Pharmactuel 2009;42:6–10.
395. Fillion G. Surplus record de 4,5 milliards de dollars: l’agent coule à flots à Québec. 22 juin 2017. Ici Radio-Canada. [en ligne] http://ici.radiocanada.ca/nouvelle/1041203/surplus-recordmilliards-dollars-argent-coule-a-flots-quebecgerald-fillion (site visité le 22 janvier 2018).
396. Santé et services sociaux. Ressources humaines. [en ligne] http://www.msss.gouv.qc.ca/professionnels/statistiques-donnees-servicessante-services-sociaux/ressources-humaines/ (site visité le 22 janvier 2018).
397. Ministère de la Santé et des Services sociaux. 2000 infirmières praticiennes spécialisées d’ici 2024–2025 pour donner des soins de santé. 26 mars 2017. [en ligne] http://www.msss.gouv.qc.ca/documentation/salle-de-presse/fiche-Communique.php?id=1288 (site visité le 22 janvier 2018).
398. American Health-System Pharmacists. Hospital Self-Assessment Tool. [en ligne] http://hsaassessment.org/ (site visité le 22 janvier 2018).
399. Lee M, Badowski ME, Acquisto NM, Covey DF, Fox BD, Gaffney SM et coll. ACCP Template for Evaluating a Clinical Pharmacist. Pharmacotherapy 2017;37:e21–9.
400. Engle JP, Franks AM, Ashjian E, Bingham AL, Burke JM, Erstad BL et coll. A Self-Assessment Guide for Resident Teaching Experiences. Pharmacotherapy 2016;36:e58–79.
401. Jacobi J, Ray S, Danelich I, Dodds Ashley E, Eckel S et coll. Impact of the Pharmacy Practice Model Initiative on Clinical Pharmacy Specialist Practice. Pharmacotherapy 2016;36:e40–9.
402. LegisQuébec. Loi sur les services de santé et les services sociaux. [en ligne] http://legisquebec.gouv.qc.ca/fr/showdoc/cs/S-4.2 (site visité le 22 janvier 2018).
403. Conseil québécois d’agrément. Le CQA en mode action à la suite de l’obtention du mandat d’agrément pour le réseau public. 13 novembre 2017. [en ligne] https://cqaqualite.ca/fr/nouvelles/le-cqa-en-mode-action-a-la-suite-del-obtention-du-mandat-d-agrement-pour-lereseau-public (site visité le 22 janvier 2018).
404. Agrément Canada. Norme sur la gestion des médicaments. 2017. [en ligne] https://accreditation.ca/ca-fr/normes/ (site visité le 22 janvier 2018).
405. Ministère de la Santé et des Services sociaux. Répertoire des indicateurs de gestion en santé et services sociaux. [en ligne] http://www.msss.gouv.qc.ca/repertoires/indicateurs-gestion/ (site visité le 22 janvier 2018).
406. Ministère de la Santé et des Services sociaux. Rapport 2016–2017 sur les incidents et accidents survenus lors de la prestation de soins de santé et de services sociaux au Québec. Décembre 2017. [en ligne] http://publications.msss.gouv.qc.ca/msss/document-002007/ (site visité le 12 janvier 2018).
407. Institut pour la sécurité des médicaments aux patients du Canada. ISMP Canada. Auto-évaluation de l’utilisation sécuritaire des médicaments. [en ligne] https://www.ismp-canada.org/fr/aeusm.htm (site visité le 22 janvier 2018).
408. Institut national d’excellence en santé et services sociaux. Évaluation des médicaments. Avis au ministre. [en ligne] http://www.inesss.qc.ca/index.php?id=43 (site visité le 22 janvier 2018).
409. Institut national d’excellence en santé et services sociaux. Évaluation de médicaments en attente d’un avis de conformité. [en ligne] http://www.inesss.qc.ca/index.php?id=818 (site visité le 22 janvier 2018).
410. Association des pharmaciens du Canada. Comité exécutif du groupe de recherche sur la pratique de la pharmacie au Canada. [en ligne] https://www.pharmacists.ca/education-practiceresources/pharmacy-practice-research/canadianpharmacy-practice-research-group/comiteexecutif-du-groupe-de-recherche-sur-la-pratiquede-la-pharmacie-du-canada-grppc/ (site visité le 22 janvier 2018).
411. Dolovich L, Tsuyuki RT. Pharmacy practice research produces findings that inform how pharmacists contribute to optimal drug therapy outcomes for Canadians. Can Pharm J (Ott) 2016;149:261–3.
412. Conference board du Canada. Tirer profit de la pharmacie communautaire : mesures recommandées. 25 avril 2017. 34 pages. [en ligne] http://www.conferenceboard.ca/e-library/abstract.aspx?did=8800 (site visité le 22 janvier 2018).
413. Bulkley CF, Miller MJ, Draugalis JR. Developing and improving residency research training. Am J Health Syst Pharm 2017;74:152–61.
414. Mueller EW, Bishop JR, Kanaan AO, Kiser TH, Phan H, Yang KY. Research fellowship programs as a pathway for training independent clinical pharmacy scientists. Pharmacotherapy 2015; 35:e13–9.
415. Gums T, Carter B, Foster E. Cluster randomized trials for pharmacy practice research. Int J Clin Pharm 2016;38:607–14.
416. Hadi MA, José Closs S. Ensuring rigour and trustworthiness of qualitative research in clinical pharmacy. Int J Clin Pharm 2016;38:641–6.
417. Vass C, Gray E, Payne K. Discrete choice experiments of pharmacy services: a systematic review. Int J Clin Pharm 2016;38:620–30.
418. Fernandes O, Gorman SK, Slavik RS, Semschuk WM, Doucette D, Bannerman H et coll. What are the appropriate clinical pharmacy key performance indicator for hospital Pharmacists. CSHP PPC 2014. [en ligne] http://cshp.ca/programs/cshp2015/virtualposters/2014/posters/files/abstracts/poster_2/abstract.pdf (site visité le 22 janvier 2018).
419. Chan W, Doucette D, Toombs K, Slavik R, Slobodan J, Gorman S et coll. What are the appropriate candidate clinical pharmacy key performance indicator for hospital pharmacists? Professional practice conference. Canadian Society of Health System Pharmacists. 2013. [en ligne] http://www.cshp.ca/programs/cshp2015/virtualposters/2013/slides/files/posters/FERNANDES_POSTER_on_Candidate_KPIs_for_VP_2013.pdf (site visité le 22 janvier 2018).
420. Lo, J, Gorman, S, Toombs, K, Bannerman, H, Shukla, S, Slavik, R et coll. How Do National Clinical Pharmacy Key Performance Indicators Align With Top-Ranked Consensus Selection. CSHP Professional practice conference. 2014. [en ligne] http://www.cshp.ca/dms/dmsView/2_9_Final-Program.pdf (site visité le 22 janvier 2018).
421. Minard LV, Deal H, Harrison ME, Toombs K, Neville H, Meade A. Pharmacists’ Perceptions of the Barriers and Facilitators to the Implementation of Clinical Pharmacy Key Performance Indicators. PLoS One 2016;11:e0152903.
422. Lo E, Rainkie D, Semchuk WM, Gorman SK, Toombs K, Slavik RS et coll. Measurement of Clinical Pharmacy Key Performance Indicators to Focus and Improve Your Hospital Pharmacy Practice. Can J Hosp Pharm 2016;69:149–55.
PHARMACTUEL, Vol. 51, No. 2, 2018