Place du méthotrexate à faible dose en prévention des événements athérosclérotiques : étude CIRT
Stéphanie Blais-Lapointe1,2,3, Pharm.D., M.Sc., Mary Ghattas1,4,5, B.Pharm., M.Sc., Audrey Larouche1,2,3, Pharm.D., M.Sc., Justine Pagé1,4,6, Pharm.D., M.Sc.
1Candidate à la maîtrise en pharmacothérapie avancée au moment de la rédaction, Faculté de pharmacie, Université Laval, Québec (Québec) Canada;
2Résidente en pharmacie au moment de la rédaction, Centre intégré universitaire de santé et de services sociaux de la Mauricie-et-du-Centre-du-Québec – Centre hospitalier affilié universitaire régional, Trois-Rivières (Québec) Canada;
3Pharmacienne, Centre intégré universitaire de santé et de services sociaux de la Mauricie-et-du-Centre-du-Québec – Centre hospitalier affilié universitaire régional, Trois-Rivières (Québec) Canada;
4Résidente en pharmacie au moment de la rédaction, Institut universitaire de cardiologie et de pneumologie de Québec – Université Laval, Québec (Québec) Canada;
5Pharmacienne, Adjointe au chef du département de pharmacie, Centre intégré universitaire de santé et de services sociaux de la Montérégie-Ouest – Hôpital du Suroît, Salaberry-de-Valleyfield (Québec) Canada;
6Pharmacienne, Centre intégré de santé et de services sociaux de Chaudière-Appalaches, site Hôtel-Dieu de Lévis, Lévis (Québec) Canada
Reçu le 23 septembre 2019: Accepté après révision par les pairs le 19 mars 2020
Titre de l’article : Low-dose methotrexate for the prevention of atherosclerotic events. N Engl J Med 2019;380:752-621.
Auteurs : Ridker PM, Everett BM, Pradhan A, MacFadyen JG, Solomon DH, Zaharris E et coll., pour les investigateurs de Cardiovascular inflammation reduction trial (CIRT).
Commanditaire : L’étude CIRT a été financée par le National Heart, Lung, and Blood Institute (NHLBI). Le NHLBI a contribué à la conception et à la révision du protocole de l’étude. Les comprimés de méthotrexate et de placebo ont été fournis par la compagnie pharmaceutique Teva. La compagnie n’a toutefois pas participé à la conception ni au déroulement de l’étude.
Cadre de l’étude : En ordre d’importance, les maladies cardiovasculaires se classent au deuxième rang des causes de décès les plus fréquentes au Canada, tout de suite après le cancer2. De plus, on estime que 30 à 40 % des patients qui développent un syndrome coronarien aigu souffrent également de diabète ou d’un syndrome métabolique3,4. Le risque de récurrence d’événements cardiovasculaires serait également de 33 à 44 % plus élevé chez les patients atteints du syndrome métabolique et doublerait chez la patientèle diabétique5–10. D’ailleurs, dans ces populations exposées à un risque élevé, les interventions intensives pour le contrôle des glycémies, la baisse de la pression artérielle ainsi que l’ajout d’un fibrate à l’arsenal thérapeutique des patients n’ont pas permis de diminuer le risque d’événements cardiovasculaires11–14.
Récemment, le processus inflammatoire chronique qui endommage l’endothélium vasculaire a été reconnu comme une composante non négligeable de l’athérosclérose15,16. Les dernières découvertes indiquent que l’inflammation et les voies immunitaires impliquées dans ce processus participent à toutes les étapes de l’athérogénèse16. Par définition, l’inflammation vasculaire subclinique correspond à des niveaux élevés de biomarqueurs inflammatoires en circulation, telle qu’une protéine C-réactive (CRP) supérieure à 2 mg/L malgré un taux de lipoprotéines de basse densité (LDL) inférieur à 1,8 millimoles par litre (mmol/L). Cette condition est très fréquente chez les patients diabétiques de type 2 ou atteints d’un syndrome métabolique17,18. Davantage d’études ont d’ailleurs mis en relief cette notion de risque inflammatoire résiduel en plus d’établir une relation entre un traitement hypolipémiant et la baisse du biomarqueur inflammatoire de la CRP19–22. Outre la CRP, l’interleukine 6 (IL-6) est un marqueur de plus en plus ciblé, puisqu’il induit la production de CRP et est lié à la dysfonction endothéliale ainsi qu’à l’athérosclérose15,22. Ces deux marqueurs semblent en effet prédire le risque cardiovasculaire du patient de façon indépendante des autres facteurs de risque traditionnels15. L’interleukine 1 (IL-1) serait également une cible thérapeutique potentielle pour freiner la progression de l’athérosclérose, étant donné son implication dans la voie de signalisation de l’IL-6, bien qu’aucune étude n’ait démontré son rôle comme biomarqueur du risque cardiovasculaire15.
Le méthotrexate, un antagoniste des folates, est une molécule amplement utilisée dans plusieurs indications, mais son mécanisme d’action anti-inflammatoire n’est pas complètement élucidé à ce jour22–24. Quelques études ont permis d’observer un plus faible taux d’événements cardiovasculaires chez des patients atteints de polyarthrite rhumatoïde et d’arthrite psoriasique, qui prennent du méthotrexate plutôt qu’une autre thérapie, ce qui a suscité un intérêt pour la molécule dans la communauté scientifique3,25–27. D’ailleurs, il est connu que le méthotrexate à faible dose permet de diminuer différents marqueurs inflammatoires, tels que la CRP et l’IL-6, et ce, sans avoir d’impact sur le bilan lipidique, l’hémostase ou la fonction plaquettaire des patients traités pour l’arthrite rhumatoïde28. De ce fait, l’idée d’utiliser le méthotrexate pour examiner l’hypothèse inflammatoire de l’athérosclérose est raisonnable, vu son faible coût et son profil d’innocuité bien documenté, d’où la pertinence de l’étude CIRT de Ridker et coll.15.
Protocole de recherche : Il s’agit d’un essai clinique multicentrique, à répartition aléatoire et à double insu, contrôlé par placebo. Avec un échantillon de 5500 patients, le nombre d’événements de l’objectif primaire était fixé à 634 pour atteindre une puissance de 90 % et permettre de détecter une diminution de 23 % de l’objectif primaire dans le groupe méthotrexate. Les tests du log-rank et les modèles de régression de Cox ont servi à analyser les objectifs primaires en intention de traiter. En ce qui a trait aux critères d’évaluation secondaires et tertiaires, les résultats sont présentés sous forme d’estimations ponctuelles et d’intervalles de confiance à 95 % qui n’ont pas été ajustés à la multiplicité des tests. Les résultats ont été stratifiés selon le type d’événement, le moment de l’événement et le statut par rapport au syndrome métabolique seul ou au diabète au moment de l’inscription. Le protocole a été approuvé par le comité d’éthique de chaque établissement participant à l’étude.
Patients : Pour participer à l’étude, les patients devaient être âgés d’au moins 18 ans, avoir un antécédent d’infarctus du myocarde ou une maladie coronarienne pluritronculaire et être atteints d’un diabète de type 2 ou d’un syndrome métabolique. De plus, les patients devaient avoir suivi jusqu’à son terme la procédure de revascularisation prévue et être cliniquement stables depuis 60 jours. Les principaux critères d’exclusion comprenaient les antécédents d’infection chronique, de tuberculose, de pneumopathie interstitielle, de fibrose pulmonaire, d’abus d’alcool, d’insuffisance hépatique ou rénale, d’insuffisance cardiaque de classe IV selon la New York Heart Association, les femmes en âge de procréer et les patients prenant des glucocorticoïdes oraux ou tout autre agent immunosuppresseur.
Interventions : Les patients recrutés ont été admis dans une phase ouverte précédant la répartition aléatoire d’une durée de cinq à huit semaines. Chacun d’eux a alors reçu 1 mg d’acide folique par voie orale six jours sur sept, ainsi que du méthotrexate par voie orale une fois par semaine à dose croissante, par paliers de 5 mg, jusqu’à un maximum de 15 mg. Tout patient ayant présenté un effet indésirable ou une anomalie de laboratoire affectant les globules blancs, l’hématocrite, les enzymes hépatiques, les plaquettes, l’albumine ou la créatinine, pendant la période précédant la répartition aléatoire a été exclu de l’étude.
Par la suite, afin d’être inclus dans la phase de répartition aléatoire, les patients devaient prendre 15 mg de méthotrexate par semaine et de l’acide folique quotidiennement depuis au moins deux semaines, sans avoir présenté d’effet indésirable ou d’anomalie de laboratoire. La répartition aléatoire a été effectuée avec un algorithme informatique dans un ratio 1:1. De plus, les patients ont été stratifiés selon leur site, leurs antécédents cardiovasculaires (infarctus du myocarde ou maladie coronarienne pluritronculaire), le moment de la survenue de l’événement (six mois, plus de six mois, moins de six mois) et les facteurs de risque (syndrome métabolique ou diabète). Quatre mois après le début de la phase de répartition aléatoire, la dose du médicament à l’étude est passée à 20 mg pour tous les patients. Ensuite, selon les analyses de laboratoire et les symptômes rapportés par les patients, la dose du médicament pouvait être ajustée tous les deux mois selon un algorithme informatique. Un suivi de l’efficacité, de la sécurité et de l’observance avait également lieu tous les quatre mois et des analyses de laboratoire avaient lieu périodiquement.
Points évalués : L’objectif primaire initial consistait à évaluer l’occurrence d’un premier événement cardiovasculaire majeur, soit un composite d’infarctus du myocarde non fatal, d’accident vasculaire cérébral non fatal et de mortalité cardiovasculaire. Cependant, à la suite d’une révision demandée par le NHLBI en janvier 2018, l’objectif primaire a été élargi afin d’inclure les hospitalisations pour une angine instable ayant conduit à une revascularisation d’urgence. Ainsi, ce changement permettait de réduire la taille globale de l’échantillon, qui est passée de 7000 participants à 5500, tout en permettant une plus grande puissance. Les objectifs secondaires portaient sur les décès toutes causes confondues, un composite d’événements cardiovasculaires majeurs avec une revascularisation coronarienne, l’hospitalisation pour de l’insuffisance cardiaque congestive et un composite de tous les objectifs secondaires énumérés précédemment. L’objectif tertiaire comprenait les composantes de l’objectif primaire révisé ainsi que la revascularisation coronarienne et artérielle. De plus, les résultats de l’objectif primaire ont été analysés selon les stratifications prédéfinies.
Résultats : Les patients ont été recrutés entre 2013 et 2018 dans plusieurs sites des États-Unis et du Canada. Sur 9321 dossiers analysés à la visite de dépistage, 6158 patients ont été admis à participer à la période précédant la répartition aléatoire. Les 4786 patients qui ont traversé cette période jusqu’au bout ont été répartis de façon aléatoire dans les deux groupes à l’étude. Les principales caractéristiques des patients sont présentées dans le tableau I. Les deux groupes étaient similaires au début de l’étude. Lors de la dernière visite avant l’arrêt de l’étude, 21 % des patients du groupe méthotrexate et 22 % du groupe placebo avaient cessé définitivement le traitement. La dose moyenne était alors de 18,8 mg dans le groupe méthotrexate et de 19 mg dans le groupe placebo. La durée médiane du suivi a été de 2,3 années.
Tableau I Caractéristiques de base des patients inclus dans l’étude CIRTa,b
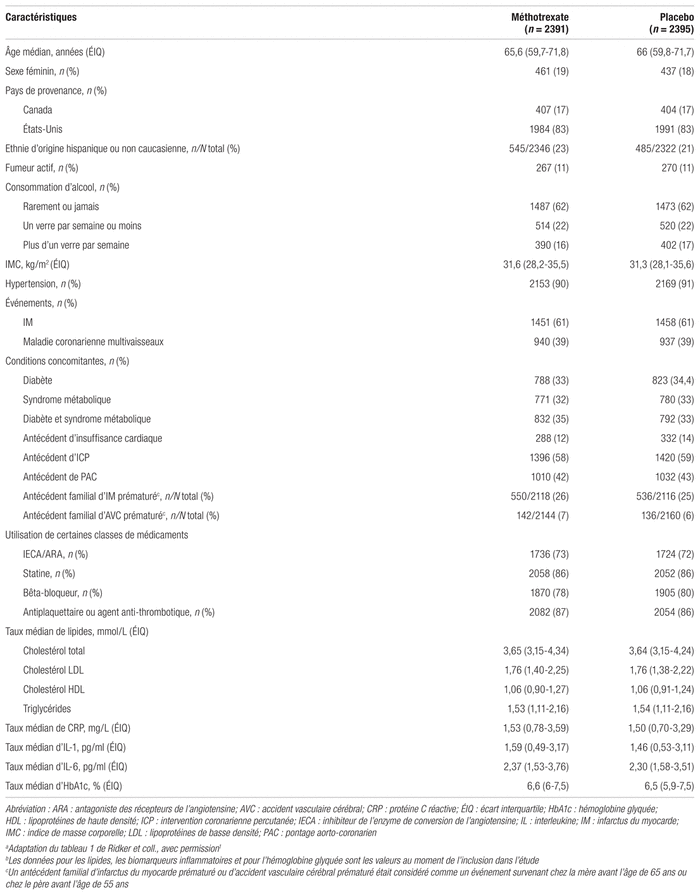
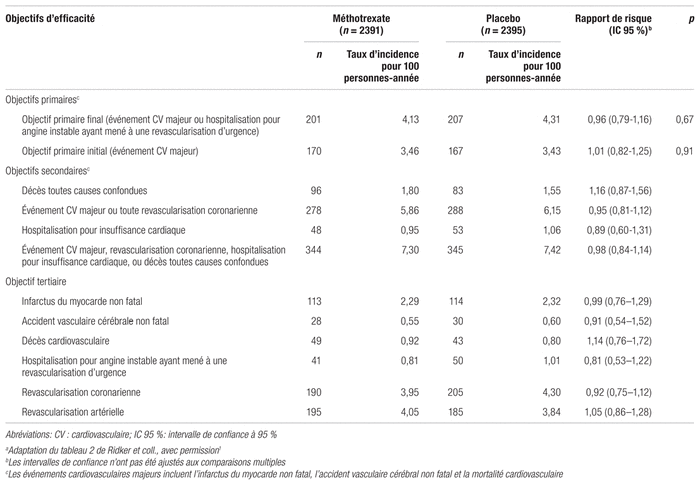
Les principaux résultats de l’étude sont présentés dans le tableau II. En analysant tous les objectifs évalués dans l’étude, les investigateurs n’ont trouvé aucune différence statistiquement significative entre le groupe méthotrexate et le groupe placebo, quel que soit le sous-groupe. Le méthotrexate à faible dose n’a pas non plus réduit les niveaux d’IL-1, d’IL-6 ou de CRP par rapport au placebo. Il n’y avait aucune différence entre les deux groupes en termes de décès toutes causes confondues.
Tableau II Principaux résultats d’efficacitéa
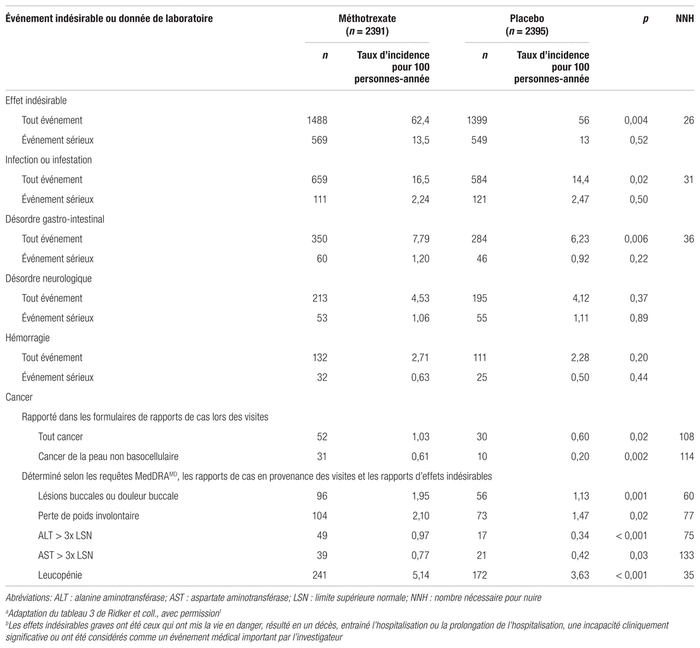
Les principaux effets indésirables sont présentés dans le tableau III. Le méthotrexate à faible dose était associé à un taux d’effets indésirables plus élevé (62 % c. 58 %; rapport de risques [RR] : 1,06; p = 0,004; nombre nécessaire pour nuire, number needed to harm [NNH] = 26) sans toutefois être associé à un taux plus élevé d’effets indésirables graves. En effet, les patients du groupe méthotrexate présentaient un plus grand nombre d’infections et de désordres gastro-intestinaux en plus de rapporter un taux d’incidence plus élevé de lésions et de douleurs buccales ainsi qu’une perte de poids involontaire. Des leucopénies et des élévations des enzymes hépatiques étaient également plus fréquentes dans le groupe méthotrexate. Un taux plus élevé de cancers a été rapporté dans le groupe méthotrexate (52 cas c. 30; RR : 1,72; p = 0,02) et la plupart étaient des cancers de la peau non basocellulaires (31 cas c. 10; RR : 3,08; p = 0,002; NNH = 114).
Tableau III Principaux événements indésirables ou données de laboratoirea,b
Grille d’évaluation critique

Discussion
Avec les résultats obtenus, l’étude CIRT n’a pas réussi à démontrer d’avantages à utiliser le méthotrexate à faible dose pour les patients présentant un risque cardiovasculaire résiduel. Malgré l’absence d’avantage clinique, l’étude comporte toutefois certaines forces méthodologiques. D’abord, l’étude s’est déroulée en double aveugle et était contrôlée par placebo. De plus, un comité indépendant était responsable de la surveillance des événements cliniques et de la sécurité des participants. Afin de préserver le double aveugle, les patients du groupe placebo étaient exposés à des arrêts temporaires ou à des réductions de dose en présence d’effets indésirables ou d’anomalies de laboratoire potentiellement associés au méthotrexate. Ensuite, les patients des deux groupes, répartis aléatoirement selon un ratio 1:1, étaient comparables en termes de caractéristiques cliniques et démographiques. Certaines variables potentiellement confondantes ont été stratifiées en différents sous-groupes, ce qui a permis de limiter le risque de biais de confusion et d’assurer une bonne validité interne à l’étude. Le suivi des patients a en outre été mené à terme malgré l’arrêt prématuré de l’étude, et les pertes au suivi étaient similaires dans les deux groupes, ce qui limite les biais de sélection. Il est d’ailleurs intéressant de mentionner que la surveillance en laboratoire des patients a été réalisée conformément aux lignes directrices de l’American College of Rheumatology29. De plus, le régime posologique utilisé, soit de l’acide folique six jours sur sept et une dose hebdomadaire moyenne de méthotrexate oscillant entre 18,8 et 19 mg, reflète bien les doses utilisées en pratique. Par ailleurs, les objectifs cliniques étaient semblables à ceux des études de grande envergure en cardiologie. Finalement, la plupart des critères d’exclusion étaient appropriés, notamment pour les patients exposés à un risque infectieux élevé et ceux ayant des analyses de laboratoire anormales de base, ce qui représente bien les précautions à prendre habituellement avec le méthotrexate.
Cette étude comporte aussi plusieurs faiblesses. D’abord, elle ne tient pas compte de tous les patients ayant participé à l’étude, puisque certains sites ayant pris part à l’essai avaient réparti aléatoirement à plusieurs reprises les mêmes patients. En tout, 174 d’entre eux ont dû être exclus à la suite de cette erreur de répartition aléatoire, ce qui peut avoir influencé négativement la puissance statistique de l’étude. Ensuite, puisque l’étude a exclu les patients présentant un effet indésirable ou une anomalie de laboratoire durant la phase précédant la répartition aléatoire, elle sous-estime par le fait même le nombre total d’effets indésirables associé au méthotrexate. De plus, l’étude n’incluait pas des patients qui auraient pu davantage bénéficier du méthotrexate, soit ceux présentant un niveau de CRP supérieur à 2 mg/L, ce qui pourrait expliquer le manque d’efficacité clinique observé. De plus, l’augmentation du taux de cancers de la peau non basocellulaires observée dans l’étude soulève certaines inquiétudes quant à l’innocuité du méthotrexate, un effet qui mériterait d’être investigué plus en profondeur. Finalement, les auteurs n’ont pas expliqué le nombre relativement élevé de pertes au suivi dans les deux groupes.
De plus en plus d’études portent sur le lien entre l’inflammation et la prévalence de maladies athérosclérotiques, telle l’étude JUPITER10,19,30–32. En effet, celle-ci regroupait plus de 17 000 patients, soit des hommes de plus de 50 ans et des femmes de plus de 60 ans, ayant un niveau de LDL sous les seuils de traitement (moins de 3,36 mmol/L) et un niveau élevé de CRP (2 mg/L et plus). Cet essai a démontré une diminution relative de 44 % du risque cardiovasculaire pour une réduction de 1,2 mmol/L de LDL ainsi qu’une réduction de 37 % du taux médian de CRP, avec la rosuvastatine à 20 mg une fois par jour comparativement à un placebo19. Or les études précédentes sur les statines ont généralement signalé une réduction de 20 % du risque cardiovasculaire pour chaque diminution absolue de 1 mmol/L de LDL19,33,34. Ainsi, l’ampleur de la réduction du risque observée dans JUPITER suscite des interrogations quant à l’implication de l’effet anti-inflammatoire de la statine sur cet avantage et donc ouvre la porte à la recherche de médicaments ayant un effet anti-inflammatoire et pouvant diminuer le risque cardiovasculaire sans abaisser le cholestérol19. Cependant, JUPITER n’est pas comparable à l’étude CIRT, notamment pour la différence entre les niveaux médians de base de CRP (4,2 mg/L c. 1,53 mg/L pour CIRT), les niveaux médians de base de LDL (2,79 mmol/L c. 1,76 mmol/L pour CIRT) ainsi que l’agent de base utilisé (hypolipémiant avec des propriétés anti-inflammatoires c. agent anti-inflammatoire sans propriétés hypolipémiantes pour CIRT)19.
L’étude CANTOS constitue la première étude à répartition aléatoire d’envergure qui s’est penchée sur l’effet d’une thérapie anti-inflammatoire qui ne modifie pas le bilan lipidique, soit le canakinumab, sur le risque de récurrence d’événements cardiovasculaires30. Cette étude comprenait environ 10 000 patients ayant un antécédent d’infarctus du myocarde et dont le taux de CRP était égal ou supérieur à 2 mg/L, répartis aléatoirement en quatre groupes pour recevoir soit du canakinumab sous-cutané tous les trois mois à trois doses différentes (50, 150 ou 300 mg), soit le placebo30. Une réduction statistiquement significative, mais cliniquement modeste, de la survenue d’infarctus du myocarde non fatal, d’accident vasculaire cérébral non fatal et de mortalité cardiovasculaire a été démontrée avec la dose de 150 mg, soit une réduction du risque relatif de 15 % par rapport au placebo après quatre ans30. Toutefois, le taux d’incidence d’infection mortelle plus élevé observé avec le canakinumab dans une population hautement sélectionnée pour exclure les patients exposés à un risque élevé d’infection ainsi que le coût important du médicament sont des aspects non négligeables à prendre en considération à la suite de cette étude de Ridker et coll30. Bien que CIRT s’intéresse à une thérapie anti-inflammatoire dans le même sens que CANTOS, ces deux études comportent certaines différences, notamment en ce qui a trait aux valeurs médianes de CRP (4,25 mg/L pour le groupe canakinumab à 150 mg c. 1,53 mg/L pour CIRT) et aux résultats obtenus30. De plus, les patients de CANTOS devaient présenter un taux sérique de CRP égal ou supérieur à 2 mg/L, soit un critère d’inclusion absent dans CIRT, et l’historique d’infarctus devait dater d’au moins 30 jours, par rapport à 60 jours dans CIRT. Ces deux éléments viennent donc soulever d’autres différences entre les populations à l’étude et leur pathologie inflammatoire. À la lumière des résultats positifs de CANTOS et négatifs de CIRT, tout semble indiquer qu’il serait préférable de cibler la voie inflammatoire de l’IL-1 et de l’IL-6 afin de réduire le risque résiduel inflammatoire. Par ailleurs, l’absence d’impact du méthotrexate sur les biomarqueurs inflammatoires ainsi que sur les récurrences d’événements cardiovasculaires laissent penser qu’une cible plus globale des voies inflammatoires en présence d’athérosclérose serait insuffisante pour obtenir de réels avantages.
Par ailleurs, la colchicine constituerait une thérapie anti-inflammatoire prometteuse et peu coûteuse. Une diminution du risque cardiovasculaire sur trois ans a été obtenue avec cet agent chez 67 % des 523 patients inclus dans l’étude LoDoCo31. Dans l’étude COLCOT, qui comptait 4745 sujets, un traitement quotidien de 0,5 mg de colchicine pour des patients ayant subi un infarctus du myocarde récent, pris en plus du traitement standard, a permis de réduire le taux de premiers événements cardiovasculaires ischémiques de 23 % sur moins d’un an, lorsqu’on le compare au placebo. Lorsque les récurrences sont également prises en compte, cette diminution d’événements cardiovasculaires ischémiques atteint 34 % au total32. Bien que la molécule comporte plusieurs mécanismes d’action anti-inflammatoires, elle aurait un impact indirect sur les IL-1, soit un effet similaire au canakinumab22. Les effets gastro-intestinaux restent cependant une limite à l’utilisation de la colchicine à long terme comme thérapie anti-inflammatoire. D’autres études à répartition aléatoire contrôlées évaluant la colchicine sont à suivre de près, telles que LodoCo2, COLCOT-T2D et CADENCE35,36.
Contrairement à l’étude CANTOS, les patients de l’étude CIRT ne présentaient pas d’inflammation résiduelle, soit une valeur de CRP élevée. Il est donc difficile de mesurer l’impact d’un traitement anti-inflammatoire et d’établir une corrélation avec la clinique en l’absence d’effet sur la CRP par le méthotrexate dans l’étude CIRT30. Malgré le faible coût du méthotrexate, certains aspects peuvent engendrer un fardeau financier supplémentaire pour le système de santé, dont les analyses de laboratoire nécessaires pour s’assurer de l’innocuité du traitement, la prise d’antibiotiques secondaire en raison de l’augmentation du risque d’infections bien documentée avec ce médicament et le risque potentiel de développement de carcinome cutané. Il serait d’ailleurs pertinent d’investiguer plus en profondeur cette augmentation du risque de certains cancers, puisque l’étude CIRT a démontré qu’il y a des risques pouvant surpasser les avantages liés à la prise du méthotrexate même à faible dose. Toutefois, une sous-analyse de CIRT pour les patients qui présentaient une CRP de base supérieure à 2 mg/L aurait pu être intéressante et aurait permis d’explorer l’impact du méthotrexate sur ce biomarqueur en présence d’un risque résiduel inflammatoire.
Conclusion
Cette étude démontre que l’emploi du méthotrexate à faible dose n’apporte aucun avantage cardiovasculaire aux patients ayant un antécédent d’infarctus du myocarde ou une maladie coronarienne pluritronculaire en plus d’être également atteints de diabète de type 2 ou d’un syndrome métabolique sans antécédent de maladie rhumatologique. Le manque d’efficacité du médicament limiterait ainsi son utilisation à plus grande échelle. Avec les données actuellement disponibles dans la littérature, la voie de signalisation inflammatoire impliquant l’IL-1 et l’IL-6 semblerait la plus prometteuse à ce jour pour le développement de thérapies futures.
Financement
Aucun financement en relation avec le présent article n’a été déclaré par les auteurs.
Conflits d’intérêts
Tous les auteurs ont rempli et soumis le formulaire de l’ICMJE pour la divulgation de conflits d’intérêts potentiels. Les auteurs n’ont déclaré aucun conflit d’intérêts en relation avec le présent article.
Remerciements
Cet article a été réalisé dans le cadre
Références
1. Ridker PM, Everett BM, Pradhan A, MacFadyen JG, Solomon DH, Zaharris E et coll. Low-dose methotrexate for the prevention of atherosclerotic events. N Engl J Med 2019;380:752–62.


2. Gouvernement du Canada. Pour les professionnels : maladies du coeur et autres troubles cardiaques 2018. [en ligne] https://www.canada.ca/fr/sante-publique/services/maladies/sante-coeur/maladies-problemes-cardiaquespour-professionnels-maladies-problemes-cardiaques.html (site visité le 20 mars 2019).
3. Zeller M, Steg PG, Ravisy J, Laurent Y, Janin-Manificat L, L’Huillier L et coll. Prevalence and impact of metabolic syndrome on hospital outcomes in acute myocardial infarction. Arch Intern Med 2005;165:1192–8.


4. Boyer NM, Laskey WK, Cox M, Hermandez AF, Peterson ED, Bhatt DL et coll. Trends in clinical, demographic, and biochemical characteristics of patients with acute myocardial infarction from 2003 to 2008: A report from the american heart association get with the guidelines coronary artery disease program. J Am Heart Assoc 2012;1:e001206.



5. Schwartz GG, Olsson AG, Szarek M, Sasiela WJ. Relation of characteristics of metabolic syndrome to short-term prognosis and effects of intensive statin therapy after acute coronary syndrome: an analysis of the myocardial ischemia reduction with aggressive cholesterol lowering Trial. Diabetes Care 2005;28:2508–13.


6. Deedwania P, Barter P, Carmena R, Fruchart JC, Grundy SM, Haffner S et coll. Reduction of low-density lipoprotein cholesterol in patients with coronary heart disease and metabolic syndrome: analysis of the treating to new targets study. Lancet 2006;368:919–28.


7. Schwartz GG, Olsson AG, Ezekowitz MD, Ganz P, Oliver MF, Waters D et coll. Effects of atorvastatin on early recurrent ischemic events in acute coronary syndromes: the Miracl study: a randomized controlled trial. JAMA 2001;285: 1711–8.


8. LaRosa JC, Grundy SM, Waters DD, Shear C, Barter P, Fruchart JC et coll. Intensive lipid lowering with atorvastatin in patients with stable coronary disease. N Engl J Med 2005;352: 1425–35.


9. Goldberg RB, Mellies MJ, Sacks FM, Moyé LA, Howard BV, Howard WJ et coll. Cardiovascular events and their reduction with pravastatin in diabetic and glucose-intolerant myocardial infarction survivors with average cholesterol levels: subgroup analyses in the cholesterol and recurrent events trial. Circulation 1998;98: 2513–9.


10. Ridker PM, Rifai N, Pfeffer MA, Sacks FM, Moye LA, Goldman S et coll. Inflammation, pravastatin, and the risk of coronary events after myocardial infarction in patients with average cholesterol levels. Circulation 1998;98:839–44.


11. Ginsberg HN, Elam MB, Lovato LC, Crouse JR 3rd, Leiter LA, Linz P et coll. Effects of combination lipid therapy in type 2 diabetes mellitus. N Engl J Med 2010;362:1563–74.



12. Cushman WC, Evans GW, Byington RP, Goff DC Jr, Grimm RH Jr, Cutter JA et coll. Effects of intensive blood-pressure control in type 2 diabetes mellitus. N Engl J Med 2010;362: 1575–85.



13. Gerstein HC, Miller ME, Byington RP, Goff DC Jr, Bigger JT, Buse JB et coll. Effects of intensive glucose lowering in type 2 diabetes. N Engl J Med 2008;358:2545–59.



14. Duckworth W, Abraira C, Moritz T, Reda D, Emanuele N, Reaven PD et coll. Glucose control and vascular complications in veterans with type 2 diabetes. N Engl J Med 2009;360:129–39.

15. Kaptoge S, Seshasai SR, Gao P, Freitag DF, Butterworth AS, Borglykke A et coll. Inflammatory cytokines and risk of coronary heart disease: new prospective study and updated meta-analysis. Eur Heart J 2014;35:578–89.


16. Libby P, Ridker PM, Hansson GK. Inflammation in atherosclerosis: from pathophysiology to practice. J Am Coll Cardiol 2009;54:2129–38.



17. Pradhan AD, Manson JE, Rifai N, Buring JE, Ridker PM. C-reactive protein, interleukin 6, and risk of developing type 2 diabetes mellitus. JAMA 2001;286:327–34.


18. Ridker PM, Buring JE, Cook NR, Rifai N. C-reactive protein, the metabolic syndrome, and risk of incident cardiovascular events: An 8-year follow-up of 14 719 initially healthy american women. Circulation 2003;107:391–7.


19. Ridker PM, Danielson E, Fonseca FA, Genest J, Gotto AM, Jr., Kastelein JJ et coll. Rosuvastatin to prevent vascular events in men and women with elevated C-reactive protein. N Engl J Med 2008;359:2195–207.


20. Cannon CP, Blazing MA, Giugliano RP, McCagg A, White JA, Theroux P et coll. Ezetimibe added to statin therapy after acute coronary syndromes. N Engl J Med 2015;372:2387–97.


21. Cannon CP, Braunwald E, McCabe CH, Rader DJ, Rouleau JL, Belder R et coll. Intensive versus moderate lipid lowering with statins after acute coronary syndromes. N Engl J Med 2004; 350:1495–504.


22. Aday AW, Ridker PM. Targeting residual inflammatory risk: a shifting paradigm for atherosclerotic disease. Front Cardiovasc Med 2019; 6:1–12.

23. Back M, Hansson GK. Anti-inflammatory therapies for atherosclerosis. Nat Rev Cardiol 2015; 12:199–211.


24. Apotex Inc. Monographie de produit : Méthotrexate. [en ligne] https://pdf.hres.ca/dpd_pm/00047426.PDF (site visité le 24 mai 2019).
25. Naranjo A, Sokka T, Descalzo MA, Calvo-Alen J, Horslev-Petersen K, Luukkainen RK et coll. Cardiovascular disease in patients with rheumatoid arthritis: results from the Quest-Ra study. Arthr Res Ther 2008;10:1–10.

26. Ahlehoff O, Skov L, Gislason G, Lindhardsen J, Kristensen SL, Iversen L et coll. Cardiovascular disease event rates in patients with severe psoriasis treated with systemic anti-inflammatory drugs: a Danish real-world cohort study. J Intern Med 2013;273:197–204.

27. Micha R, Imamura F, Wyler von Ballmoos M, Solomon DH, Hernan MA, Ridker PM et coll. Systematic review and meta-analysis of methotrexate use and risk of cardiovascular disease. Am J Cardiol 2011;108:1362–70.



28. Rho YH, Oeser A, Chung CP, Milne GL, Stein CM. Drugs used in the treatment of rheumatoid arthritis: relationship between current use and cardiovascular risk factors. Arch Drug Inf 2009; 2:34–40.



29. Singh JA, Furst DE, Bharat A, Curtis JR, Kavanaugh AF, Kremer JM et coll. 2012 update of the 2008 american college of rheumatology recommendations for the use of disease-modifying antirheumatic drugs and biologic agents in the treatment of rheumatoid arthritis. Arthritis Care Res (Hoboken) 2012;64: 625–39.

30. Ridker PM, Everett BM, Thuren T, MacFadyen JG, Chang WH, Ballantyne C et coll. Antiinflammatory therapy with canakinumab for atherosclerotic disease. N Engl J Med 2017;377:1119–31.


31. Nidorf SM, Eikelboom JW, Budgeon CA, Thompson PL. Low-dose colchicine for secondary prevention of cardiovascular disease. J Am Coll Cardiol 2013;61:404–10.

32. Tardif JC, Kouz S, Waters DD, Bertrand OF, Diaz R, Maggioni AP et coll. Efficacy and safety of low-dose colchicine after myocardial infarction. N Engl J Med 2019;381:2497–2505.


33. Baigent C, Keech A, Kearney PM, Blackwell L, Buck G, Pollicino C et coll. Efficacy and safety of cholesterol-lowering treatment: prospective meta-analysis of data from 90056 participants in 14 randomised trials of statins. Lancet 2005; 366:1267–78.


34. Cannon CP, Steinberg BA, Murphy SA, Mega JL, Braunwald E. Meta-analysis of cardiovascular outcomes trials comparing intensive versus moderate statin therapy. J Am Coll Cardiol 2006; 48:438–45.


35. National Library of Medecine. Canadian study of arterial inflammation in patients with diabetes and vascular events: evaluation of colchicine (CADENCE). [en ligne] https://clinicaltrials.gov/ct2/show/NCT04181996 (site visité le 15 mars 2020).
36. Australian New Zealand Clinical Trials Registry. The LoDoCo2 Trial: Low dose colchicine for secondary prevention of cardiovascular disease. [en ligne] https://www.anzctr.org.au/Trial/Registration/TrialReview.aspx?id=363771 (site visité le 26 mai 2019).
Pour toute correspondance : Mary Ghattas, Centre intégré universitaire de santé et de services sociaux de la Montérégie-Ouest – Hôpital du Suroît, 150, rue Saint-Thomas, Salaberry-de-Valleyfield (Québec) J6T 6C1, CANADA; Téléphone: 450 371-9920; Courriel: mary.ghattas.1@ulaval.ca
(Return to Top)
PHARMACTUEL, Vol. 53, No. 3, 2020






