Samuel Charest1, Arianne Jalbert1, Laury Lafrenière1, B.Pharm., Line Guénette2-5, B.Pharm., M.Sc., Ph.D., Caroline Sirois2-5, B.Pharm., Ph.D.
1Candidat au Pharm.D. au moment de la rédaction, Faculté de pharmacie, Université Laval, Québec (Québec) Canada
2Professeure titulaire, Faculté de pharmacie, Université Laval, Québec (Québec) Canada
3Chercheuse, Centre de recherche du CHU de Québec–Université Laval. Axe santé des populations et pratiques optimales en santé, Hôpital du Saint-Sacrement, Québec (Québec) Canada
4Chercheuse, Centre d’excellence sur le vieillissement de Québec, Québec (Québec) Canada
5Chercheuse, VITAM, Centre de recherche en santé durable, Québec (Québec) Canada
Reçu le 24 juillet 2022; Accepté après révision le 5 janvier 2023
Résumé
Objectif: Décrire les différentes pratiques de gestion des médicaments dans les résidences privées hébergeant des aînés au Québec.
Méthode: Un questionnaire électronique comportant 24 questions à choix multiple et à réponse courte a été transmis entre le 22 février et le 1er mars 2022 à 759 résidences privées membres du Regroupement québécois des résidences pour aînés. Les questions portaient notamment sur les caractéristiques des milieux et des résidents, la gestion de la distribution et de l’administration des médicaments, ainsi que la fréquence et la gestion des erreurs d’administration. Les réponses aux questions à choix multiple ont été analysées de façon descriptive, et les réponses courtes ont été synthétisées par thème.
Résultats: Au total, 56 personnes ont répondu au sondage, ce qui représente 7,6 % des établissements sondés. L’administration des médicaments les plus risqués (insulines, médicaments injectables, narcotiques, drogues contrôlées et benzodiazépines) faisait l’objet d’une surveillance accrue. Les trois principales sources d’erreurs d’administration étaient l’interruption de la tâche, le stress et la charge de travail. La vaste majorité des milieux (96 %) avaient des politiques et procédures en place en cas d’erreur.
Conclusion: Les différentes pratiques de gestion du circuit du médicament dans les résidences privées pour aînés du Québec ont été décrites et mieux comprises. Plusieurs enjeux ont été soulevés pour la gestion des médicaments.
Mots clés: Erreurs de médicament, gestion de la pharmacothérapie, Québec, résidences, sujets âgés
Abstract
Objective: To describe different medication management practices in private seniors’ residences in Quebec.
Method: An electronic questionnaire with 24 multiple-choice and short-answer questions was sent between February 22 and March 1, 2022 to 759 private residences that are members of the Regroupement québécois des résidences pour aînés. The questions mainly concerned the facilities’ and residents’ characteristics, the management of medication distribution and administration, and the frequency and management of administration errors. The answers to the multiple-choice questions were analyzed descriptively, and the short answers were summarized by topic.
Results: In all, 56 people completed the survey, which accounts for 7.6% of the facilities surveyed. The administration for the medications at most risk (insulins, injectables, narcotics, controlled drugs, and benzodiazepines) was under increased monitoring. The three main sources of administration errors were task interruption, stress and workload. The vast majority of the facilities (96%) had medication error policies and procedures in place.
Conclusion: The different medication circuit management practices in Quebec’s private seniors’ residences were described and better understood. Several medication management-related issues were raised.
Keywords: Elderly, medication errors, pharmacotherapy management, Quebec, residences
Le vieillissement de la population entraîne de multiples problèmes, dont la perte d’autonomie d’un grand nombre de personnes, ce qui accroît les besoins d’hébergement et de services quotidiens. Au Canada, près d’un aîné sur deux nécessite de l’aide pour accomplir les tâches du quotidien (44 %)1. Au Québec, environ 3600 patients sont en attente d’un transfert vers un centre d’hébergement de soins de longue durée (CHSLD), des établissements accueillant des personnes en grande perte d’autonomie fonctionnelle ou psychosociale nécessitant plus de trois heures de soins par jour2. D’autres types de milieux peuvent aussi répondre aux besoins d’hébergement des aînés. Les résidences privées pour aînés (RPA) comprennent par exemple des chambres ou des logements pour les personnes autonomes ou semi-autonomes. Les soins qui y sont prodigués varient selon le degré d’autonomie des résidents et peuvent inclure des soins d’hygiène ainsi que d’aide à l’alimentation et à la distribution de médicaments.
Les ressources intermédiaires (RI) visent quant à elles les personnes en perte d’autonomie légère ou moyenne nécessitant plus de soins que dans une RPA, mais moins que dans un CHSLD. Ces établissements publics et privés offrent entre autres le service de distribution de médicaments. Les résidences évolutives constituent une autre option. Elles peuvent héberger des personnes autonomes, semi-autonomes, non autonomes et en fin de vie. Ces résidences privées possèdent un permis de CHSLD, ce qui permet aux personnes de demeurer au même endroit quand leur état de santé se détériore. Les milieux mixtes quant à eux regroupent plus d’une ressource privée (RPA, RI ou résidences évolutives) sous un même toit. Ils sont davantage présents en milieu rural afin de fournir une diversité de choix à proximité. Il existe également d’autres types de résidences, comme les coopératives d’habitation ou les organismes sans but lucratif d’habitation, où le résident est autonome et doit gérer lui-même ses médicaments. Enfin, le projet québécois de maisons des aînés et de maisons alternatives, dont les premières ont ouvert leurs portes à l’automne 2022, proposera un nouveau type d’hébergement public pour les personnes âgées en perte d’autonomie requérant plusieurs heures de soins par jour. Offrant une autre option que le CHSLD, ces milieux de vie tenteront de rappeler le domicile et favoriseront l’autonomie et la participation sociale du résident.
La majorité des aînés québécois qui ne vivent pas en CHSLD ont une polypharmacie3. Des polypharmacies complexes sont également présentes chez les résidents des CHSLD4. Plusieurs projets ont été menés au Québec pour optimiser l’usage des médicaments dans ces milieux. Le projet Programme d'évaluation de la personnalisation des soins (PEPS) en 2017–2018 a par exemple occasionné une réduction de la polypharmacie et de l’usage des médicaments potentiellement inappropriés chez des personnes âgées en CHSLD4. De même, le projet OPUS (optimiser les pratiques, les usages, les soins et les services) a permis d’optimiser l’usage des antipsychotiques dans les CHSLD5.
Les pharmacothérapies complexes des aînés en centre d’hébergement entraînent également des enjeux dans la gestion des médicaments. Une étude norvégienne centrée sur les erreurs d’administration des médicaments et les facteurs associés à ces erreurs révélait que la mise en œuvre d’un système de soins centrés sur le patient aidait à diminuer les erreurs d’administration des médicaments6. Une autre étude norvégienne se concentrait sur les erreurs dans le circuit du médicament et montrait que les travailleurs devaient prendre conscience des répercussions qu’engendrait la banalisation des interruptions de tâches7. Enfin, une étude menée en France a permis d’énoncer les principales causes d’erreurs de médicament : la fatigue, le stress, la précipitation, la charge de travail et l’interruption de tâche8. On ne sait toutefois pas dans quelle mesure ces enjeux sont présents dans les résidences privées pour aînés du Québec.
L’Institut national d’excellence en santé et en services sociaux (INESSS) s’est penché sur l’encadrement des résidences pour aînés au Québec. Cependant, pour le moment, il n’existe aucune donnée sur les processus d’administration des médicaments dans ces milieux. Avec l’arrivée prochaine des maisons des aînés, il est pertinent d’avoir des connaissances plus étayées sur la gestion des médicaments dans les milieux hébergeant des personnes âgées. Ces maisons favoriseront l’autonomie des résidents et offriront un milieu de vie sans apparence hospitalière. Il devient donc nécessaire de repenser le circuit du médicament, puisque le modèle usuel en CHSLD pourrait ne pas convenir à la mission de privilégier l’autonomie du résident à l’égard de la gestion de ses médicaments. Bien que ces maisons soient des milieux différents des RPA et des RI, en raison notamment de la présence de personnel médical, la connaissance des enjeux liés à la gestion des médicaments dans ces types d’hébergement peut mettre en lumière les aspects à prendre en considération pour les maisons des aînés et des maisons alternatives. Ainsi, la présente étude avait pour objectif principal de déterminer les pratiques courantes, les obstacles et les facilitateurs entourant la gestion des médicaments dans les milieux de vie pour aînés existants.
Il s’agit d’une enquête par questionnaire administré à des représentants de résidences privées. Ce projet a été approuvé par le Comité d’éthique de la recherche de l’Université Laval (no d’approbation 2021-462/02-02-2022).
Une revue de la littérature a permis de mieux comprendre les enjeux entourant l’administration des médicaments dans les milieux hébergeant des aînés partout dans le monde et ainsi cibler les éléments pertinents à inclure dans le questionnaire. Ce dernier a été préparé selon des principes de base reconnus9. Le temps de réponse et le type d’analyse nécessaire pour compiler les résultats ont aussi dirigé le choix des questions. Pour avoir une vision plus large et limiter les biais liés à des idées préconçues, des questions ouvertes et des sections Commentaires ont été ajoutées. Les premières questions du sondage étaient de nature démographique et visaient à décrire le lieu de travail (type de milieu et de clientèle, région administrative, etc.). Les répondants étaient ensuite interrogés sur la façon dont les médicaments étaient distribués et administrés ainsi que sur les erreurs liées à la chaîne des médicaments dans leur milieu. Les causes et la gestion de ces erreurs ont également été colligées.
Les gestionnaires et le personnel clinique des résidences privées (RPA, RI et résidences évolutives) du Québec ont été ciblés. Le recrutement des participants s’est fait en utilisant la liste publique des résidences inscrites au Regroupement québécois des résidences pour aînés (RQRA). Pour être retenue, la personne devait être gestionnaire (toute personne ayant une tâche principalement administrative ou de gestion), pharmacien ou infirmière participant au circuit du médicament d’une résidence privée. Les gestionnaires, pharmaciens ou infirmières travaillant dans un CHSLD n’ont pas été sollicités en raison de la nécessité d’obtenir l’approbation de tous les comités d’éthique régionaux de chaque établissement et des délais imposés par le cadre universitaire du projet.
Les représentants des résidences privées ont été contactés par courrier électronique (adresse inscrite au registre ou accessible sur le site Web, le cas échéant). Ils ont été invités à répondre au sondage entre le 22 février et le 1er mars 2022 par un lien envoyé par courriel. Le sondage était auto-administré par le logiciel Microsoft Forms, qui a été choisi pour garantir la sécurité des données récoltées10.
Avant l’anonymisation et l’analyse, certaines données ont été extraites et dissociées des résultats, nommément les courriels des participants désirant obtenir une copie du rapport final et le nombre de participants provenant du même milieu. Par la suite, toute donnée nominative a été retirée. Les proportions ou les médianes (avec les écarts interquartiles) ont été calculées à l’aide du logiciel Microsoft Excel 365. Une analyse regroupant les thèmes des réponses à certaines questions courtes a aussi permis de recueillir des informations différentes et complémentaires.
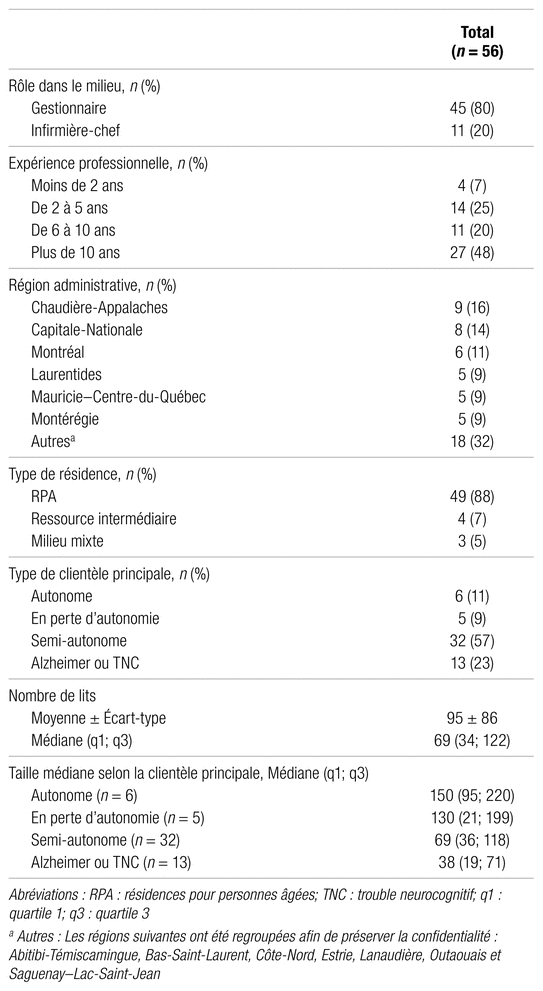
En tout, 781 résidences figuraient au registre du RQRA. Les coordonnées de 759 d’entre elles ont été obtenues, mais le contact a échoué pour 21 (courriel désactivé, boîte pleine, etc.). Le nombre de résidences réellement jointes est donc de 738. De ce nombre, 56 personnes ont répondu au questionnaire, pour un taux de participation de 7,6 %. Le tableau I illustre les caractéristiques des participants. La plupart étaient des gestionnaires (80 %) comptant plus de 10 ans d’expérience (48 %).
La majorité de la clientèle des résidences participantes était semi-autonome (64 %), et la taille médiane pour l’ensemble des résidences était de 69 lits (tableau I). Avec la diminution en autonomie des résidents, on observait une réduction de la taille médiane des résidences. Par ailleurs, le nombre de lits était plus élevé dans les RPA (n = 75) et les milieux mixtes (n = 90), mais plus faible dans les RI (n = 29).
La majorité (56 %) des résidents autonomes avaient leurs médicaments dans leur chambre, c’est-à-dire sans surveillance, ce qui contraste avec tous les autres statuts fonctionnels. En effet, les résidents semi-autonomes, en perte d’autonomie ou atteints de la maladie d’Alzheimer et autres troubles neurocognitifs se faisaient majoritairement servir leurs médicaments par une autre personne (figure 1).
Environ la moitié des résidences (52 %) adaptaient le type de distribution des médicaments au statut fonctionnel du résident. Parmi celles qui avaient recours au même style de gestion pour toute leur clientèle, on relevait l’utilisation d’un chariot (25 %) ou encore la mise de médicaments sous clé (23 %).
Aucune résidence n’avait opté pour laisser les médicaments dans la chambre de toute sa clientèle. Chez les résidents autonomes, trois méthodes d’administration à divers degrés de surveillance ont été constatées : 1) tous les médicaments dans la chambre, donc aucune surveillance (28 %); 2) tous les médicaments administrés par le personnel (37 %); 3) un mode hybride où la plupart des médicaments sont dans la chambre, mais où certains sont donnés sous surveillance (35 %). La majorité (65 %) des résidences qui utilisaient ce mode hybride avaient ciblé certains médicaments jugés plus risqués (c’est-à-dire pour lesquels les risques d’événements indésirables en cas d’erreur d’administration ou d’abus sont grands) pour l’administration sous surveillance, tels que les narcotiques, les drogues contrôlées et les benzodiazépines. Certaines avaient aussi ciblé d’autres catégories, comme les insulines et d’autres médicaments injectables (29 %). Ainsi, la majorité des résidences (29 résidences, 52 %) surveillait au moins les narcotiques, les drogues contrôlées et les benzodiazépines (figure 3 dans l’annexe).
En tout, 37 résidences sur les 56 sondées (66 %) avaient mis en place un processus de double vérification de l’administration pour au moins une catégorie de médicament et un type de clientèle. Ainsi, les trois quarts (76 %) des résidences ayant un processus de double vérification l’avaient mis en place pour les narcotiques, les drogues contrôlées et les benzodiazépines. Les insulines et autres médicaments injectables faisaient aussi partie des catégories de médicaments ciblés par les processus de double vérification (figure 4 dans l’annexe).
Tableau I Caractéristiques du personnel et des résidences ayant répondu au questionnaire

Sur les 56 répondants, seulement 7 (13 %) ont indiqué n’avoir jamais été témoin d’une erreur dans l’administration d’un médicament. Ces sept répondants avaient un niveau d’expérience dans la moyenne, et leur clientèle principale était des personnes semi-autonomes (n = 6) et autonomes (n = 1). Les trois principales sources d’erreurs constatées parmi les choix proposés étaient l’interruption de la tâche (63 % des trois premiers choix), le stress (54 %) et la charge de travail (54 %) (figure 2). Le manque de formation du personnel de soins n’était pas un enjeu crucial, le tiers des participants la plaçant en dernière position comme source d’erreurs. L’analyse des commentaires a révélé que le facteur majeur d’erreurs perçu était la réduction de la vigilance du personnel. Certains répondants parlaient entre autres de la diminution de la vigilance lorsque le personnel connaissait bien les résidents.
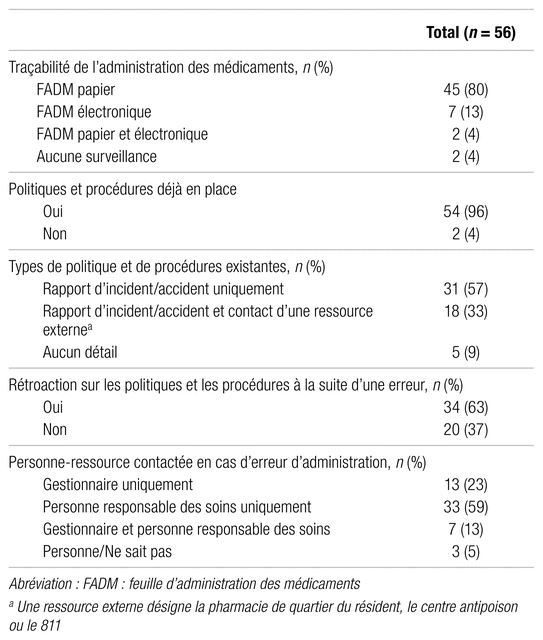
La quasi-totalité des milieux avait recours à une feuille d’administration des médicaments (FADM) en version papier (80 %), électronique (13 %) ou les deux (4 %) afin de faire le suivi de l’administration des médicaments. Aucune résidence n’avait recours à un autre moyen, et seulement deux (4 %) n’utilisaient aucun moyen de surveillance de l’administration des médicaments (tableau II).
|
| ||
|
Figure 1 Répartition de la distribution des médicaments selon le type de clientèle
| ||
|
| ||
|
Figure 2 Principales sources d’erreur lors de l’administration des médicaments | ||
En cas d’erreurs d’administration, la quasi-totalité (96 %) des résidences avait déjà des politiques et procédures en place dans leur milieu (tableau II). Parmi ces résidences, la majorité (57 %) exigeait uniquement de remplir un rapport d’incident/accident, alors que 33 % ajoutaient un appel au pharmacien, au centre antipoison ou au 811, selon le cas et la disponibilité des ressources. Aussi, la plupart (63 %) des répondants offraient de la rétroaction sous diverses formes à la suite d’une erreur. Certains privilégiaient une réunion d’équipe afin de faire des rappels généraux ou trouver comment améliorer la gestion afin de prévenir de futures erreurs. D’autres choisissaient plutôt une rencontre individuelle en proposant de la formation ou une autre forme de mise à niveau à la personne en cause. Enfin, la personne-ressource était le plus souvent (72 %) la personne responsable des soins (qu’elle soit infirmière-chef, directeur des soins ou autres).
Tableau II Description des politiques et procédures en cas d’erreur d’administration
Une question du sondage invitait les répondants à préciser si des moyens avaient été mis en place dans leur milieu pour améliorer le circuit du médicament et ainsi aider à réduire les erreurs d’administration. Quelques réponses sont revenues à plusieurs reprises, alors que d’autres étaient uniques à un seul milieu.
Pour l’administration des médicaments, la réponse la plus populaire était l’existence ou la mise en œuvre d’une plateforme de FADM électronique (n = 10). Quelques répondants (n = 4) ont mentionné avoir un système d’identification des résidents consistant en une photographie du patient sur le pilulier. Une personne mentionnait inscrire sur chacun des piluliers le numéro de chambre du résident. Le visionnement des caméras de surveillance était possible à une résidence en cas de doute sur l’administration d’un médicament de manière à éviter l’omission ou l’administration en double. Enfin, un répondant a indiqué que les timbres cutanés étaient collés sur une feuille après le retrait pour s’assurer qu’ils avaient bel et bien été enlevés.
Pour les pistes de solution liées au personnel, un répondant a mentionné qu’il tentait de réduire au minimum le nombre d’employés interagissant avec les médicaments dans la résidence. Un autre misait sur le respect d’un ratio convenable d’employés par nombre de résidents, ce qui avait aidé à diminuer le nombre d’erreurs.
Notre enquête montre qu’une surveillance accrue est majoritairement présente pour l’administration des médicaments les plus risqués dans les résidences québécoises privées hébergeant des personnes âgées. Les principales sources d’erreurs d’administration relevées comprennent l’interruption de tâche, le stress et la charge de travail. La presque totalité des milieux sondés avait des politiques et procédures en place en cas d’erreur d’administration.
Il existe peu de données sur les méthodes de gestion du circuit du médicament au Québec, ce qui nous empêche de comparer nos résultats avec ceux d’études préexistantes. Toutefois, les résultats obtenus concordent avec les exigences du ministère de la Santé et des Services sociaux pour la certification des RPA (et avec les normes d’Agrément Canada sur lesquelles elles sont basées) qui prévoient une traçabilité de l’administration des médicaments pour les résidents qui ont demandé ce service ou en ont besoin11. Ainsi, seuls les résidents autonomes (et semi-autonomes dans une seule résidence) avaient parfois leurs médicaments dans la chambre. Autrement, les médicaments étaient soit gardés sous clé (au poste infirmier ou dans la chambre), soit gardés et distribués dans un chariot (parfois verrouillé). De plus, lorsque les résidences décidaient d’utiliser le même style de gestion pour toutes leurs clientèles, elles choisissaient toujours l’option sous clé ou par chariot, qui offrait un certain contrôle sur la prise des médicaments. En outre, les médicaments ciblés pour la surveillance de l’administration correspondaient plutôt bien à ceux que la littérature décrit comme comportant un risque élevé d’usage non optimal, soit les narcotiques, les drogues contrôlées et les benzodiazépines ainsi que les insulines et autres médicaments injectables12. Étant donné que la clientèle cible du projet de maisons des aînés et de maisons alternatives est très hétérogène, la gestion de la médication devra l’être aussi. Nos résultats montrent qu’environ la moitié des résidences adaptent déjà la gestion des médicaments au statut fonctionnel du résident. Cependant, les résidences séparent généralement les personnes ayant différents statuts fonctionnels (et donc différents services) par étage, aile ou section, alors que le projet de maisons des aînés et de maisons alternatives vise des milieux de vie plus organiques de 12 chambres par aile avec le moins de transitions possible pour les résidents. Une procédure robuste devra, par conséquent, être établie pour surveiller la prise des médicaments des aînés plus dépendants au sein de l’unité, en laissant toutefois cette responsabilité aux autres résidents.
Les principales sources d’erreurs d’administration des médicaments nommées par les répondants font écho aux résultats d’une étude française8. Comme dans cette étude, les participants mentionnent l’interruption de la tâche, le stress, la charge de travail et la fatigue. Les résidences privées bénéficient généralement d’un personnel de soins relativement stable, ce qui a déjà été identifié comme facteur favorisant la continuité des soins et réduisant au minimum le risque d’erreur d’administration6. Pour l’instant, ce n’est pas toujours le cas au sein du système public québécois, ce qui rend l’extrapolation de ces résultats aux maisons des aînés et aux maisons alternatives plus difficile. La charge de travail, le stress et la fatigue du personnel peuvent tous être augmentés dans les milieux souffrant d’un grand manque de personnel et d’un haut taux de roulement13,14. C’est pourquoi l’établissement de procédures robustes pour l’administration des médicaments qui tiendront compte de ces conditions est fondamental.
Plusieurs résidences n’utilisaient pas de formulaire pour documenter et éventuellement comptabiliser les erreurs d’administration des médicaments. Parallèlement, des données montrent que quand les gestionnaires prennent des mesures à la suite de ce type de rapport, le personnel est davantage motivé à les remplir systématiquement6. Toutefois, l’effet de ces rapports sur les incidents n’a pas été évalué dans cette étude. Les résidences privées sondées consultent peu le pharmacien et les autres services comme le 811 ou le centre antipoison en cas d’erreur d’administration des médicaments. La relative difficulté d’accès à ces ressources en temps opportun, la volonté de ne pas surcharger lesdites ressources pour des cas jugés moins importants et le manque de temps pourraient expliquer le faible recours aux services externes. Or, selon le MSSS et l’INESSS, il serait souhaitable de faire participer davantage le pharmacien à la gestion de la pharmacothérapie et des erreurs d’administration15,16. Cette participation plus poussée des pharmaciens serait bénéfique dans les maisons des aînés et les maisons alternatives où la population cible a souvent une polypharmacie17,18.
La présente étude comporte plusieurs forces. Tout d’abord, le questionnaire contenait plusieurs questions ouvertes qui ont permis aux participants de préciser leurs réponses ou de décrire des situations particulières, révélant un portrait plus détaillé de leur réalité. Une grande partie des participants avaient plus de dix ans d’expérience comme gestionnaire ou personnel de soins de résidence pour aînés. Ils ont eu la chance de voir plusieurs méthodes, politiques et procédures dans le circuit du médicament, ce qui assurait une bonne représentativité de la situation dans les résidences pour aînés du Québec.
L’étude comporte aussi des limites. Les résidences ont été trouvées seulement à partir de la liste du RQRA qui ne contient pas toutes les résidences du Québec. En effet, selon le MSSS, la province compte en tout 1577 RPA19. En outre, nous n’avons pu interroger aucun représentant de CHSLD, puisqu’une autorisation du comité d’éthique de la recherche de chaque CISSS ou CIUSSS aurait été nécessaire, ce qui était impossible en raison des délais imposés par le cadre universitaire de ce projet. Nous avons évalué le taux de réponse à 7,6 %. Comme cette valeur a été calculée à partir du nombre total de résidences membres du RQRA que nous avons réussi à contacter, qui ne remplissaient sûrement pas tous les critères d’inclusion, ce taux est sans doute sous-estimé. Néanmoins, étant donné qu’il s’agit d’un premier contact avec les représentants des résidences privées pour une étude du genre et que le délai de réponse était court, ce résultat semble acceptable. Le taux de réponse attendu dans les circonstances était de 10 %20. De même, il aurait été pertinent de comptabiliser le nombre de répondants en fonction du nombre de résidences offrant un service de distribution de médicaments, mais cette information n’était pas facilement accessible pour permettre le calcul. Par ailleurs, le temps nécessaire pour répondre au questionnaire (22 minutes en moyenne), la pénurie de personnel et le recrutement en temps de pandémie ont pu nuire au taux de participation. Malgré l’anonymat offert, les milieux ayant une gestion problématique ont pu avoir eu moins tendance à participer, par gêne ou par manque d’organisation, entraînant ainsi un biais de volontariat. De la même façon, les participants étaient peut-être plus engagés dans leur pratique et auraient pu développer de meilleurs processus de surveillance et de gestion des médicaments.
Néanmoins, notre bassin de répondants était représentatif pour ce qui est de la taille moyenne des résidences privées. En effet, la taille moyenne (en nombre de lits) des résidences des répondants était de 95, alors qu’au Québec, selon les données du RQRA, elle est de 11521. Bien qu’on parle davantage de chambre ou d’unité locative dans les RPA, le terme « lit » a été choisi afin de représenter la possibilité qu’il y ait plus d’un lit (donc plus d’un résident) dans une même chambre. La conservation du terme « lit » permet une meilleure estimation de la taille et du nombre de résidents des établissements sondés. La distribution géographique des participants est aussi assez proportionnelle au nombre de résidences dans chacune des régions administratives.
En ce qui a trait aux biais d’information potentiels, la nature de l’emploi des répondants peut avoir influencé la qualité des réponses reçues : l’engagement des participants n’était pas le même dans le circuit du médicament, de sorte que certaines informations ou certains détails ont pu être omis involontairement dans certains cas. Toutefois, il est à remarquer que dans les plus petits milieux, les représentants des RPA avaient parfois plus d’une tâche (p. ex. : gestionnaire, infirmière et personne à tout faire dans son milieu). Par ailleurs, certaines questions manquaient de clarté. Par exemple, la différence entre les clientèles en perte d’autonomie et semi-autonome n’a pas été bien comprise par certains participants. La définition de la gestion des médicaments Sous clé ou En chariot aurait aussi dû être incluse dans le questionnaire, puisque plusieurs répondants ont interchangé les deux concepts (p. ex. : certains ont coché Sous clé, mais ont ensuite décrit leur méthode comme un chariot qui était verrouillé pendant la nuit). Enfin, cette étude a eu lieu durant la pandémie de COVID-19. Cette situation inédite a pu entraîner des erreurs supplémentaires dues au manque de personnel et des changements dans les manières de travailler.
Cette étude se veut un premier état des lieux de la gestion des médicaments dans les résidences privées hébergeant des aînés au Québec. Si ces différents milieux de vie ne sont évidemment pas identiques aux maisons des aînés et aux maisons alternatives, les informations soulevées demeurent pertinentes pour l’arrivée de ce nouveau concept de milieux de vie où l’autonomie des résidents, notamment potentiellement pour la gestion des médicaments, est prônée.
Nos résultats semblent indiquer que les méthodes de gestion des médicaments ne sont pas uniformes dans les résidences privées pour aînés du Québec. Toutefois, la gestion des médicaments est prise en charge par la majorité des résidences. Cette étude fournit des données de base pour l’identification des enjeux et le développement de bonnes pratiques dans le circuit du médicament des maisons des aînés et des maisons alternatives, dont les premières ont ouvert leurs portes à l’automne 2022.
Cet article comporte une annexe; elle est disponible sur le site de Pharmactuel (www.pharmactuel.com).
Les auteurs n’ont déclaré aucun financement pour le présent article. Caroline Sirois reçoit une bourse salariale junior 2 du Fonds de recherche du Québec–Santé.
Tous les auteurs ont rempli le formulaire de l’ICMJE sur la divulgation des conflits d’intérêts potentiels. Line Guénette est membre du comité de rédaction de Pharmactuel. Les autres auteurs n’ont déclaré aucun conflit d’intérêts lié au présent article.
Le projet a été mené dans le cadre des cours Projet d’exploration I (PHA-3111) et II (PHA-3026) du doctorat de premier cycle en pharmacie de la Faculté de pharmacie de l’Université Laval. Les auteurs remercient les responsables de ces cours ainsi que les répondants au questionnaire pour leur temps et leurs réponses.
1. Ministres fédéral, provinciaux et territoriaux responsables des aînés au Canada. Rapport sur les besoins en logement des aînés. Ottawa : Sa Majesté la Reine du Chef du Canada; 2019. [en ligne] https://www.canada.ca/content/dam/canada/employment-social-development/corporate/seniors/forum/report-seniors-housing-needs/report-seniors-housing-needs-FR.pdf (site visité le 20 juin 2022).
2. Ministère de la Santé et des Services sociaux. Données de la liste d’attente pour une place en centre d’hébergement de soins longue durée (CHSLD) (2016). [en ligne] https://publications.msss.gouv.qc.ca/msss/document-001637/?&date=DESC&sujet=aines&critere=sujet (site visité le 20 juin 2022).
3. Gosselin E, Simard M, Dubé M, Sirois C. Portrait de la polypharmacie chez les aînés québécois entre 2000 et 2016. Québec : gouvernement du Québec; 2020. [en ligne] https://www.inspq.qc.ca/sites/default/files/publications/2679_portrait_polypharmacie_aines_quebecois.pdf (site visité le 20 juin 2022).
4. Garland CT, Guenette L, Kroger E, Carmichael PH, Rouleau R, Sirois C. A new care model reduces polypharmacy and potentially inappropriate medications in long-term care. J Am Med Dir Assoc 2021;22:141–7.

5. Excellence en santé Canada. Démarche intégrée pour une utilisation optimale des médicaments en hébergement de soins de longue durée au Québec (OPUS-AP-PEPS) (2022). [en ligne] https://www.healthcareexcellence.ca/fr/notre-action/tous-les-programmes/utilisation-appropriee-des-antipsychotiques/antipsychotiques-opus-ap/ (site visité le 20 juin 2022).
6. Odberg KR, Hansen BS, Aase K, Wangensteen S. A work system analysis of the medication administration process in a Norwegian nursing home ward. Appl Ergon 2020;86:103100.

7. Odberg KR, Hansen BS, Aase K, Wangensteen S. Medication administration and interruptions in nursing homes: A qualitative observational study. J Clin Nurs 2018;27:1113–24.

8. Girard S, Hellot-Guersing M, Rivoire B, Derharoutunian C, Gadot A, Jarre C et al. Face aux erreurs médicamenteuses, quelles sont l’expérience et la perception des professionnels de santé d’un centre hospitalier français ? Pharmactuel 2017;50:241–7.
9. Bouletreau A, Chouaniere D, Wild P, Fontana JM. Concevoir, traduire et valider un questionnaire. À propos d’un exemple, EUROQUEST. Paris : Institut national de recherche et de sécurité (INRS), 1999.
10. Microsoft. Where your microsoft 365 customer data is stored (2022). [en ligne] https://docs.microsoft.com/en-ca/microsoft-365/enterprise/o365-data-locations?geo=All&view=o365-worldwide (site visité le 20 juin 2022).
11. Institut canadien d’information sur la santé. Utilisation des médicaments chez les personnes âgées au Canada. Ottawa : Institut canadien d’information sur la santé; 2016. [en ligne] https://secure.cihi.ca/free_products/drug-use-among-seniors-2016-fr-web.pdf (site visité le 20 juin 2022).
12. Ministère de la Santé et des Services sociaux, Bellavance A, Bouffard S, Forest A, Fragasso A, Lacroix N et al. Maison des aînés et alternatives : Document d’orientation. Québec : gouvernement du Québec; 2021. [en ligne] https://publications.msss.gouv.qc.ca/msss/fichiers/2020/20-863-03W.pdf (site visité le 21 juin 2022).
13. Fontaine P, Laperrière S-O. Les dessous de la pénurie infirmière. Le Devoir. 24 août 2021.
14. Rivard M, Fortin M. Des résidences pour personnes âgées à bout de souffle. Ohdio : Radio-Canada; 7 décembre 2021. [en ligne] https://ici.radio-canada.ca/ohdio/premiere/emissions/meme-frequence/segments/entrevue/383220/rpa (écouté le 20 juin 2022).
15. Institut national d’excellence en santé et en services sociaux (INESSS), Alarie M, David I, Ruest ML. Organisation des soins et services médicaux en milieu d’hébergement et de soins de longue durée. Québec : INESSS; 2022. [en ligne] https://www.inesss.qc.ca/fileadmin/doc/INESSS/Rapports/ServicesSociaux/INESSS_Organisation_soins_CHSLD_EC.pdf (site visité le 21 juin 2022).
16. Ministère de la Santé et des Services sociaux. Améliorer la prévention des chutes et incidents et accidents liés à la médication: De la stratégie à l’action; volet : Incidents et accidents liés à la médication. Québec : gouvernement du Québec; 2014. [en ligne] https://publications.msss.gouv.qc.ca/msss/fichiers/2014/14-735-03W.pdf (site visité le 21 juin 2022).
17. Dubé PA, Portelance J, Corbeil O, Tessier M, St-Onge M. Drug administration to the wrong nursing home residents reported to the Québec Poison Center: A retrospective study. J Am Med Dir Assoc 2018;19:891–5.

18. Institut pour la sécurité des médicaments aux patients du Canada (ISMP). La déprescription : La gestion des médicaments visant à réduire la polypharmacie. Bulletin de l’ISMP Canada 2018;18:1–7.
19. Ministère de la Santé et des Services sociaux. Registre des résidences privées pour aînés (2017). [en ligne] http://k10.pub.msss.rtss.qc.ca/K10accueil.asp (site visité le 21 juin 2022).
20. Services publics et Approvisionnement Canada. Normes et lignes directrices sur le taux de réponse (2014). [en ligne] https://www.tpsgc-pwgsc.gc.ca/rop-por/rapports-reports/comitephone-panelphone/page-06-fra.html (site visité le 21 juin 2022).
21. Regroupement québécois des résidences pour aînés (RQRA). Répertoire des résidences du RQRA (2022). [en ligne] https://www.rqra.qc.ca/repertoire-des-residences (site visité le 21 juin 2022).
PHARMACTUEL, Vol. 56, No. 2, 2023