Jean-François Bussières, B.Pharm., M.Sc., MBA, FCSHP, FOPQ1,2, André Bonnici, B.Pharm., M.Sc.3, Cynthia Tanguay, B.Sc., M.Sc.4
Reçu le 1er juillet 2022: Accepté après révision le 2 septembre 2022
Résumé
Contexte : Depuis 1985–1986, un comité éditorial de pharmaciens hospitaliers mène une enquête périodique sur la pratique pharmaceutique au Canada. Dans le cadre de ces travaux, les représentants du Québec au sein de ce comité rédigent un article complémentaire portant sur l’évolution de l’actualité québécoise utile à la pratique hospitalière, tout en comparant les données québécoises aux données canadiennes.
Méthode : Il s’agit d’une enquête descriptive couvrant l’exercice financier du 1er avril 2020 au 31 mars 2021. L’enquête est divisée en deux selon la taille des établissements. L’enquête principale cible tous les établissements de santé du Canada comportant 100 lits ou plus, dont 50 de soins de courte durée. Elle comporte huit sections : A) Renseignements sur les hôpitaux, B) Pratique de la pharmacie clinique, C) Systèmes de distribution de médicaments, D) Ressources humaines en pharmacie, E) Analyse comparative, F) Pratique du technicien en pharmacie, G) Information sur la technologie, H) Incidence de la pandémie de COVID-19 sur la pratique de la pharmacie hospitalière. L’enquête complémentaire, effectuée pour la première fois, porte sur les établissements de santé de moins de 50 lits de soins de courte durée.
Résultats : En tout, les chefs des départements de pharmacie ont rempli 144 questionnaires, dont 25 % (36/144) provenaient du Québec. Un établissement de santé peut compter une ou plusieurs installations ayant différentes missions. On note que 23 des 26 (89 %) chefs des départements de pharmacie ont fourni des données pour au moins une de leurs installations, pour un total de 36 questionnaires remplis. De façon générale, la pratique pharmaceutique au Québec se compare à celle du reste du pays. Le Québec se positionne avantageusement dans plusieurs sphères, notamment au chapitre du déploiement de l’unidose, de l’encadrement des préparations magistrales non stériles et stériles, de l’utilisation dominante du modèle de pratique décentralisé, de la polyvalence du personnel technique et du recours à différentes technologies, telles que les pompes ainsi que l’emploi de la numérisation et de caméras. Toutefois, il accuse un recul par rapport au reste du pays, notamment en ce qui a trait aux heures d’ouverture, à la couverture par les cabinets automatisés décentralisés, à la dotation globale de ressources humaines par volume d’activités, au déploiement des techniciens en pharmacie, au déploiement d’un système informatisé d’entrée des ordonnances, à un système d’enregistrement des doses électroniques, à la couverture des programmes de soins et à l’évaluation de la pratique.
Conclusion : La pratique pharmaceutique est en pleine évolution. Le présent article met en évidence les particularités entourant la pratique pharmaceutique au Québec dans l’Enquête canadienne sur la pharmacie hospitalière. En participant à chaque cycle de cette enquête, les chefs des départements de pharmacie du Québec confirment leur désir de se prêter aux analyses comparatives afin d’atteindre les meilleures pratiques et d’offrir des services et des soins pharmaceutiques de qualité et sûrs.
Mots-clés :Analyse comparative, enquête, établissement de santé, pratique pharmaceutique
Un groupe de pharmaciens hospitaliers sonde la pratique pharmaceutique au Canada depuis l’exercice financier de 1985–1986. Ce groupe forme un comité éditorial sous la gouverne de la Société canadienne des pharmaciens d’hôpitaux (SCPH) depuis 2016–2017. Durant un peu plus de la première décennie, l’enquête était menée chaque année, puis tous les deux ou trois ans à partir de 1997–19981. L’an 2020–2021 marque la 22e édition de ce rapport.
En 1998, l’Association des pharmaciens des établissements de santé du Québec (A.P.E.S.) a renoncé à son enquête québécoise afin d’accroître la participation à l’enquête canadienne. Dans la foulée de cette initiative, un article québécois complémentaire publié dans Pharmactuel a été rédigé par les pharmaciens représentant le Québec au sein du comité éditorial2–6.
L’objectif de cet article est de présenter une perspective canadienne et québécoise de la pratique pharmaceutique pour l’exercice financier 2020–2021 et de faire certaines comparaisons avec l’exercice financier 2016–2017.
L’actualité canadienne et québécoise pertinente à la pratique pharmaceutique entre 2017 et 2022 a été revue. Les sites Web des principales associations pharmaceutiques ont été consultés, ainsi que les changements organisationnels et juridiques pouvant avoir une influence sur l’exercice de la pharmacie en établissement de santé. De façon générale, les actualités pertinentes sont présentées en début d’article lorsqu’elles font référence à divers organismes ou au début de chaque thème avant les données de l’enquête afin de situer le lecteur par rapport à l’enquête de 2016–2017.
Les résultats de l’enquête canadienne sur la pharmacie hospitalière sont présentés en fonction de sept indicateurs : structure, ressources financières, ressources humaines, services pharmaceutiques, technologies pharmaceutiques, soins pharmaceutiques, évaluation des pratiques pharmaceutiques. Des données sur la pandémie de COVID-19 et la pratique dans les petits hôpitaux (moins de 50 lits) sont également présentées dans cette édition.
Il s’agit d’une enquête descriptive transversale portant sur l’exercice financier du 1er avril 2020 au 31 mars 2021. L’enquête cible deux types d’établissements. L’enquête principale regroupe tous les établissements de santé comportant 100 lits ou plus, dont 50 en soins de courte durée. Cette enquête comporte huit sections : A) Renseignements sur les hôpitaux, B) Pratique de la pharmacie clinique, C) Systèmes de distribution de médicaments, D) Ressources humaines en pharmacie, E) Analyse comparative, F) Pratique du technicien en pharmacie, G) Information sur la technologie et H) Incidence de la pandémie de COVID-19 sur la pratique de la pharmacie hospitalière. L’enquête complémentaire, qui a eu lieu pour la première fois, vise les établissements de santé de moins de 50 lits de soins de courte durée. Au Québec, depuis la réforme du 1er avril 2015, presque toutes les installations de 50 lits de soins de courte durée ou moins font partie de centres intégrés de santé et de services sociaux (CISSS) ou de centres à vocation universitaire (centres intégrés universitaires de santé et de services sociaux [CIUSSS], centres hospitaliers universitaires [CHU], instituts). Les chefs des départements de pharmacie du Québec devaient répondre aux deux enquêtes, en tenant compte de la réalité de leurs petites installations dans l’enquête complémentaire. Les participants ont consenti au sondage et ont été avisés que les données seraient publiées.
Dans le rapport canadien, les données de l’enquête principale sont présentées selon le statut universitaire (c’est-à-dire établissement d’enseignement ou non conformément à la classification de l’Association canadienne des institutions de santé universitaires du Canada), la taille de l’établissement (moins de 250 lits, de 250 à 500 lits, plus de 500 lits), la mission (adulte ou enfant) et la région (Yukon, Colombie-Britannique, Prairies [Saskatchewan, Manitoba; les établissements de l’Alberta ont choisi de ne pas participer à l’enquête cette année], Ontario, Québec et provinces maritimes [Nouveau-Brunswick, Île-du-Prince-Édouard, Nouvelle-Écosse, Terre-Neuve-et-Labrador]). Dans cet article, la pratique au Québec a été comparée à celle de la moyenne canadienne, ainsi qu’aux valeurs minimales et maximales observées dans les autres provinces. Le portrait de l’évolution de la situation au Québec a été tracé dans la mesure où les données passées étaient accessibles. Compte tenu de la variation du taux de réponse, les différences les plus marquées (au moins 5 %) ont été soulignées dans le texte, contrairement à l’utilisation d’émoticônes (au moins 3 %) dans les versions précédentes.
En complément à cet article destiné au public québécois, les lecteurs peuvent consulter l’article canadien sur le site de la SCPH7. Des divergences entre les données des deux articles sont possibles compte tenu des analyses complémentaires.
Plusieurs ouvrages phares en matière d’histoire de la pharmacie sont parus dans les dernières années. De 2019 à 2021, la Faculté de pharmacie de l’Université de Montréal a fêté son 100e anniversaire8. Dans ce cadre, Johanne Collin a publié une version renouvelée d’un ouvrage initialement publié en 19959. On y trouve notamment la liste des 100 membres du Cercle des ambassadeurs et ambassadrices du centenaire10. L’Ordre des pharmaciens du Québec (OPQ) a publié en 2020 un ouvrage célébrant son 150e anniversaire11. En décembre 2021, l’A.P.E.S. a également souligné son 60e anniversaire avec un blogue et une vidéo12. Ainsi, Pelletier et coll. ont écrit un article et un blogue sur l’histoire de la pratique pharmaceutique à Lachine au dernier siècle tandis que Taing et coll. ont publié un article et une série de blogues sur l’histoire de la pratique pharmaceutique dans le nord du Québec13–15. Ailleurs dans le monde, Olivier Lafont, de la Société d’histoire de la pharmacie en France, a lancé en 2021 « Apothicaires et pharmaciens : l’histoire d’une conquête », un bel ouvrage de synthèse très illustré16.
La Fédération internationale pharmaceutique (FIP) représente plus de quatre millions de pharmaciens et scientifiques du médicament partout le monde. En 2020, elle a publié ses 21 objectifs pour le développement de la pratique pharmaceutique dans le monde17,18. Au cours des dernières années, elle a également fait paraître des documents utiles sur les pharmacies en ligne, les changements climatiques, les compétences pharmaceutiques en situation d’aide humanitaire, la vaccination, l’équilibre travail-famille, l’interopérabilité des systèmes d’information en santé, le rôle des jeunes pharmaciens et scientifiques en matière de santé globale, la conciliation médicamenteuse, la contrefaçon, le bon usage des médicaments, les choix de carrière en pharmacie, le rôle du pharmacien dans le contexte de la pollution et la prestation sûre des soins19–33. On peut également consulter leur portail sur la COVID-19, leur plus récent rapport annuel et un document sur les 50 ans du Board of Pharmaceutical Sciences34–36. Rappelons que la Journée mondiale des pharmaciens se tient le 25 septembre37.
Eu Europe, l’European Association of Hospital Pharmacist (EAHP) a notamment fait paraître les résultats d’une initiative visant à établir un consensus sur l’avenir de la pharmacie hospitalière, un énoncé de position sur la spécialisation en pharmacie hospitalière, un autre sur les pénuries de médicaments et un sur la résistance aux antibiotiques38–41. L’EAHP n’a pas sondé ses membres sur la pratique pharmaceutique en établissement de santé depuis 2016.
La Société française de pharmacie clinique (SFPC) a, pour sa part, publié un modèle de pharmacie clinique, un lexique de pharmacie clinique, un guide professionnel sur la gestion des essais cliniques, un guide sur les médicaments dérivés du sang, un profil de son programme Act-IP et a mis en ligne un assistant d’analyse pharmaceutique42–47.
Aux États-Unis, trois grandes associations méritent notre attention. L’American Pharmacists Association (APhA) s’intéresse principalement à la pratique en milieu communautaire. Ses enjeux et énoncés sont regroupés sur son site, notamment ses prises de position sur les produits biosimilaires, la traçabilité et la préparation des médicaments et son appui à l’initiative « Pharmacy Health Information Information Technology Collaborative »48–51. L’American College of Clinical Pharmacy (ACCP) et l’American Society of Health-System Pharmacists (ASHP) proposent chacun un portail riche en ressources contenant notamment plusieurs documents pertinents qui seront cités dans des sections spécifiques. Un groupe de pharmaciens de l’ASHP a publié une enquête en trois volets (prescription et transcription en 2019, dispensation et administration de médicaments en 2020, surveillance et conseils aux patients en 2018) qui se rapproche le plus de l’enquête canadienne52–54. Nous reprendrons quelques éléments de ces trois publications à des fins de comparaison.
Au Canada, la SCPH a produit deux énoncés de position (pharmaciens de soins de première ligne en équipe et cannabis pour le patient hospitalisé) et a organisé trois séances d’information sur l’optimisation des médicaments (gestion des antimicrobiens, transitions sûres des soins pour les patients prenant des opioïdes et cannabis à des fins médicales)55–59.
En 2017, des changements ont été apportés au Règlement sur les aliments et drogues afin de faciliter l’importation de médicaments pour répondre à des besoins urgents en matière de santé publique60. Ainsi, trois mécanismes permettent désormais d’accéder à des médicaments d’urgence, soit le Programme d’accès spécial, un arrêté d’urgence et un accès à des médicaments dans des circonstances exceptionnelles61. En octobre 2020, de nouvelles lignes directrices sur le Programme d’accès spécial aux médicaments ont été publiées à l’intention de l’industrie et des praticiens et permettent notamment de commander des médicaments pendant 12 mois au lieu de 6 et d’expédier des produits dont l’importation vers les pharmacies hospitalières ou d’officine est autorisée62,63. Ces changements ne règlent toutefois pas les enjeux de rémunération pour les pharmaciens d’officine qui distribueraient des médicaments obtenus par ce programme.
En mars 2021, des changements ont été apportés à la Loi canadienne sur l’aide médicale à mourir (projet de loi C-7) de sorte qu’il n’est plus nécessaire d’être atteint d’une maladie mortelle ou en phase terminale pour être admissible64. Ils permettent ainsi à un groupe plus large de personnes de demander et de recevoir l’aide médicale à mourir selon les critères suivants : être admissibles aux services de santé, avoir au moins 18 ans, être aptes mentalement, avoir un problème de santé grave et irrémédiable, faire une demande délibérée et donner un consentement éclairé. Dans la foulée, l’Assemblée nationale a aussi modifié la Loi concernant les soins de fin de vie en juin 2021 afin de permettre à une personne en fin de vie qui satisfait à toutes les conditions d’obtenir l’aide médicale à mourir même si elle est devenue inapte à consentir aux soins au moment de son administration65. En décembre 2021, le Collège des médecins du Québec a recommandé une harmonisation des lois québécoises et canadiennes et a pris position sur différents scénarios cliniques (p. ex. : troubles neurocognitifs, maladie mentale, mineurs, fatigue de vivre)66. En juin 2022, le projet de loi 38 a été présenté à l’Assemblée nationale, mais n’a pas été adopté avant la dissolution de la chambre67. Selon Statistique Canada, en 2020, 7595 des 9375 demandes d’aide médicale à mourir déclarées ont été autorisées et ont eu lieu au Canada, soit 2,5 % de tous les décès68. Le cancer était l’affection sous-jacente la plus citée (69,1 %) dans la majorité des cas.
À la suite des changements législatifs adoptés en 2014 (Loi de Vanessa), des modifications au Règlement sur les aliments et drogues sont entrées en vigueur en décembre 2019. Ces modifications obligent notamment les établissements de santé à déclarer à Santé Canada les réactions indésirables graves aux médicaments et les incidents liés aux instruments médicaux dans les 30 jours69. Dans la foulée de ces changements, l’Unité de recherche en pratique pharmaceutique a mené une revue de la littérature, décrit ses pratiques des dix dernières années et plus, s’est intéressée à l’état des lieux en matière de pharmacovigilance en établissement de santé, a contribué à la rédaction de bonnes pratiques de pharmacovigilance hospitalière et a favorisé, par son évaluation des retombées de la loi, la mise en place d’une communauté de pratique en pharmacovigilance réunissant un représentant de chaque département de pharmacie du Québec70–77. D’autres travaux ont permis d’accroître la détection et la déclaration des réactions indésirables graves aux médicaments en collaboration avec les archives médicales78–80.
Depuis le 1er juillet 2020, l’industrie peut « distribuer certains médicaments sans ordonnance et [produits de santé naturels] sous forme d’échantillons dans le cadre d’une stratégie visant à encourager leur utilisation à titre d’essai. Antérieurement, l’article 14 de la Loi sur les aliments et drogues interdisait la distribution de médicaments sous forme d’échantillons autres qu’aux médecins, dentistes, vétérinaires ou pharmaciens, selon les conditions imposées »81. Tant que les ordres professionnels n’interdiront pas la circulation des échantillons de médicaments dans les établissements de santé, il demeure difficile pour les pharmaciens hospitaliers d’en contrôler l’entrée, l’utilisation et les destinataires. Cet assouplissement envers les médicaments sans ordonnance et les produits de santé naturels ne facilitera pas leur contrôle.
En 2017, le parlement canadien a adopté la Loi sur la non-discrimination génétique82. Cette loi empêche la discrimination génétique en interdisant l’imposition de test génétique et l’obtention de renseignements provenant de tels tests. À noter qu’elle ne s’applique pas aux médecins et pharmaciens ou chercheurs en exercice qui ont besoin de ces données pour traiter les patients. Santé Canada a publié des lignes directrices sur la présentation de l’information pharmacogénomique par les fabricants83.
De janvier 2016 à décembre 2021, 29 052 décès apparemment liés aux opioïdes et 30 860 hospitalisations liées à des surdoses d’opioïdes ont été signalés, ce qui confirme que la crise des opioïdes se poursuit84. En juin 2022, le gouvernement du Canada a publié un bilan des mesures fédérales en place et à venir84. Bien que la plupart de ces mesures touchent surtout la pratique du pharmacien d’officine, le pharmacien hospitalier peut jouer un rôle pivot dans les médicaments prescrits au moment du congé d’un patient. Compte tenu de la pandémie de COVID-19 et des exemptions accordées aux pharmaciens, il est sans doute opportun de les reconnaître définitivement dans la réglementation fédérale. Plusieurs autorités suggèrent la mise en place d’un programme de gouvernance des substances désignées, dans le même esprit que les programmes d’antibiogouvernance des dernières décennies85–89. Dans le cadre des travaux du Programme de gestion thérapeutique des médicaments, Varin et coll. ont revu les prescriptions d’opioïdes au moment du congé après une intervention chirurgicale et ont conclu que plusieurs pratiques pourraient être optimisées90.
Depuis le 17 octobre 2018, la Loi sur le cannabis établit un cadre strict pour contrôler les activités liées au cannabis, y compris la vente, la possession, la production et la distribution91. Chaque province ou territoire peut établir ses propres règles relatives à la consommation de cannabis, notamment en ce qui concerne l’âge minimum légal, les lieux où il est possible de s’en procurer et d’en consommer, ainsi que la quantité de cannabis qu’il est possible d’avoir en sa possession. Ainsi, les patients ayant obtenu l’autorisation de leur fournisseur de soins de santé, « peuvent accéder au cannabis à des fins médicales en l’achetant directement auprès d’un vendeur autorisé par le gouvernement fédéral, en s’inscrivant auprès de Santé Canada afin de pouvoir en produire une quantité limitée pour leurs propres besoins médicaux ou désignant quelqu’un qui se chargera d’en produire pour eux . Tout en respectant l’âge légal dans leur province (c.-à-d. 21 ans au Québec) ou territoire, ils sont également en mesure d’acheter du cannabis dans les points de vente au détail provinciaux ou territoriaux autorisés ou par l’intermédiaire de plateformes de vente en ligne provinciales ou territoriales autorisées »91. Au Québec, la circulaire 2015–016 portant sur l’organisation des services entourant l’accès au cannabis à des fins médicales pour les clientèles hospitalisées ou en centre d’hébergement demeure en vigueur92.
Excellence en santé Canada a été créé au printemps 2021 par la fusion de l’Institut canadien pour la sécurité des patients et de la Fondation canadienne pour l’amélioration des services de santé93. Il s’agit d’un organisme de bienfaisance indépendant sans but lucratif financé par Santé Canada qui vise à faire connaître les innovations et les pratiques exemplaires en matière de sécurité des patients. Il vient de publier sa stratégie 2021–202694. L’organisme pilote notamment la Semaine nationale de la sécurité des patients (fin octobre), le programme de formation pour cadres FORCES et un volet sur les soins virtuels.
Dans son rapport d’activités 2021, le Réseau canadien pour la déprescription rappelle que la déprescription est « la réduction de dose ou la cessation d’un médicament qui n’a plus d’effet bénéfique ou qui risque de nuire au patient. La déprescription est un processus planifié et supervisé. Le but de la déprescription est de maintenir ou d’améliorer la qualité de vie »95. Ce rapport est en phase avec les initiatives québécoises de déprescription en soins de longue durée et présente notamment une rétrospective de leurs six premières années d’existence ainsi qu’une stratégie nationale en six étapes pour un usage optimal des médicaments. McDonald et coll. ont publié une étude multicentrique sur la déprescription et l’utilisation d’aides électroniques à la décision96.
Dans son plus récent plan stratégique (2020–2023), l’OPQ rappelle qu’elle a pour mission de « veiller à la protection du public en encourageant les pratiques pharmaceutiques de qualité et en faisant la promotion de l’usage approprié des médicaments97 ». Elle a pour vision de « devenir une organisation agile, axée sur les besoins des patients et mieux adaptée aux défis de la pratique professionnelle ». Le plan comporte cinq valeurs (adaptabilité, pragmatisme, esprit d’équipe, innovation, courage), six grandes orientations et les stratégies associées.
Le 17 mars 2020, l’Assemblée nationale a adopté le projet de loi 31 modifiant principalement la Loi sur la pharmacie en ajoutant de nouvelles activités professionnelles à l’exercice de la pharmacie98. Ces changements ont notamment permis aux pharmaciens de contribuer à l’effort de vaccination contre la grippe, puis contre la COVID-19. En soutien à cette nouvelle activité, l’OPQ a publié un guide d’exercice sur la vaccination par le pharmacien99. Le 16 décembre 2020, les règlements permettant l’application du projet de loi 31 ont été adoptés. Le Règlement sur l’amorce et la modification d’une thérapie médicamenteuse, sur l’administration d’un médicament et sur la prescription de tests par un pharmacien comporte notamment les modalités d’amorce de thérapie entourant 19 problèmes de santé ne nécessitant pas de diagnostic, les modalités d’ajustement et de cessation de l’ensemble des traitements, les modalités entourant les demandes de consultation et les ententes de pratique avancées en partenariat100. Le Règlement sur certaines activités professionnelles qui peuvent être exercées par un pharmacien comporte notamment les modalités de prescription de médicaments pour 14 problèmes de santé traités antérieurement101. Un guide d’exercice sur les activités professionnelles du pharmacien a été publié et mis à jour en février 2022102. L’A.P.E.S. a développé différents outils afin de soutenir la mise en place des ententes de pratique avancée103.
L’OPQ a mis en place en 2011 un nouveau programme d’inspection professionnelle reposant sur les normes de pratique des pharmaciens. Un premier cycle de ce programme s’est terminé en 2019104. Un nouveau cycle simplifié a commencé en 2020 et comprend l’inspection individuelle (applicable à tous), l’inspection du circuit du médicament (par le chef du département de pharmacie) et des inspections ciblées, comme la préparation de produits stériles (par le chef du département de pharmacie et le ou les pharmaciens désignés pour les produits dangereux et non dangereux). En outre, l’OPQ a mis en place l’approche vigie qui consiste à moduler les activités de surveillance du traitement médicamenteux en fonction du niveau d’intensité de soins requis et des besoins des patients, notamment dans le cadre de l’inspection professionnelle105.
Jiang et coll. se sont intéressés au profil des décisions du conseil de discipline de l’OPQ de 1970 à 2021106. Une infime proportion des décisions mettent en cause des pharmaciens hospitaliers. Notons que l’OPQ relaie les décisions du conseil de discipline dans ses communications (p. ex. : dans le bulletin électronique La dépêche ou dans le bulletin L’interaction). Le blogue de Législation et systèmes de soins utilisés dans l’enseignement universitaire est également publié chaque semaine107.
En août 2022, l’OPQ a publié un nouveau guide d’exercice sur la délégation en pharmacie108. Ce guide liste les tâches qui peuvent être déléguées à un technicien en pharmacie, à un assistant technique en pharmacie ou à un étudiant ou résident en pharmacie. Le guide proposé est en phase avec les changements réglementaires publiés à l’été 2022.
En mars 2020, l’OPQ a fait paraître des lignes directrices sur le traitement du trouble de l’usage des opioïdes109. En août 2021, il a publié un nouveau guide d’exercice entourant la substitution d’un médicament, soit pour un produit de même dénomination commune (substitution générique) ou de dénomination différente (substitution thérapeutique)110. Ce guide remplace celui de 1994. En établissement de santé, la substitution générique ou thérapeutique fait partie de la pratique courante depuis plusieurs décennies conformément aux règles entérinées par le Conseil des médecins, dentistes et pharmaciens (CMDP).
En août 2020, l’OPQ réclamait une participation accrue des pharmaciens dans le cadre du projet de loi 45 sur la nomination et le mandat du coroner en chef111. L’OPQ précise que « des recommandations non appliquées ne génèrent aucune amélioration. Le projet de loi doit donc aller plus loin et exiger une reddition de comptes de la part des organismes visés par les recommandations des coroners. De plus, pour s’assurer que ces dernières soient applicables, l’expertise professionnelle du Bureau du coroner doit inclure d’autres professionnels comme les pharmaciens puisqu’ils ont les connaissances qui permettraient de faire des recommandations ayant plus d’impact lors de décès impliquant les médicaments »111. Le législateur n’a pas donné suite à ces commentaires.
Plusieurs autres documents pertinents publiés par l’OPQ seront traités dans les sections spécifiques, notamment au sujet de la pandémie de COVID-19 et de la technique en pharmacie.
En mars 2019, la ministre Danielle McCann a annoncé le retour de la fonction de commissaire à la santé et au bien-être, fonction qui avait été abolie en mars 2016112,113. Johanne Castonguay a été nommée à ce titre en décembre 2019114. Cette fonction constitue un contrepoids nécessaire dans le réseau de la santé. Les parties un et deux du rapport « Le devoir de faire autrement » sont d’intérêt pour les équipes de gestion des départements de pharmacie115,116. Le rapport sur les médicaments d’ordonnance paru en 2015 demeure aussi d’actualité117.
Au Canada, une démarche de réconciliation avec les peuples autochtones a été entamée à la suite du rapport de la Commission de vérité et réconciliation du Canada118. En pharmacie hospitalière, il est important de bien connaître les modalités de prestation et de financement des services de santé et des services sociaux destinés aux peuples autochtones119. En mars 2021, le ministère de la Santé et des Services sociaux (MSSS) a publié un document sur la sécurisation culturelle dans le réseau de la santé et des services sociaux120. On peut notamment y lire que « les Premières Nations et les Inuits ne sont pas couverts par le régime public d’assurance médicaments. Ils doivent utiliser une liste de médicaments différente. Selon le cas, ces derniers utilisent un programme comme les Services de santé non assurés (SSNA) ou les services assurés/non assurés (SANA). Ces particularités sont souvent méconnues par les acteurs de la santé et des services sociaux, dont les médecins, ce qui cause des barrières importantes dans l’accès aux soins et aux services de santé ». Tout le personnel du réseau de la santé, dont les membres des départements de pharmacie, doivent suivre une formation sur la sensibilisation aux réalités autochtones d’ici la fin de 2022121.
En octobre 2020, le MSSS a mis à jour le cadre de référence ministériel pour la recherche avec des participants humains initialement publié en 1998122. La nouvelle section 2.8 précise la place du département de pharmacie dans la gestion des médicaments de recherche. On y précise notamment que les médicaments de recherche sont soumis au même type de contrôle que celui des médicaments d’ordonnance. Notons que l’équipe de l’Unité de recherche en pratique pharmaceutique anime une communauté de pratique sur le soutien pharmaceutique aux activités de recherche clinique dans les établissements de santé.
L’Association québécoise des pharmaciens propriétaires a convenu d’une nouvelle entente avec le MSSS qui était valide du 1er avril 2020 au 31 mars 2022123. Dans la foulée de l’adoption des règlements découlant du projet de loi 31, le MSSS a confirmé l’amélioration de l’accès aux services pharmaceutiques en abolissant les frais applicables pour plusieurs services124,125. Ainsi, ne sont plus soumis à la contribution de l’usager certains services tels que l’amorce d’un traitement médicamenteux, l’ajustement de la dose de médicaments pour l’atteinte des cibles thérapeutiques, l’évaluation aux fins de prolongation d’une ordonnance, l’administration d’un médicament, la substitution thérapeutique, la modification du traitement médicamenteux, la prise en charge de la clientèle en soins palliatifs, la prise en charge après une hospitalisation et la demande de consultation123. Il est utile pour le pharmacien d’établissement de connaître les modalités de remboursement des activités professionnelles de ses collègues pour faciliter la continuité des soins.
Le 20 janvier 2022, les membres de l’A.P.E.S. ont entériné l’entente de principe sur les conditions de travail des pharmaciens exerçant en établissement de santé signée par le MSSS et leur Association. Cette entente est valide du 1er avril 2020 au 31 mars 2023126. Elle pérennise notamment certaines primes de salaires en vigueur depuis plus d’une décennie et maintient les changements négociés précédemment sur la structure de gestion en pharmacie (chef, chef adjoint, adjoint). En parallèle, l’A.P.E.S. a poursuivi ses démarches dans le dossier de l’équité salariale.
Le Comité d’évolution de la pratique des soins pharmaceutiques est une communauté de pratique regroupant des pharmaciens experts en oncologie provenant de tous les établissements de santé du Québec, sous l’égide de la Direction générale de cancérologie127. La communauté a notamment publié, en collaboration avec l’A.P.E.S., des recommandations sur le rôle du pharmacien en oncologie dans les établissements de santé128. Des travaux sur le parcours de soins des patients atteints de cancer, dont les médicaments prescrits et administrés par voie orale à domicile, auxquels participe notamment le Comité d’évolution de la pratique des soins pharmaceutiques, se poursuivent. Jacolin et coll. ont effectué un balisage de la validation et de l’exécution d’ordonnances de médicaments anticancéreux par voie orale au Québec et dans 13 autres entités juridiques en Amérique du Nord et en Europe129. Compte tenu de la charge de travail actuelle, les pharmaciens hospitaliers québécois ne sont pas toujours en mesure de valider toutes les ordonnances de médicaments anticancéreux par voie orale aux patients ambulatoires. Des travaux se poursuivent pour assurer une couverture et une continuité de soins entre l’hôpital et l’officine.
Depuis décembre 2018, le registre de vaccination est accessible partout au Québec. C’est un « système informatisé provincial dans lequel doivent être inscrits tous les vaccins reçus par une personne au Québec. L’historique de vaccination d’une personne doit aussi être inscrit au registre si les vaccins n’y sont pas déjà inscrits et si un professionnel est en mesure de valider l’information (p. ex. avec l’information provenant du carnet de vaccination) »130. « Seules les personnes ayant reçu au moins un vaccin doivent être inscrites au Registre de vaccination du Québec. […] Le consentement de l’usager n’est pas requis pour l’inscription des vaccins au registre de vaccination. Lorsqu’un usager consent à recevoir la vaccination, les renseignements de vaccination doivent être inscrits au registre. […] Toute vaccination, qu’elle soit couverte ou non par le régime public, doit obligatoirement être saisie au registre de vaccination. Le règlement concernant le registre de vaccination prévoit que cette saisie doit être réalisée dans les deux jours ouvrables suivant l’administration du vaccin »131. Les pharmaciens d’établissements doivent s’assurer que leur accès est fonctionnel pour offrir des soins pharmaceutiques de qualité. Il est possible de consulter la liste des renseignements accessibles et des personnes autorisées132.
Le MSSS a publié une mise à jour de la fiche d’intégration des pharmaciens travaillant dans un groupe de médecine de famille (GMF), ainsi qu’un contrat type proposé133,134. Le Réseau québécois des pharmaciens GMF a pour but « d’optimiser les soins pharmaceutiques en partenariat avec le patient dans les équipes interdisciplinaires de première ligne en favorisant le transfert et le partage des connaissances ainsi que la collaboration intra et interprofessionnelle. La communauté de pratique des pharmaciens en GMF regroupe actuellement plus de 330 pharmaciens exerçant en GMF »135. Le site du Réseau comporte de nombreux outils, un accès au réseau de soutien technologique pour l’application et le transfert des pratiques novatrices en pharmacie (STAT) et une zone membre. En janvier 2021, le Réseau québécois des pharmaciens GMF a adopté un énoncé de position pour « que des pharmaciens soient intégrés dans tous les GMF du Québec, que le rehaussement du temps pharmacien soit fait à un ETC (équivalent temps complet) pharmacien par 10 000 patients inscrits au GMF et que le Réseau québécois des pharmaciens GMF soit consulté dans la refonte du Programme et toute autre table/discussion en lien avec la pratique des pharmaciens en GMF »135,136. Il faut également souligner l’initiative d’Alexandre Chagnon et coll. qui ont fait évoluer l’outil « Question pour un pharmacien » vers « Question pour un pro », une démarche qui s’inscrit dans le bon usage des professionnels de la santé137.
En réaction à la pénurie de médecins de famille et au nombre élevé de Québécois sans médecin de famille, le gouvernement a déployé en 2022 le concept de guichet d’accès à la première ligne (GAP). Le GAP est « un service consacré aux personnes sans médecin de famille qui sont inscrites sur la liste d’attente du guichet d’accès à un médecin de famille (GAMF) (…) En attendant leur prise en charge par un médecin de famille, ces personnes peuvent contacter le guichet d’accès à la première ligne de leur région pour demander une consultation médicale. »138.
On reconnaît les nombreux enjeux associés au vieillissement de la population139. Dans un rapport de l’Institut national de santé publique du Québec (INSPQ) publié en 2020, on peut lire qu’en « 2016–2017, 45,0 % des Québécois de plus de 65 ans avaient au moins deux maladies chroniques et 27,8 % en avaient trois et plus. Le traitement des maladies chroniques implique souvent l’usage d’un ou plusieurs médicaments. […] Entre 2000 et 2016, la prévalence de la polypharmacie, définie comme l’usage de cinq médicaments et plus dans une année, est passée de 62,0 % à 72,8 % chez les Québécois de plus de 65 ans. Cette proportion s’est accrue de 26,0 % à 38,1 % pour ceux utilisant au moins dix médicaments par année. La polypharmacie représente ainsi une problématique de santé publique »140.
En 2017, le MSSS et les directions des établissements de santé ont lancé le projet collaboratif « Optimiser les pratiques, les usages, les soins et les services – Antipsychotiques » (OPUS-AP), de l’organisme Excellence en santé Canada141. En mai 2018, le Projet d’évaluation de la personnalisation des soins de longue durée (PEPS) a été présenté dans le cadre d’un forum sur les meilleures pratiques142. Après le suivi de ces projets, le MSSS entend répliquer cette démarche de déprescription à l’échelle du réseau de la santé, en finançant partiellement les ressources requises143.
C’est dans la foulée de ces initiatives que le gouvernement a lancé, en 2021, le concept de maison des aînés144. Cette initiative interpelle les pharmaciens des établissements de santé parce que l’organisation des services et soins pharmaceutiques va relever des départements de pharmacie. Un projet de norme sur les services et les soins pharmaceutiques en maison des aînés fait l’objet de discussion145.
La pilule abortive a été commercialisée au Canada en 2016. Le Collège des médecins du Québec a publié des directives cliniques en 2017, puis a fait le point sur cette approche thérapeutique en 2020146,147. Dans un sondage de Léger, on note que « 61 % des Québécoises ne savent pas qu’il existe une option d’avortement non chirurgical, que près de la moitié des répondantes québécoises ne connaissent pas la différence entre la pilule abortive et la pilule du lendemain et que 89 % des Québécoises déclarent que si elles devaient avoir recours à l’avortement, elles souhaiteraient pouvoir choisir entre une pilule et une intervention chirurgicale »148. Bien que la pilule abortive soit généralement prescrite par les médecins de famille, elle fait partie du coffre à outils des pharmaciens. Aux États-Unis, la pilule abortive est utilisée dans plus de la moitié des avortements thérapeutiques149.
Le gouvernement du Québec a mis en place un environnement numérique d’apprentissage (ENA)150. Les équipes de gestion des départements de pharmacie devraient réfléchir à l’occasion d’y héberger des formations sur le circuit du médicament. Des discussions entre l’Association paritaire pour la santé et la sécurité du travail du secteur affaires sociales (ASSTSAS), l’Unité de recherche en pratique pharmaceutique et les équipes de formation continue partagée se poursuivent afin d’évaluer le développement des formations entourant la manipulation de médicaments dangereux.
En octobre 2021, le projet de loi 59 modernisant le régime de santé et de sécurité au travail au Québec était sanctionné151. En établissement de santé, le chef du département de pharmacie doit offrir un milieu de travail exempt de risques et respecter ce cadre juridique.
Le MSSS a mis en place un portail regroupant de nombreuses informations sur la COVID-19, tant pour le personnel soignant que la population152.
L’Autorité des marchés publics « est un organisme gouvernemental neutre et indépendant qui a comme principal rôle la surveillance des marchés publics et l’application des lois et des règlements encadrant les contrats publics au Québec. Son rôle de surveillance vise le secteur public, les réseaux de la santé et de l’éducation, les sociétés d’État et les organismes municipaux »153. Dans le cadre du suivi de la Loi favorisant la surveillance des contrats des organismes publics et instituant l’Autorité des marchés publics sanctionnée en décembre 2017, les activités liées à la Loi sur les contrats des organismes publics ont été transférées de l’Autorité des marchés financiers à l’Autorité des marchés publics en janvier 2019154. C’est le Centre d’acquisitions gouvernementales qui signe la plupart des contrats de médicaments. Toutefois, les chefs des départements de pharmacie peuvent aussi le faire pour les médicaments. Leurs activités d’approvisionnement sont soumises aux règles de l’Autorité des marchés publics.
Depuis le 1er septembre 2021, en vertu de la Loi visant principalement à instituer le Centre d’acquisitions gouvernementales et Infrastructures technologiques Québec (projet de loi 37), le gouvernement a créé le Centre d’acquisitions gouvernementales « chargé de fournir aux organismes publics les biens et les services dont ils ont besoin dans l’exercice de leurs fonctions, et ce, dans l’objectif d’optimiser les acquisitions gouvernementales dans le respect des règles contractuelles applicables »155. Il regroupe notamment les trois anciens groupes d’achat en commun (SigmaSanté, Groupe d’approvisionnement en commun de l’ouest du Québec [GACOQ] et le Groupe d’approvisionnement en commun de l’est du Québec [GACEQ]). Les pharmaciens hospitaliers ont convenu de déléguer deux représentants de chacun des anciens groupes pour former le « groupe des six » afin de soutenir les travaux du Centre d’acquisitions gouvernementales. À noter que de ce dernier est responsable de l’acquisition des médicaments, mais également des fournitures et des équipements utilisés en pharmacie et dans le circuit du médicament. En outre, trois pharmaciens-conseils (2,5 ETP) sont prêtés par des établissements de santé au Centre d’acquisitions gouvernementales pour assurer le suivi des opérations quotidiennes.
Depuis le début de la pandémie de COVID-19, le groupe des six a travaillé au développement de différents outils et de différentes stratégies afin d’assurer aux établissements de santé un accès suffisant aux médicaments, notamment l’établissement d’une liste de médicaments critiques et la mise en place d’une réserve nationale, d’un outil de gestion des stocks et de mécanismes d’allocation156. Cette implication a été honorée par l’A.P.E.S.157. Cette contribution remarquable et soutenue des pharmaciens des groupes d’approvisionnement en commun depuis 40 ans de contribution a été présentée au Grand Forum de l’A.P.E.S.158.
Les médicaments biosimilaires sont arrivés au Canada il y a dix ans159. Afin d’éviter des substitutions involontaires, Santé Canada « recommande que le nom de marque unique et le nom non exclusif ainsi que d’autres identificateurs propres au produit, tels que le DIN [numéro d’identification du médicament] et le numéro de lot, soient utilisés tout au long du processus d’utilisation du médicament. Des identificateurs propres à chaque produit devraient être inclus dans les rapports de réactions indésirables aux médicaments afin de faciliter la traçabilité d’un effet indésirable à un produit pharmaceutique suspect donné »159.
En mai 2020, l’Institut national d’excellence en santé et en services sociaux (INESSS) a publié un état des connaissances sur l’innocuité des produits de substitution et d’interchangeabilité des médicaments biologiques, qui reconnaît la possibilité de procéder au remplacement à certaines conditions160. En mai 2021, le MSSS a annoncé un virage favorisant l’utilisation systématique de médicaments biosimilaires dans l’espoir de faire des économies annuelles de plus de 100 millions de dollars canadiens161. Il précise que « malgré l’inscription de plusieurs médicaments biosimilaires aux listes de médicaments depuis de nombreuses années à la suite de recommandations de l’INESSS, ceux-ci demeurent sous-utilisés »161. La transition vers les médicaments biosimilaires a commencé le 7 juillet 2021162,163. Depuis le 12 avril 2022, tous les patients admissibles sont passés à un médicament biosimilaire162,163.
Il faut rappeler que depuis l’adoption du projet de loi 28 en 2015, le MSSS peut conclure des ententes d’inscription avec les fabricants de produits pharmaceutiques164. En vertu de ce changement législatif et de la volonté du gouvernement, le Centre d’acquisitions gouvernementales ne lance plus d’appels d’offres pour les médicaments biosimilaires, qui sont pour la plupart inscrits sur la liste des médicaments de la Régie de l’assurance maladie du Québec (RAMQ) et des établissements. Ainsi, le processus structuré de compétition, découlant d’un appel d’offres permettant l’octroi d’une seule molécule par contrat afin d’assurer une utilisation sûre et optimale dans le réseau hospitalier, est maintenant contourné. Chaque établissement doit maintenant choisir ses médicaments biosimilaires parmi tous ceux qui sont inscrits. Cette décision nous ramène à la situation en vigueur dans les années 1990 où chaque chef de département de pharmacie devait tenter de convaincre les médecins et autres cliniciens d’utiliser les produits génériques dans son établissement, faute de sélection par appel d’offres. Dans le cas des génériques, les appels d’offres avaient neutralisé tous les efforts de lobbyisme et d’influence.
À défaut d’octroyer un contrat sur la base d’une saine compétition, le groupe des six a adopté en 2021 des principes directeurs afin de sélectionner un nombre limité de médicaments biosimilaires pour les établissements de santé du Québec, soit un pour tout le Québec ou un pour l’Est (avec le groupe d’achat en commun GACEQ)] et un pour l’Ouest (SigmaSanté, GACOQ)165.
En avril 2021, la Loi sur l’assurance médicaments a été modifiée et le Règlement sur les exceptions à l’interdiction de payer ou de rembourser le prix d’un médicament ou d’une fourniture dont le paiement est couvert par le RGAM est entré en vigueur166,167.
Le programme de qualification en pharmacie de l’Université de Montréal a fait l’objet d’une refonte. Une mouture révisée est offerte depuis septembre 2021168. Des travaux de réflexion entourant la mise à jour du programme de baccalauréat en sciences biopharmaceutiques ont été menés en 2021–2022169.
Avec la pandémie de COVID-19, les équipes des facultés de pharmacie de Montréal et de Québec ont migré leur enseignement en personne vers des approches à distance. Notamment, au premier cycle du doctorat professionnel en pharmacie de la Faculté de pharmacie de l’Université de Montréal, la première semaine du stage de quatre semaines d’exposition à la pratique en établissement de santé (deuxième année) a eu lieu en mode virtuel, avec un arrimage avec les milieux de santé. Cette nouvelle approche a permis d’offrir une formation standardisée et d’exposer les étudiants aux meilleures pratiques de plusieurs milieux et de mieux les préparer à leur exposition clinique au cours des trois semaines qui suivent170.
En juin 2021, le ministère des Finances, de l’Économie et de l’Innovation et le MSSS ont annoncé le versement d’une subvention de deux ans à la Faculté de pharmacie de l’Université de Montréal pour appuyer le projet Médicament Québec171. « La contribution gouvernementale permettra de financer des activités pouvant accroître la capacité locale de production de certains ingrédients actifs entrant dans la préparation de médicaments dont la pénurie pourrait avoir des répercussions sur la prestation des soins de santé »171. L’équipe de la pharmacie du CHU Sainte-Justine en assume la direction pour le volet qui vise à standardiser les préparations magistrales à l’échelle du Québec à partir de l’automne 2022172.
Dans son plan stratégique de 2020–2023, l’A.P.E.S. souligne que sa mission est d’assurer « la valorisation et l’avancement de la pratique pharmaceutique en prenant appui sur l’expertise, les initiatives et les réalisations innovatrices de ses membres. L’A.P.E.S. a également la responsabilité de défendre et de faire progresser les intérêts professionnels et économiques de ses membres auprès des autorités compétentes »173. Le plan précise la vision, les valeurs, quatre enjeux stratégiques (rehausser, optimiser et harmoniser la pratique pharmaceutique en établissement de santé, accroître la visibilité de l’A.P.E.S., intégrer la pratique avancée et la spécialisation au parcours de soins pharmaceutiques des patients, actualiser les technologies de l’information de l’A.P.E.S.) et sept objectifs.
En 2018, l’A.P.E.S. a revu son offre de formation continue, en éliminant le colloque de gestion offert habituellement à l’automne et en revoyant la programmation de son congrès annuel. Au même moment, elle a choisi d’offrir gratuitement l’équivalent de 20 heures de formation à ses membres tous les deux ans, soit la moitié de la nouvelle exigence de l’Ordre des pharmaciens du Québec. Ainsi, depuis mars 2019, le congrès a été renommé Grand Forum et vise à rejoindre tant les pharmaciens gestionnaires que les pharmaciens cliniciens. De plus, le comité de formation en gestion de l’A.P.E.S. a innové en pilotant un programme de mentorat de 12 mois qui a permis de pairer huit pharmaciens gestionnaires (mentors) et huit pharmaciens intéressés par la gestion (mentorés). Au terme du programme, les participants ont recommandé sa pérennisation174.
En 2018, l’A.P.E.S. a publié un guide de pratique comportant notamment 10 recommandations relatives à des « soins pharmaceutiques (axe 1) » en établissement de santé175. Ce guide pivot fait suite à un premier guide de pratique spécifique publié en 2016 par le MSSS et l’A.P.E.S. sur le rôle du pharmacien en oncologie128. En février 2018, elle a fait paraître un outil de référence sur le rôle du pharmacien d’établissement aux soins intensifs, dont des ratios d’effectifs proposés176. En mars 2021, elle a publié un deuxième guide de pratique spécifique en infectiologie comportant 23 recommandations, dont des ratios d’effectifs177. En décembre 2021, elle a fait paraître un troisième guide de pratique en néphrologie comportant 15 recommandations, dont des ratios d’effectifs178. D’autres guides de pratique sont en cours de rédaction, dont celui sur le pharmacien à l’urgence. L’A.P.E.S. publie également des outils en soutien à la prestation de soins pharmaceutiques, notamment sur l’utilisation du cannabis à des fins thérapeutiques ainsi qu’une politique sur l’utilisation du cannabis chez la clientèle en centre d’hébergement ou hospitalisée179.
Les regroupements de pharmaciens experts (RPE) ont publié différents documents pour aider leurs collègues et d’autres professionnels179. Le RPE en gériatrie a publié un document sur la prise en charge du traitement de l’hypotension orthostatique et sur une démarche de soins pharmaceutiques à l’admission d’une personne âgée en établissement de santé ainsi que des fiches sur la gériatrie. Le RPE en néphrologie a produit un document sur le rituximab pour les maladies rénales de l’adulte. Le RPE en soins intensifs a rédigé des documents sur l’organisation des soins et des services pharmaceutiques dans une unité de soins intensifs au Québec dans un contexte de pandémie ainsi qu’un outil de référence sur le rôle du pharmacien aux soins intensifs. Le RPE en infectiologie a publié un document sur l’ajustement des antimicrobiens en cas d’insuffisance rénale. Enfin, le RPE en soins palliatifs a fait paraître un document sur l’utilisation du cannabis à des fins médicales chez les clientèles en centre d’hébergement ou hospitalisées ainsi qu’un document sur les options thérapeutiques et les dates limites d’utilisation des produits injectables en soins palliatifs dans un contexte de pandémie.
L’A.P.E.S. a été très active pendant la pandémie. Elle a publié, en collaboration avec l’OPQ, un guide sur les mesures sanitaires recommandées dans les départements de pharmacie. Elle a créé plusieurs formations pour soutenir ses membres, organisé une série de conférences sur la santé mentale « Ça va bien aller », diffusé 11 épisodes de baladodiffusion sur la COVID-19 et cinq sur les nouvelles activités de la Loi sur la pharmacie (projet de loi 31)180.
Plusieurs autres documents pertinents de l’A.P.E.S. seront traités dans les sections spécifiques, notamment sur la technique en pharmacie et la pandémie de COVID-19.
Depuis quelques années, l’A.P.E.S. organise des réunions de gestion, réunissant tantôt les chefs des départements, tantôt les équipes de gestion élargie (chef, chef adjoint, adjoint de site). Ces réunions permettent d’informer les pharmaciens gestionnaires et d’échanger sur différents problèmes. Après la création du Centre d’acquisitions gouvernementales, un comité de direction regroupant des chefs des départements de pharmacie (volet approvisionnement) a été formé en septembre 2020. En mai 2022, les chefs des départements ont convenu de créer un second comité de direction pour le volet « affaires professionnelles » afin de constituer un forum d’échange. À la rencontre du 20 juin 2022, les membres de la table des chefs des départements de pharmacie du Québec ont adopté le mandat, la composition, les modalités de nomination des comités de direction et les modalités de fonctionnement181.
À l’échelle du Québec, chaque comité régional sur les services pharmaceutiques (CRSP) remplit son mandat en favorisant un arrimage entre les pharmaciens travaillant en officine et à l’hôpital. Le comité régional de Montréal a été particulièrement actif au cours des dernières années182. Il a notamment traité des sujets suivants : guichet d’accès à la première ligne, COVID-19, gestion des déchets biomédicaux, expérience des équipes de première ligne dans les traitements contre le cancer, vaccination, ajustement de la pharmacothérapie, liste des pharmacies préparatrices dans la région et recommandations du comité montréalais « Antibiothérapie intraveineuse à domicile »182.
Depuis 2015, les conseils d’administration (CA) sont constitués notamment du président-directeur général de l’établissement, de membres des établissements et de six membres désignés pour représenter les organisations suivantes : Département régional de médecine générale, CMDP, Conseil des infirmières et infirmiers de l’établissement, Conseil multidisciplinaire de l’établissement, Comité des usagers et CRSP. Ainsi, grâce à une demande de l’A.P.E.S. faite en commission parlementaire, chaque CA profite désormais de la présence d’un pharmacien désigné par le comité de sa région183. On peut consulter la liste des membres des CA ainsi que des chefs des départements de pharmacie184,185. Rappelons que le représentant du CRSP qui siège au CA d’un établissement de santé n’est pas forcément le chef du département de pharmacie. Il peut s’agir d’un pharmacien membre de cet établissement. Le pharmacien au conseil doit s’assurer qu’il respecte les obligations inhérentes à ce rôle et doit utiliser les outils de formation offerts par le CA de son établissement186. De plus, il devrait notamment consulter le cadre juridique actuel (p. ex. : Loi modifiant l’organisation et la gouvernance du réseau de la santé et des services sociaux notamment par l’abolition des agences régionales, Loi sur les services de santé et les services sociaux, Code civil du Québec et autres règlements pertinents), le règlement de régie interne du CA, le code d’éthique et de déontologie de l’administrateur et les différentes politiques du CA.
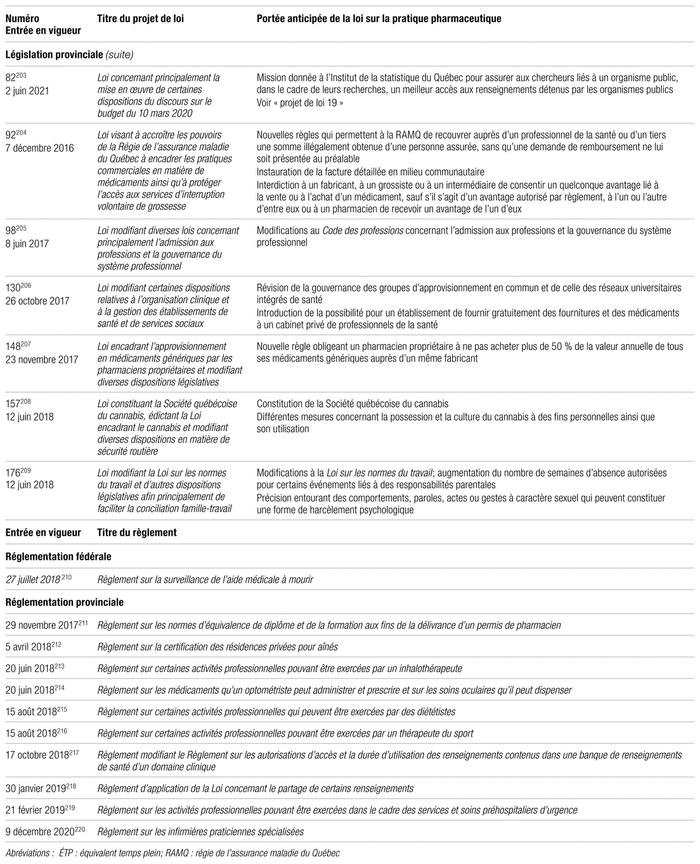
Plusieurs projets de loi touchant la pratique de la pharmacie d’officine et d’hôpital ont été votés à la Chambre des communes et à l’Assemblée nationale depuis la dernière enquête (tableau I). Il est possible de consulter le site de l’Observatoire international de la santé et des services sociaux hébergé sur le site du MSSS et le site du Collège des médecins pour l’ensemble des règlements d’autorisation d’activités médicales187,188–220.
Tableau I Changements législatifs au Québec de 2016 à 2022


En 2020–2021, les chefs des départements de pharmacie ont rempli 144 questionnaires, dont 25 % (36/144) provenaient du Québec. Il s’agit d’une baisse importante par rapport aux 184 questionnaires de 2016–2017, qui semble liée au contexte de la pandémie de COVID-19, à l’abstention de tous les répondants de l’Alberta en raison d’enjeux politiques et stratégiques, à la refonte du questionnaire dans un nouvel outil (Qualtrics) et au renouvellement des chefs des départements de pharmacie. Des 144 questionnaires, 33 provenaient d’établissements de santé à vocation universitaire, 106, d’établissements à vocation non universitaire et cinq, d’établissements à vocation pédiatrique. La majorité des répondants canadiens ont fourni des données sur une seule installation (102/144, 71 %) et un tiers ont consolidé leurs réponses pour plus d’une installation (42/144, 29 %).
Au Québec, une réforme majeure du système de santé est entrée en vigueur le 1er avril 2015. Le réseau de la santé québécois est alors passé de 184 à 34 établissements de santé. De ce nombre, 27 comportent des installations comptant au moins 50 lits de soins de courte durée. Dans le rapport de 2016–2017, il était encore trop tôt pour observer les effets de cette réforme. Dans le rapport 2020–2021, certains chefs des départements de pharmacie ont fourni des données consolidées pour l’ensemble de leurs installations (n = 16) tandis que d’autres (n = 20) ont préféré continuer de fournir des données par installation. Aux fins de cet article, un établissement de santé peut comporter une ou plusieurs installations ayant différentes missions. Un répondant est un chef de département de pharmacie. L’annexe présente la liste comparative des établissements et des installations représentées dans l’enquête 2016–2017 et 2020–2021. Afin d’interpréter la participation du Québec à l’enquête 2020–2021, on note que 23 des 26 (89 %) chefs des départements de pharmacie admissibles ont fourni des données exploitables pour au moins une de leurs installations, pour un total de 36 questionnaires remplis. Seulement trois des établissements admissibles ne sont pas représentés dans le sondage. Certains sont présents, mais seulement pour une partie de leurs installations. Ainsi, les données recueillies incluent 56 des 73 (77 %) installations comportant au moins 50 lits de soins de courte durée au Québec.
En outre, il faut se rappeler que les données canadiennes présentées incluent les données québécoises. C’est donc dire qu’il ne s’agit pas d’une comparaison entre le Québec et le reste du pays, mais bien d’une comparaison entre le Québec et le Canada incluant le Québec.
Dans l’enquête canadienne de 2020–2021, les indicateurs de structure incluent la structure de l’établissement (p. ex. : nombre de lits, type de lits, nombre de jours-présence, taux d’occupation), les heures d’ouverture du département de pharmacie, les systèmes de distribution, les systèmes de préparation des médicaments, les modèles de pratique et la proportion de temps pharmacien aux cinq axes.
Le tableau II contient les principaux indicateurs de structure en pratique pharmaceutique au Canada en 2020–2021. L’enquête 2020–2021 présente des données portant sur 33 675 lits au Québec, soit une augmentation par rapport aux 32 077 lits de 2016–2017, dont 14 078 lits de soins de courte durée (de 65 à 1260 lits par établissement), contre 14 188 en 2016–2017 et 19 597 lits autres que de soins de courte durée (de 10 à 2989 par établissement, chez les établissements qui en ont) contre 17 889 en 2016–2017. Les lits des répondants québécois représentent respectivement 33 % des lits de soins de courte durée et 70 % des lits de soins de longue durée de tous les répondants canadiens. Cette surreprésentation du Québec est liée à la réforme décrite précédemment. Dans le reste du pays, une majorité de lits de soins de longue durée ne relève pas d’établissements centralisés comme au Québec. Ainsi, l’enquête regroupait des établissements dont une partie des lits était consacrée à des patients en centre d’hébergement (comme au Québec avec les fusions), mais les établissements offrant uniquement des soins de longue durée ont été exclus.
Tableau II Principaux indicateurs de structure en pratique pharmaceutique au Canada en 2020–2021a
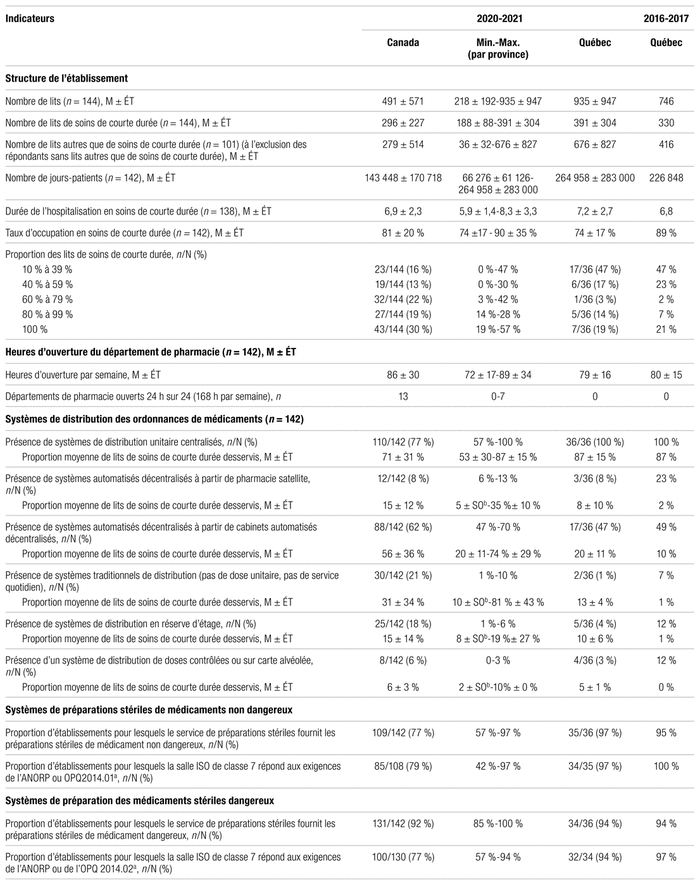
Les données québécoises représentaient 3 931 612 jours-patients de soins de courte durée et 5 722 389 jours-patients autres que de soins de courte durée pour un total de 9 668 115, une augmentation importante par rapport au 7,5 et 6,4 millions de jours-patients de 2016–2017 et de 2013–2014, respectivement. Un jour-patient correspond à une journée d’hospitalisation par patient. Les jours-patients des répondants québécois représentent respectivement 31 % des jours-patients des soins de courte durée et 71 % des jours-patients des soins de longue durée de tous les répondants canadiens. Le taux d’occupation moyen des lits de soins de courte durée était de 74 % au Québec et de 81 % au Canada, en baisse sans doute à cause de la pandémie de COVID-19 (89 % au Québec et 90 % au Canada en 2016–2017). En soins de longue durée, le taux d’occupation était de 82 % au Québec et de 79 % au Canada. La durée moyenne de séjour en soins de courte durée était de 7,2 jours au Québec contre 6,9 au Canada.
En moyenne, 162 890 visites de patients ambulatoires ont eu lieu en 2020–2021 dans chaque établissement du Québec, une valeur semblable aux 151 384 visites du Canada. Les visites à l’urgence totalisaient 53 687 en moyenne au Québec contre 50 787 au Canada. Bien que certains établissements permettent à une pharmacie privée d’exploiter un commerce dans leurs locaux, aucun répondant du Québec n’exploite de pharmacie d’officine alors que 21 sur 144 (15 %) répondants ailleurs au Canada le font.
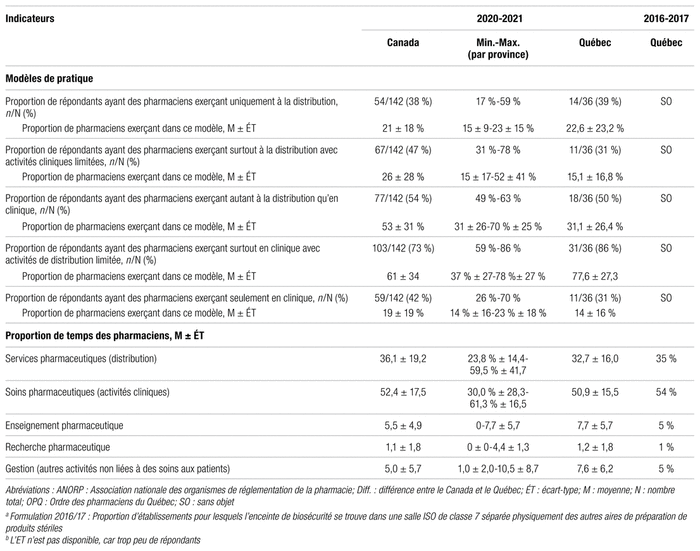
On note que les heures d’ouverture de la pharmacie sont moins longues au Québec (79 contre 86 heures par semaine). Par ailleurs, le Québec est passé pleinement à l’unidose dans la foulée des investissements dans les systèmes automatisés et robotisés de distribution des médicaments (SARDM). Toutefois, on note un déficit de robotisation au Québec quant à la présence de cabinets automatisés décentralisés (47 % au Québec contre 62 % au Canada). Le report des phases IV et V du projet SARDM n’est pas étranger à ce recul de l’utilisation de cabinets. En ce qui concerne les préparations stériles de médicaments, le Québec se positionne favorablement par rapport au reste du pays, ce qui est sans doute lié au cadre normatif (normes 2012.01, 2014.01, 2014.02) et au processus d’inspection ciblé de l’OPQ. Quant au modèle de pratique, le Québec se positionne favorablement en privilégiant une pratique clinique décentralisée (86 % au Québec [77,6 ± 27,3 % des lits] contre 73 % au Canada [61 ± 34 % des lits] des répondants ayant des pharmaciens exerçant surtout en clinique avec des activités de distribution limitée). Enfin, la proportion de temps consacré aux cinq axes au Québec se compare à celle du reste du pays.
Dans l’enquête canadienne de 2020–2021, les indicateurs de ressources financières comprennent les ratios d’effectifs et de dépenses de médicaments par unité de mesure ainsi que les taux de rotation des stocks et les dépenses en salaires.
L’Institut canadien d’information sur la santé (ICIS) a publié de nouvelles données sur les dépenses en santé qui atteignent 308 milliards de dollars canadiens en 2021. « Les hôpitaux (25 %), les médicaments (14 %) et les médecins (13 %) resteront vraisemblablement les principaux postes de dépenses de santé au Canada en 2021. La nouvelle catégorie de dépenses — le Fonds de réponse à la COVID-19 — représentera environ 7 % des dépenses de santé totales. Les personnes âgées forment le groupe d’âge représentant la part la plus élevée des dépenses de santé, occasionnant environ 45 % des dépenses de santé totales (environ 78 milliards $ CA en 2019) »221.
En vertu de la Loi canadienne sur la santé, seuls les médicaments administrés au cours d’une hospitalisation sont couverts par les régimes publics provinciaux222. Le Conseil consultatif sur la mise en œuvre d’un régime national d’assurance médicaments a publié son rapport en septembre 2021223. On peut lire que « les Canadiens ont dépensé 34 milliards $ CA de dollars pour des médicaments d’ordonnance en 2018. […] Par habitant, seuls les États-Unis et la Suisse paient plus cher pour leurs médicaments d’ordonnance. Pourtant, malgré toutes ces dépenses, il y a d’énormes lacunes dans la protection sociale. Un Canadien sur cinq a de la difficulté à payer ses médicaments d’ordonnance. Trois millions de personnes au Canada ne font pas exécuter leur ordonnance parce qu’elles n’ont pas les moyens de se les procurer »223. À la suite de ce rapport, le gouvernement libéral s’est engagé à poursuivre les travaux pour la mise en place éventuelle d’un régime national (canadien) d’assurance médicaments.
Il faut se rappeler que la prise de nombreux médicaments commence à l’hôpital, ce qui influence ensuite les dépenses de santé pour les patients ambulatoires. Le Québec a fait le choix d’assurer l’ensemble de sa population en créant un régime général d’assurance médicaments en 1997. Ce régime est essentiel à la pratique du pharmacien d’établissement, car il détermine ce qui peut être réalistement prescrit et remboursé au patient ambulatoire. Dans une analyse du Conseil d’examen du prix des médicaments brevetés (CEPMB), on note d’ailleurs que « les médicaments évalués par le programme commun d’évaluation des médicaments qui sont inscrits sur les listes de médicaments assurés sont relativement les mêmes dans la plupart des régimes publics d’assurance-médicaments au Canada »224. On peut également consulter la liste des programmes provinciaux en vigueur225.
Dans le contexte de la pandémie de COVID-19, à la suite d’un accueil défavorable de l’industrie et des groupes de pression, le ministre fédéral de la Santé a reporté à plus d’une reprise l’entrée en vigueur du nouveau Règlement sur les médicaments brevetés226,227. En avril 2022, le ministre de la Santé a annoncé qu’il allait de l’avant avec les nouvelles lignes directrices du CEPMB en vigueur depuis le 1er juillet 2022228. Ce changement réglementaire introduit de nouveaux facteurs de régulation des prix, une liste actualisée de pays de comparaison (qui exclut désormais les États-Unis) et de nouvelles exigences pour les rapports229. Ces changements réglementaires devraient avoir un effet favorable sur le prix d’introduction des nouveaux traitements sur le marché canadien.
Depuis mars 2017, les « fabricants sont tenus de déclarer les pénuries et les cessations de vente de médicaments réelles et prévues sur le site Web tiers Pénuries de médicaments Canada »230,231. Le portail fédéral précise les modalités entourant l’importation et la vente exceptionnelles de médicaments, les plans de communication des risques et d’autres modalités. Le portail « Pénuries de médicaments Canada » permet à chaque fabricant de déclarer sa situation et de la mettre à jour en temps réel232. Il comporte une fiche détaillée sur chaque médicament faisant l’objet d’une pénurie, dont des personnes contacts. Il précise désormais le niveau de risque associé à chaque pénurie, celles de niveau 3 étant susceptibles d’entraîner plus de conséquences sur la prestation des soins de santé233.
En sus, le grossiste McKesson Canada met à jour un fichier hebdomadaire listant les pénuries de médicaments applicables au milieu hospitalier. De plus, plusieurs fabricants de médicaments envoient périodiquement par courriel aux équipes de gestion des pharmacies des fichiers de travail indiquant l’état de leurs stocks et les modalités d’allocation.
Entre 2017 et 2019, Floutier et coll. ont noté 6948 pénuries de médicaments (132 fabricants, durée médiane de 86,5 jours, 79 % de produits génériques, 15 % de produits liés à la voie parentérale) sur le site canadien contre 1379 (70 fabricants, durée médiane de 109 jours, 86 % de produits génériques, 27 % de produits liés à la voie parentérale) selon les données du grossiste McKesson Canada234. Cette différence s’explique en partie par le fait que le site canadien compile également les médicaments utilisés dans la collectivité. La même équipe s’est également intéressée au vécu de pharmaciens hospitaliers québécois exposés à une sélection de 10 pénuries de médicaments235.
La pandémie de COVID-19 a mis en évidence des risques accrus de pénurie de médicaments partout dans le monde. Un arrêté d’urgence a été adopté le 27 novembre 2020, obligeant les détenteurs d’autorisation de mise sur le marché ou le titulaire d’une licence d’établissement de produits pharmaceutiques à fournir des renseignements sur une pénurie réelle ou prévue de médicaments236. Ces dispositions ont été ajoutées au Règlement sur les aliments et drogues (art. C.01.014.12) en novembre 2021237. De plus, un guide sur les exigences relatives à la transmission d’informations sur les pénuries de médicaments (GUI-0146) a été publié en novembre 2021238.
Au Canada comme au Québec, les dépenses en médicaments ne cessent d’augmenter. Paré note que « plus du quart des dépenses publiques liées aux soins de santé sont le fait de 1 % des utilisateurs du réseau. Si le coût des hospitalisations pèse de moins en moins lourd dans la facture totale, celui lié aux médicaments a plus que triplé chez ces grands utilisateurs en près de 20 ans »239. Jacolin et coll. ont analysé les rapports financiers des établissements de santé du Québec de 2014–2015 à 2020–2021. Ils notent que les dépenses en pharmacie (composante « professionnelle » et « médicaments et fournitures ») ont augmenté de 156 % pour atteindre 1,519 milliard de dollars canadiens en 2020–2021. La hausse est plus importante pour la composante « médicaments et fournitures » (166 %) que pour la composante « professionnelle » (134 %)240. Les dépenses globales ont augmenté de façon marquée au cours des deux dernières années de la période d’étude pour les activités ambulatoire (6803). Les dépenses de la classe thérapeutique 10:00 (oncologie) correspondent à plus de 50 % de celles des médicaments et des fournitures bien que le volume d’activités de cette classe ne représente qu’une portion limitée de l’ensemble des volumes d’activités hospitalières et ambulatoires240. En outre, l’ensemble des dépenses en pharmacie représentent 5,2 % (1,519 M$ CA/ 29,207 M$ CA) de toutes les dépenses en établissement de santé en 2020 2021.
Dès le 1er avril 2023 (entrée en vigueur initialement prévue en 2022, mais reportée en raison de la pandémie), une partie du financement des hôpitaux québécois sera déterminée en fonction des volumes et de la nature des activités cliniques. Gareau a commenté l’arrivée du financement des hôpitaux par parcours de soins au Québec241. Power Health a obtenu le contrat pour l’installation du logiciel Power Performance Management (PPM) dans tout le réseau de la santé. Interfacé à plusieurs systèmes d’information au sein de chaque établissement de santé, dont les principaux systèmes d’information en pharmacie, ce logiciel permet de calculer les coûts par parcours de soins. À partir des données recueillies pour les exercices 2019–2020 et 2020–2021, des barèmes de coûts ont été établis. Les activités chirurgicales et cliniques seront les premières à être financées selon ces barèmes à partir du 1er avril 2023. En pharmacie, plusieurs pharmaciens ont participé au développement d’une fiche méthodologique afin de déterminer les modalités de répartition des dépenses. Nul doute que les chefs des départements de pharmacie doivent suivre attentivement l’évolution des barèmes de financement proposés pour éviter une érosion des services et des soins pharmaceutiques.
Suivant le rapport du Vérificateur général du Québec et de ses six constats et douze recommandations sur les médicaments et les services pharmaceutiques publiés en 2014, notre précédent article, publié en 2018, faisait l’état de la situation relative aux progrès de ces recommandations6,242.
Trois types de ratios d’effectifs avec un dénominateur différent ont été explorés pour les services aux patients hospitalisés et un quatrième pour les consultations externes. Les heures rémunérées totales incluent les heures des pharmaciens, des assistants techniques en pharmacie, des techniciens en pharmacie et des autres titres d’emploi. À l’échelle du Canada, le ratio médian d’heures rémunérées totales par lit variait de 24,1 en soins de longue durée à 312,3 pour les greffes de moelle osseuse. Le ratio médian d’heures rémunérées totales par admission variait de 1,1 en obstétrique-gynécologie à 36,5 en soins de longue durée. Le ratio médian d’heures rémunérées totales par jour-présence variait de 0,07 en soins de longue durée à 1,05 pour les greffes de moelle osseuse. Le rapport canadien contient des données détaillées par programme de soins. Enfin, le ratio médian d’heures rémunérées totales pour 100 visites variait de 10,29 à l’urgence à 11,84 en hémodialyse en passant par 43,65 en oncologie.
À l’échelle du Canada, le ratio médian de dépenses en médicaments variait de 1555 $ CA par lit en soins de longue durée à 47 420 $ CA par lit en oncologie. Le ratio médian des dépenses de médicaments variait de 69,71 $ CA par admission en obstétrique-gynécologie à 1859,12 $ CA par admission en oncologie. Le ratio médian des dépenses de médicaments variait de 5,86 $ CA par jour-présence à 128,25 $ CA par jour-présence en oncologie. Le ratio médian des dépenses de médicaments variait de 4,30 $ CA par visite en dialyse à 9 $ CA par visite à l’urgence en passant par 491 $ CA par visite en oncologie. Il faut interpréter avec prudence tous ces ratios de coûts, étant donné que les modalités de financement varient grandement d’une province à l’autre.
Le taux de rotation des stocks était de 7,5 ± 3,5 (11,2 en 2016–2017) au Québec contre 7,8 ± 6,7 (9,7 en 2016–2017) au Canada (n = 112). Cette réduction importante est étroitement liée à la pandémie de COVID-19 et aux directives du MSSS d’augmenter les stocks.
Dans l’enquête canadienne de 2020–2021, les indicateurs de ressources humaines présentent le nombre moyen d’équivalents temps plein par titre d’emploi en chiffres absolus et sous forme de ratios, soit les ratios actuels et ciblés « personnel technique/pharmacien » et les données sur la pénurie de ressources humaines.
L’Association nationale des organismes de réglementation de la pharmacie (ANORP) regroupe les ordres professionnels des dix provinces canadiennes et propose un site évolutif selon le cadre juridique et les enjeux professionnels243. Au 1er janvier 2022, elle recensait 47 106 pharmaciens détenteurs d’un permis de pratique au Canada (dont 1831 des 6940 pratiquant en établissements de santé au Québec), 9960 techniciens en pharmacie réglementés (dont 5298 en Ontario et aucun au Québec) ainsi que 11 356 pharmacies d’officine (dont 1927 au Québec)244.
Dans le rapport d’activités de l’A.P.E.S. (taux de réponse de 92,5 %), on note que « le taux de pénurie de pharmaciens dans le réseau public s’élevait à 17,8 % au 1er avril 2021, comparativement à 18,7 % un an auparavant. Plus concrètement, sur un effectif autorisé total de 1577 pharmaciens en équivalents temps complet (ETC) au budget des établissements de santé, 280 ETC étaient manquants »245. L’ouverture d’un nouvel établissement de santé à Vaudreuil-Soulanges (c.-à-d. planification de l’embauche d’une cinquantaine de nouveaux pharmaciens ETP à terme) au cours des prochaines années et la modernisation de l’établissement de Gatineau vont exercer davantage de pression sur le recrutement246,247. En parallèle, l’Université d’Ottawa offrira en français un nouveau programme de doctorat professionnel en pharmacie à partir de septembre 2023248.
Depuis quelques années, un comité de planification de la main-d’œuvre en pharmacie poursuit ses travaux avec le MSSS afin de soutenir l’exercice de la pharmacie et le circuit du médicament. Ce comité, composé de chefs des départements de pharmacie (n = 7), de représentants de l’A.P.E.S. (n = 1), de l’OPQ (n = 1) et du MSSS (n = 3), a participé à des rencontres visant à trouver différentes pistes de solution. Afin de contrer la pénurie de pharmaciens et d’assistants techniques en pharmacie, plusieurs actions ont été envisagées ou mises en place : 1) nouveau programme collégial de technique de pharmacie depuis septembre 2021, 2) mise à jour du programme de diplôme d’études professionnelles (DEP) en assistance technique en pharmacie en septembre 2022, 3) financement et intégration d’au moins 200 détenteurs de doctorat en pharmacie (Pharm. D.) en établissement de santé pour desservir les maisons des aînés, 4) rehaussement du nombre de bourses de maîtrise en pharmacothérapie avancée à 110 en 2022–2023 et jusqu’à 130 en 2029–2030249.
Au cours des 15 dernières années, la formation et la certification du personnel technique ont évolué. Dans le cadre de cette enquête, voici la définition de quelques termes que nous utilisons. L’assistant technique en pharmacie est un employé non réglementé par un ordre professionnel de la province où il travaille. Au Québec, les assistants techniques en pharmacie travaillant en établissement de santé détiennent un DEP en assistance technique en pharmacie et sont classés comme assistants techniques en pharmacie sénior (titre 3215). Dans le reste du pays, il existe encore des assistants techniques en pharmacie non réglementés, compte tenu de la pénurie de techniciens en pharmacie et des besoins de chaque établissement. Le technicien en pharmacie réglementé est un employé réglementé par un ordre professionnel détenant une formation reconnue par le Conseil canadien de l’agrément des programmes de pharmacie250. Au Québec, aucun programme collégial ne détient cet agrément pour l’instant. Les techniciens en pharmacie qui obtiendront leur diplôme au cours des prochaines années par le processus de reconnaissance des acquis ou les études collégiales (DEC) ne seront donc pas réglementés.
Bien que la mise en place d’un programme collégial de technique en pharmacie soit évoquée depuis 1969, il aura fallu attendre jusqu’en septembre 2021 pour qu’il soit offert dans différents cégeps de la province251. Au 1er juillet 2022, onze cégeps offraient le programme ou s’étaient engagés à l’offrir. Le réseau de la santé (particulièrement les départements de pharmacie) a un besoin pressant d’une formation technique adaptée au circuit du médicament en établissement de santé. En juin 2021, les chefs des départements de pharmacie ont fait part de leurs inquiétudes et des nombreuses questions laissées sans réponses quant au nouveau programme de technique en pharmacie252. Leurs efforts s’inscrivent dans la foulée de ceux de l’A.P.E.S. au fil du temps.
En juin 2022, une présentation du MSSS a permis de répondre à plusieurs de ces interrogations (p. ex. : échelle salariale, confirmation du financement récurrent pour 600 postes à temps complet de techniciens en pharmacie issus du processus de reconnaissance des acquis ou du programme régulier sur une période de trois ans [42 M $ CA/an], financement de 600 bourses sur trois ans pour les assistants techniques en pharmacie à l’emploi et en démarche de reconnaissance des acquis). Deux établissements de santé ont été retenus pour faciliter et tester l’intégration des nouvelles fonctions de techniciens en pharmacie dans les établissements.
Chaque établissement de santé est également invité à déposer son plan de main-d’œuvre technique pour les prochaines années, notamment sa vision du ratio technicien/assistant technique. En outre, un comité de concertation de répondants en ressources humaines et en planification de la main-d’œuvre a été mis en place en juin 2022253.
En septembre 2022, dans le cadre du suivi de la mise en place de ce nouveau programme collégial, l’OPQ a mis à jour son règlement sur les activités pouvant être confiées au personnel technique, a publié un guide d’exercice et amorcé la révision des normes de pratique technique108,254–256. Le nouveau cadre réglementaire confirme l’interchangeabilité de l’assistant technique et du technicien en pharmacie au Québec pour la majorité des tâches, ce qui est essentiel pour assurer la pérennité du fonctionnement des départements de pharmacie.
D’ici à ce que les effectifs soient principalement composés de techniciens en pharmacie, il faudra composer avec une mixité d’assistants techniques et de techniciens pendant de nombreuses années. Il revient aux départements de pharmacie de mettre en place les programmes d’orientation et de maintien des compétences qui s’imposent pour soutenir les pratiques et le circuit du médicament. En outre, l’A.P.E.S. a amorcé des travaux en 2021 afin de fournir des modèles d’intégration des techniciens en pharmacie dans les départements de pharmacie. Le fruit de ces travaux sera publié à l’automne 2022.
En 2020, la Faculté de pharmacie de l’Université de Montréal a souligné le 10e anniversaire de son programme de baccalauréat en sciences biopharmaceutiques. Jean-Baptiste et coll. ont fait le point sur la création de ce programme et sur son évolution257. Duhamel et coll. ont décrit les rôles qu’occupent les diplômés de ce programme dans un département de pharmacie au Québec258. Plusieurs d’entre eux peuvent être intégrés aux départements de pharmacie comme spécialistes des activités cliniques259. Ce titre d’emploi comporte une échelle salariale semblable à celle d’agent de planification, de programmation et de recherche260. Ce dernier doit « détenir un baccalauréat dans une discipline universitaire appropriée telle qu’en sciences de l’administration, en sciences humaines ou en sciences sociales », tout comme le spécialiste des activités cliniques qui doit « détenir un baccalauréat dans une discipline universitaire appropriée », ce qui permet notamment au chef du département de pharmacie d’exiger un baccalauréat en sciences biopharmaceutiques pour un poste de spécialiste des activités cliniques259.
En ce qui concerne les effectifs, l’enquête représente les données de 3071 pharmaciens ETP à l’échelle du pays, dont 982 au Québec (tableau III). La moyenne totale d’ETP était plus élevée au Québec que dans le reste du pays (79,7 ETP au Québec contre 56,7 au Canada), principalement en raison de la plus grande taille des établissements de santé du Québec depuis la réforme de 2015. Dans les faits, le Québec est en recul par rapport au reste du pays si l’on compare la situation dans son ensemble (c’est-à-dire les heures totales budgétées par jour-patient total, soit 0,76 ± 0,56 au Québec contre 0,92 ± 0,45 au Canada), notamment en raison de la plus grande proportion de lits de soins de longue durée au Québec qu’ailleurs au pays. Par contre, il est en avance pour la clientèle hospitalisée (c’est-à-dire heures d’hospitalisation budgétées par jour-patient en soins de courte durée, soit 1,17 ± 0,46 contre 1,11 ± 0,39).
Tableau III Indicateurs de ressources humaines en 2020–2021
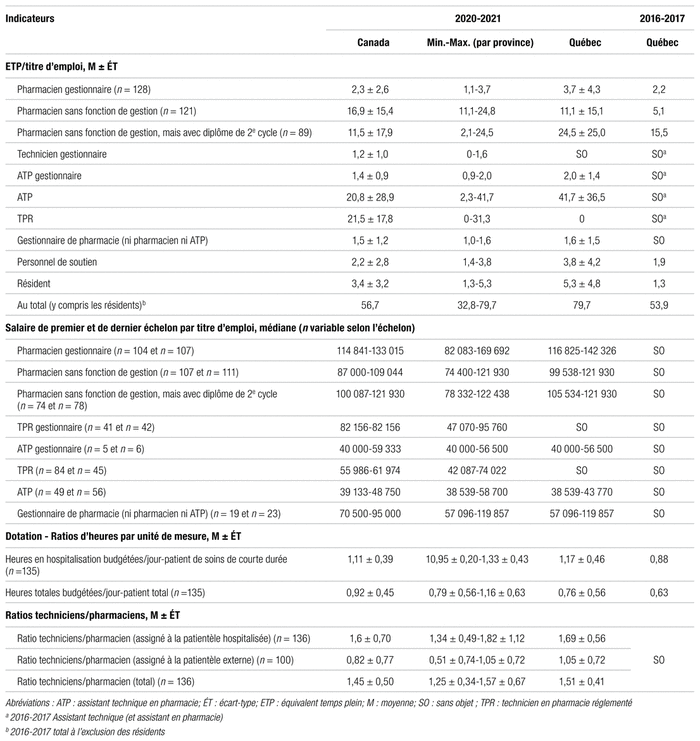
En ce qui concerne le ratio « personnel technique/pharmacien », il est similaire au Québec et au Canada (1,51 ± 0,41 contre 1,45 ± 0,50). Les répondants canadiens ont indiqué que leur équipe technique comptait en moyenne 64 % ± 41 % de techniciens en pharmacie réglementés. La majorité des répondants (67/138, 49 %) ont indiqué cibler un ratio de deux à six techniciens en pharmacie par pharmacien. De nombreux répondants (54/132, 41 %) ont indiqué souhaiter dans l’avenir que la totalité de leur effectif technique soit des techniciens en pharmacie, éliminant ainsi les assistants techniques en pharmacie. La majorité de répondants (110/132, 83 %) ont indiqué cibler dans l’avenir des ratios favorisant une quantité plus élevée de techniciens que d’assistants techniques dans leur effectif. Les répondants québécois étaient en phase avec ceux du reste du Canada.
En ce qui concerne la pénurie de ressources humaines, on note que la proportion de postes vacants de pharmaciens est plus élevée au Québec qu’au Canada (8,5 % contre 5,1 %) en 2020–2021. En incluant les absences autorisées (congé de maladie, de maternité, sans solde), la proportion de postes vacants de pharmacien est de 14 % au Québec et de 7,98 % au Canada. Ces données vont dans le même sens que les données de l’enquête de l’A.P.E.S. décrites précédemment. En outre, la proportion de postes vacants de personnel technique est aussi plus élevée au Québec qu’au Canada (8,1 % contre 5,8 %). Les départements de pharmacie n’échapperont pas à la pénurie de ressources humaines dans la prochaine décennie.
En ce qui concerne les salaires, ils varient grandement d’une région à l’autre. De façon générale, les salaires offerts aux pharmaciens au Québec se comparent à ceux du reste du pays.
Dans l’enquête canadienne de 2020–2021, les indicateurs de services portent sur une sélection d’activités permettant la délivrance sûre d’un médicament, y compris les tâches selon les titres d’emploi et la délégation d’activités de service au personnel technique.
En 2005, le MSSS définissait les 54 étapes du circuit du médicament. Depuis la mise à jour de 2021, le circuit compte 123 étapes261,262. Il s’agit du cadre conceptuel le plus complet pour réfléchir à l’évolution du circuit du médicament en établissement de santé.
Le 1er décembre 2019, la version officielle du chapitre 800 de la United States Pharmacopeia (USP) sur la manipulation de médicaments dangereux dans le réseau de la santé a finalement été publiée, ainsi que d’autres documents pertinents263,264. L’USP définit un « antinéoplasique » comme un médicament présent dans le tableau 1 de la liste du National Institute for Occupational Safety and Health (NIOSH)265. Cette liste publiée en 2016 demeure la version officielle et contient la liste des médicaments dangereux répartis en trois groupes selon la classe thérapeutique266. Dans la mise à jour de 2020, la nouvelle liste sépare plutôt les médicaments en deux groupes selon le type de risque pour la santé, soit risque de cancer ou autre risque pour la santé267. Cette classification n’est toutefois pas encore en vigueur.
Au Québec, l’ASSTSAS a publié en mars 2021 la deuxième édition du Guide de prévention – Manipulation sécuritaire des médicaments dangereux268. Cette version est le fruit d’un groupe de travail multidisciplinaire qui s’est réuni de 2018 à 2021. Elle intègre notamment les avancées du chapitre 800. L’analyse de risque proposée repose sur la classification des médicaments dangereux en trois groupes, mais tient également compte de l’éventuelle classification selon les deux types de risque. Conformément à ces nouvelles recommandations, l’Unité de recherche en pratique pharmaceutique a créé une communauté de pratique, mis au point un outil d’autoévaluation en ligne et mené une première évaluation de la conformité des établissements de santé du Québec de juin à octobre 2021269–271.
Depuis le 1er décembre 2018, les fabricants et importateurs, les distributeurs et les employeurs canadiens sont tenus de respecter les nouvelles exigences découlant du Système général harmonisé de classification et d’étiquetage des produits chimiques. Ce dernier comprend l’indication des dangers, la classification des produits, l’étiquetage, les fiches signalétiques ainsi que la formation et l’éducation des travailleurs272. La version canadienne harmonisée se nomme Système d’information sur les matières dangereuses utilisées au travail (SIMDUT 2015)273. Les fournisseurs peuvent consulter le Guide technique sur les exigences de la Loi sur les produits dangereux et du Règlement sur les produits dangereux de Santé Canada274. Certains produits dangereux employés en pharmacie hospitalière sont encadrés par le SIMDUT 2015 (p. ex. : acétone, hypochlorite de sodium, ammonium quaternaire). Rappelons que le SIMDUT « répartit les matières dangereuses en 31 classes de danger définies en fonction des dangers que chacune de ces matières peut présenter. Si un produit correspond à une ou à plusieurs de ces catégories, il devient alors ce que l’on appelle un produit dangereux »275.
L’Unité de recherche en pratique pharmaceutique a continué de soutenir son programme national de surveillance environnementale qui inclut un nombre grandissant de participants, soit 122 établissements de santé canadiens en 2021276. Il est également possible de consulter les études précédentes277–280. Grâce à la contribution de l’INSPQ, la méthode analytique a évolué et permet, depuis 2017, le dosage de la cytarabine et, depuis 2021, celui des platines, de la doxorubicine et de l’étoposide. La contamination de surface par les antinéoplasiques se maintient à de faibles concentrations, ce qui n’est pas étranger au fait que ce programme permet l’analyse comparative et passée, à l’existence de la communauté de pratique et à l’application des lignes directrices. Des travaux complémentaires ont été menés pour mieux comprendre la recontamination des surfaces, la contamination dans les unités de soins, la contamination liée aux excrétas et aux changements de couches en pédiatrie, la décontamination des surfaces et l’entretien préventif281–286. En outre, l’Unité de recherche en pratique pharmaceutique a produit une cartographie originale de tous les produits thérapeutiques, dont les médicaments dangereux au Canada287. Rappelons qu’un nombre croissant de produits et de médicaments utilisés dans le circuit du médicament hospitalier sont considérés comme dangereux pour le personnel qui les manipule.
Les services pharmaceutiques peuvent inclure un service structuré de réponse aux questions des intervenants et des patients. Le service Info-Santé 811 permet de joindre rapidement une infirmière en cas de problème de santé non urgent288. Étonnamment, la page d’accueil ne mentionne pas le pharmacien comme référence potentielle. Au Québec, deux départements de pharmacie continuent d’offrir un centre d’information à la population, soit le Centre d’information pharmaceutique du CIUSSS du Nord-de-l’Île-de-Montréal et le Centre Info-médicaments en allaitement et grossesse (IMAGe) du CHU Sainte-Justine289,290.
Au Québec, la saisie des ordonnances est effectuée principalement par le personnel technique (des assistants techniques en pharmacie dans 97 % des cas au Québec contre 40 % d’assistants techniques en pharmacie et 44 % de techniciens en pharmacie réglementé au Canada). Elle est effectuée par le pharmacien dans 42 % des cas au Québec contre 72 % au Canada) (tableau IV). Ces données sont étonnantes, quand on sait qu’une double vérification s’impose peu importe les personnes concernées. Dans le passé, la formation du DEP incluait la saisie d’ordonnances tandis que cette tâche était confiée aux assistants techniques en pharmacie en établissement de santé. Dans le reste du pays, cette saisie était effectuée par les pharmaciens ou le personnel technique, selon la disponibilité des ressources et leur formation. L’émergence de prescripteurs électroniques dans le reste du pays peut également expliquer en partie cet écart. Il est difficile de prédire l’évolution dans les prochaines années, mais si l’on tient compte de l’expérience de terrain dans les centres où de tels prescripteurs électroniques sont utilisés, il y a fort à parier que le personnel technique du Québec participera encore étroitement à la saisie initiale ou complémentaire des ordonnances, soit celle requise dans un prescripteur électronique où des décisions intrapharmacie sont nécessaires pour que l’ordonnance puisse être préparée et validée par le pharmacien.
Tableau IV Principaux indicateurs de tâches liées aux services pharmaceutiques en 2020–2021
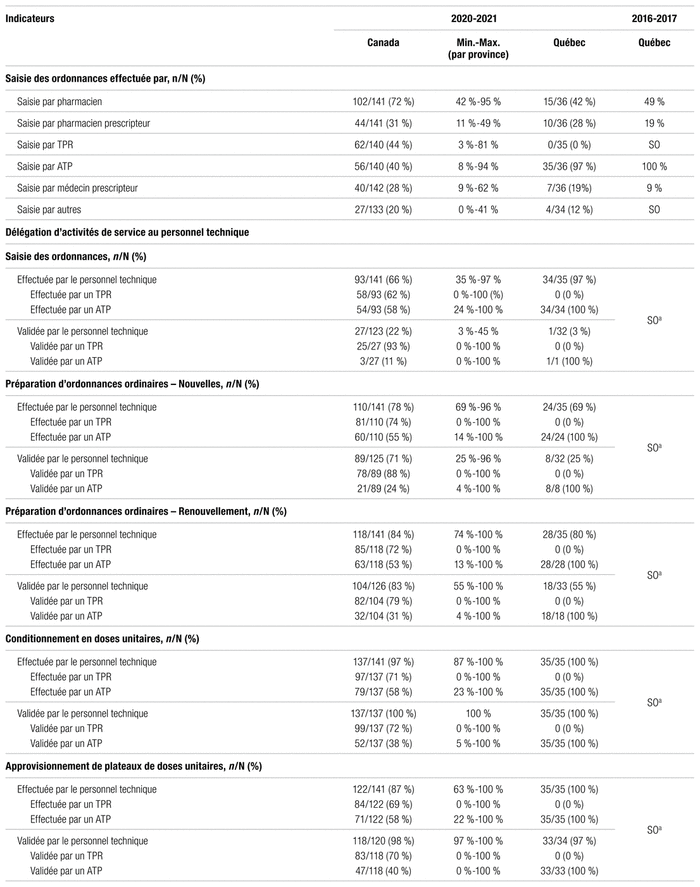
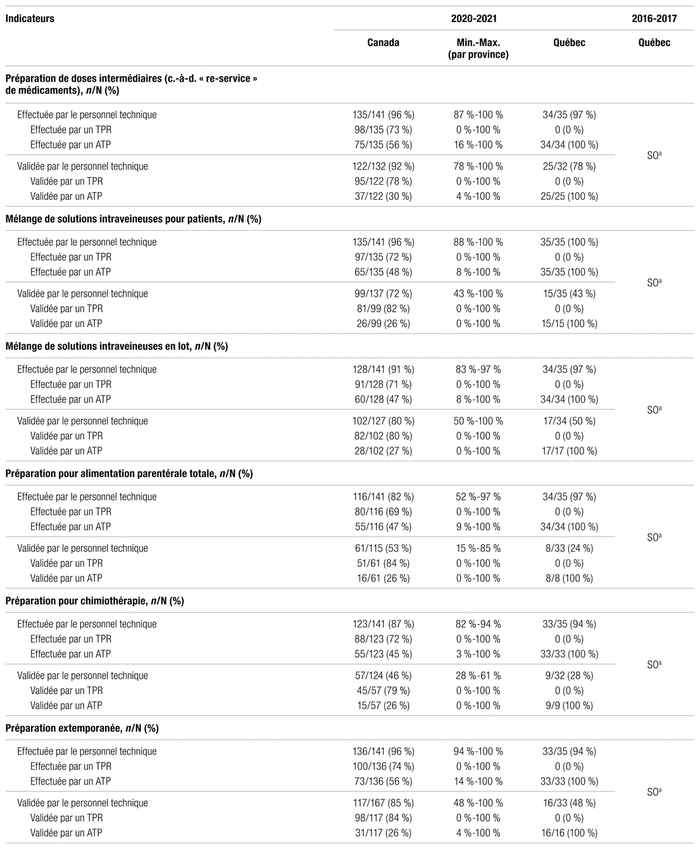
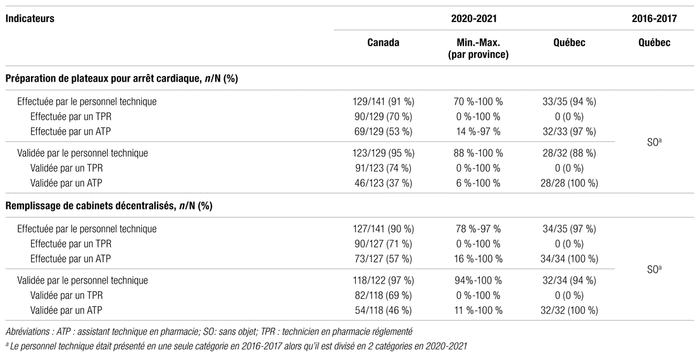
En ce qui concerne la délégation d’activités de services au personnel technique, il n’y a pas de techniciens en pharmacie réglementés au Québec. Sans surprise, toutes les tâches décrites sont confiées en majeure partie au personnel technique (assistant technique au Québec, technicien ou assistant technique dans le reste du pays). De façon générale, il est intéressant de constater que la plupart des tâches sont effectuées autant par des techniciens réglementés que des assistants techniques dans le reste du pays, signe de la polyvalence nécessaire et inévitable de ces deux titres d’emploi. Bien qu’une certaine hiérarchisation soit souhaitable pour profiter de la formation plus avancée des techniciens en pharmacie réglementés ou non (éventuellement au Québec), la pénurie croissante d’assistants techniques en pharmacie exigera des techniciens en pharmacie qu’ils soient polyvalents pour éviter des bris de services ou un retour des pharmaciens aux tâches techniques.
Dans l’enquête canadienne de 2020–2021, les indicateurs de technologies incluent les systèmes informatisés d’entrée des ordonnances (SIEO), l’accès aux résultats des examens de laboratoire, les pompes intelligentes, les nomenclatures standardisées de description des médicaments, l’emploi de code-barres pour différentes activités, les rapports d’administration de médicaments, les technologies émergentes et l’informatique clinique.
La société Healthcare Information and Management System, une entreprise américaine sans but lucratif basée à Chicago, a pour mission de transformer le réseau de la santé à l’aide de l’information appropriée et des meilleures technologies existantes aux États-Unis et au Canada291. Elle se sert d’un modèle d’adoption du dossier médical électronique qui mesure les résultats cliniques, l’engagement des patients et l’utilisation du dossier patient électronique par les cliniciens pour renforcer les performances organisationnelles et les résultats de santé des patients. Le modèle compte une échelle de huit stades (de 0 à 7)292. La société a également ajouté d’autres modèles pour l’adoption de certains aspects des technologies, comme l’Adoption model for analytics maturity (AMAM) et le Continuity of care maturity model (CCMM)293. Au 1er avril 2022, les États-Unis comptaient 1994 établissements de stade 6 et 223 de stade 7 contre 18 au Canada de stade 6 (16 en Ontario et 2 en Colombie-Britannique) et 6 de stade 7 (en Ontario)294. À noter que seules les données sur les établissements de stade 6 et 7 sont publiques et qu’elles confirment le retard en matière de systèmes d’information au Canada. Tous les chefs de département de pharmacie devraient connaître ce cadre de référence.
Afin de soutenir les soins de santé, le Québec s’est doté du Dossier Santé Québec (DSQ) en 2006. Son déploiement à plus large échelle s’est effectué à partir de 2013295. Il s’agit d’une plateforme de communication qui facilite le partage sécuritaire des renseignements de santé en temps opportun entre les organismes et les intervenants autorisés de manière à soutenir la prestation de services de santé au profit des usagers296. On précise que « les renseignements de santé consultés à l’aide du DSQ ne remplacent pas ceux des dossiers cliniques locaux conservés dans les établissements de santé, les cliniques médicales et les pharmacies d’officine. Le DSQ est conçu pour compléter l’ensemble des informations disponibles afin d’améliorer la qualité et la productivité des services de santé »296. Le MSSS a publié cinq modules de formation et aide-mémoire sur le DSQ, dont un portant sur le médicament296,297. Depuis 2016–2017, certains établissements ont ajouté au DSQ des renseignements relatifs aux médicaments délivrés au service de consultation externe d’oncologie. D’autres travaux ont permis d’explorer l’ajout éventuel de médicaments obtenus par le Programme d’accès spécial et délivrés en établissement de santé, de préparations magistrales et de produits de santé naturels prescrits297. Le DSQ permet également d’imprimer la liste des médicaments prescrits à l’admission ou au congé d’un établissement de santé. Selon l’étude transversale de Duchesne Côté et coll., les divergences entre le DSQ et le profil de la pharmacie d’officine sont moins nombreuses, mais toujours présentes298.
En complément au DSQ, le gouvernement a mis en place, en mai 2018, le Carnet santé Québec pour permettre à tous les citoyens d’avoir accès à la liste des médicaments inscrits au dossier de leur pharmacie d’officine, aux rapports d’examens d’imagerie et aux résultats des prélèvements299. Depuis 2018, chaque citoyen peut également consulter la liste des services médicaux rendus et que la RAMQ a payés à l’acte aux professionnels de la santé. Le carnet de santé permet également à un patient de savoir qui a consulté son DSQ. Comme il est connecté au site Rendez-vous santé Québec, il permet la prise de rendez-vous en première ligne et l’inscription au GAMF300,301. L’utilisation du portail Clic Santé demeure et s’est même accrue avec la vaccination contre la COVID-19302.
Devant l’ampleur des défis liés à l’informatisation du réseau de la santé, « le MSSS a mandaté un comité de travail multidisciplinaire, composé d’experts cliniques et technologiques du réseau de la santé et des services sociaux (RSSS) et du MSSS, afin de dégager une vision commune d’un « Dossier santé numérique (DSN) positionnant le citoyen usager au cœur de celui-ci, un DSN qui deviendra la pierre d’assise de la transformation numérique dans le secteur de la santé et des services sociaux (SSSS) »303. Ce rapport, publié en octobre 2019, prévoyait notamment la mise en place d’une table clinique pour l’informatisation (TCPI). En juin 2021, un nouveau sous-ministre a été nommé à la Direction générale des technologies de l’information304,305. Les principes directeurs entourant les systèmes de pharmacie incluaient : 1) les fonctionnalités spécifiques à la gestion des ordonnances ainsi qu’au circuit du médicament qui pourraient se trouver dans le DSN, 2) les fonctionnalités spécifiques à la gestion des activités de production, notamment les automates, qui pourraient se trouver à l’extérieur du DSN selon le fournisseur sélectionné et 3) des travaux visant à améliorer et à optimiser les activités associées au circuit du médicament, qui pourraient être inclus dans les plans de transition locaux. Le portail TI-MSSS regroupe notamment le centre de services, les actifs informationnels, la certification et l’homologation, la gestion d’outils collaboratifs, les orientations et la gouvernance306,307.
Le MSSS a procédé « à un examen et à une analyse de la situation future souhaitée pour la prescription électronique et la dispensation des médicaments au Québec. Le résultat de cette activité est la création du programme de Circuit informationnel cible pour la prescription et la dispensation des médicaments au Québec. […] Ce programme a pour objectifs d’améliorer la sécurité de l’utilisation des médicaments des usagers, de réduire le mauvais usage et les abus de médicaments et, enfin, de favoriser l’efficience des intervenants de la santé. L’un des plus importants éléments de la concrétisation de cette vision globale réside dans l’implantation et le déploiement d’une solution et d’un service d’acheminement d’ordonnances électroniques et de communication interprofessionnelle nommé Prescription-Québec, fruit d’une collaboration entre Inforoute Santé du Canada (Inforoute) et le MSSS. Ainsi, le projet Prescription-Québec remplacera, entre autres, le système de gestion des ordonnances électroniques de médicaments (SGOÉM) »308. Le début du déploiement est prévu pour 2022. On peut notamment consulter les exigences cliniques détaillées entourant la vision d’un circuit informationnel cible pour la prescription et la délivrance des médicaments au Québec309.
Depuis plusieurs années, le MSSS pilote une consultation pour un appel d’offres pour le Système d’information de gestion financière et d’approvisionnement (SIGFA) qui vise à remplacer par un système unique les systèmes d’approvisionnement et financier utilisés par les différents établissements du réseau de la santé. Les travaux se poursuivent, et l’appel d’offres n’est pas encore lancé.
Dans les pharmacies d’établissement, des travaux visant le lancement d’un appel d’offres pour un système d’information en pharmacie ont été menés jusqu’en 2016. Aucun appel d’offres n’a toutefois encore été lancé. Depuis, deux fournisseurs de systèmes informatiques en pharmacie ont informé le réseau de la santé qu’ils planifiaient le retrait de leur produit du marché (Syphac de Logibec en décembre 2023 et BDM Healthware en avril 2025). Ces retraits à court terme obligent les départements de pharmacie à envisager la mise en œuvre d’un autre dossier pharmacologique informatisé.
Dans la foulée de ce qui s’est fait aux États-Unis et au Canada (p. ex. : mise en place d’un dossier de santé numérique unique pour tous les établissements de l’Alberta), le Québec a lancé en mai 2022 un appel d’offres pour acquérir un dossier de santé numérique pour deux établissements, soit le CIUSSS-du-Nord-de-l’Île-de-Montréal et le CIUSSS de la Mauricie–Centre-du-Québec). Ce projet vitrine comporte la possibilité d’une expansion provinciale310. L’attributaire devrait être connu à la fin de 2022. Ce projet d’envergure va mobiliser beaucoup de ressources en pharmacie au sein de ces deux établissements.
En parallèle à cet appel de solutions, plusieurs établissements de santé poursuivent leurs efforts d’informatisation en utilisant des solutions existantes ou en développant de nouveaux produits. Certaines de ces initiatives non concertées ont eu lieu sans évaluation des répercussions sur le circuit du médicament ou sur le département de pharmacie. En réaction et pour se préparer au projet de DSN national, la table des chefs de départements de pharmacie du Québec s’est réunie à plusieurs reprises en mai et en juin 2022 afin d’en arriver à une position cohérente. Elle souligne qu’il est important que les chefs de départements de pharmacie et pharmaciens en informatique clinique soient davantage consultés tout au long du processus, que les critères utilisés pour la sélection du fournisseur de logiciel de DSN préservent les acquis entourant un circuit du médicament en boucle fermée et que la dotation en informatique clinique en pharmacie hospitalière soit considérablement rehaussée afin d’accompagner les projets existants et la standardisation à venir311.
Les départements de pharmacie font partie des premiers secteurs des établissements de santé à avoir été informatisés dans les années 1980, non seulement pour le traitement des ordonnances, mais aussi pour l’ensemble des éléments du circuit du médicament312. À titre d’exemple, le département de pharmacie du CHU Sainte-Justine utilise plus d’une cinquantaine de logiciels différents dans ses opérations quotidiennes, dont une majorité qu’il pilote. Dans plusieurs départements de pharmacie, quelques personnes sont responsables du soutien aux usagers pour ces différents logiciels parmi leurs nombreuses autres tâches de gestion, de services, de soins ou d’enseignement. Au Québec, les résidents en pharmacie sont informés de la prise de position de l’ASHP sur le rôle du pharmacien en informatique clinique, mais ne reçoivent aucune formation sur le sujet313. Avec tous les projets en cours, il nous semble urgent de rehausser les effectifs en informatique clinique au sein de nos départements de pharmacie.
L’Institut de la statistique du Québec indique qu’un « nouveau centre d’accès aux données du CHU Sainte-Justine permettra aux chercheurs d’accéder aux données administratives de certains ministères et organismes dans un environnement hautement sécurisé »314. L’ouverture de ce nouveau centre, le sixième, est prévue à l’automne 2022314. Le CHUM utilise une plateforme du même type (CITADEL – Centre d’intégration et d’analyse en données médicales)315. Selon des décrets gouvernementaux adoptés en juin 2022, il est maintenant possible « de traiter plus rapidement les demandes des chercheurs et de faciliter l’accès aux données administratives du MSSS, de la RAMQ, et des ministères de l’Éducation et de l’Enseignement supérieur. Des banques de données d’autres ministères et organismes publics s’ajouteront graduellement »315. Ces initiatives constituent de bonnes nouvelles, mais l’exploitation de données issues de systèmes d’information en pharmacie nécessite la participation des pharmaciens pour une interprétation adéquate (p. ex. : un service de doses de médicaments n’est pas forcément une confirmation de l’administration de ces doses à un patient).
Grothen et coll. ont mené une revue systématique sur l’application de l’intelligence artificielle en pharmacie en oncologie316. Nelson et coll. proposent un article de revue aux décideurs pour mieux comprendre l’intelligence artificielle317. L’Unité de recherche en pratique pharmaceutique s’est intéressée au recours à l’intelligence artificielle en pharmacie dans le cadre d’une revue narrative de la littérature318. Bien que cette approche soit perçue comme prometteuse en santé, elle demeure encore peu utile en pharmacie, notamment parce que les données pour l’entraînement des modèles ne sont pas pertinentes. La mise en marché d’un nouveau médicament tous les sept jours fait en sorte que les ensembles de données passées relatives aux ordonnances de médicaments sont généralement incomplets pour entraîner des modèles prédictifs applicables à la clinique319. Notons que le Québec s’est doté d’une stratégie d’intégration de l’intelligence artificielle dans l’administration publique de 2021 à 2026320.
En octobre 2020, la connectivité Internet du CIUSSS du Centre-Ouest-de-l’Île-de-Montréal (en particulier l’Hôpital général juif) et l’accès à distance ont été supprimés à la suite d’une cyberattaque visant notamment cet établissement321. En octobre 2021, une autre cyberattaque d’envergure a paralysé l’ensemble des systèmes d’information en santé de Terre-Neuve-et-Labrador322. Selon Antle et coll., des failles importantes dans l’architecture et la protection des systèmes avaient pourtant été constatées auparavant323. En juin 2021, le MSSS a demandé au président-directeur général de chaque établissement de santé d’offrir à tous leurs employés une formation en cybersécurité324. Chaque chef de département de pharmacie devrait avoir un plan d’urgence complet, à jour et testé périodiquement afin de faire face à des cyberattaques ou à des pannes majeures.
On peut lire que « le gouvernement a confié au ministère de la Cybersécurité et du Numérique le mandat de l’application du Programme de consolidation des centres de traitement informatique (PCCTI) et de l’optimisation du traitement et du stockage des données gouvernementales. Le Centre d’expertise en infonuagique fait partie de ce programme. Il a été créé afin de soutenir et de conseiller les clients qui sont les organismes publics, les établissements du réseau de l’éducation et de l’enseignement supérieur ainsi que ceux du réseau de la santé et des services sociaux assujettis au décret du PCCTI, dans leur appropriation des nouvelles plateformes technologiques en infonuagique »325. En pharmacie, de plus en plus de solutions logicielles nécessitent des éléments d’infonuagique (p. ex. : hébergement de données ou partage de données entre utilisateurs). Le retrait d’accès à des outils comme Google Drive doit s’accompagner de solutions pour que les équipes des départements de pharmacie puissent continuer de collaborer (p. ex. : migration sur Teams).
On peut lire que « Actifs+ Réseau est un système informatisé de gestion des actifs immobiliers, de l’équipement médical ainsi que des ressources informationnelles dans le réseau de la santé et des services sociaux. Il est utilisé par l’ensemble des personnes responsables de maintenir et de gérer ces actifs et équipements, qu’elles œuvrent au sein des établissements ou du ministère de la Santé et des Services sociaux »326. En pharmacie, il faut s’assurer que tous les équipements en soutien au circuit du médicament et aux opérations du département de pharmacie sont inscrits à ce registre pour un meilleur arrimage avec les équipes de génie biomédical et de technologies de l’information au sein de nos établissements, un plan d’entretien préventif complet et une planification des remplacements.
Sachant que certains équipements achetés lors des premières phases du projet SARDM sont déjà en fin de vie, le Centre d’acquisitions gouvernementales a lancé un appel d’offres pour des ensacheuses, des valideuses et des cabinets automatisés décentralisés. Des travaux se poursuivent pour d’autres équipements. L’équipe de l’Unité de recherche en pratique pharmaceutique a notamment publié une comparaison entre le Québec et la France portant sur le circuit du médicament, les avancées en matière d’intégration de la gravimétrie aux préparations stériles ainsi que la numérisation de certaines pratiques en recherche clinique à l’aide d’un téléphone intelligent327–329.
En ce qui concerne la présence d’un système informatisé d’entrée des ordonnances (SIEO), le Québec continue d’accuser un retard par rapport au reste du pays (9 % contre 19 %) (tableau V). Seuls trois centres (1 au Québec, 2 dans le reste du pays) ont mentionné que leur système informatisé d’entrée des ordonnances n’était pas interfacé avec le système d’information en pharmacie. La solution retenue pour le DSN au Québec doit prévoir une intégration ou une interface avec le système d’information de pharmacie. Quant aux pompes intelligentes, le Québec se compare au reste du pays. Il accuse un retard dans l’emploi d’une nomenclature normalisée pour décrire les médicaments dans divers systèmes d’information (26 % contre 63 %). En ce qui concerne l’utilisation du code-barres pour différentes activités, le Québec se compare avantageusement au reste du pays, à l’exception de l’administration de doses au chevet du patient (aucun établissement au Québec). Il s’agit pourtant de l’étape terminale qui peut réellement prévenir des accidents médicamenteux. En ce qui concerne les cabinets automatisés décentralisés, le Québec se compare au reste du pays, à l’exception de certains lieux ou de certaines spécialités qui accusent un retard (p. ex. : salle d’opération et de réveil, salle d’accouchement, santé mentale, pédiatrie). Enfin, le Québec accuse un retard dans le déploiement d’une consignation électronique des doses administrées (6 % contre 25 %).
Tableau V Technologies utilisées en 2020–2021
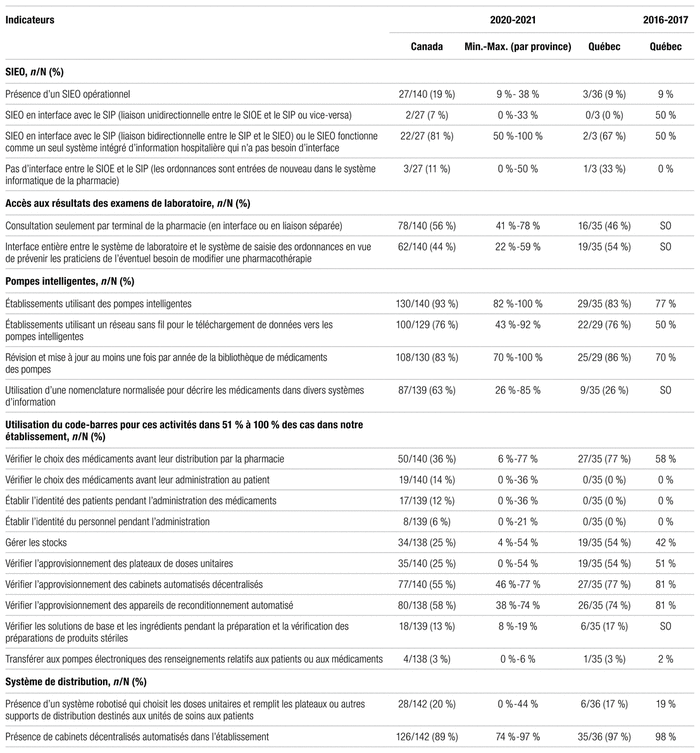
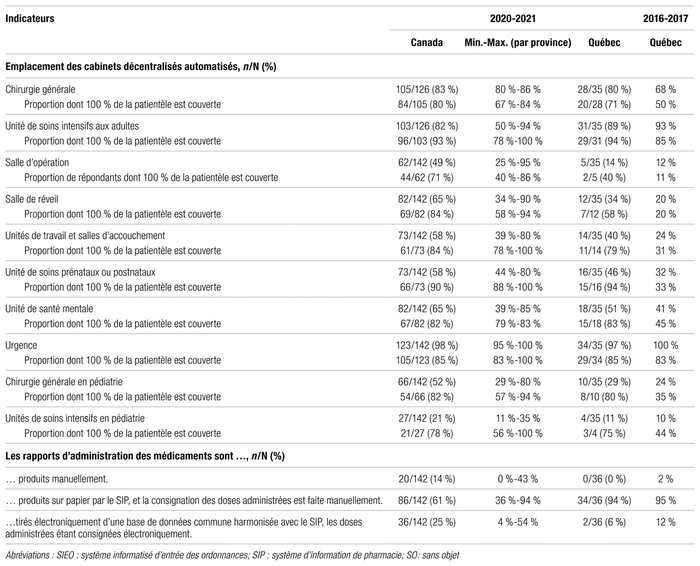
En ce qui concerne l’émergence de nouvelles technologies, quatre d’entre elles étaient plus fréquentes au Québec qu’au Canada, soit l’utilisation d’une pompe de transfert de liquide (83 % au Québec contre 60 % au Canada), la vérification à distance par caméra (94 % contre 37 %), la numérisation des ordonnances (97 % contre 59 %) et les télésoins (63 % contre 33 %). Quatre autres technologies étaient présentes à moins de 16 %, tant au Canada qu’au Québec, soit l’identification par radiofréquence, le flux de travail fondé sur la gravimétrie pour les préparations stériles, les carrousels et l’intégration de l’intelligence artificielle dans les systèmes électroniques.
En ce qui concerne l’informatique clinique en pharmacie, 58 % des répondants canadiens ont déclaré que des pharmaciens ETP étaient affectés au budget dans cette fonction, 30 % des techniciens en pharmacie réglementés, 28 % des assistants techniques en pharmacie non réglementés et 7 % du personnel non pharmaceutique. Au Québec, 85 % des répondants ont déclaré des pharmaciens ETP au budget, 70 %, des assistants techniques en pharmacie et 9 %, du personnel non pharmaceutique pour un total de 71 ETP.
Dans l’enquête canadienne de 2020–2021, les indicateurs de soins pharmaceutiques montrent les programmes de soins et la présence des pharmaciens dans les soins ambulatoires et dans les soins aux patients hospitalisés, le profil des activités cliniques des pharmaciens et la délégation d’activités de soutien clinique au personnel technique.
La définition de la pharmacie clinique de l’ACCP publiée en 2008 demeure plus pertinente que jamais : « La pharmacie clinique est une discipline des sciences de la santé dans laquelle les pharmaciens optimisent la pharmacothérapie des patients et favorisent la santé, le bien-être et la prévention des maladies. La pratique de la pharmacie clinique repose sur la philosophie des soins pharmaceutiques qui associe les soins à des connaissances thérapeutiques spécialisées et à l’expérience et au jugement du pharmacien dans le but d’assurer des résultats optimaux pour les patients. La pharmacie clinique a également l’obligation de contribuer aux nouvelles connaissances qui font progresser la santé et la qualité de vie. Les pharmaciens cliniciens soignent les patients dans tous les milieux. Il possède une connaissance approfondie des médicaments associée à une compréhension fondamentale des sciences biomédicales, pharmaceutiques, socio-comportementales et cliniques. Pour atteindre les objectifs thérapeutiques souhaités, il applique les lignes directrices factuelles, les plus récentes données scientifiques, les technologies émergentes et les principes juridiques, éthiques, sociaux, culturels, économiques et professionnels pertinents. En conséquence, il assume l’entière responsabilité de la gestion de la pharmacothérapie dans les milieux de soins directs aux patients, qu’ils exercent de manière indépendante ou en consultation ou collaboration avec d’autres professionnels de la santé. Le pharmacien clinicien chercheur, quant à lui, produit, diffuse et applique de nouvelles connaissances qui contribuent à l’amélioration de la santé et de la qualité de vie.
Au sein du système de santé, le pharmacien clinicien est l’expert de l’utilisation thérapeutique des médicaments. Il évalue régulièrement les traitements médicamenteux des patients et fait des recommandations aux professionnels de la santé. Il constitue la principale source d’informations et de conseils scientifiquement valides sur l’utilisation sûre, appropriée et rentable des médicaments [traduction libre] »330.
L’ACCP appuie les travaux entourant la mise en place du Patient-Centered Outcomes Research Institute (PCORI) aux États-Unis331. Acquisto et coll. ont proposé la création de 31 mesures de la qualité associées à la prestation de soins directs aux patients332. De plus, Boyce et coll. ont commenté les enjeux liés à l’encadrement des stages et à l’apprentissage expérientiel en pharmacie clinique333.
Un nombre grandissant d’articles sur les rôles du pharmacien et sur les retombées de son travail est publié334. Le portail ImpactPharmacie.org, mis en ligne en 2013, présente le rôle du pharmacien et les retombées de son activité. Il regroupe 3064 fiches synthèses d’articles en 41 activités pharmaceutiques, 30 affections et 29 programmes de soins. Depuis novembre 2021, la nouvelle génération (impactpharmacie.net) utilise une méthodologie transparente, reproductible et assistée par apprentissage automatique pour partager en temps réel les publications pertinentes335.
Depuis le rapport de 2016–2017, pas moins de 170 revues systématiques ont été publiées sur le rôle des pharmaciens. Bien que la plupart portaient sur la pratique en milieu communautaire, des revues systématiques portant davantage sur la pratique hospitalière ont été publiées sur les thèmes suivants : bilan comparatif des médicaments, bilan comparatif aux points de transition, télépharmacie, soins intensifs, diabète, oncologie, immunologie, cardiologie, transplantation, pédiatrie, psychiatrie, neurologie, urgence, greffe de moelle osseuse, gestion des antimicrobiens, sortie de l’hôpital, soins de longue durée, soins ambulatoires, préparation aux catastrophes et pandémies336–360. D’autres revues se sont intéressées aux retombées économiques des soins pharmaceutiques sur l’hospitalisation, sur les réadmissions et sur les erreurs médicamenteuses, sur les interventions pharmaceutiques numériques et sur la priorisation des soins pharmaceutiques361–366.
Au 1er avril 2022, le Board of Pharmaceutical Specialties (BPS) comptait 53 070 pharmaciens certifiés dans le monde, dans 15 spécialités ou compétences avancées367. Le Canada compte 953 pharmaciens certifiés, principalement en gériatrie (58 %), en pharmacothérapie avancés (18 %), en oncologie (9 %) et en psychiatrie (4 %). Le Québec, quant à lui, compte 142 pharmaciens certifiés, soit seulement 15 % des pharmaciens canadiens certifiés, une proportion inférieure à notre poids démographique.
Bussières et Parent ont souligné le 60e anniversaire de non-reconnaissance des spécialités en pharmacie368. Cette non-reconnaissance entre en conflit avec l’annonce du MSSS de procéder à une introduction ciblée de pharmaciens généralistes (c’est-à-dire la création de nouveaux postes en soins de longue durée et l'embauche présumée de 200 titulaires de Pharm. D. dans le réseau) en établissement de santé pour obtenir une couverture accrue en soins de longue durée, et non pas pour combler une pénurie locale, ponctuelle et ciblée, mais de façon récurrente pour certaines tâches. L’introduction systématique de titulaires de Pharm. D. sans maîtrise en pharmacothérapie avancée est susceptible de créer de la frustration, du désensagement et de la confusion chez les pharmaciens spécialistes. Avec l’adoption du projet de loi 31 en mars 2020 et de sa réglementation en décembre 2021, cette reconnaissance de la maîtrise en pharmacothérapie avancée devient plus que nécessaire, de la même manière que la hiérarchisation des spécialités reconnues permettrait une organisation cohérente de l’activité médicale.
Dans l’enquête de 2020–2021, les programmes de soins sont passés de 19 à 38 afin de mieux décrire la décentralisation des pharmaciens. Toutefois, cette augmentation limite les comparaisons avec les données passées. Lorsque le libellé du programme a été modifié, c’est celui de 2020–2021 qui a été utilisé.
La couverture de soins ambulatoires était plus élevée au Québec qu’au Canada pour 12 programmes de soins, semblable pour 21 programmes et inférieure pour 5 programmes (tableau VI). Les programmes de soins ambulatoires comportant une couverture pharmaceutique inférieure au Québec comprenaient notamment la clinique de préadmission en chirurgie et la gériatrie.
Tableau VI Programmes de soins et présence des pharmaciens dans les soins ambulatoires et dans les soins aux patients hospitalisés en 2020–2021a
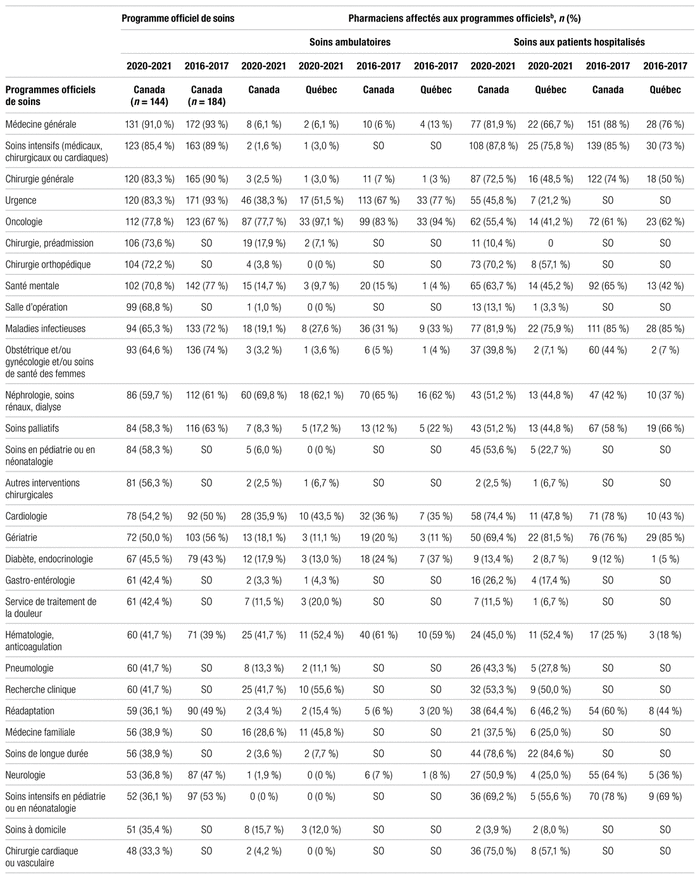
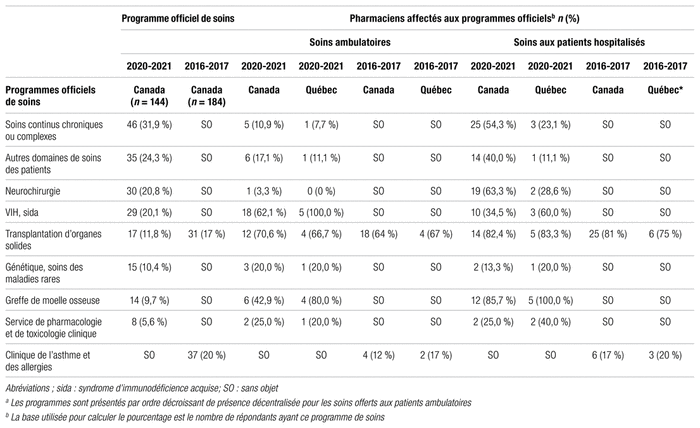
La couverture de soins à la patientèle hospitalisée était plus élevée au Québec qu’au Canada pour 7 programmes de soins, semblable pour 5 programmes et inférieure pour 26 programmes. Il est préoccupant de constater un tel écart défavorable pour plus de la moitié des programmes. Ce résultat peut s’expliquer principalement par la pénurie soutenue de ressources pharmaceutiques. Dans son guide sur les soins pharmaceutiques, l’A.P.E.S. recommande notamment que « chaque département de pharmacie procède à une évaluation périodique de la couverture en soins pharmaceutiques de ses clientèles hospitalisées, hébergées et ambulatoires afin de déterminer les besoins couverts et non couverts et de mieux y répondre. À la suite de cette évaluation, une offre de soins pharmaceutiques associée à un plan séquentiel de déploiement des ressources disponibles visant une couverture adéquate et sécuritaire des besoins des clientèles devrait être présentée périodiquement au […] [CMDP] et à la direction de l’établissement. Cette offre de soins devra tenir compte des besoins des clientèles, des données probantes et des variables propres à l’établissement de santé. Le plan séquentiel devra inclure la planification des besoins actuels et futurs en ressources pharmaceutiques »175. Ainsi, chaque chef de département de pharmacie devrait constater localement ses écarts et en discuter avec le comité exécutif du CMDP.
Les données de cette enquête confirment une couverture de soins ambulatoires et de soins à la patientèle hospitalisée plus limitée au Québec. À partir du constat annuel de chaque chef de département de pharmacie décrivant les écarts de couverture en soins pharmaceutiques au sein de chaque établissement, il faut poursuivre les initiatives visant à corriger la pénurie (p. ex. : accroître le nombre de bourses à la maîtrise en pharmacothérapie avancée), repérer les actions permettant d’assurer une meilleure rétention de l’expertise pharmaceutique dans le réseau de la santé, poursuivre l’optimisation du circuit du médicament et développer plus d’offres de soins pertinentes pour les clientèles et attractives pour les pharmaciens hospitaliers. Il faut continuer d’investir dans les soins pharmaceutiques.
En ce qui concerne les activités cliniques des pharmaciens en 2020–2021, le Québec est en avance (selon la colonne de mise en place à 0 %–49 %) dans 8 activités, est dans la même position que le reste du pays dans 7 activités et en recul par rapport au reste du pays dans 8 activités (tableau VII). Parmi les reculs, on recense notamment les activités de pharmacovigilance et la loi de Vanessa (2), la couverture uniforme des soins pharmaceutiques (4), la rédaction de plan de soins (6), la surveillance de la pharmacothérapie (8) et la documentation des actes pharmaceutiques (20).
Tableau VII Activités cliniques des pharmaciens en 2020–2021
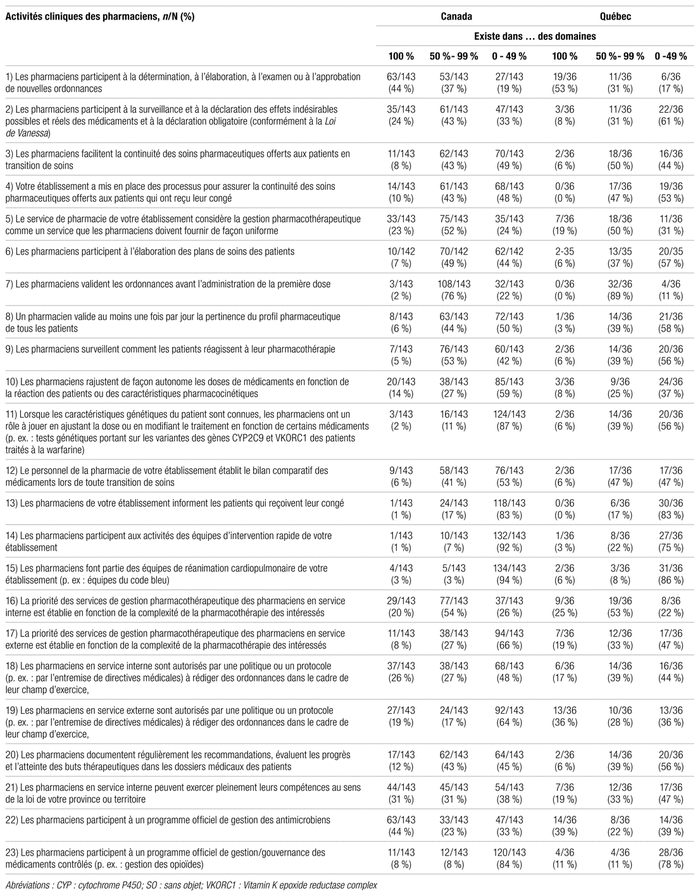
En ce qui concerne la délégation d’activités de soutien clinique à du personnel technique, le Québec est en avance par rapport au Canada pour 4 tâches (nos 2, 3, 4, 5), en position similaire pour 3 tâches (nos 1, 6, 9, 10) et en retard pour 2 tâches (nos 7, 8) (tableau VIII).
Tableau VIII Délégation d’activités de soutien clinique au personnel technique
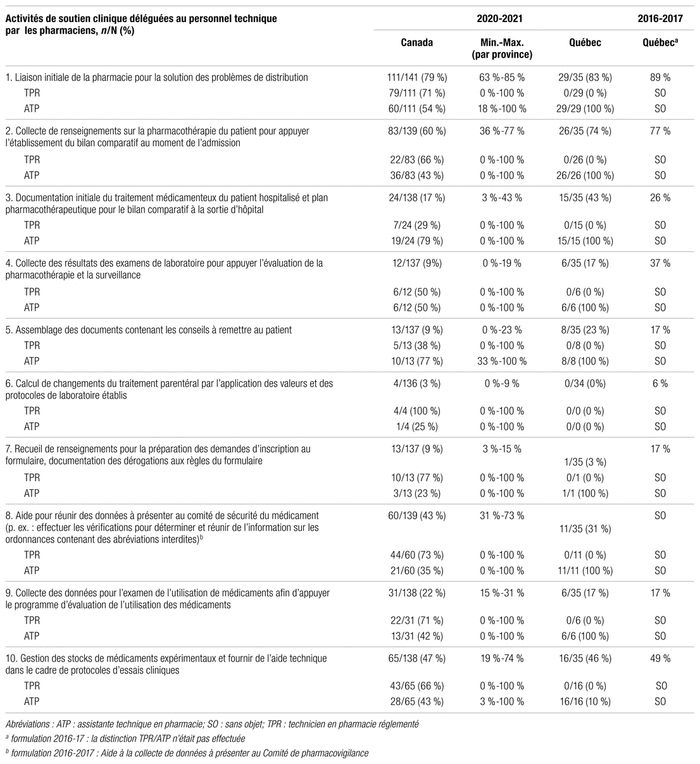
Dans l’enquête canadienne de 2020–2021, les indicateurs d’évaluation des pratiques pharmaceutiques incluent les indicateurs de rendement clés de la pharmacie clinique et d’autres indicateurs d’évaluation des pratiques pharmaceutiques.
Depuis 2010, l’ASHP soutient une approche structurée de développement professionnel de la pratique pharmaceutique dans les établissements de santé369. La nouvelle version de la Practice advancement initiative (PAI) cible l’année 2030 comme échéance et comprend les thèmes suivants : soins centrés sur les patients, formation et maintien des compétences, bon usage des données scientifiques et des technologies, leadership dans le bon usage des médicaments et sécurité des soins. Les pharmaciens hospitaliers québécois gagnent à consulter les différents outils proposés par l’ASHP, dont une liste de 59 recommandations sur l’utilisation optimale, sûre et efficace des médicaments370. Elles s’adressent aux cliniciens, à l’organisation et à la profession.
En vertu de l’article 107.1 de la Loi sur les services de santé et les services sociaux, « tout établissement doit obtenir l’agrément des services de santé et des services sociaux qu’il dispense auprès d’un organisme d’accréditation reconnu. […] L’établissement doit s’assurer de maintenir en tout temps cet agrément. […] L’établissement rend public le rapport de l’organisme dans les 60 jours de [sic] sa réception et le transmet à l’agence et aux différents ordres professionnels concernés dont les membres exercent leur profession dans un centre exploité par cet établissement »371.
Depuis 2019, Agrément Canada s’est vu confier l’agrément de tous les établissements de santé du Québec selon un cycle de cinq ans comportant cinq séquences. La répartition générale du cadre normatif comprend les éléments suivants : autoévaluation (séquence 1), évaluation, amélioration et préparation (séquence 2), visite simulée (séquence 3), visite d’agrément (séquence 4), rapport, décision et plan d’action (séquence 5)372. Le MSSS ne rend pas publics les données de ce processus et le profil de l’ensemble de ses établissements. Toutefois, la plupart des établissements de santé publient leur rapport d’agrément sur leur site Web (p. ex. : le CHU Sainte-Justine a publié son certificat d’agrément et son rapport de visite pour les séquences 1, 2 et 3)373.
En pharmacie hospitalière, le chef du département de pharmacie doit s’arrimer avec la direction de son établissement qui est responsable de soutenir ce processus. Le chef du département de pharmacie ou la personne qu’il désigne doit notamment repérer les documents et les éléments clés de chaque séquence, effectuer l’exercice d’autoévaluation le cas échéant, mettre à jour le portail de preuves, mener les audits requis et assurer le lien avec toute l’équipe de la pharmacie. Outre une dizaine de pratiques organisationnelles requises et la norme sur la gestion des médicaments, il doit s’assurer de consulter les autres normes auditées qui comportent des critères entourant l’exercice de la pharmacie et tout le circuit du médicament374.
Afin de soutenir l’évaluation des pratiques, le MSSS met à jour périodiquement un répertoire des indicateurs de gestion en santé et en services sociaux375. Ce répertoire « rassemble l’information méthodologique relative aux indicateurs de gestion utilisés par le MSSS, notamment dans son plan stratégique et dans les ententes de gestion et d’imputabilité (EGI) qu’il conclut avec les établissements du réseau de la santé et des services sociaux »375. À ce jour, il n’y a pas encore d’indicateurs liés spécifiquement à la pharmacie ou au circuit du médicament.
En vertu du cadre juridique, chaque établissement doit tenir un registre des incidents et des accidents survenus au sein de son établissement376. Chaque année, le MSSS publie un rapport des incidents et des accidents documentés dans le réseau de la santé377. « Au total, 442 725 événements indésirables ont été déclarés entre le 1er avril 2020 et le 31 mars 2021. Par rapport à l’année précédente, cela représente une diminution de 10,68 %. De ce nombre, 88,87 % sont des accidents (usager touché) et 11,13 % sont des incidents (usager non touché). Les types d’événements les plus fréquents sont les chutes et quasi-chutes (41,19 %), les erreurs liées à la médication (24,48 %) et les autres types d’événements (15,96 %). Les événements surviennent chez les personnes âgées de 75 ans et plus (57,25 %) et chez les femmes (52,24 %). La majorité des événements déclarés se sont produits sous les missions centre d’hébergement et de soins de longue durée (46,66 %) et centre hospitalier (39,46 %). Parmi les événements déclarés 83,61 % n’ont eu aucune conséquence (gravités A-B-C-D), 15,41 % sont à l’origine de conséquences temporaires (gravités E1-E2-F), 0,09 % sont à l’origine de conséquences graves et permanentes (gravités G et H), 0,12 % sont à l’origine de conséquences qui ont contribué au décès de la personne (gravité I) et 0,77 % sont des événements pour lesquels la gravité demeure indéterminée au moment de la déclaration »377.
Il peut être utile de mener périodiquement l’exercice d’autoévaluation sur la gestion des risques entourant le circuit du médicament proposé par l’Institute for Safe Medication Practice378.
En vertu du Règlement sur l’organisation et l’administration des établissements de santé, le chef du département de pharmacie est responsable du bon usage des médicaments au sein de son établissement à toutes les étapes du circuit du médicament379.
Il doit généralement inscrire sur la liste locale de son établissement les médicaments qui détiennent un avis de conformité de Santé Canada, un avis favorable d’inscription sur la liste des médicaments par l’INESSS et une inscription sur la liste des médicaments fournis en établissement380–382. Toutefois, il doit parfois recourir à des médicaments obtenus par le Programme d’accès spécial. En 2020, Santé Canada a mis à jour ses lignes directrices, faisant notamment passer la période de commande de six à douze mois et permettant la participation du pharmacien d’officine dans la délivrance des médicaments. Toutefois, l’absence de capacité de facturation des actes du pharmacien d’officine limite le transfert de ces médicaments dans la collectivité62. Afin d’encadrer les médicaments de nécessité médicale particulière (hors liste du Québec), le MSSS propose maintenant un formulaire standardisé (AH742) encadré par une circulaire administrative383,384.
Les résidents en pharmacie hospitalière sont initiés à la recherche évaluative et clinique au cours de leur formation de maîtrise en pharmacothérapie avancée. L’évaluation des pratiques professionnelles repose sur des habiletés en recherche évaluative. En 2022, l’A.P.E.S. a lancé un premier appel de candidatures pour une bourse de 25 000 $ CA pour les pharmaciens novices en recherche385. La SCPH soutient également la recherche évaluative et clinique par l’entremise de sa fondation386. En pharmacie hospitalière, quelques professeurs de clinique contribuent à l’évaluation des pratiques professionnelles. En novembre 2022, l’Unité de recherche en pratique pharmaceutique fête son 20e anniversaire. Elle a publié plus de 1650 communications affichées et articles387.
En ce qui concerne les indicateurs de rendement clés de la pharmacie clinique en 2020–2021, le Québec a colligé moins de données que le Canada pour l’ensemble des huit indicateurs (tableau IX). De plus, lorsque des données ont été colligées, le degré de mise en œuvre était moins élevé que dans le reste du pays. Plusieurs facteurs expliquent cet écart : 1) peu de pharmaciens hospitaliers sont membres de la SCPH et ne sont pas forcément au courant de cette initiative, 2) la collecte de données est chronophage et la pénurie de ressources rend ce type d’initiative peu réaliste lorsque trop d’indicateurs sont colligés, 3) il n’existe pas d’exigences ministérielles au Québec quant à la collecte de données en pharmacie, 4) de nombreux pharmaciens remettent en question l’utilité d’une telle collecte de données. Fernandes et coll. ont coordonné les efforts d’un groupe de travail canadien afin de déterminer les indicateurs clés de la pharmacie clinique (Clinical Pharmacy Key Performance Indicator ou cpKPI), sous l’égide de la SCPH388. Ces travaux ont mené à la publication d’un guide, d’un outil de mobilisation et d’autres outils.
Tableau IX Indicateurs de rendement clés de la pharmacie clinique en 2020–2021
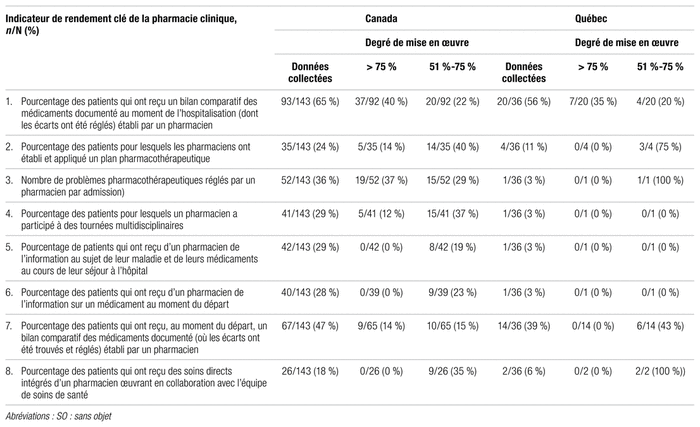
Rappelons que l’A.P.E.S. a mené une démarche de réflexion entourant la mesure de la performance des pharmaciens et des départements de pharmacie en établissement de santé. Elle a utilisé des indicateurs pour les cinq axes de la pratique, y compris le volet clinique. Depuis 2016–2017, deux rapports de travail ont été publiés, soit un sur une phase préliminaire ayant mené à la détermination des indicateurs et un portant sur la phase d’expérimentation menée dans quelques établissements de santé389,390. Ces travaux mettent en évidence la faisabilité de recueillir des données relatives à divers indicateurs, mais également les difficultés associées à une collecte soutenue et pérenne. Les projets pilotes de collecte sont terminés.
En ce qui concerne l’évaluation des pratiques, l’enquête met en évidence une sélection complémentaire d’autres indicateurs cliniques et de qualité (tableau X). Le Québec accuse encore un recul, en particulier pour ce qui touche l’évaluation de la prestation de soins directs aux patients. Guèvremont et coll. ont mené une enquête auprès des chefs des départements de pharmacie du Québec sur l’évaluation de l’acte pharmaceutique, notant la présence ou la planification de plusieurs comités d’évaluation de l’acte pharmaceutique391.
Tableau X Indicateurs d’évaluation des pratiques pharmaceutiques en 2020–2021
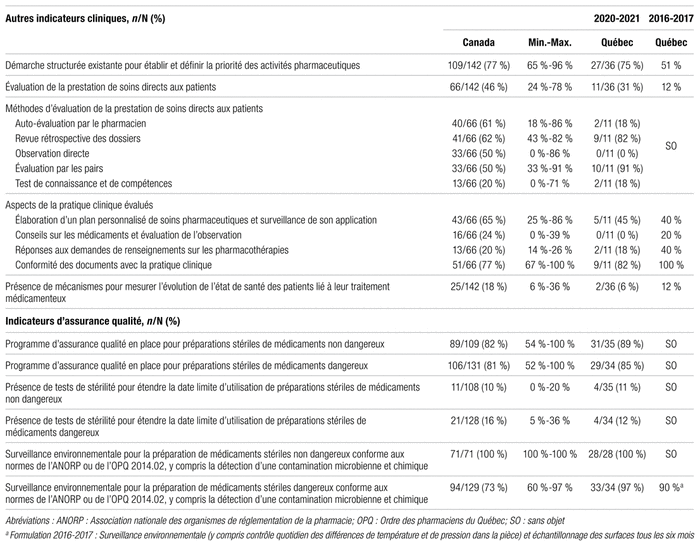
Dans un rapport publié en septembre 2019 par le Global Preparedness Monitoring Board, « à court terme, il existe un risque lié aux effets dévastateurs d’épidémies ou de pandémies qui non seulement causeront des pertes de vie, mais bouleverseront les économies et créeront le chaos social partout dans le monde [traduction libre] »392. Entre 2011 et 2018, l’OMS a suivi 1483 événements épidémiques dans 172 pays. De plus, les auteurs notent que « le monde n’est pas préparé à un agent pathogène respiratoire virulent et à l’évolution rapide vers une pandémie [traduction libre] »392. Il faut relire ce rapport pour comprendre l’aveuglement volontaire de nos systèmes sanitaires partout dans le monde quelques semaines avant la déclaration de l’OMS sur la pandémie de COVID-19.
Ainsi, le 27 février 2020, un premier cas de COVID-19 a été détecté au Québec. L’OMS a confirmé l’existence de la pandémie de COVID-19 le 11 mars 2020, et le gouvernement du Québec a déclaré l’état d’urgence sanitaire le 13 mars 2020, bien que les hôpitaux aient été mis en alerte avant cette date. Les pharmaciens se sont mobilisés, et de nombreuses actions ont été prises rapidement dans la collectivité et à l’hôpital.
Devant la pénurie anticipée d’équipements de protection personnelle, l’Ordre des pharmaciens du Québec a publié un profil des mesures à prendre dès le 27 mars 2020393. Après consultation des pharmaciens exerçant dans la collectivité et à l’hôpital, l’Ordre a proposé des mesures sanitaires à mettre en place dès avril 2020394,395. Il a également publié des recommandations pour assurer la continuité des soins et des services pharmaceutiques en établissement de santé396. L’INSPQ a publié des recommandations sur la gestion des travailleurs de la santé en milieu de soins, qui ont toutes fait l’objet de mises à jour au fil de l’évolution des connaissances397. À l’échelle du Centre d’acquisitions gouvernementales, le groupe des six s’est mobilisé quotidiennement durant plusieurs mois, puis à raison de quelques fois par semaine pour mettre en place une stratégie concertée d’approvisionnement, d’allocation et d’utilisation optimale des médicaments156. Le contexte pandémique a sans doute contribué à l’adoption du projet de loi 17 en mars 2020 et de sa réglementation en décembre 2020398,399. Le MSSS a également confié aux pharmaciens le pouvoir de vacciner en mars 2020, de distribuer des tests de dépistage rapides de COVID-19 et même de prescrire le nirmatrelvir-ritonavir (PaxlovidMD) et d’autres médicaments en avril 202299,400,401.
L’A.P.E.S. a également mis en ligne des contenus à l’intention des chefs des départements de pharmacie et des pharmaciens, dont une foire aux questions du regroupement des pharmaciens experts en soins intensifs, une foire aux questions sur la COVID-19 des conseillères juridiques, des documents sur les dates limites d’utilisation des médicaments afin de limiter les pénuries et des outils de prescription du PaxlovidMD. Ainsi, plusieurs documents complémentaires sont disponibles dans la section des membres402.
Depuis le début de la pandémie de COVID-19, le recours aux télésoins a pris davantage de place dans les soins médicaux. Le Collège des médecins s’est prononcé sur les téléconsultations après 15 mois de pandémie403. Unni et coll. ont mené une revue narrative sur la télépharmacie durant la pandémie404. L’ACCP a souligné que la prestation de soins pharmaceutiques à distance permet de réduire les disparités en santé dans les régions éloignées405. Le et coll. ont publié une revue de littérature sur le recours à la télépharmacie406. Au Québec, Chen et coll. ont mené une enquête sur le télétravail au sein des départements de pharmacie des établissements de santé407. Au Québec, les pharmaciens d’officine et d’hôpital ont assuré une présence continue sur les lieux de prestation de soins, limitant au mieux les risques de contaminer leurs équipes, continuant de prodiguer des soins aux personnes infectées ou potentiellement contagieuses. Si le télétravail a permis à de nombreux pans de la société de composer avec la pandémie, les pharmaciens et leurs équipes techniques ont profité de façon marginale de cette approche, l’exercice de la pharmacie nécessitant une présence physique pour assurer tant la préparation des médicaments que la prestation des soins directs.
Plusieurs organismes gouvernementaux et sociétés savantes ont mis en ligne des portails regroupant l’information pertinente pour faire face à la pandémie de COVID-19. Citons notamment l’OMS, la FIP, la Food and Drug Administration des États-Unis, l’ASHP, les gouvernements du Québec et du Canada, l’INESSS et la Direction régionale de santé publique de Montréal408–415.
En outre, afin de faciliter la prestation de soins pharmaceutiques aux patients, Santé Canada a adopté une exemption fédérale autorisant les pharmaciens à recevoir verbalement, à prolonger, à ajuster et à transférer des ordonnances de substances désignées. Cette exemption a été prolongée jusqu’au 30 septembre 2026416–418.
De façon générale, le Québec fait bonne figure par rapport au reste du pays. Une proportion plus élevée de répondants québécois ont permis à un certain nombre d’employés de pharmacie de travailler à domicile (83 % contre 65 %). Dans le même esprit, une proportion plus élevée de services de pharmacie a été fournie par le personnel travaillant à distance au Québec par rapport au reste du pays. Plus de répondants québécois (46 % contre 26 %) ont dû augmenter le personnel de la pharmacie afin de gérer les pénuries de médicaments. La hausse des stocks et des espaces de stockage était plus marquée au Québec, ce qui n’était sans doute pas étranger à l’exigence du MSSS de maintenir des stocks pour une période de 30, de 60 et de 90 jours selon les catégories de produits419. Une proportion plus élevée de répondants du Québec a participé à la campagne de vaccination. Par contre, ils étaient moins nombreux à accueillir des patients atteints de COVID-19 dans les unités de soins intensifs bien que les énoncés relatifs à la couverture pharmaceutique soient semblables au Québec et dans le reste du pays. En outre, les répondants québécois se considèrent comme bien préparés en vue d’une autre pandémie (tableau XI).
Tableau XI Effets de la pandémie de COVID-19 sur la pratique de la pharmacie hospitalière
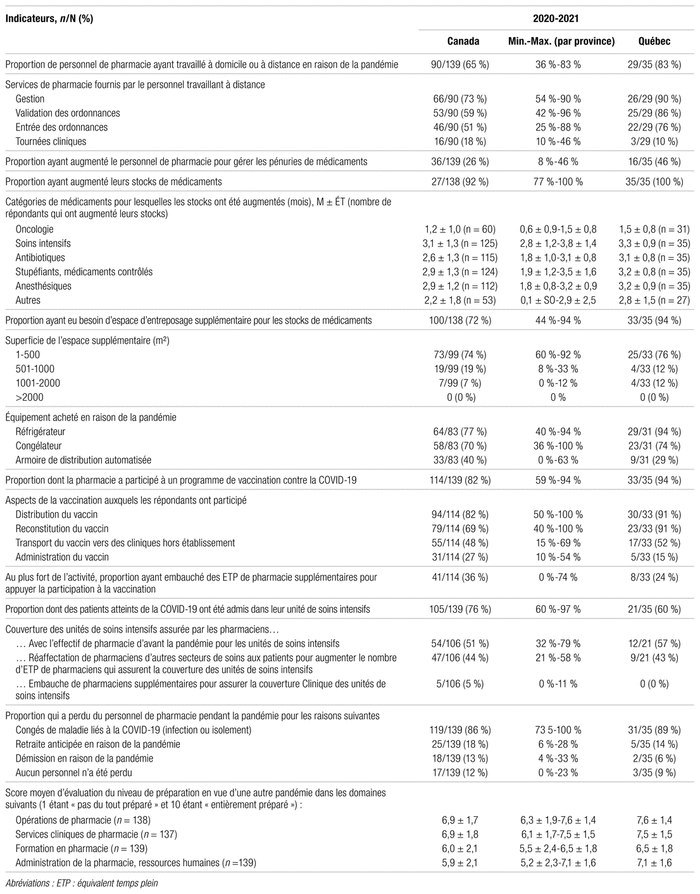
Pour la première fois, l’enquête canadienne sur la pharmacie a sondé les hôpitaux de 50 lits ou moins de soins de courte durée. Des 250 répondants ciblés, 150 ont fourni des données exploitables au Canada contre 12 des 27 répondants ciblés au Québec. Compte tenu de la refonte du système de santé du 1er avril 2015 au Québec, il ne reste que quelques établissements de santé comptant 50 lits ou moins de soins de courte durée, nommés soins de santé physique et de gériatrie : le centre de santé Inuulitsivik, le centre de santé Tulattavik de l’Ungava, l’Hôpital Shriners pour enfants, le Centre régional de santé et de services sociaux de la Baie-James, le Centre hospitalier Kateri Memorial Tehaskotitsen, le Centre hospitalier régional de Chisasibi et le Centre de santé et de services sociaux des Îles420. Néanmoins, certains CISSS ou CIUSSS exploitent des installations comportant 50 lits ou moins de soins de courte durée et ont aussi été invités à répondre à l’enquête complémentaire.
Le taux d’occupation était plus faible au sein de ces établissements (66 % au Québec contre 58 % au Canada) que dans les établissements de plus grandes tailles. Une proportion plus élevée de répondants québécois offrait des services pharmaceutiques sur place (83 % au Québec contre 63 % au Canada). Un seul établissement québécois avait recours à la télépharmacie contre 11 % des établissements du Canada. Une proportion plus élevée de répondants québécois offrait des préparations stériles non dangereuses (58 % contre 34 %) et dangereuses sur place (58 % contre 33 %) ainsi qu’une certaine couverture de soins pharmaceutiques aux patients ambulatoires (75 % contre 15 %) et hospitalisés (42 % contre 18 %). Ces proportions plus élevées ne sont pas étrangères à la régionalisation effectuée au Québec depuis 2015. D’autres travaux sont nécessaires afin de mieux comprendre la réalité des petits établissements de santé.
L’enquête a été faite par sondage en ligne sur la base d’une déclaration du répondant. Certaines réponses ne représentent que l’opinion du répondant, et pas forcément celle de tous les membres de son équipe. Bien que des efforts d’analyse soient effectués afin d’exclure les valeurs aberrantes, il est possible que des erreurs aient été prises en compte dans les analyses. Les données présentées dans cet article constituent un complément d’information au rapport canadien avec mise en contexte spécifique au Québec. Les deux rapports peuvent contenir des divergences compte tenu de la complexité des analyses.
La revue de l’actualité a été menée avec un souci d’exhaustivité, mais il est probable que plusieurs documents pertinents n’aient pas été intégrés, compte tenu de la quantité d’actualité potentiellement pertinente à la pratique pharmaceutique hospitalière.
La pratique pharmaceutique est en pleine évolution. Le présent article fait le point sur l’enquête canadienne sur la pharmacie hospitalière au Canada pour l’exercice financier du 1er avril 2020 au 31 mars 2021 et met en évidence les particularités entourant la pratique pharmaceutique au Québec. De façon générale, la pratique pharmaceutique au Québec se compare à celle du reste du pays. La province se positionne avantageusement, notamment au chapitre du déploiement de l’unidose, de l’encadrement des préparations magistrales stériles et non stériles, d’un modèle de pratique décentralisé dominant, de la polyvalence du personnel technique et du recours à différentes technologies (p. ex. : pompes, numérisation, caméras). Toutefois, la province accuse un recul par rapport au reste du pays, notamment en ce qui a trait aux heures d’ouverture, à la couverture en cabinets automatisés décentralisés, à la dotation globale de ressources humaines par volume d’activités, au déploiement des techniciens en pharmacie, au déploiement d’un système informatisé d’entrée des ordonnances et d’un système d’enregistrement des doses électroniques, à la couverture des programmes de soins et à l’évaluation de la pratique. En participant à chaque cycle de cette enquête, les chefs des départements de pharmacie du Québec confirment leur désir de se prêter aux analyses comparatives afin d’atteindre les meilleures pratiques et d’offrir des services et des soins pharmaceutiques de qualité et sûrs à toute la population.
Les auteurs remercient Charlotte Jacolin et Amélie Monnier, assistantes de recherche à l'URPP, pour relecture du manuscrit. Ces personnes ont donné leur autorisation écrite.
Cynthia Tanguay et Jean-François Bussières ont procédé à la validation des données brutes de l’ensemble de l’enquête, en complément aux analyses menées dans le cadre de l’enquête. Jean-François Bussières a rédigé l’article. Cynthia Tanguay a produit les travaux synthèses. Cynthia Tanguay et André Bonnici ont relu et commenté l’ensemble de l’article.
Les auteurs n’ont déclaré aucun financement lié au présent article.
Tous les auteurs ont soumis le formulaire de l’ICMJE pour la divulgation de conflits d’intérêts potentiels. Jean-François Bussières et André Bonnici siègent sans rémunération au comité éditorial du Rapport canadien sur la pharmacie hospitalière sous l’égide de la Société canadienne de pharmacie hospitalière. Jean-François Bussières est membre du comité de rédaction de Pharmactuel. Cynthia Tanguay n’a déclaré aucun conflit d’intérêts en relation avec le présent article.
1. Canadian Society of Hospital Pharmacists. Hospital pharmacy in Canada survey reports. [en ligne] https://www.cshp.ca/Site/Resources/Hospital-Pharmacy-in-Canada-Survey/HPCS-report-archives/Site/Content/Resources/hospital-pharmacy-report-archives.aspx?hkey=ed161bdd-16c0-4db1-8ac6-3d1dbd7f5e42 (site visité le 1er août 2022).
2. Bussières JF, Lefebvre P. Perspective 2005–2006 sur la pharmacie hospitalière au Québec et au Canada. Pharmactuel 2007;40(Suppl.1): 1–24.
3. Bussières JF, Lefebvre P. Perspective sur la pratique pharmaceutique au Québec pour 2007–2008. Pharmactuel 2009;42:52–76.
4. Bussières JF, Tanguay C, Lefebvre P. Perspective québécoise et canadienne de la pratique pharmaceutique en établissement de santé 2009–2010. Pharmactuel 2011;44:122–52.
5. Bussières JF, Tanguay C. Perspective québécoise et canadienne de la pratique pharmaceutique en établissement de santé. Pharmactuel 2013;46:112–42.
6. Bussières JF, Tanguay C, Bonnici A. Perspective québécoise et canadienne de la pratique pharmaceutique en établissement de santé pour 2016–2017. Pharmactuel 2018;51:105–42.
7. Canadian Society of Hospital Pharmacists. Hospital Pharmacy in Canada Report 2016/17. [en ligne] https://www.cshp.ca/docs/pdfs/Report%202018.pdf (site visité le 1er août 2022).
8. Université de Montréal. Faculté de pharmacie. Centenaire de la Faculté de pharmacie Septembre 2019–Mai 2020. [en ligne] https://pharm.umontreal.ca/centenaire/ (site visité le 1er août 2022).
9. Collin J. Nouvelle ordonnance. Quatre siècles d’histoire de la pharmacie au Québec (2020). [en ligne] https://www.pum.umontreal.ca/catalogue/nouvelle_ordonnance (site visité le 1er août 2022).
10. Université de Montréal. Faculté de pharmacie. Cercle des ambassadeurs et ambassadrices du centenaire. [en ligne] https://pharm.umontreal.ca/faculte/centenaire/cercle-des-ambassadeurs-et-ambassadrices-du-centenaire/ (site visité le 1er août 2022).
11. Ordre des pharmaciens du Québec. 150 ans d’histoire (2020). [en ligne] https://www.opq.org/wp-content/uploads/2020/12/OPQ_livre150e_VF_150dpi-modif.pdf (site visité le 1er août 2022).
12. Association des pharmaciens des établissements de santé du Québec. 60e anniversaire de l’Association. [en ligne] https://apesqc.wixsite.com/60e-apes?fbclid=IwAR11Yp_vP3p2K3TNCpFt_FjJpdJCCPG5kRX1w9CnrekqKjtSxQ11H84WXpk (site visité le 1er août 2022).
13. Pelletier S, Raymond C, Savard PA, Morrissette F, Robichaud A, Bussières JF. Histoire de la pratique pharmaceutique dans l’arrondissement de Lachine – 1667–2019. 8e Rendez-vous de la recherche, 5 décembre 2019, Faculté de pharmacie, Université de Montréal, Montréal, Québec, Canada.
14. Taing T, Bussières JF. Histoire de la pratique pharmaceutique dans le Nord-du-Québec. Pharmactuel 2021;54:166–73.
15. Taing T, Bussières JF. Histoire de la pharmacie dans le Nord-du-Québec. Blogue hebdomadaire. Histoire de la pharmacie au Québec (2021). [en ligne] https://histoirepharmacie.wordpress.com/ (site visité le 1er août 2022).
16. Lafont O. Apothicaires & pharmaciens. L’histoire d’une conquête scientifique (2021). [en ligne] https://www.jle.com/fr/ouvrages/e-docs/apothicaires_pharmaciens_320888/ouvrage.phtml (site visité le 1er août 2022).
17. International pharmaceutical federation. The FIP development goals : transforming global pharmacy (2020). [en ligne] https://www.fip.org/file/4793 (site visité le 1er août 2022).
18. International pharmaceutical federation. Launch of the FIP development goals (21 septembre 2020). Vidéo. [en ligne] https://www.youtube.com/watch?v=pkaDBkkI7ws (site visité le 1er août 2022).
19. International Pharmaceutical Federation. Online pharmacy operations and distribution of medicines. Global survey report FIP community pharmacy section (2021). [en ligne] https://www.fip.org/file/5082 (site visité le 1er août 2022).
20. International Pharmaceutical Federation. #climatsain. Un appel urgent d’action climatique de la communauté de la santé. [en ligne] https://healthyclimateletter.net/fr/ (site visité le 1er août 2022).
21. International Pharmaceutical Federation. FIP Global humanitarian competency framework. Supporting pharmacists and the pharmaceutical workforce in a humanitarian arena (2021). [en ligne] https://www.fip.org/file/5055 (site visité le 1er août 2022).
22. International Pharmaceutical Federation. Building vaccine confidence and communicating vaccine value : a toolkit for pharmacists (2021). [en ligne] https://www.fip.org/file/5053 (site visité le 1er août 2022).
23. International Pharmaceutical Federation. FIP Vaccination handbook for pharmacists (2021). [en ligne] https://www.fip.org/file/5009 (site visité le 1er août 2022).
24. International Pharmaceutical Federation. Pharmacy based pandemic vaccination programme: regulatory self-assessment tool (2021). [en ligne] https://www.fip.org/files/content/priority-areas/coronavirus/Vaccines/2021-02_FIP_PBV_regulatory_self-assessment_tool.pdf (site visité le 1er août 2022).
25. International Pharmaceutical Federation. FIPWiSE toolkit for positive practice environments for women in science and education (2021). [en ligne] https://www.fip.org/fipwise-ppe-toolkit (site visité le 1er août 2022).
26. International Pharmaceutical Federation. FIP Statement of policy – digital health (2021). [en ligne] https://www.fip.org/file/5092 (site visité le 1er août 2022).
27. International Pharmaceutical Federation. FIP – Role of early-career pharmaceutical groups in global health. FIP young pharmacists group (Août 2021). [en ligne] https://www.fip.org/file/5019 (site visité le 1er août 2022).
28. International Pharmaceutical Federation. Medicines reconciliation – a toolkit for pharmacists (2021). [en ligne] https://www.fip.org/file/4949 (site visité le 1er août 2022).
29. International Pharmaceutical Federation. Curriculum for pharmacy students on substandard and falsified medicines. Curriculum guide and competency framework (2021). [en ligne] https://www.fip.org/file/4917 (site visité le 1er août 2022).
30. International Pharmaceutical Federation. Medicines use review – a toolkit for pharmacists (2022). [en ligne] https://www.fip.org/file/5100 (site visité le 1er août 2022).
31. International Pharmaceutical Federation. Career development toolkit for early career pharmacists and pharmaceutical scientists. FIP young pharmacists group (2020). [en ligne] https://www.fip.org/file/4879 (site visité le 1er août 2022).
32. International Pharmaceutical Federation. Mitigating the impact of air pollution on health: the role of community pharmacists. Global survey report (2020). [en ligne] https://www.fip.org/file/4807 (site visité le 1er août 2022).
33. International Pharmaceutical Federation. FIP statement of policy. The role of pharmacists in promoting patient safety (2020). [en ligne] https://www.fip.org/file/4788 (site visité le 1er août 2022).
34. International Pharmaceutical Federation. FIP Covid-19 information hub. [en ligne] https://www.fip.org/coronavirus (site visité le 1er août 2022).
35. International Pharmaceutical Federation. Towards one FIP Working in trust and solidarity International Pharmaceutical Federation Annual report 2020. [en ligne] https://www.fip.org/files/content/publications/2021/2021-05_FIP_Annual_Report_2020.pdf (site visité le 1er août 2022).
36. International Pharmaceutical Federation. History of the board of pharmaceutical sciences (2020). [en ligne] https://www.fip.org/files/content/pharmaceutical-sciences/History_of_BPS.pdf (site visité le 1er août 2022).
37. International Pharmaceutical Federation. “Pharmacy united in action for a healthier world” is the theme of World Pharmacists Day on 25 September 2022. [en ligne] https://www.fip.org/world-pharmacists-day (site visité le 1er août 2022).
38. European Association of Hospital Pharmacists. Déclarations européennes de la pharmacie hospitalière (2017). [en ligne] https://www.eahp.eu/sites/default/files/fr_european-statements-of-hospital-pharmacy_v2.pdf (site visité le 1er août 2022).
39. European Association of Hospital Pharmacists. EAHP Position paper on hospital pharmacy specialisation (2021). [en ligne] https://www.eahp.eu/practice-and-policy/hospital-pharmacy-specialisation (site visité le 1er août 2022).
40. European Association of Hospital Pharmacists. EAHP Position paper on medicines shortages. (2019). [en ligne] https://www.eahp.eu/sites/default/files/eahp_position_paper_on_medicines_shortages_june_2019.pdf (site visité le 1er août 2022).
41. European Association of Hospital Pharmacists. EAHP Position paper on antimicrobial resistance (2018). [en ligne] https://www.eahp.eu/sites/default/files/eahp_position_paper_on_amr_june_2018_1.pdf (site visité le 1er août 2022).
42. Allent B. Juste M, Mouchoux C, Collompt R, Pourrat R, Varin S et al. De la dispensation au plan pharmaceutique personnalisé : vers un modèle intégratif de pharmacie clinique. Le Pharmacien Hospitalier et Clinicien 2019;51: 56–63.

43. Allenet B, Roux-Marson C, Juste M, Honoré S. Lexique de la Pharmacie Clinique 2021. Le Pharmacien Hospitalier et Clinicien 2021;56: 119–23.

44. Société française de pharmacie clinique. Guide professionnel. Activités pharmaceutiques relatives aux essais cliniques de médicaments et de dispositifs médicaux réalisés au sein des établissements de santé (2020). [en ligne] https://sfpc.eu/wp-content/uploads/2020/01/guide_professionnel-CPCHU-EC_20200117.pdf (site visité le 1er août 2022).
45. Société française de pharmacie clinique. Médicaments dérivés du plasma et les recombinants associés (2020). [en ligne] https://sfpc.eu/wp-content/uploads/2020/06/MDS-LIVRET-PERMEDES-2020-interactif.pdf (site visité le 1er août 2022).
46. Société française de pharmacie clinique. Programme Act-IP (2021). [en ligne] http://www.actip.sfpc.eu/actip (site visité le 1er août 2022).
47. Société française de pharmacie clinique. Assistant d’analyse pharmaceutique. [en ligne] https://sfpc.eu/logiciel-analyse-pharmaceutique-des-prescriptions/ (site visité le 1er août 2022).
48. American Pharmacists Association. APhA advocacy issues. [en ligne] https://www.pharmacist.com/Advocacy/Issues (site visité le 1er août 2022).
49. American Pharmacists Association. Overview of biologics and biosimilar products. [en ligne] https://www.pharmacist.com/Advocacy/Issues/Biosimilars (site visité le 1er août 2022).
50. American Pharmacists Association. FDA-DSCSA: Track and trace. [en ligne] https://aphanet.pharmacist.com/sites/default/files/files/Overview%20DSCSA.pdf (site visité le 1er août 2022).
51. Pharmacy Health Information Technology Collaborative. Home. [en ligne] http://pharmacyhit.org/ (site visité le 1er août 2022).
52. Pedersen CA, Schneider PJ, Ganio MC, Scheckelhoff DJ. ASHP national survey of pharmacy practice in hospital settings: Prescribing and transcribing-2019. Am J Health Syst Pharm 2020;77:1026–50.


53. Pedersen CA, Schneider PJ, Ganio MC, Scheckelhoff DJ. ASHP national survey of pharmacy practice in hospital settings: Dispensing and administration-2020. Am J Health Syst Pharm 2021;78:1074–93.



54. Pedersen CA, Schneider PJ, Ganio MC, Scheckelhoff DJ. ASHP national survey of pharmacy practice in hospital settings: Monitoring and patient education-2018. Am J Health Syst Pharm 2019;76:1038–58.


55. Canadian Society of hospital pharmacists. Team-based primary care pharmacists position statement (2020). [en ligne] https://www.cshp.ca/docs/pdfs/Team-Based%20Primary%20Care%20Pharmacists%20Position%20Statement.pdf (site visité le 1er août 2022).
56. Canadian society of hospital pharmacists. Cannabis for the hospitalized patient: position statement (2021). [en ligne] https://www.cshp.ca/docs/pdfs/Cannabis%20for%20the%20Hospitalized%20Patient%20Position%20Statement%20Final.pdf (site visité le 1er août 2022).
57. Canadian society of hospital pharmacists. Canadian medication optimization briefing. Antimicrobial stewardship (2017). [en ligne] https://www.cshp.ca/docs/pdfs/CSHP%20CMOB%20Antimicrobial%20Stewardship%202017.pdf (site visité le 1er août 2022).
58. Canadian society of hospital pharmacists. Canadian medication optimization briefing. Safe transitions of care for patients taking opioids (2018). [en ligne] https://www.cshp.ca/docs/pdfs/CSHP%20CMOB%20Transitions%20of%20Care%2012_27_2018.pdf (site visité le 1er août 2022).
59. Canadian society of hospital pharmacists. Canadian medication optimization briefing. Cannabis for medical purposes (2021). [en ligne] https://www.cshp.ca/docs/pdfs/CMOB%20Cannabis%20for%20Medical%20Purposes.pdf (site visité le 1er août 2022).
60. Santé Canada. Règlement modifiant le Règlement sur les aliments et drogues. DORS/2017-133 (20 juin 2017). [en ligne] https://gazette.gc.ca/rp-pr/p2/2017/2017-07-12/html/sor-dors133-fra.html (site visité le 1er août 2022).
61. Santé Canada. Assurer l’accès aux médicaments requis d’urgence (2017). [en ligne] https://www.canada.ca/fr/services/sante/publications/medicaments-et-produits-sante/drogues-utilisees-urgents-matiere-sante-publique.html (site visité le 1er août 2022).
62. Santé Canada. Programme d’accès spécial de Santé Canada : demander un médicament (2021). [en ligne] https://www.canada.ca/fr/sante-canada/services/medicaments-produits-sante/acces-special/medicaments.html (site visité le 1er août 2022).
63. Santé Canada. Programme d’accès spécial aux médicaments : lignes directrices à l’intention de l’industrie et des praticiens (11 avril 2022). [en ligne] https://www.canada.ca/fr/sante-canada/services/medicaments-produits-sante/acces-special/medicaments/lignes-directrices.html (site visité le 1er août 2022).
64. Gouvernement du Canada. Aide médicale à mourir (2021). [en ligne] https://www.canada.ca/fr/sante-canada/services/aide-medicale-mourir.html (site visité le 1er août 2022).
65. Québec. Loi concernant les soins de fin de vie. À propos. [en ligne] https://www.quebec.ca/sante/systeme-et-services-de-sante/soins-de-fin-de-vie/loi-concernant-les-soins-de-fin-de-vie (site visité le 1er août 2022).
66. Collège des médecins du Québec. Aide médicale à mourir. Le Collège des médecins du Québec est favorable à un élargissement lors de troubles neurocognitifs et propose des balises pour les cas de santé mentale (13 décembre 2021). [en ligne] http://www.cmq.org/page/fr/college-favorable-elargissement-troubles-neurocognitifs-propose-balises-sante-mentale.aspx (site visité le 1er août 2022).
67. Assemblée nationale. Projet de loi 38 – Loi modifiant la Loi concernant les soins de fin de vie et d’autres dispositions législatives. [en ligne] http://assnat.qc.ca/fr/travaux-parlementaires/projets-loi/projet-loi-38-42-2.html (site visité le 1er août 2022).
68. Gouvernement du Canada. Deuxième rapport annuel sur l’aide médicale à mourir au Canada 2020. [en ligne] https://www.canada.ca/fr/sante-canada/services/aide-medicale-mourir/rapport-annuel-2020.html (site visité le 1er août 2022).
69. Santé Canada. Module 1 : Survol de la Loi de Vanessa et exigences de déclaration (Décembre 2019). [en ligne] https://www.canada.ca/fr/sante-canada/services/medicaments-produits-sante/medeffet-canada/declaration-effets-indesirables/declaration-obligatoire-hopitaux/education/module-1.html (site visité le 1er août 2022).
70. Soyer J, Labarre JS, Mégrourèche E, Pettersen F, Lebel D, Bussières JF. Revue de la littérature sur la pharmacovigilance 2008–2018. Annales de l’Unité de recherche en pratique pharmaceutique 2019. [en ligne] http://www.indicible.ca/urpp/20180531_PHARMACOVIGILANCE_Article.pdf (site visité le 1er août 2022).
71. Rault P, Duhamel A, Necsoiu D, Desjardins I, Lebel D, Bussières JF. Programme PLUSRx : Pharmacothérapie liée à l’utilisation sécuritaire des médicaments. Can J Hosp Pharm 2020; 73:52–7.


72. Rault P, Mégrourèche E, Labarre JS, Pettersen-Coulombe F, Lebel D, Bussières JF. Profil de la pratique de la pharmacovigilance en établissement de santé au Québec. Pharmactuel 2019;52:172–8.
73. Rault P, Mégrourèche E, Labarre JS, Pettersen-Coulombe F, Lebel D, Bussières JF. Determination of good pharmacovigilance reporting practices in Quebec hospital pharmacies using a modified Delphi method. Pharmacoepidemiol Drug Saf 2019;28:985–92.


74. Duhamel A, Lebel D, Communauté de pratique en pharmacovigilance, Bussières JF. Evaluation of the rate of compliance with good pharmacovigilance reporting practices 12 months after their adoption. 7th FIP Pharmaceutical Sciences World Congress Virtual (PSWC 2020)(4–6 oct. 2020). [en ligne] https://pswc2020.fip.org/ (site visité le 1er août 2022).
75. Justice Canada. Loi sur la non-discrimination génétique. [en ligne] https://laws-lois.justice.gc.ca/fra/lois/G-2.5/page-1.html (site visité le 1er août 2022).
76. Duhamel A, Rault P, Lebel D, GouletJ, Charest C, Lavigne V et al. Mise en place d’une communauté de pratique en pharmacovigilance en établissement de santé au Québec. Association des pharmaciens des établissements de santé du Québec. Grand Forum de l’Association des pharmaciens des établissements de santé du québec. 28–29 mars 2019. Pharmactuel 2019;52:139.
77. Duhamel A, Dupont C, Lebel D, Communauté de pratique en pharmacovigilance, Bussières JF. Évaluation de la satisfaction face à l’implantation d’une communauté de pratique en pharmacovigilance au Québec après 12 mois de pratique. Grand forum de l’Association des pharmaciens des établissements de santé du Québec. 19–20 mars 2020. Pharmactuel 2020;53:157.
78. Soyer J, Necsoiu D, Desjardins I, Lebel D, Bussières JF. Identification of discrepancies between adverse drug reactions coded by medical records technicians and those reported by the pharmacovigilance team in pediatrics: an intervention to improve identification, reporting and coding. Arch Pediatr 2019;26:400–6.


79. Gosselin A, Chabut C, Duhamel A, Desjardins I, Lebel D, Bussières JF. Detection of serious adverse drug reactions using diagnostic codes in the International Statistical Classification of Diseases and Related Health Problems. J Popul Ther Clin Pharmacol 2020;27:e35–e48.


80. Rault P, Necsoiu D, Duhamel A, Desjardins I, Lebel D, Bussières JF. Impact of adverse drug reactions on the coding of a hospital stay in Quebec: exploratory descriptive study by simulation. J Popul Ther Clin Pharmacol. 2020;27:e65–e75.


81. Gouvernement du Canada. Ligne directrice sur la distribution de médicaments sous forme d’échantillons. [en ligne] https://www.canada.ca/fr/sante-canada/services/medicaments-produits-sante/naturels-sans-ordonnance/legislation-lignes-directrices/documents-reference/distribution-medicaments-echantillons-sommaire.html (site visité le 1er août 2022).
82. Justice Canada. Loi sur la non-discrimination génétique. [en ligne] https://laws-lois.justice.gc.ca/fra/Lois/G-2.5/index.html (site visité le 1er août 2022).
83. Santé Canada. Avis – Ligne directrice : présentation de l’information pharmacogénomique. [en ligne] https://www.canada.ca/fr/sante-canada/services/medicaments-produits-sante/produits-biologiques-radiopharmaceutiques-therapies-genetiques/information-demandes-presentations/lignes-directrices/presentation-information-pharmacogenomique.html (site visité le 1er août 2022).
84. Gouvernement du Canada. Mesures fédérales sur les opioïdes à ce jour (Juin 2022). [en ligne] https://www.canada.ca/fr/sante-canada/services/opioides/mesures-federales/apercu.html (site visité le 1er août 2022).
85. Levy N, Lord LJ, Lobo DN. UK recommendations on opioid stewardship. BMJ 2021;372: m4901.


86. Shoemaker-Hunt SJ, Wyant BE. The effect of opioid stewardship interventions on key outcomes: a systematic review. J Patient Saf 2020;16(3S Suppl. 1):S36–S41.



87. Awadalla R, Gnjidic D, Patanwala A, Sakiris M, Penm J. The effectiveness of stewardship interventions to reduce the prescribing of extended-release opioids for acute pain: a systematic review. Pain Med 2020;21:2401–11.


88. Wetzel M, Hockenberry J, Raval MV. Interventions for postsurgical opioid prescribing: a systematic review. JAMA Surg 2018;153: 948–54.


89. American Society of Health-System Pharmacists. Opioid management. [en ligne] https://www.ashp.org/pharmacy-practice/resource-centers/opioid-management?loginreturnUrl=SSOCheckOnly (site visité le 1er août 2022).
90. Varin F, Marcotte S, Guévremont C, Bérard G, Marcotte N, Michel MC et al. Analyse descriptive des ordonnances d’opioïdes remises au congé à la suite d’une chirurgie dans les centres hospitaliers universitaires du Québec. Grand Forum de l’A.P.E.S. 24–25 mars 2022. Pharmactuel 2022;55:133.
91. Gouvernement du Canada. Le cannabis à des fins médicales en vertu de la Loi sur le cannabis : renseignements et améliorations. [en ligne] https://www.canada.ca/fr/sante-canada/services/drogues-medicaments/cannabis/usage-cannabis-fins-medicales.html (site visité le 30 août 2022).
92. Ministère de la Santé et des Services sociaux. Organisation des services entourant l’accès à la marihuana (cannabis) à des fins médicales pour les clientèles hospitalisées ou hébergées. Circulaire 2015–016. [en ligne] https://g26.pub.msss.rtss.qc.ca/Formulaires/Circulaire/ListeCirculaire.aspx (site visité le 1er août 2022).
93. Excellence en santé Canada. À propos d’Excellence en santé Canada. [en ligne] https://www.healthcareexcellence.ca/fr/a-propos/a-propos/ (site visité le 1er août 2022).
94. Excellence en santé Canada. Notre stratégie pour façonner l’avenir de la qualité et de la sécurité. Ensemble. [en ligne] https://www.healthcareexcellence.ca/fr/a-propos/a-propos/notre-strategie/ (site visité le 1er août 2022).
95. Réseau canadien pour la déprescription. Rapport annuel 2021. Vers une stratégie nationale pour un usage optimal des médicaments. [en ligne] https://static1.squarespace.com/static/5b228b21b27e39f258f12ae0/t/61f840039d98d0611e3dfab0/1643659271877/ReCaD_Rapport_annuel_2021_fra.pdf (site visité le 1er août 2022).
96. McDonald EG, Wu PE, Rashidi B, Goodwin Wilson M, Bortolussi-Courval E, Atique A et al. The MedSafer study—electronic decision support for deprescribing in hospitalized Older adults: a cluster randomized clinical trial. JAMA Intern Med 2022;182:265–73.



97. Ordre des pharmaciens du Québec. Planification stratégique 2020–2023. [en ligne] https://www.opq.org/wp-content/uploads/2020/12/Planif_strategique_OPQ_2020_2023.pdf (site visité le 1er août 2022).
98. Ordre des pharmaciens du Québec. Adoption du projet de loi 31. [en ligne] https://www.opq.org/presse/adoption-du-projet-de-loi-31/ (site visité le 1er août 2022).
99. Ordre des pharmaciens du Québec. La vaccination par le pharmacien. Guide d’exercice (2019). [en ligne] https://www.opq.org/wp-content/uploads/2020/03/Guide_vaccination_fev_2022.pdf (site visité le 1er août 2022).
100. LégisQuébec. Règlement sur l’amorce et la modification d’une thérapie médicamenteuse, sur l’administration d’un médicament et sur la prescription de tests par un pharmacien. [en ligne] https://www.legisquebec.gouv.qc.ca/fr/document/rc/P-10,%20r.%203.2%20/#:~:text=Lorsqu'un%20m%C3%A9dicament%20pr%C3%A9sente%20un,1401%2D2020%2C%20a. (site visité le 1er août 2022).
101. LégisQuébec. Règlement sur certaines activités professionnelles qui peuvent être exercées par un pharmacien. [en ligne] https://www.legisquebec.gouv.qc.ca/fr/document/rc/M-9,%20r.%2012.2.1%20/ (site visité le 1er août 2022).
102. Ordre des pharmaciens du Québec. Guide d’exercice. Les activités professionnelles du pharmacien (2020). [en ligne] https://www.opq.org/wp-content/uploads/2020/12/Guide_exercice_nouv_act_fev_2022.pdf (site visité le 1er août 2022).
103. Association des pharmaciens des établissements de santé du Québec. Loi sur la pharmacie / nouvelles activités. [en ligne] https://www.apesquebec.org/services-aux-membres/information-pour-les-membres/loi-pharmacie-nouvelles-activites (site visité le 1er août 2022).
104. Ordre des pharmaciens du Québec. Programme de surveillance de l’exercice des pharmaciens : où en sommes-nous? L’Interaction 2017; hiver. [en ligne] https://www.opq.org/documentation/linteraction/linteraction-hiver-2017/ (site visité le 1er août 2022).
105. Ordre des pharmaciens du Québec. L’approche vigie. [en ligne] https://www.opq.org/approche-vigie/ (site visité le 1er août 2022).
106. Jiang XJ, Bussières JF. Profil des décisions du conseil de discipline de l’Ordre des pharmaciens du Québec de 1970 à 2021. Pharmactuel 2022;55:1–3.
107. Bussières JF. Blogue – Législation et systèmes de soins - pharmacie. [en ligne ] http://lsspharmacie.wordpress.com (site visité le 1er août 2022).
108. Ordre des pharmaciens du Québec. Guide d’exercice - La délégation en pharmacie (15 Août 2022). [en ligne] https://www.opq.org/materiel-documentation/guide-dexercice-la-delegation-en-pharmacie/ (site visité le 30 août 2022).
109. Ordre des pharmaciens du Québec. Lignes directrices - Le traitement du trouble lié à l’utilisation d’opioïdes (TUO) (20 mars 2020). [en ligne] https://www.opq.org/materiel-documentation/lignes-directrices-le-traitement-du-trouble-lie-a-lutilisation-dopioides-tuo/ (site visité le 1er août 2022).
110. Ordre des pharmaciens du Québec. Guide d’exercice – La substitution d’un médicament (10 août 2021). [en ligne] https://www.opq.org/materiel-documentation/guide-sur-la-substitution-en-pharmacie/ (site visité le 1er août 2022).
111. Ordre des pharmaciens du Québec. Projet de loi 45 sur les coroners : l’Ordre des pharmaciens plaide pour un élargissement de la portée des recommandations (27 août 2020). [en ligne] https://www.opq.org/presse/projet-de-loi-45-sur-les-coroners-lordre-des-pharmaciens-plaide-pour-un-elargissement-de-la-portee-des-recommandations/#:~:text=Le%20projet%20de%20loi%20pr%C3%A9voit,ici%20aussi%20aller%20plus%20loin (site visité le 1er août 2022).
112. FIQ. Abolition du poste de Commissaire à la santé et au bien-être : des voix dénoncent le camouflage du transfert d’importants pouvoirs au ministre Barrette (4 décembre 2017). [en ligne] https://www.fiqsante.qc.ca/2017/12/04/abolition-du-poste-de-commissaire-a-la-sante-et-au-bien-etre-des-voix-denoncent-le-camouflage-du-transfert-dimportants-pouvoirs-au-ministre-barrette/ (site visité le 1er août 2022).
113. Ministère de la Santé et des Services sociaux. La ministre Danielle McCann annonce le retour du Commissaire à la santé et au bien-être (6 mars 2019). [en ligne] https://www.msss.gouv.qc.ca/ministere/salle-de-presse/communique-1759/ (site visité le 1er août 2022).
114. Ministère de la Santé et des Services sociaux. La ministre Danielle McCann annonce la nomination de Joanne Castonguay à titre de Commissaire à la santé et au bien-être (18 décembre 2019). [en ligne] https://www.quebec.ca/nouvelles/actualites/details/la-ministre-danielle-mccann-annonce-la-nomination-de-joanne-castonguay-a-titre-de-commissaire-a-la-sante-et-au-bien-etre (site visité le 1er août 2022).
115. Commissaire à la santé et au bien-être. Le devoir de faire autrement. Partie 1 : Renforcer le rôle stratégique de la santé publique (Janvier 2022). [en ligne] https://www.csbe.gouv.qc.ca/fileadmin/www/2022/Rapportfinal_Mandat/CSBE-Rapport_final_Partie1_SP.pdf (site visité le 1er août 2022).
116. Commissaire à la santé et au bien-être. Le devoir de faire autrement. Partie 2 : Réorienter la gouvernance vers des résultats qui comptent pour les gens (Janvier 2022). [en ligne] https://www.csbe.gouv.qc.ca/fileadmin/www/2022/Rapportfinal_Mandat/CSBE-Rapport_final_Partie2.pdf (site visité le 1er août 2022).
117. Commissaire à la santé et au bien-être. Les médicaments d’ordonnance : agir sur les coûts et l’usage au bénéfice du patient et de la pérennité du système (2015). [en ligne] https://www.csbe.gouv.qc.ca/fileadmin/www/2015/Medicaments/CSBE_Medicaments_Recomm.pdf (site visité le 1er août 2022).
118. Gouvernement du Canada. Réconciliation. [en ligne] https://www.rcaanc-cirnac.gc.ca/fra/1400782178444/1529183710887 (site visité le 1er août 2022).
119. Ministère de la Santé et des Services sociaux. Particularités des services aux Premières Nations et aux Inuits. [en ligne] https://www.msss.gouv.qc.ca/professionnels/soins-et-services/particularites-des-services-aux-communautes-autochtones/ (site visité le 1er août 2022).
120. Ministère de la Santé et des Services sociaux. La sécurisation culturelle en santé et en services sociaux (Mars 2021). [en ligne] https://publications.msss.gouv.qc.ca/msss/fichiers/2020/20-613-02W.pdf (site visité le 1er août 2022).
121. Ministère de la Santé et des Services sociaux. Répertoire des indicateurs de gestion en santé et services sociaux. 3.01.02 - Pourcentage des employés ayant complété la formation intitulée « Sensibilisation aux réalités autochtones » ou une formation considérée minimalement équivalente. [en ligne] https://msss.gouv.qc.ca/repertoires/indicateurs-gestion/indicateur-000224/?&date=DESC (site visité le 1er août 2022).
122. Ministère de la Santé et des Services sociaux. Cadre de référence ministériel pour la recherche avec des participants humains (21 décembre 2021). [en ligne] https://publications.msss.gouv.qc.ca/msss/document-002696/ (site visité le 1er août 2022).
123. Régie de l’Assurance maladie du Québec. Renouvellement de l’Entente 2020–2022. Infolettre RAMQ 286 (21 janvier 2021). [en ligne] https://www.ramq.gouv.qc.ca/SiteCollectionDocuments/professionnels/infolettres/2021/info286-20.pdf (site visité le 1er août 2022).
124. Ministère de la Santé et des Services sociaux. Améliorer l’accès aux soins de santé en première ligne – Le gouvernement abolit les frais pour plusieurs services pharmaceutiques (17 décembre 2020). [en ligne] https://www.msss.gouv.qc.ca/ministere/salle-de-presse/communique-2525/ (site visité le 1er août 2022).
125. Ministère de la Santé et des Services sociaux. Entente entre l’association québécoise des pharmaciens propriétaires et le ministre de la Santé et des Services sociaux (2020–2022). [en ligne] https://www.ramq.gouv.qc.ca/SiteCollectionDocuments/professionnels/manuels/260-pharmaciens/historique/ententeaqppmsss2020.pdf (site visité le 1er août 2022).
126. Cision. Les pharmaciens des établissements de santé entérinent leur nouvelle entente de travail. [en ligne] https://www.newswire.ca/fr/news-releases/les-pharmaciens-des-etablissements-de-sante-enterinent-leur-nouvelle-entente-de-travail-810063028.html (site visité le 1er août 2022).
127. Dufour A, Besse L, Frève JF, Paquet L, Uon V. Le CEPSP, un modèle de réseautage en oncologie : l’implication des pharmaciens experts en oncologie du Québec. Grand Forum de l’Association des établissements de santé du Québec. 2017. Pharmactuel 2017;50:189.
128. Direction générale de cancérologie. Recommandations sur le rôle du pharmacien en oncologie dans les établissements de santé (2016). [en ligne] https://publications.msss.gouv.qc.ca/msss/fichiers/2016/16-902-06W.pdf (site visité le 1er août 2022).
129. Jacolin C, Delisle JF, Bussières JF. Comparaison du rôle et des perceptions de pharmaciens hospitaliers dans la dispensation de certaines thérapies orales ambulatoires en oncologie en Amérique du Nord et en Europe: une étude exploratoire. 12e Colloque du réseau québécois de recherche sur les médicaments . 26 mai 2022. [en ligne] https://event.fourwaves.com/fr/rqrm2022/pages (site visité le 1er août 2022).
130. Ministère de la Santé et des Services sociaux. Registre de vaccination du Québec. À propos. [en ligne] https://msss.gouv.qc.ca/professionnels/vaccination/registre-vaccination/ (site visité le 1er août 2022).
131. Ministère de la Santé et des Services sociaux. Registre de vaccination du Québec. Obligation de saisie et de conservation des renseignements au dossier local. [en ligne] https://msss.gouv.qc.ca/professionnels/vaccination/registre-vaccination/obligations-de-saisie-et-de-conservation-des-renseignements-sur-les-vaccins-administres/ (site visité le 1er août 2022).
132. Ministère de la Santé et des Services sociaux. Registre de vaccination du Québec. Renseignements accessibles et personnes autorisées. [en ligne] https://msss.gouv.qc.ca/professionnels/vaccination/registre-vaccination/renseignements-accessibles-et-personnes-autorisees/#personnes-autorisees (site visité le 1er août 2022).
133. Ministère de la Santé et des Services sociaux. Fiche d’intégration des professionnels en GMF – Pharmacien (2020). [en ligne] https://publications.msss.gouv.qc.ca/msss/fichiers/2020/20-920-01W_Pharmacien.pdf (site visité le 1er août 2022).
134. Ministère de la Santé et des Services sociaux. Formulaires pour le Programme de financement et de soutien professionnel pour les groupes de médecine de famille (2022). [en ligne] https://publications.msss.gouv.qc.ca/msss/document-001528/?&date=DESC&sujet=gmf&critere=sujet (site visité le 1er août 2022).
135. Réseau québécois des pharmaciens GMF. Présentation du RQP GMF. [en ligne] https://rqpgmf.ca/ (site visité le 1er août 2022).
136. Cision. Le réseau québécois des pharmaciens GMF réclame une présence accrue pour mieux servir les patients (27 janvier 2021). [en ligne] https://www.newswire.ca/fr/news-releases/le-reseau-quebecois-des-pharmaciens-gmf-reclame-une-presence-accrue-pour-mieux-servir-les-patients-826341855.html (site visité le 1er août 2022).
137. Cision. Question pour un pharmacien devient Question pour un pro, la première intelligence artificielle d’orientation des patients créée au Canada (11 novembre 2021). [en ligne] https://www.newswire.ca/fr/news-releases/question-pour-un-pharmacien-devient-question-pour-un-pro-la-premiere-intelligence-artificielle-d-orientation-des-patients-creee-au-canada-813363492.html (site visité le 1er août 2022).
138. Québec. Guichet d’accès à la première ligne. [en ligne] https://www.quebec.ca/sante/trouver-une-ressource/guichet-acces-premiere-ligne (site visité le 1er août 2022).
139. Ministère de la Santé et des Services sociaux. Personnes âgées. [en ligne] https://www.msss.gouv.qc.ca/professionnels/aines/personnes-agees/ (site visité le 1er août 2022).
140. Institut national de santé publique du Québec. Portrait de la polypharmacie chez les aînés québécois entre 2000 et 2016. [en ligne] https://www.inspq.qc.ca/sites/default/files/publications/2679_portrait_polypharmacie_aines_quebecois.pdf (site visité le 2 août 2022).
141. Excellence en santé Canada. Utilisation appropriée des antipsychotiques. [en ligne] https://www.fcass-cfhi.ca/what-we-do/spread-and-scale-proven-innovations/appropriate-use-of-antipsychotics/opus-ap (site visité le 1er août 2022).
142. Rouleau R. Projet PEPS. CIUSSS de la Capitale-Nationale. Forum sur les meilleures pratiques (14–15 mai 2018). [en ligne] https://www.msss.gouv.qc.ca/professionnels/documents/forum-usagers-chsld-sad/6-PEPS.pdf (site visité le 1er août 2022).
143. Ministère de la Santé et des Services sociaux. Réduction des antipsychotiques en centre d’hébergement et de soins de longue durée - La ministre Marguerite Blais annonce des résultats positifs pour la phase 1 du projet OPUS-AP et la poursuite de la démarche (25 janvier 2019). [en ligne] https://www.msss.gouv.qc.ca/ministere/salle-de-presse/communique-1731/ (site visité le 1er août 2022).
144. Ministère de la Santé et des Services sociaux. Concept Maison des aînés et alternatives – Document d’orientation (18 janvier 2021). [en ligne] https://publications.msss.gouv.qc.ca/msss/document-002871 (site visité le 1er août 2022).
145. Ministère de la Santé et des Services sociaux. Direction des affaires pharmaceutiques et du médicament. Direction générale des affaires universitaires, médicales, infirmières et pharmaceutiques. Orientations ministérielles. Offre de soins et de services pharmaceutiques pour favoriser une qualité de vie comme à la maison. Juin 2021.
146. Collège des médecins du Québec. L’interruption volontaire de grossesse pratiquée à l’aide de la pilule abortive. Directives cliniques (Décembre 2017). [en ligne] http://www.cmq.org/publications-pdf/p-1-2017-12-13-fr-pilule-abortive-directives-cliniques-dec-2017.pdf (site visité le 1er août 2022).
147. Collège des médecins du Québec. Interruptions volontaires de grossesse à l’aide de la pilule abortive : portrait après la première année de déploiement (Juin 2020). [en ligne] http://www.cmq.org/pdf/pilule-abortive/rap-pilule-abortive-def-20200623.pdf?t=1652477202030 (site visité le 1er août 2022).
148. Cision. Cinq ans après que Santé Canada ait approuvé la pilule abortive, la sensibilisation des femmes québécoises est faible, selon un sondage de Léger (17 novembre 2021). [en ligne] https://www.newswire.ca/fr/news-releases/cinq-ans-apres-que-sante-canada-ait-approuve-la-pilule-abortive-la-sensibilisation-des-femmes-quebecoises-est-faible-selon-un-sondage-de-leger-813011958.html (site visité le 1er août 2022).
149. Belluck P. Abortion pills now account for more than half of U.S. Abortions. NY Times (24 février 2022). [en ligne] https://www.nytimes.com/2022/02/24/health/abortion-pills-us.html (site visité le 1er août 2022).
150. Québec. Bienvenue dans l’Environnement numérique d’apprentissage (ENA) provincial. [en ligne] https://fcp.rtss.qc.ca/ena-login/index.html (site visité le 1er août 2022).
151. Commission des normes, de l’équité et de la santé et la sécurité au travail. Loi modernisant le régime de santé et de sécurité au travail en résumé. [en ligne] https://www.cnesst.gouv.qc.ca/fr/organisation/documentation/lois-reglements/modernisation-sst (site visité le 1er août 2022).
152. Ministère de la Santé et des Services sociaux. Coronavirus (COVID-19). [en ligne] https://www.msss.gouv.qc.ca/professionnels/maladies-infectieuses/coronavirus-2019-ncov/ (site visité le 1er août 2022).
153. Autorité des marchés publics. À propos. [en ligne] https://amp.quebec/a-propos/ (site visité le 1er août 2022).
154. O’Neil LM, Labonté P. Début des activités de l’Autorité des marchés publics. Bulletin Davies (25 janvier 2019). [en ligne] https://www.dwpv.com/fr/Insights/Publications/2019/Debut-des-activites-de-lAutorite-des-marches-publics#:~:text=La%20majorit%C3%A9%20des%20activit%C3%A9s%20de,l'%C2%AB%20AMP%20%C2%BB (site visité le 1er août 2022).
155. Gouvernement du Québec. Centre d’acquisitions gouvernementales. [en ligne] https://www.quebec.ca/gouv/ministeres-et-organismes/centre-dacquisitions-gouvernementales (site visité le 1er août 2022).
156. Verret L, Racine MC, Vo D, Paradis F, Cayer G, Lecours C et al. Gestion des approvisionnements de médicaments en pandémie à la COVID-19 : expérience québécoise en établissement de santé. Can J Hosp Pharm 2022;75:54–7.


157. Association des pharmaciens des établissements de santé du Québec. Prix hommage pour reconnaître les efforts en gestion des médicaments durant la pandémie. [en ligne] https://www.apesquebec.org/lapes/reconnaissance-rayonnement/prix-dexcellence/prix-hommage (site visité le 1er août 2022).
158. Bussières JF, Verret L, Roux S, Uon V, Sanzari S, Dupont C et al. Implication des pharmaciens dans les achats groupés : 40 ans d’histoire au sein de Approvisionnements Montréal et Sigmsanté. Grand Forum de l’Association des pharmaciens des établissements de santé du Québec (25–28 mars 2021). [en ligne] https://www.apesquebec.org/evenements/grand-forum-2021 (site visité le 1er août 2022).
159. Santé Canada. Médicaments biologiques biosimilaires au Canada: fiches d’information. [en ligne] https://www.canada.ca/fr/sante-canada/services/medicaments-produits-sante/produits-biologiques-radiopharmaceutiques-therapies-genetiques/information-demandes-presentations/lignes-directrices/fiche-renseignements-biosimilaires.html#a2 (site visité le 1er août 2022).
160. Institut national d’excellence en santé et services sociaux. Innocuité de la substitution et de l’interchangeabilité des médicaments biologiques (Mai 2020). [en ligne] https://www.inesss.qc.ca/fileadmin/doc/INESSS/Rapports/Medicaments/INESSS_Biosimilaires_EC.pdf (site visité le 1er août 2022).
161. Ministère de la Santé et des Services sociaux. Le ministre Christian Dubé annonce un virage vers les médicaments biosimilaires (18 mai 2021). [en ligne] https://www.msss.gouv.qc.ca/ministere/salle-de-presse/communique-2864/ (site visité le 1er août 2022).
162. Ministère de la Santé et des Services sociaux. Utilisation des médicaments biologiques et des médicaments biosimilaires au Québec. [en ligne] https://www.msss.gouv.qc.ca/professionnels/documents/medicaments-biosimilaires/utilisation-optimale-medicaments-biosimilaires.pdf (site visité le 1er août 2022).
163. Ministère de la Santé et des Services sociaux. Médicaments biosimilaires. [en ligne] https://www.msss.gouv.qc.ca/professionnels/medicaments/medicaments-biosimilaires/ (site visité le 1er août 2022).
164. Assemblée nationale. Projet de loi 28. Loi concernant principalement la mise en œuvre de certaines dispositions du discours sur le budget du 4 juin 2014 et visant le retour à l’équilibre budgétaire en 2015–2016 (21 avril 2015). [en ligne] http://www2.publicationsduquebec.gouv.qc.ca/dynamicSearch/telecharge.php?type=5&file=2015C8F.PDF (site visité le 1er août 2022).
165. Bussières JF, Vo D, Racine MC, Paradis F, Uon V, Cayer G. Cadre de sélection pour le choix de biosimilaires par les chefs de départements de pharmacie en collaboration avec le Centre d’acquisitions gouvernementales – juin 2021. 7 pages.
166. Régie de l’assurance maladie du Québec. Entrée en vigueur d’une nouvelle pratique commerciale interdite pour les fabricants de médicaments, grossistes reconnus et intermédiaires. Infolettre RAMQ 019 (15 avril 2021). [en ligne] https://www.ramq.gouv.qc.ca/SiteCollectionDocuments/professionnels/infolettres/2021/info019-21.pdf (site visité le 1er août 2022).
167. Régie de l’assurance maladie du Québec. Précision relative aux pratiques commerciales interdites pour les fabricants de médicaments, grossistes reconnus et intermédiaires. Infolettre RAMQ 118 (23 juillet 2021). [en ligne] https://www.ramq.gouv.qc.ca/SiteCollectionDocuments/professionnels/infolettres/2021/info118-21.pdf (site visité le 1er août 2022).
168. Université de Montréal. Qualification en pharmacie. [en ligne] https://admission.umontreal.ca/programmes/qualification-en-pharmacie/ (site visité le 1er août 2022).
169. Université de Montréal. Baccalauréat en sciences biopharmaceutiques (BSBP). [en ligne] https://pharm.umontreal.ca/etudes/premier-cycle/baccalaureat-en-sciences-biopharmaceutiques-bsbp/ (site visité le 1er août 2022).
170. Université de Montréal. Faculté de pharmacie. PHA 2510 – Pratique en établissement de santé – 1. [en ligne] https://admission.umontreal.ca/cours-et-horaires/cours/pha-2510/ (site visité ler août 2022.)
171. Cision. Chaînes d’approvisionnement et filière du médicament - Québec octroie 13 M$ à l’Université de Montréal pour appuyer le projet Médicament Québec (17 juin 2021). [en ligne] https://www.newswire.ca/fr/news-releases/chaines-d-approvisionnement-et-filiere-du-medicament-quebec-octroie-13-m-a-l-universite-de-montreal-pour-appuyer-le-projet-medicament-quebec-819983483.html (site visité le 2 août 2022).
172. Médicament Québec. Sécuriser l’approvisionnement des médicaments au Québec : croissance de l’offre de services de la plateforme de biopharmacie et création du registre provincial de préparations magistrales. [en ligne] https://medicamentquebec.ca/index.php/2022/02/24/securiser-lapprovisionnement-des-medicaments-au-quebec-croissance-de-loffre-de-services-de-la-plateforme-de-biopharmacie-et-creation-du-registre-provincial-de-preparations-mag/. (site visité le 1er août 2022).
173. Association des pharmaciens des établissements de santé du Québec. Plan stratégique 2020–2023. [en ligne] https://www.apesquebec.org/sites/default/files/lapes/a_propos/mission_vision_valeurs/2020-2023_APES_planif-strat_affiche.pdf (site visité le 30 juin 2022).
174. Association des pharmaciens des établissements de santé du Québec. Comité de formation en gestion. Mandat. [en ligne] https://www.apesquebec.org/lapes/comites-groupes-de-travail-et-regroupements-de-pharmaciens-experts/comites/comite-de-formati-1 (site visité le 1er août 2022).
175. Association des pharmaciens des établissements de santé du Québec. Recommandations sur la pratique de la pharmacie en établissement de santé. Axe 1 : soins pharmaceutiques (Avril 2018). [en ligne] https://www.apesquebec.org/sites/default/files/publications/ouvrages_specialises/20180424_publications_pubspec_projet1.pdf (site visité le 1er août 2022).
176. Association des pharmaciens des établissements de santé du Québec. Outil de référence sur le rôle du pharmacien d’établissement aux soins intensifs. [en ligne] https://www.apesquebec.org/sites/default/files/publications/ouvrages_specialises/20180000_publ_doc-spec_soins-intensifs_outil.pdf (site visité le 2 août 2022).
177. Association des pharmaciens des établissements de santé du Québec. Nouveau. Guide de pratique d’infectiologie (Mars 2021). [en ligne] https://www.apesquebec.org/actualite/nouveau-guide-de-pratique-dinfectiologie#. (site visité le 1er août 2022).
178. Association des pharmaciens des établissements de santé du Québec. Nouveau. Guide pratique de néphrologie (Décembre 2021). [en ligne] https://www.apesquebec.org/actualite/nouveau-guide-de-pratique-de-nephrologie (site visité le 1er août 2022).
179. Association des pharmaciens des établissements de santé du Québec. Ouvrages spécialisés. [en ligne] https://www.apesquebec.org/publications/ouvrages-specialises (site visité le 1er août 2022).
180. Ordre des pharmaciens du Québec. COVID-19. Mesures sanitaires recommandées. Départements de pharmacie des établissements de santé du Québec (Avril 2020). [en ligne] https://www.opq.org/wp-content/uploads/2020/08/mesures_sanitaires_es_vf.pdf (site visité le 2 août 2022).
181. Table des chefs de départements de pharmacie du Québec. Comité exécutif – volet affaires professionnelles. Mandat, nomination et fonctionnement. Résolution adoptée le 20 juin 2022.
182. Gouvernement du Québec. Santé Montréal. [en ligne] https://santemontreal.qc.ca/professionnels/pharmaciens/crsp-de-montreal/infolettre/ (site visité le 1er août 2022).
183. Association des pharmaciens des établissements de santé du Québec. Projet de loi 10, Loi modifiant l’organisation de la santé et des services sociaux notamment par l’abolition des agences Régionales (11 novembre 2014). [en ligne] https://www.apesquebec.org/sites/default/files/publications/memoires/20141111-mem-pl10-organisation-sss.pdf (site visité le 1er août 2022).
184. Ministère de la santé et des services sociaux. Conseil d’administration des établissements. [en ligne] https://www.msss.gouv.qc.ca/reseau/ca/#region06 (site visité le 29 août 2022).
185. Association des pharmaciens des établissements de santé du Québec. Nomination des chefs de départements de pharmacie. [en ligne] https://www.apesquebec.org/lapes/reconnaissance-et-rayonnement/nominations-des-chefs-de-departements-de-pharmacie (site visité le 1er août 2022).
186. Ministère de la Santé et des Services sociaux. Système de santé et de services sociaux en bref. [en ligne] https://www.msss.gouv.qc.ca/reseau/systeme-de-sante-et-de-services-sociaux-en-bref/principaux-roles-et-responsabilites/ (site visité le 1er août 2022).
187. Collège des médecins du Québec. Règlements d’autorisation d’activités médicales. [en ligne] http://www.cmq.org/page/fr/reglements-autorisation-activites-medicales.aspx (site visité le 1er août 2022).
188. Parlement du Canada. Loi modifiant le Code criminel (aide médicale à mourir). [en ligne] https://www.parl.ca/LegisInfo/fr/projet-de-loi/43-2/C-7 (site visité le 1er août 2022).
189. Gouvernement du Canada. Loi sur le cannabis. [en ligne] https://laws-lois.justice.gc.ca/fra/lois/c-24.5/ (site visité le 1er août 2022).
190. Parlement du Canada. Projet de loi C-213. Loi édictant la Loi canadienne sur l’assurance médicaments. [en ligne] https://parl.ca/DocumentViewer/fr/43-2/projet-loi/C-213/premiere-lecture#:~:text=Le%20texte%20%C3%A9dicte%20la%20Loi,versement%20d'une%20contribution%20p%C3%A9cuniaire (site visité le 1er août 2022).
191. Publications Québec. Projet de loi 2 (1er novembre 2019). [en ligne] http://www2.publicationsduquebec.gouv.qc.ca/dynamicSearch/telecharge.php?type=5&file=2019C21F.PDF (site visité le 1er août 2022).
192. Assemblée nationale du Québec. Projet de loi 11. [en ligne] http://m.assnat.qc.ca/fr/travaux-parlementaires/projets-loi/projet-loi-11-42-2.html (site visité le 1er août 2022).
193. Ministère de la Santé et des Services sociaux. Guichet d’accès à la première ligne. [en ligne] https://www.quebec.ca/sante/trouver-une-ressource/guichet-acces-premiere-ligne (site visité le 1er août 2022).
194. Publications Québec. Projet de loi 19 (3 décembre 2021). [en ligne] http://m.assnat.qc.ca/fr/travaux-parlementaires/projets-loi/projet-loi-19-42-2.html (site visité le 1er août 2022).
195. Publications Québec. Projet de loi 21 (16 juin 2019). [en ligne] http://www2.publicationsduquebec.gouv.qc.ca/dynamicSearch/telecharge.php?type=5&file=2019C12F.PDF (site visité le 1er août 2022).
196. Publications Québec. Projet de loi 31 (17 mars 2020). [en ligne] http://www2.publicationsduquebec.gouv.qc.ca/dynamicSearch/telecharge.php?type=5&file=2020C4F.PDF (site visité le 1er août 2022).
197. Publications Québec. Projet de loi 31 (21 février 2020). [en ligne] http://www2.publicationsduquebec.gouv.qc.ca/dynamicSearch/telecharge.php?type=5&file=2020C2F.PDF (site visité le 1er août 2022).
198. Assemblée nationale. Projet de loi 38 (3 juin 2022). [en ligne] http://assnat.qc.ca/fr/travaux-parlementaires/projets-loi/projet-loi-38-42-2.html (site visité le 1er août 2022).
199. Publications Québec. Projet de loi 43 (17 mars 2020). [en ligne] http://www2.publicationsduquebec.gouv.qc.ca/dynamicSearch/telecharge.php?type=5&file=2020C6F.PDF (site visité le 1er août 2022).
200. Publications Québec. Projet de loi 56. [en ligne] http://www2.publicationsduquebec.gouv.qc.ca/dynamicSearch/telecharge.php?type=5&file=2020C22F.PDF (site visité le 1er août 2022).
201. Publications Québec. Projet de loi 59. [en ligne] http://www2.publicationsduquebec.gouv.qc.ca/dynamicSearch/telecharge.php?type=5&file=2021C27F.PDF (site visité le 1er août 2022).
202. Publications Québec. Projet de loi 64. [en ligne] http://www2.publicationsduquebec.gouv.qc.ca/dynamicSearch/telecharge.php?type=5&file=2021C25F.PDF (site visité le 1er août 2022).
203. Publications Québec. Projet de loi 82 (2 juin 2021). [en ligne] http://www2.publicationsduquebec.gouv.qc.ca/dynamicSearch/telecharge.php?type=5&file=2021C15F.PDF (site visité le 1er août 2022).
204. Publications Québec. Projet de loi 92 (7 décembre 2016). [en ligne] http://www2.publicationsduquebec.gouv.qc.ca/dynamicSearch/telecharge.php?type=5&file=2016C28F.PDF (site visité le 1er août 2022).
205. Publications Québec. Projet de loi 98 (8 juin 2017). [en ligne] http://www2.publicationsduquebec.gouv.qc.ca/dynamicSearch/telecharge.php?type=5&file=2017C11F.PDF (site visité le 1er août 2022).
206. Publications Québec. Projet de loi 130 (26 octobre 2017). [en ligne] http://www2.publicationsduquebec.gouv.qc.ca/dynamicSearch/telecharge.php?type=5&file=2017C21F.PDF (site visité le 1er août 2022).
207. Publications Québec. Projet de loi 148 (23 novembre 2017). [en ligne] http://www2.publicationsduquebec.gouv.qc.ca/dynamicSearch/telecharge.php?type=5&file=2017C26F.PDF (site visité le 1er août 2022).
208. Publications Québec. Projet de loi 157 (12 juin 2018). [en ligne] http://www2.publicationsduquebec.gouv.qc.ca/dynamicSearch/telecharge.php?type=5&file=2018C19F.PDF (site visité le 1er août 2022).
209. Publications Québec. Projet de loi 176. [en ligne] http://www2.publicationsduquebec.gouv.qc.ca/dynamicSearch/telecharge.php?type=5&file=2018C21F.PDF (site visité le 1er août 2022).
210. Gouvernement du Canada. Règlement sur la surveillance de l’aide médicale à mourir. [en ligne] https://laws-lois.justice.gc.ca/fra/reglements/DORS-2018-166/page-1.html (site visité le 1er août 2022).
211. Gazette officielle du Québec. Normes d’équivalence de diplôme et de la formation aux fins de la délivrance d’un permis de pharmacien (29 novembre 2017). [en ligne] http://www2.publicationsduquebec.gouv.qc.ca/dynamicSearch/telecharge.php?type=1&file=67532.pdf (site visité le 1er août 2022).
212. Publications Québec. Règlement sur la certification des résidences privées pour aînés. [en ligne] https://www.legisquebec.gouv.qc.ca/fr/document/rc/S-4.2,%20r.%200.01 (site visité le 1er août 2022).
213. Publications Québec. Règlement sur certaines activités professionnelles pouvant être exercées par un inhalothérapeute. [en ligne] https://www.legisquebec.gouv.qc.ca/fr/document/rc/M-9,%20r.%206%20/ (site visité le 1er août 2022).
214. Publications Québec. Règlement sur les normes de délivrance et de détention des permis habilitant un optométriste à administrer et à prescrire des médicaments et à dispenser des soins oculaires. [en ligne] https://www.legisquebec.gouv.qc.ca/fr/document/rc/O-7,%20r.%2014.1%20/ (site visité le 1er août 2022).
215. Publications Québec. Règlement sur certaines activités professionnelles qui peuvent être exercées par des diététistes. [en ligne] https://www.legisquebec.gouv.qc.ca/fr/document/rc/M-9,%20r.%2012.0001#:~:text=3.,traitement%20nutritionnel%20a%20%C3%A9t%C3%A9%20d%C3%A9termin%C3%A9 (site visité le 1er août 2022).
216. Publications Québec. Règlement sur certaines activités professionnelles pouvant être exercées par un thérapeute du sport. [en ligne] https://www.legisquebec.gouv.qc.ca/fr/document/rc/M-9,%20r.%2011.1%20/ (site visité le 1er août 2022).
217. Publications Québec. Règlement modifiant le règlement sur les autorisations d’accès et la durée d’utilisation des renseignements contenus dans une banque de renseignements de santé d’un domaine clinique. [en ligne] http://www2.publicationsduquebec.gouv.qc.ca/dynamicSearch/telecharge.php?type=1&file=2018F%2F69542.PDF (site visité le 1er août 2022).
218. Publications Québec. Règlement d’application de la Loi concernant le partage de certains renseignements de santé. [en ligne] https://www.legisquebec.gouv.qc.ca/fr/document/rc/P-9.0001,%20r.%200.1%20/ (site visité le 1er août 2022).
219. Publications Québec. Règlement sur les activités professionnelles pouvant être exercées dans le cadre des services et soins préhospitaliers d’urgence. [en ligne] https://www.legisquebec.gouv.qc.ca/fr/document/rc/M-9,%20r.%202.1%20/ (site visité le 1er août 2022).
220. Publications Québec. Règlement sur les infirmières praticiennes spécialisées. [en ligne] https://www.legisquebec.gouv.qc.ca/fr/document/rc/I-8,%20r.%2015.1.1.1%20/ (site visité le 1er août 2022).
221. Institut canadien d’information sur la santé. Tendances relatives aux dépenses de santé. (Novembre 2021). [en ligne] https://www.cihi.ca/fr/les-depenses-de-sante-devraient-franchir-le-cap-des-300-milliards-de-dollars-au-canada-en-2021-en (site visité le 1er août 2022).
222. Gouvernement du Canada. Régime d’assurance-médicaments d’ordonnance. [en ligne] https://www.canada.ca/fr/sante-canada/services/systeme-soins-sante/produits-pharmaceutiques/acces-canadiens-regime-assurance-medicaments-ordonnance.html (site visité le 1er août 2022).
223. Gouvernement du Canada. Rapport final du Conseil consultatif sur la mise en œuvre d’un régime national d’assurance médicaments. [en ligne] https://www.canada.ca/fr/sante-canada/organisation/a-propos-sante-canada/mobilisation-publique/organismes-consultatifs-externes/mise-en-oeuvre-regime-assurance-medicaments/rapport-final.html (site visité le 1er août 2022).
224. Gouvernement du Canada. Concordance des listes de médicaments des régimes publics au Canada, Partie 3 : Médicaments évalués par le Programme commun d’évaluation des médicaments (Février 2022). [en ligne] https://www.canada.ca/fr/examen-prix-medicaments-brevetes/services/sniump/etudes-analytiques/concordance-partie3-medicaments-evalues.html#executive-summary (site visité le 1er août 2022).
225. Gouvernement du Canada. Programmes publics d’assurance médicaments provinciaux et territoriaux. [en ligne] https://www.canada.ca/fr/sante-canada/services/systeme-soins-sante/produits-pharmaceutiques/acces-canadiens-regime-assurance-medicaments-ordonnance/programmes-publics-assurance-medicaments-provinciaux-territoriaux.html (site visité le 1er août 2022).
226. Gouvernement du Canada. Déclaration du ministre de la Santé au sujet du report de l’entrée en vigueur du Règlement modifiant le Règlement sur les médicaments brevetés (23 décembre 2021). [en ligne] https://www.canada.ca/fr/sante-canada/nouvelles/2021/12/declaration-du-ministre-de-la-sante-au-sujet-du-report-de-lentree-en-vigueur-du-reglement-modifiant-le-reglement-sur-les-medicaments-brevetes.html (site visité le 1er août 2022).
227. Gouvernement du Canada. Lignes directrices du CEPMB. [en ligne] https://www.canada.ca/fr/examen-prix-medicaments-brevetes/services/legislation/a-propos-lignes-directrices/lignes-directrices.html#sec1 (site visité le 1er août 2022).
228. Canada. Déclaration du ministre de la Santé sur l’entrée en vigueur du Règlement modifiant le Règlement sur les médicaments brevetés (14 avril 2022). [en ligne] https://www.canada.ca/fr/sante-canada/nouvelles/2022/04/declaration-du-ministre-de-lasante-sur-l-entree-en-vigueur-du-reglement-modifiant-le-reglement-sur-les-medicaments-brevetes.html (site visité le 1er août 2022).
229. Gouvernement du Canada. Sources éventuelles de prix internationaux : CEPMB11. [en ligne] https://www.canada.ca/fr/examen-prix-medicaments-brevetes/services/etes-vous-brevete/sources-eventuelles-internationaux.html (site visité le 1er août 2022).
230. Gouvernement du Canada. Pénuries de médicaments au Canada : Règlements et lignes directrices. [en ligne] https://www.canada.ca/fr/sante-canada/services/medicaments-produits-sante/medicaments/penuries-medicaments/reglements-lignes-directrices.html#a2 (site visité le 1er août 2022).
231. Justice Canada. Règlement sur les aliments et drogues. Article C.01.014.9, C.01.014.12, C.01.014.13, C.01.014.8. [en ligne] https://laws-lois.justice.gc.ca/fra/reglements/C.R.C.,_ch._870/index.html (site visité le 1er août 2022).
232. Pénuries de médicaments Canada. Page d’accueil des pénuries de médicaments. [en ligne] https://www.penuriesdemedicamentscanada.ca/ (site visité le 1er août 2022).
233. Santé Canada. Pénuries de médicaments de niveau 3. [en ligne] https://www.canada.ca/fr/sante-canada/services/medicaments-produits-sante/medicaments/penuries-medicaments/penuries-niveau-3.html (site visité le 1er août 2022).
234. Floutier M, Atkinson S, Lebel D, Bussières JF. Pénuries de médicaments au Canada au cours des 24 derniers mois : la situation ne fait qu’empirer. Can J Hosp Pharm 2021;74:75–9.


235. Floutier M, Atkinson S, Roux S, Bussières JF. Pénuries de médicaments en établissement de santé : une étude qualitative à partir de cas réels pris en charge par les pharmaciens hospitaliers. Can J Hosp Pharm 2021;74:277–81.


236. Santé Canada. Réponse réglementaire de Santé Canada à la COVID19 : accès aux produits de santé (17 juin 2022). [en ligne] https://www.canada.ca/fr/sante-canada/services/medicaments-produits-sante/covid19-industrie/reponse-reglementation-acces-produits-sante.html (site visité le 1er août 2022).
237. Gouvernement du Canada. Règlement modifiant certains règlements visant les drogues et les instruments médicaux (pénuries) : DORS/2021-199. [en ligne] https://www.gazette.gc.ca/rp-pr/p2/2021/2021-09-01/html/sor-dors199-fra.html (site visité le 1er août 2022).
238. Santé Canada. Guide sur les exigences relatives à la transmission d’informations sur les pénuries de médicaments (GUI-0146). [en ligne] https://www.canada.ca/fr/sante-canada/services/medicaments-produits-sante/conformite-application-loi/importation-exportation/guide-exigences-transmission-informations-penuries.html (site visité le 1er août 2022).
239. Paré I. 1% des patients génèrent le quart des dépenses de santé. Le Devoir (19 mai 2022). [en ligne] https://www.ledevoir.com/societe/sante/712935/depenses-publiques-1-des-patients-generent-le-quart-des-depenses-de-sante (site visité le 1er août 2022).
240. Jacolin C, Lebel D, Bussières JF. Êtes-vous prêt à intégrer le financement à l’activité en pharmacie hospitalières? Pharmactuel 2022; 55:80–3.
241. Gareau B. Financer les hôpitaux à l’activité, utopie ou réalité ? La Presse (31 mai 2022). [en ligne] https://www.lapresse.ca/debats/opinions/2022-05-31/financer-les-hopitaux-a-l-activite-utopie-ou-realite.php (site visité le 1er août 2022).
242. Vérificateur général du Québec. Médicaments et services pharmaceutiques. Chapitre 6. [en ligne] https://www.vgq.qc.ca/Fichiers/Publications/rapport-annuel/2014-2015-VOR-Printemps/fr_Rapport2014-2015-VOR-Chap06.pdf (site visité le 1er août 2022).
243. Association nationale des organismes de réglementation en pharmacie. À propos. [en ligne] https://www.napra.ca/fr/propos (site visité le 1er août 2022).
244. Association nationale des organismes de réglementation en pharmacie. Statistiques nationales. [en ligne] https://www.napra.ca/fr/statistiques-nationales (site visité le 1er août 2022).
245. Association des pharmaciens des établissements de santé du Québec. Rapport d’activités 2021. [en ligne] https://www.apesquebec.org/sites/default/files/publications/rapports_dactivite/20210000_APES_rapport-activites.pdf (site visité le 1er août 2022).
246. Cision. Le gouvernement du Québec annonce un nouvel hôpital affilié universitaire de près de 600 lits en Outaouais (14 octobre 2020). [en ligne] https://www.newswire.ca/fr/news-releases/le-gouvernement-du-quebec-annonce-un-nouvel-hopital-affilie-universitaire-de-pres-de-600-lits-en-outaouais-838753815.html (site visité le 1er août 2022).
247. CISSS Montérégie-Ouest. Le projet. [en ligne] https://projethopitalvaudreuilsoulanges.com/ (site visité le 1er août 2022).
248. Université d’Ottawa. Pharm. D. [en ligne] https://med.uottawa.ca/fr/pharmd (site visité le 1er août 2022).
249. Ministère de la Santé et des Services sociaux. Rencontre de la table des chefs de départements de pharmacie. Présentation en mode virtuel. Mai 2022.
250. Conseil canadien de l’agrément des programmes de pharmacie. Programmes techniques canadiens. [en ligne] https://ccapp.ca/fr/programmes-canadiens-de-technicien-en-pharmacie/ (site visité le 1er août 2022).
251. Ministère de l’Éducation, ministère de l’Enseignement supérieur. Nouveau programme d’études collégiales en techniques de pharmacie offert dans dix cégeps dès 2021–2022 (16 octobre 2020). [en ligne] http://www.education.gouv.qc.ca/references/tx-solrtyperecherchepublicationtx-solrpublicationnouveaute/resultats-de-la-recherche/detail/article/nouveau-programme-detudes-collegiales-en-techniques-de-pharmacie-offert-dans-dix-cegeps-des-2021-20/ (site visité le 1er août 2022).
252. Bussières JF, Bonnici A, Racine MC, Constantineau L, Cayer G. Quand une bonne nouvelle en cache une mauvaise… ou avons-nous fait tous nos devoirs? Pharmactuel 2021;54:188–9.
253. Ministère de la Santé et des Services sociaux. Présentation donnée à la table des chefs de départements de pharmacie du Québec. 1er août 2022.
254. Gazette officielle du Québec. Projet de Règlement sur les activités professionnelles qui peuvent être exercées par l’assistant technique en pharmacie, le technicien en pharmacie et la personne en voie d’obtenir un permis d’exercice de la pharmacie (13 juillet 2022). [en ligne] http://www2.publicationsduquebec.gouv.qc.ca/dynamicSearch/telecharge.php?type=1&file=77966.pdf (site visité le 1er août 2022).
255. Ordre des pharmaciens du Québec. Profil de compétence-Personnel technique (PT) (2014). [en ligne] https://www.opq.org/materiel-documentation/profil-de-competences-personnel-technique-pt/ (site visité le 1er août 2022).
256. Ordre des pharmaciens du Québec. Projet de révision du rôle des assistants techniques en pharmacie (ATP). Standards de pratique du personnel technique et de soutien technique. (2013). [en ligne] https://www.opq.org/wp-content/uploads/2020/08/1822_38_fr-ca_0_standards_atp_final_maj_18_fev_2014.pdf (site visité le 1er août 2022).
257. Jean-Baptiste T, Choquette R, Côté-Sergerie C, Gosselin A, White-Guay B, DeBlois D et al. Baccalauréat en sciences biopharmaceutiques de l’Université de Montréal: déjà 10 ans. Pharmactuel 2021;54:249–56.
258. Duhamel A, Clermont V, Côté Sergerie C, Scatollin C, Monfort A, Forest JM et al. Intégration de diplômés du Programme de baccalauréat en sciences biopharmaceutiques en établissement de santé : l’expérience au Centre hospitalier universitaire Sainte-Justine Pharmactuel 2020;53:57–8.
259. Comité patronal de négociation du secteur de la santé et des services sociaux. 1407 – Spécialiste en activités cliniques. [en ligne] https://cpnsss.gouv.qc.ca/titres-demploi-et-salaires/nomenclature-et-mecanisme-de-modification/fiche-demploi/1407-22-0#:~:text=Personne%20qui%20participe%20%C3%A0%20l,la%20qualit%C3%A9%20des%20actes%20professionnels (site visité le 1er août 2022).
260. Comité patronal de négociation du secteur de la santé et des services sociaux. 1565 - Agent ou agente de planification, de programmation et de recherche. [en ligne] https://cpnsss.gouv.qc.ca/titres-demploi-et-salaires/nomenclature-et-mecanisme-de-modification/fiche-demploi/1565-22-0 (site visité le 1er août 2022).
261. Ministère de la Santé et des Services sociaux. Les systèmes automatisés et robotisés utilisés pour la distribution des médicaments dans les établissements de santé (2005). [en ligne] https://publications.msss.gouv.qc.ca/msss/document-001234/ (site visité le 1er août 2022).
262. Bussières JF, Lebel D, Atkinson S, Tardif C, Meunier P. Le circuit du médicament en établissement de santé: une grille bonifiée pour mieux encadrer la formation des étudiants en pharmacie Pharmactuel 2021;54:74–6.
263. United States Pharmacopeia. Hazardous drugs – handling in healthcare settings. USP General Chapter <800>. [en ligne] https://www.usp.org/compounding/general-chapter-hazardous-drugs-handling-healthcare (site visité le 1er août 2022).
264. United States Pharmacopeia. Role and applicability of USP General Chapter <800> related to safe handling of hazardous drugs (12 mars 2020). [en ligne] https://www.usp.org/sites/default/files/usp/document/our-work/compounding/compendial-applicability-of-usp-800.pdf (site visité le 1er août 2022).
265. United States Pharmacopeia. <800> Hazardous Drugs—Handling in healthcare settings. revision bulletin (26 juin 2020). [en ligne] https://www.uspnf.com/sites/default/files/usp_pdf/EN/USPNF/revisions/gc-800-rb-notice-20200626.pdf (site visité le 1er août 2022).
266. National Institute for Occupational Safety and Health. NIOSH List of antineoplastic and other hazardous drugs in healthcare settings (2016). [en ligne] https://www.cdc.gov/niosh/docs/2016-161/default.html (site visité le 1er août 2022).
267. National Institute for occupational safety and health. NIOSH List of hazardous drugs in healthcare settings, Draft (2020). [en ligne] https://www.cdc.gov/niosh/docket/review/docket233c/pdfs/DRAFT-NIOSH-Hazardous-Drugs-List-2020.pdf (site visité le 1er août 2022).
268. Association paritaire pour la santé et la sécurité du travail du secteur affaires sociales. Guide de prévention – manipulation sécuritaire des médicaments dangereux (Juin 2021). [en ligne] http://asstsas.qc.ca/publication/guide-de-prevention-manipulation-securitaire-des-medicaments-dangereux-gp65 (site visité le 1er août 2022).
269. Pinet E, Langlais A, Gagnon K, Chouinard A, Bussières JF, Tanguay C. Conformité québécoise au guide de l’ASSTSAS 2021 – mesures générales. Grand forum de l’Association des pharmaciens des établissements de santé du Québec. 24–25 mars 2022. Pharmactuel 2022;55:140.
270. Pinet E, Langlais A, Gagnon K, Bussières JF, Tanguay C. Conformité québécoise au guide de l’ASSTSAS 2021 – pharmacie. Grand forum de l’Association des pharmaciens des établissements de santé du Québec. 24–25 mars 2022. Pharmactuel 2022;55:140.
271. Pinet E, Chouinard A, Bussières JF, Tanguay C. Conformité québécoise au guide de l’ASSTSAS 2021 – unités de soins. Grand forum de l’Association des pharmaciens des établissements de santé du Québec. 24–25 mars 2022. Pharmactuel 2022;55:140.
272. Centre canadien d’hygiène et de sécurité au travail. Fiches d’information Réponses SST. SIMDUT 2015 – généralités. [en ligne] http://www.cchst.ca/oshanswers/chemicals/whmis_ghs/general.html (site visité le 1er août 2022)
273. Système d’information des matières dangereuses utilisées au travail. À propos. [en ligne] http://simdut.org/ (site visité le 1er août 2022).
274. Gouvernement du Canada. Guide technique sur les exigences de la Loi sur les produits dangereux (LPD) et du Règlement sur les produits dangereux (RPD) – SIMDUT 2015 Exigences pour les fournisseurs (22 décembre 2016). [en ligne] https://www.canada.ca/fr/sante-canada/services/sante-environnement-milieu-travail/rapports-publications/sante-securite-travail/guide-technique-exigences-loi-produits-dangereux-reglement-produits-dangereux-simdut-2015-exigences-fournisseurs.html (site visité le 1er août 2022).
275. Commission des normes, de l’équité, de la santé et de la sécurité au travail (CNESST). Répertoire toxicologique. Le SIMDUT, qu’est-ce que c’est? [en ligne] https://reptox.cnesst.gouv.qc.ca/simdut-2015/Pages/quest-ce-que-cest.aspx (site visité le 1er août 2022).
276. Chauchat L, Tanguay C, Caron NJ, Gagné S, Labrèche F, Bussières JF. Surface contamination with ten antineoplastic drugs in 83 Canadian centers. J Oncol Pharm Pract 2019;25:1089–98.

277. Hilliquin D, Tanguay C, Gagné S, Caron NJ, Bussières JF. Cross-sectional evaluation of surface contamination with antineoplastic drugs in Canadian health care centres. Can J Hosp Pharm 2019;72:377–84.


278. Palamini M, Gagné S, Caron N, Bussières JF. Cross-sectional evaluation of surface contamination with nine antineoplastic drugs in 93 Canadian healthcare centres: 2019 results. J Oncol Pharm Pract 2020;26:1921–30.


279. Chabut C, Tanguay C, Gagné S, Caron N, Bussières JF. Surface contamination with nine antineoplastic drugs in 109 canadian centers; 10 years of a monitoring program. J Oncol Pharm Pract 2022;28:343–52.

280. Delafoy C, Roussy C, Hudon AF, Cirtiu CM, Caron N, Bussières JF et al. Canadian monitoring program of the surface contamination with 11 antineoplastic drugs in 122 centers. J Oncol Pharm Pract 2022;10781552211072877.

281. Delafoy C, Chabut C, Tanguay C, Bussières JF. Efficacy of two intensive decontamination protocols and their effects after 30 days on environmental contamination by cyclophosphamide. Pharm Technol Hospit Pharm 2021;6:69–78.
282. Palamini M, Hilliquin D, Delisle JF, Chouinard A, Bussières JF. Surface contamination by antineoplastic drugs in two oncology inpatient units Pharm Technol Hospit Pharm 2020;5:79–86.
283. Palamini M, Mercier G, Bussières JF. Surface contamination by antineoplastics in hospitals: an observational study for mapping of potential contamination associated with handling excreta of babies through diaper management. Pharm Technol Hospit Pharm 2019;4:119–25.

284. Soubieux A, Palamini M, Tanguay C, Bussières JF. Evaluation of decontamination strategies for cyclophosphamide. J Oncol Pharm Pract 2020;26:413–22.

285. Palamini M, Floutier M, Gagné S, Caron NJ, Bussières JF. Evaluation of decontamination efficacy of five antineoplastics (ifosfamide, 5-fluorouracil, gemcitabine, irinotecan, and methotrexate) after deliberate contamination. J Occup Environ Hyg 2021;8:43–50.

286. Adé A, Adam G, Lavigne L, Bussières JF. Perspectives sur l’hygiène et la salubrité en pharmacie hospitalière. Pharmactuel 2019;52:94–100.
287. Palimini M, Bussières JF. Cartographie des termes décrivant les produits utilisés en pratique pharmaceutique. Pharmactuel 2020;53:213–8.
288. Gouvernement du Québec. Info-Santé 811. [en ligne] https://www.quebec.ca/sante/trouver-une-ressource/info-sante-811 (site visité le 1er août 2022).
289. Centre d’information pharmaceutique. Accueil. [en ligne] https://infocip.com (site visité le 1er août 2022).
290. CHU Sainte-Justine. Centre IMAGe : informations générales. [en ligne] https://www.chusj.org/fr/soins-services/P/Pharmacie/Centre-IMAGe/Informations-generales (site visité le 1er août 2022).
291. Healthcare information and management systems society. Who we are. [en ligne] https://www.himss.org/who-we-are (site visité le 1er août 2022).
292. Healthcare information and management systems society. Electronic medical record adoption model (EMRAM). [en ligne] https://www.himss.org/what-we-do-solutions/digital-health-transformation/maturity-models/electronic-medical-record-adoption-model-emram (site visité le 1er août 2022).
293. Healthcare information and management systems society. Adoption model for analytics maturity (AMAM). [en ligne] https://www.himss.org/what-we-do-solutions/digital-health-transformation/maturity-models/adoption-model-analytics-maturity-amam (site visité le 1er août 2022).
294. Healthcare information and management systems society. Achievement list. [en ligne] https://www.himss.org/what-we-do-solutions/digital-health-transformation/achievement-list (site visité le 1er août 2022).
295. Ministère de la Santé et des Services sociaux. Dossier Santé Québec – Lancement de la campagne d’information nationale (27 mai 2013). [en ligne] https://www.msss.gouv.qc.ca/ministere/salle-de-presse/communique-546/ (site visité le 1er août 2022).
296. Ministère de la Santé et des Services sociaux. DSQ documents de soutien. Modules de formation. Modules 1. Introduction au DSQ. [en ligne] http://www.ti.msss.gouv.qc.ca/dsq-documents-de-soutien.aspx (site visité le 1er août 2022).
297. Ministère de la Santé et des Services sociaux. Coronavirus (COVID-19). [en ligne] http://www.ti.msss.gouv.qc.ca/getdoc/7c968e94-0ee5-47af-ba66-89ebd83f47a7/Information-DM-contexte-pandemie-COVID-19-3_03-04.aspx (site visité le 1er août 2022).
298. Duchesne-Côté G, Hallé PO, Gagnon AL, Lavoie A. Évaluation de la fiabilité du Dossier Santé Québec comparativement au profil pharmacologique communautaire après la mise à jour de 2020 : une étude descriptive et transversale. Pharmactuel 2022;55:170–8.
299. Ministère de la Santé et des Services sociaux. Informations de santé en ligne - Carnet santé Québec sera accessible à tous dès le 22 mai 2018. [en ligne] https://www.msss.gouv.qc.ca/ministere/salle-de-presse/communique-1604/ (site visité le 1er août 2022).
300. Gouvernement du Québec. Rendez-vous santé Québec. [en ligne] https://www.rvsq.gouv.qc.ca/fr/public/Pages/accueil.aspx (site visité le 1er août 2022).
301. Gouvernement du Québec. Inscription auprès d’un médecin de famille. [en ligne] https://www.quebec.ca/sante/trouver-une-ressource/inscription-aupres-dun-medecin-de-famille (site visité le 1er août 2022).
302. Clic-Santé. FAQ. [en ligne] https://portal3.clicsante.ca/questions-reponses (site visité le 1er août 2022).
303. Ministère de la Santé et des Services sociaux. Le dossier santé numérique et son écosystème (18 octobre 2019). [en ligne] https://www.msss.gouv.qc.ca/inc/documents/ministere/acces_info/demandes-acces/2020-2021/2020-2021-332-Document.pdf (site visité le 1er août 2022).
304. Ministère de la Santé et des Services sociaux. Direction générale des technologies de l’information - Nomination de monsieur Reno Bernier à titre de sous-ministre associé (2 juin 2021). [en ligne] https://www.msss.gouv.qc.ca/ministere/salle-de-presse/communique-2908/ (site visité le 1er août 2022).
305. Ministère de la Santé et des Services sociaux. Organigramme (17 mars 2022). [en ligne] https://cdn-contenu.quebec.ca/cdn-contenu/adm/min/sante-services-sociaux/publications-adm/ORG_organigramme_MSSS_01.pdf?1647522488 (site visité le 1er août 2022).
306. Ministère de la Santé et des Services sociaux. Technologies de l’information – Internet. Accueil. [en ligne] http://www.ti.msss.gouv.qc.ca/ (site visité le 1er août 2022).
307. Ministère de la Santé et des Services sociaux. Règle particulière sur le domaine médicament. [en ligne] http://www.ti.msss.gouv.qc.ca/getfile/38449b80-89c4-4aed-930b-a8149a85b4fb/04-02-14-01---RP---DM-(version-1-00)-1-.aspx?ext=.pdf (site visité le 1er août 2022).
308. Ministère de la Santé et des Services sociaux. Lancement du projet : Prescription-Québec. Infolettre (Juin 2021). [en ligne] https://sway.office.com/vFVDCZDY4Oz1HJc1?ref=Link (site visité le 30 août 2022).
309. Ministère de la Santé et des Services sociaux. [en ligne] Vision d’un circuit informationnel cible pour la prescription et la dispensation des médicaments au Québec https://publications.msss.gouv.qc.ca/msss/fichiers/2021/21-715-05W.pdf (site visité le 1er août 2022).
310. Système électronique d’appel d’offres du gouvernement du Québec. Consulter un avis. [en ligne] https://www.seao.ca/OpportunityPublication/ConsulterAvis/Categorie?SubCategoryCode=G8&callingPage=4&ItemId=7d6a9b11-8974-475b-96b8-3a60e5b1b1c9&COpp=Search&p=8&searchId=6efff70d-9ba8-4de4-97cb-22959694194e&VPos=469 (site visité le 1er août 2022).
311. Table des chefs de départements de pharmacie du Québec – volet affaires professionnelles. Prise de position entourant le dossier santé numérique. Août 2022.
312. Bussières JF, Marando N. De l’apothicaire au spécialiste : histoire de la pharmacie hospitalière au Québec (2011). [en ligne] http://www.apesquebec.org/apothicaire (site visité le 1er août 2022).
313. American Society of Health-System Pharmacists. ASHP statement on the pharmacist’s role in clinical informatics. Am J Health-Syst Pharm 2016;73:410–3.

314. Institut de la statistique du Québec. Accès aux données administratives : adoption de décrets gouvernementaux et implantation d’un nouveau CADRISQ au CHU Sainte-Justine. [en ligne] https://statistique.quebec.ca/recherche/#/actualite/32 (site visité le 1er août 2022).
315. Centre d’intégration et d’analyse en données médicales. Accueil. [en ligne] https://citadel-chum.com/ (site visité le 1er août 2022).
316. Grothen AE, Tennant B, Wang C, Torres A, Bloodgood Sheppard B, Abastillas G et al. Application of artificial intelligence methods to pharmacy data for cancer surveillance and epidemiology research: a systematic review. JCO Clin Cancer Inform 2020;4:1051–8.



317. Nelson SD, Walsh CG, Olsen CA, McLaughlin AJ, LeGrand JR, Schutz N et al. Demystifying artificial intelligence in pharmacy. Am J Health Syst Pharm 2020;77:1556–70.


318. Gosselin L, Thibault M, Lebel D, Bussières JF. Utilisation de l’intelligence artificielle en pharmacie : une revue narrative. Can J Hosp Pharm 2021;74:135–143.


319. Mullard A. 2021 FDA approvals. Nat Rev Drug Discov 2022;21:83–8.


320. Gouvernement du Québec. Stratégie d’intégration de l’intelligence artificielle dans l’administration publique 2021–2026. [en ligne] https://www.quebec.ca/gouvernement/politiques-orientations/vitrine-numeriqc/strategie-integration-ia-administration-publique-2021-2026 (site visité le 1er août 2022).
321. Gerbet T, De Rosa N. Une attaque informatique cible des hôpitaux canadiens et américains (29 octobre 2020). [en ligne] https://ici.radio-canada.ca/nouvelle/1745268/attaque-informatique-hopitaux-canada-etats-unis-quebec-virus-rancon (site visité le 1er août 2022).
322. Health and community services. Information and updates on Cyber incident (30 mars 2022). [en ligne] https://www.gov.nl.ca/hcs/information-and-updates-on-cyber-incident/ (site visité le 1er août 2022).
323. Antle R, Butler P, Cowan P. Long before N.L. cyberattack, report flagged flaws in system. CBC (12 mai 2022). [en ligne] https://www.cbc.ca/news/canada/newfoundland-labrador/nl-cybersecurity-eastern-health-report-1.6447807 (site visité le 1er août 2022).
324. Ministère de la Santé et des Services sociaux. Lettre datée du 21 juillet 2021. [en ligne] https://cdn.ciussscentreouest.ca/documents/ciusss-coim/Coin_des_employes/Formations/21-DI-00225_LET_PDG.pdf?1632505253 (site visité le 1er août 2022).
325. Gouvernement du Québec. Centre d’expertise en infonuagique. [en ligne] https://www.quebec.ca/gouvernement/faire-affaire-gouvernement/services-organisations-publiques/service-dexpertise-en-infonuagique/centre-expertises-infonuagique (site visité le 1er août 2022).
326. Ministère de la Santé et des Services sociaux. Actifs informationnels. Actifs+ Réseau. [en ligne] https://www.msss.gouv.qc.ca/professionnels/technologies-de-l-information/actifs-informationnels/ (site visité le 1er août 2022).
327. Floutier M, Jadoul C, Atkinson S, Cisternino S, Guérin A, Bussières JF. Circuit du médicament en France et au Canada : une description comparée de deux centres hospitaliers universitaires pédiatriques. Journal de Pharmacie Clinique 2020;39:151–66.
328. Farcy E, Bui DT, Lebel D, Bussières JF. Use and impact of technology-assisted workflow (TAWF) systems for drug compounding in pharmacy practice: a scoping literature review. Pharm Technol Hospit Pharm 2021;6:178–80.
329. Côté Sergerie C, Clermont V, Lebel D, Bussières JF. Évaluation de la faisabilité d’implanter d’un système de numérisation impliquant un téléphone intelligent pour la validation à distance des dispensations de médicaments de recherche clinique. Pharmactuel 2021;54:49–55.
330. American College of clinical pharmacy. Clinical pharmacy defined. [en ligne] https://www.accp.com/about/clinicalPharmacyDefined.aspx (site visité le 1er août 2022).
331. American College of Clinical Pharmacy. PCORI proposed national priorities for health (27 août 2021). [en ligne] https://www.pcori.org/sites/default/files/webform/19726/ACCP%20comments%20on%20PCORI%20research%20agenda%202021%20FINAL.pdf (site visité le 1er août 2022).
332. Acquisto NM, Beavers CJ, Bolesta S, Buckley MS, Dobbins KF, Finch CK et al. Development and application of quality measures of clinical pharmacist services provided in inpatient/acute care settings. J Am Coll Clin Pharm 2021;4:1601–7.

333. Boyce EG, Harris CS, Bingham AL, Chan E, Chapman SA, Chilbert MR et al. Striving for excellence in experiential education. J Am Coll Clin Pharm 2020;3:692–5.

334. Gagnon-Lépine SJ, Bui DT, Bussières JF. Publie-t-on davantage de preuves relatives aux rôles et retombées de l’activité du pharmacien? Journal de Pharmacie Clinique 2021;40:171–2.
335. Tanguay C, Bussières JF, Thibault M. Diffusion des données probantes : nouvelle génération d’impact pharmacie. Grand Forum de l’Association des pharmaciens des établissements de santé du Québec. 25–26 mars 2022. Pharmactuel 2022;55:137.
336. Redmond P, Grimes TC, McDonnell R, Boland F, Hughes C, Fahey T. Impact of medication reconciliation for improving transitions of care. Cochrane Database Syst Rev 2018;8:CD010791.


337. Cheema E, Alhomoud FK, Kinsara ASA, Alsiddik J, Barnawi MH, Al-Muwallad MA et al. The impact of pharmacists-led medicines reconciliation on healthcare outcomes in secondary care: a systematic review and meta-analysis of randomized controlled trials. PLoS One 2018;13:e0193510.



338. Choi YJ, Kim H. Effect of pharmacy-led medication reconciliation in emergency departments: A systematic review and meta-analysis. J Clin Pharm Ther 2019;44:932–45.


339. Bethishou L, Herzik K, Fang N, Abdo C, Tomaszewski DM. The impact of the pharmacist on continuity of care during transitions of care: a systematic review. J Am Pharm Assoc (2003) 2020;60:163–77.

340. Niznik JD, He H, Kane-Gill SL. Impact of clinical pharmacist services delivered via telemedicine in the outpatient or ambulatory care setting: a systematic review. Res Social Adm Pharm 2018;14:707–17.

341. Lee H, Ryu K, Sohn Y, Kim J, Suh GY, Kim E. Impact on patient outcomes of pharmacist participation in multidisciplinary critical care teams: a systematic review and meta-analysis. Crit Care Med 2019;47:1243–50.


342. Coutureau C, Slimano F, Mongaret C, Kanagaratnam L. Impact of pharmacists-led interventions in primary care for adults with type 2 diabetes on HbA1c levels: a systematic review and meta-analysis. Int J Environ Res Public Health 2022;19:3156.



343. Herledan C, Baudouin A, Larbre V, Gahbiche A, Dufay E, Alquier I et al. Clinical and economic impact of medication reconciliation in cancer patients: a systematic review. Support Care Cancer 2020;28:3557–69.


344. Maleki S, Alexander M, Fua T, Liu C, Rischin D, Lingaratnam S. A systematic review of the impact of outpatient clinical pharmacy services on medication-related outcomes in patients receiving anticancer therapies. J Oncol Pharm Pract 2019;25:130–9.

345. Segal EM, Bates J, Fleszar SL, Holle LM, Kennerly-Shah J, Rockey M et al. Demonstrating the value of the oncology pharmacist within the healthcare team. J Oncol Pharm Pract 2019;25:1945–67.


346. Sah SK, R S, Ramesh M, Chand S. Impact of pharmacist care in the management of autoimmune disorders: a systematic review of randomized control trials and non-randomized studies. Res Social Adm Pharm 2021;17:1532–45.


347. Weeda E, Gilbert RE, Kolo SJ, Haney JS, Hazard LT, Taber DJ et al. Impact of pharmacist-driven transitions of care interventions on post-hospital outcomes among patients with coronary artery disease: a systematic review. J Pharm Pract 2021;[Diffusion en ligne avant impression].



348. Sam S, Guérin A, Rieutord A, Belaiche S, Bussières JF. Roles and impacts of the transplant pharmacist: a systematic review. Can J Hosp Pharm 2018;71:324–37.


349. Naseralallah LM, Hussain TA, Jaam M, Pawluk SA. Impact of pharmacist interventions on medication errors in hospitalized pediatric patients: a systematic review and meta-analysis. Int J Clin Pharm 2020;42:979–94.


350. Drovandi A, Robertson K, Tucker M, Robinson N, Perks S, Kairuz T. A systematic review of clinical pharmacist interventions in paediatric hospital patients. Eur J Pediatr 2018;177:1139–48.


351. Davis B, Qian J, Ngorsuraches S, Jeminiwa R, Garza KB. The clinical impact of pharmacist services on mental health collaborative teams: A systematic review. J Am Pharm Assoc (2003) 2020;60(5 Suppl.):S44–S53.

352. Yi ZM, Li TT, Tang QY, Zhang Y, Willis S, Zhai SD. Content and impact of pharmacy services for patients with Parkinson’s disease: a systematic review and meta-analysis. Medicine (Baltimore) 2020;99:e20758.

353. Roman C, Edwards G, Dooley M, Mitra B. Roles of the emergency medicine pharmacist: a systematic review. Am J Health Syst Pharm 2018;75:796–806.


354. Barboza-Zanetti MO, Barboza-Zanetti AC, Rodrigues-Abjaude SA, Pinto-Simões B, Leira-Pereira LR. Clinical pharmacists’ contributions to hematopoietic stem cell transplantation: a systematic review. J Oncol Pharm Pract 2019;25:423–33.

355. Kooda K, Canterbury E, Bellolio F. Impact of pharmacist-led antimicrobial stewardship on appropriate antibiotic prescribing in the emergency department: a systematic review and meta-analysis. Ann Emerg Med 2022;79:374–87.


356. Bonetti AF, Reis WC, Mendes AM, Rotta I, Tonin FS, Fernandez-Llimos F et al. Impact of pharmacist-led discharge counseling on hospital readmission and emergency department visits: a systematic review and meta-analysis. J Hosp Med 2020;15:52–9.

357. Gonçalves JR, Ramalhinho I, Sleath BL, Lopes MJ, Cavaco AM. Probing pharmacists’ interventions in Long-Term Care: a systematic review. Eur Geriatr Med 2021;12:673–93.

358. Bou Malham C, El Khatib S, Cestac P, Andrieu S, Rouch L, Salameh P. Impact of pharmacist-led interventions on patient care in ambulatory care settings: a systematic review. Int J Clin Pract 2021;75:e14864.


359. Sadowski CA, Charrois TL, Sehn E, Chatterley T, Kim S. The role and impact of the pharmacist in long-term care settings: A systematic review. J Am Pharm Assoc (2003) 2020;60:516–24.

360. McCourt E, Singleton J, Tippett V, Nissen L. Disaster preparedness amongst pharmacists and pharmacy students: a systematic literature review. Int J Pharm Pract 2021;29:12–20.

361. Baudouin A, Herledan C, Poletto N, Guillemin MD, Maison O, Garreau R et al. Economic impact of clinical pharmaceutical activities in hospital wards: a systematic review. Res Social Adm Pharm 2021;17:497–505.

362. Lin G, Huang R, Zhang J, Li G, Chen L, Xi X. Clinical and economic outcomes of hospital pharmaceutical care: a systematic review and meta-analysis. BMC Health Serv Res 2020;20:487.



363. Foot H, Scott I, Sturman N, Whitty JA, Rixon K, Connelly L et al. Impact of pharmacist and physician collaborations in primary care on reducing readmission to hospital: a systematic review and meta-analysis. Res Social Adm Pharm 2022;18:2922–43.

364. Jaam M, Naseralallah LM, Hussain TA, Pawluk SA. Pharmacist-led educational interventions provided to healthcare providers to reduce medication errors: a systematic review and meta-analysis. PLoS One 2021;16:e0253588.



365. Park T, Muzumdar J, Kim H. Digital health interventions by clinical pharmacists: a systematic review. Int J Environ Res Public Health 2022;19:532.



366. Alshakrah MA, Steinke DT, Lewis PJ. Patient prioritization for pharmaceutical care in hospital: a systematic review of assessment tools. Res Social Adm Pharm 2019;15:767–79.

367. Board of pharmaceutical specialties. Find a board certified pharmacist. [en ligne] https://www.bpsweb.org/find-a-board-certified-pharmacist/ (site visité le 1er août 2022).
368. Bussières JF, Parent M. 60 ans de non-reconnaissance… faut-il renoncer à des spécialités en pharmacie ? Pharmactuel 2021;54:131–2.
369. American Society of Health-System Pharmacists. About PAI 2030. [en ligne] https://www.ashp.org/pharmacy-practice/pai/about-pai-2030 (site visité le 1er août 2022).
370. American Society of Health-System Pharmacists. PAI 2030 Recommendations. [en ligne] https://www.ashp.org/pharmacy-practice/pai/pai-recommendations (site visité le 1er août 2022).
371. Publications Québec. Loi sur les services de santé et les services sociaux. [en ligne] https://www.legisquebec.gouv.qc.ca/fr/document/lc/s-4.2#:~:text=Toute%20personne%20a%20le%20droit%20de%20recevoir%20des%20services%20de,42%2C%20a (site visité le 1er août 2022).
372. Agrément Canada. Processus Qmentum. Cycle d’agrément. [en ligne] https://accreditation.ca/ca-fr/agrement/processus/ (site visité le 1er août 2022).
373. CHU Sainte-Justine. Agrément Canada. Évaluation des soins et services. [en ligne] https://www.chusj.org/fr/A-propos-de-nous/Documentation-corporative/Agrement-Canada (site 1er août 2022).
374. Agrément Canada. Normes sur les soins de santé. [en ligne] https://accreditation.ca/ca-fr/normes/ (site visité le 1er août 2022).
375. Ministère de la Santé et des Services sociaux. Répertoire des indicateurs de gestion en santé et services sociaux. À propos. [en ligne] https://msss.gouv.qc.ca/repertoires/indicateurs-gestion/ (site visité le 1er août 2022).
376. Publications Québec. Loi sur les services de santé et les services sociaux. Article 183.2. [en ligne] https://www.legisquebec.gouv.qc.ca/fr/document/lc/S-4.2/20060401 (site visité le 1er août 2022).
377. Ministère de la Santé et des Services sociaux. Rapport 2020–2021 sur les incidents et accidents survenus lors de la prestation de soins de santé et de services sociaux au Québec du 1er avril 2020 au 31 mars 2021. [en ligne] https://publications.msss.gouv.qc.ca/msss/document-003233/?&txt=registre%20national%20des%20incidents%20et%20accidents&msss_valpub&date=DESC (site visité le 1er août 2022).
378. Institute for safe medication practice. Resources: acute-care: Medication Safety Self-Assessments. [en ligne] https://ismpcanada.ca/resources/?sector=acute-care-fr&subject=medication-safety-self-assessments-fr (site visité le 1er août 2022).
379. Publication Québec. Règlement sur l’organisation et l’administration des établissements. Article 77. [en ligne] https://www.legisquebec.gouv.qc.ca/fr/document/rc/S-5,%20r.%205%20/ (site visité le 1er août 2022).
380. Santé Canada. Base de données des avis de conformité (AC). [en ligne] https://www.canada.ca/fr/sante-canada/services/medicaments-produits-sante/medicaments/avis-conformite/base-donnees.html (site visité le 1er août 2022).
381. Institut national d’excellence en santé et en services sociaux. Avis au ministre. [en ligne] https://www.inesss.qc.ca/thematiques/medicaments/medicaments-evaluation-aux-fins-dinscription/avis-au-ministre.html (site visité le 1er août 2022).
382. Régie de l’assurance maladie du Québec. Liste des médicaments fournis en établissement. [en ligne] https://www.ramq.gouv.qc.ca/fr/a-propos/liste-medicaments-fournis-etablissement (site visité le 1er août 2022).
383. Ministère de la Santé et des Services sociaux. Formulaire de demande d’utilisation d’un médicament pour des motifs de nécessité médicale particulière. [en ligne] http://msssa4.msss.gouv.qc.ca/intra/formres.nsf/29d0d6ae68a554f485256e1a006ba71c/69b8f848ad3a18e2852580cf00760daa/$FILE/AH-742_DT9259%20(2016-01)%20S.pdf (site visité le 1er août 2022).
384. Ministère de la Santé et des Services sociaux. Circulaire 2016-030. [en ligne] http://msssa4.msss.gouv.qc.ca/fr/document/d26ngest.nsf/1f71b4b2831203278525656b0004f8bf/a8847e885eb9e04285257fd5006922c6?Navigate&To=PrevMain (site visité le 1er août 2022).
385. Association des pharmaciens des établissements de santé du Québec. Bourse pour les pharmaciens novices en recherche. [en ligne] https://www.apesquebec.org/sites/default/files/lapes/reconnaissance-et-rayonnement/bourse-recherche/20220000_bourse-recherche_doc-explicatif.pdf (site visité le 1er août 2022).
386. Canadian Society of Hospital Pharmacy. CSHP Foundation. [en ligne] https://cshp-scph.ca/cshp-foundation (site visité le 1er août 2022).
387. Unité de recherche en pratique pharmaceutique. Web library Zotero. URPPCHUSJ. [en ligne] https://www.zotero.org/groups/43611/urppchusj/library (site visité le 1er août 2022).
388. Canadian Society of Hospital Pharmacists. Clinical pharmacy KPIs. [en ligne] https://www.cshp.ca/Site/Resources/Official-Publications/clinical-pharmacy-key-performance-indicators/Site/Content/Resources/clinical-pharmacy.aspx?hkey=f0dbc3f7-c1b5-4ce9-8707-d3c4720b2c06 (site visité le 1er août 2022).
389. Association des pharmaciens des établissements de santé du Québec. Mesure de la performance et de l’impact des pharmaciens et des départements de pharmacie des établissements de santé. Phase préliminaire – détermination des indicateurs (10 février 2021). [en ligne] https://www.apesquebec.org/sites/default/files/publications/autres-rapports/20210210_APES_indic-perfo_phase-prelim.pdf (site visité le 1er août 2022).
390. Association des pharmaciens des établissements de santé du Québec. Mesure de la performance et de l’impact des pharmaciens et des départements de pharmacie des établissements de santé. Phases d’expérimentation des indicateurs (30 novembre 2020). [en ligne] https://www.apesquebec.org/sites/default/files/publications/autres-rapports/20201130_APES_indic-perfo_phases-exp.pdf (site visité le 1er août 2022).
391. Guèvremont M, Morosa F, Vézina G, Côté K, Delisle JF, Morin C et al. Évaluation de l’acte pharmaceutique : enquête auprès des chefs de départements de pharmacie du Québec. Pharmactuel 2020;53:96–101.
392. Global preparedness monitoring board. A world at risk (Septembre 2019). [en ligne] https://www.gpmb.org/docs/librariesprovider17/default-document-library/annual-reports/gpmb-2019-annualreport-en.pdf?sfvrsn=bd1b8933_36 (site visité le 1er août 2022).
393. Ordre des pharmaciens du Québec. Coronavirus – COVID-19. Mesures à prendre (27 mars 2020). [en ligne] https://www.opq.org/wp-content/uploads/2020/08/2020_03_27_penurie_epi.pdf (site visité le 1er août 2022).
394. Ordre des pharmaciens du Québec. Mesures sanitaires requises (pharmacies communautaires). [en ligne] https://www.opq.org/materiel-documentation/mesures-sanitaires-requises-pharmacies-communautaires/ (site visité le 1er août 2022).
395. Ordre des pharmaciens du Québec. Mesures sanitaires recommandées – départements de pharmacie des établissements de santé du Québec (8 avril 2020). [en ligne] https://www.opq.org/wp-content/uploads/2020/08/mesures_sanitaires_es_vf.pdf (site visité le 1er août 2022).
396. Ordre des pharmaciens du Québec. COVID-19. Recommandations pour assurer la continuité des soins et services pharmaceutiques des départements de pharmacie des établissements de santé du Québec (30 avril 2020). [en ligne] https://www.opq.org/wp-content/uploads/2020/08/recommandations_es_vf.pdf (site visité le 1er août 2022).
397. Institut national de santé publique. SRAS-CoV-2. Gestion des travailleurs de la santé en milieu de soins. [en ligne] https://www.inspq.qc.ca/publications/3141-covid-19-gestion-travailleurs-sante-milieux-soins (site visité le 1er août 2022).
398. Ordre des pharmaciens du Québec. Adoption du projet de loi 31 (17 mars 2020). [en ligne] https://www.opq.org/presse/adoption-du-projet-de-loi-31/ (site visité le 1er août 2022).
399. Régie de l’Assurance-maladie du Québec. Adoption des règlements associés au projet de loi 31 et des modifications réglementaires visant le retrait des contributions sur certains services pharmaceutiques. Infolettre RAMQ 261 (17 décembre 2020). [en ligne] https://www.ramq.gouv.qc.ca/SiteCollectionDocuments/professionnels/infolettres/2020/info261-20.pdf (site visité le 1er août 2022).
400. Régie de l’assurance maladie du Québec. Tests de dépistage rapides de la COVID-19 maintenant disponibles en pharmacie. [en ligne] https://www.ramq.gouv.qc.ca/fr/actualites/2021-12-20/tests-depistage-rapides-covid-19-maintenant-disponibles-pharmacie (site visité le 1er août 2022).
401. Ordre des pharmaciens du Québec. Prescription du Paxlovid par le pharmacien : ne courez pas à la pharmacie (1er avril 2022). [en ligne] https://www.opq.org/presse/prescription-du-paxlovid-par-le-pharmacien-ne-courez-pas-a-la-pharmacie/ (site visité le 1er août 2022).
402. Association des pharmaciens des établissements de santé du Québec. Espace membres. [en ligne] https://www.apesquebec.org/services-aux-membres (site visité le 1er août 2022).
403. Collège des médecins du Québec. Téléconsultations : la qualité et la sécurité des soins avant tout (16 juin 2021). [en ligne] http://www.cmq.org/nouvelle/fr/teleconsultations-qualite-la-securite-des-soins-avant-tout.aspx (site visité le 1er août 2022).
404. Unni EJ, Patel K, Beazer IR, Hung M. Telepharmacy during COVID-19: a scoping review. Pharmacy (Basel) 2021;9:183.

405. American College of Clinical Pharmacy. White paper. Impact of remote delivery of clinical pharmacy services on health disparities and access to care. J Am Coll Clin Pharm 2021;1–10.
406. Le T, Toscani M, Colaizzi J. Telepharmacy: a new paradigm for our profession. J Pharm Pract 2020;33:176–82.

407. Chen F, Hogue SC, Brassard G, Lebel D, Atkinson S, Thibault M et al. Enquête sur le télétravail au sein des départements de pharmacie des établissements de santé au Québec. Pharmactuel 2022;55:120–6.
408. Organisation mondiale de la santé. Coronavirus. [en ligne] https://www.who.int/fr/health-topics/coronavirus#tab=tab_1 (site visité le 1er août 2022).
409. Fédération internationale pharmaceutique. COVID-19 Information hub. [en ligne] https://www.fip.org/coronavirus (site visité le 1er août 2022).
410. Food and Drug administration. Coronavirus disease 2019 (COVID-19). [en ligne] https://www.fda.gov/emergency-preparedness-and-response/counterterrorism-and-emerging-threats/coronavirus-disease-2019-covid-19 (site visité le 1er août 2022).
411. American Society of Health-System Pharmacists. ASHP COVID-19 resource center. [en ligne] https://www.ashp.org/covid-19?loginreturnUrl=SSOCheckOnly (site visité le 1er août 2022).
412. Gouvernement du Canada. Maladie à coronavirus (COVID-19). [en ligne] https://www.canada.ca/fr/sante-publique/services/maladies/maladie-coronavirus-covid-19.html (site visité le 1er août 2022).
413. Gouvernement du Québec. La maladie à coronavirus (COVID-19) au Québec. [en ligne] https://www.quebec.ca/sante/problemes-de-sante/a-z/coronavirus-2019 (site visité le 1er août 2022).
414. Institut national d’excellence en santé et en services sociaux. COVID-19. [en ligne] https://www.inesss.qc.ca/covid-19.html (site visité le 1er août 2022).
415. Gouvernement du Québec Santé Montréal. Coronavirus COVID-19. [en ligne] https://santemontreal.qc.ca/population/coronavirus-covid-19/ (site visité le 1er août 2022).
416. Santé Canada. Exemption de catégorie de personnes en vertu du paragraphe 56(1) visant les patients, les pharmaciens et les praticiens pour la prescription et la fourniture de substances désignées au Canada pendant la pandémie de coronavirus. [en ligne] http://cdn.ofsys.com/T/OFSYS/H/C284/1256684/zeGi6x/sante-canada-exemption56-fr-ang.pdf (site visité le 1er août 2022).
417. Ordre des pharmaciens du Québec. Substances désignées et activités professionnelles des pharmaciens (17 novembre 2021). [en ligne] https://www.opq.org/wp-content/uploads/2020/03/2021_11_17_Substances_designees.pdf (site visité le 1er août 2022).
418. Gouvernement du Canada. Exemption de catégorie de personnes en vertu du paragraphe 56(1) visant les patients, les pharmaciens et les praticiens pour la prescription et la fourniture de substances désignées au Canada (15 novembre 2021). [en ligne] https://www.canada.ca/fr/sante-canada/services/preoccupations-liees-sante/substances-controlees-precurseurs-chimiques/politique-reglementation/documents-politique/exemption-accordee-article-56-1-patients-pharmaciens-praticiens-prescription-substances-designees-pandemie-covid-19.html (site visité le 1er août 2022).
419. Ministère de la Santé et des Services sociaux. Lettre de la sous-ministre Lucie Opartny aux PDG des établissements de santé. 16 juin 2022.
420. Ministère de la Santé et des Services sociaux. Répartition des lits dressés. Année financière 2020–2021 (24 septembre 2021). [en ligne] https://publications.msss.gouv.qc.ca/msss/document-002652/ (site visité le 22 juillet 2022).
PHARMACTUEL, Vol. 55, No. 3, 2022