Prise en charge de l’ensemble des activités cliniques par le pharmacien à l’unité de soins
Julie Racicot1,2, B.Pharm., M.Sc., Justine Laneuville3, Isabelle Taillon4-5, B.Pharm., M.Sc., FOPQ
1Pharmacienne, chef de département, Institut universitaire de cardiologie et de pneumologie de Québec–Université Laval, Québec (Québec) Canada;
2Professeure de clinique, Faculté de pharmacie, Université Laval, Québec (Québec) Canada;
3Candidate au Pharm.D. au moment de la rédaction, Université de Montréal, Montréal (Québec) Canada;
4Pharmacienne, chef adjointe du département, Institut universitaire de cardiologie et de pneumologie de Québec–Université Laval, Québec (Québec) Canada;
5Professeure agrégée de clinique, Faculté de pharmacie, Université Laval, Québec (Québec) Canada
Reçu le 30 janvier 2023; Accepté après révision le 5 avril 2023
Résumé
Objectif: Évaluer les activités décentralisées effectuées par les pharmaciens sur les unités de soins (antibiogouvernance, bilan comparatif des médicaments complexe, liaison pharmaceutique, antibiothérapie intraveineuse à domicile, programme d’auto-administration des médicaments, demandes de médicaments de nécessité médicale particulière) et le temps consacré quotidiennement à ces activités.
Méthode: La collecte de données a duré deux semaines dans chaque unité de soins, à l’exclusion de l’urgence. Chaque pharmacien devait remplir une grille de collecte standardisée visant à comptabiliser les activités décentralisées et à décrire l’intervention et le temps qu’il y a accordé.
Résultats: Le temps total moyen quotidien associé aux activités cliniques décentralisées est de 55 ± 28 minutes par secteur clinique. L’antibiogouvernance, le bilan comparatif des médicaments complexes et les liaisons complexes sont les activités auxquelles les pharmaciens consacrent le plus de temps.
Conclusion: La présence constante de pharmaciens sur l’ensemble des unités de soins permet d’avoir une offre globale et optimisée de soins pharmaceutiques et fait du pharmacien un allié indispensable.
Mots clés: Activités cliniques, activités décentralisées, antibiogouvernance, offres de soins, pharmacien
Abstract
Objective: To evaluate the decentralized activities performed by ward pharmacists (antibiotic stewardship, complex medication reconciliation, pharmaceutical liaison, home intravenous antibiotic therapy, medication self-administration program, requests for medications for special medical needs) and the time spent daily on these activities.
Method: Data collection lasted two weeks in each ward, excluding the emergency department. Each pharmacist was asked to fill in a standardized data collection form to document the decentralized activities and to indicate the intervention and the time he or she spent on it.
Results: The mean total daily time spent on decentralized clinical activities is 55 ± 28 minutes per pharmacist. Antibiotic stewardship, complex medication reconciliation and complex liaisons are the activities to which pharmacists devote the most time.
Conclusion: The constant presence of pharmacists in all the wards ensures a comprehensive and optimized delivery of pharmaceutical care and makes the pharmacist an indispensable ally.
Keywords: Antibiotic stewardship, care delivery, clinical activities, decentralized activities, pharmacist
Introduction
Depuis plus de cinq ans, le Département de pharmacie a une offre de soins pharmaceutiques pour les patients inscrits à l’urgence et hospitalisés à l’Institut universitaire de cardiologie et de pneumologie de Québec–Université Laval (IUCPQ–UL) qui a fait l’objet de nombreuses publications1–4. Cette offre de soins indique la hiérarchisation des soins pharmaceutiques, selon la présence de critères de vulnérabilité, les besoins des patients et la disponibilité des ressources. Le département de pharmacie propose une liste de critères nécessitant la prise en charge systématique par le pharmacien, ainsi que d’autres critères justifiant une prise en charge prioritaire3–6. Un tel modèle suppose que tous les patients présentant un tel critère bénéficient de soins pharmaceutiques, quel que soit le secteur clinique où ils se trouvent. Toutes les unités de soins à l’IUCPQ–UL disposent maintenant d’un pharmacien clinicien.
Au début de l’exercice de réorganisation, les pharmaciens étaient absents de plusieurs unités de soins. En effet, le développement des soins pharmaceutiques s’était fait, à l’époque, en fonction des occasions existantes et des demandes médicales. Plusieurs pharmaciens œuvraient alors en clinique ambulatoire. De multiples réflexions et démarches ont conduit à une révision complète des activités du pharmacien, notamment dans les cliniques ambulatoires, afin d’affecter des pharmaciens à l’ensemble des unités de soins de l’IUCPQ-UL. Afin d’atteindre cet objectif, certaines activités centralisées ont été attribuées aux pharmaciens des unités de soins. Auparavant, des pharmaciens étaient prévus à l’horaire pour la validation des bilans comparatifs des médicaments (BCM), le programme d’antibiothérapie intraveineuse à domicile (ATIVAD) et l’antibiogouvernance. La décentralisation de ces activités et l’optimisation des processus à la clinique d’anticoagulothérapie ont permis d’allouer des heures pharmaciens aux unités qui n’en avaient pas. Le modèle fonctionne dans la mesure où chaque unité de soins compte un pharmacien clinicien.
Les pharmaciens des unités de soins effectuent donc l’antibiogouvernance prospective, la clarification des BCM complexes, la liaison pharmaceutique, le début et la surveillance de l’ATIVAD, les demandes pour le programme d’auto-administration des médicaments (PAAM), l’évaluation des demandes de médicaments en cas de nécessité médicale particulière, etc. Seules les activités de la clinique d’anticoagulotérapie demeurent centralisées. Les modalités entourant ces activités décentralisées sont décrites dans les paragraphes suivants.
Bilan comparatif des médicaments
Depuis 2006, le bilan comparatif des médicaments (BCM) constitue une pratique organisationnelle requise dans les établissements de santé pour répondre aux exigences d’Agrément Canada7. À l’IUCPQ–UL, le prescripteur utilise, dès l’arrivée du patient, le profil du Dossier santé Québec afin de represcrire les médicaments pris à domicile. L’assistant technique en pharmacie (ATP) procède à la saisie des médicaments pris à domicile dans le logiciel de la pharmacie. Les BCM effectués par les ATP sont vérifiés le plus souvent par les pharmaciens à la validation des ordonnances. Toutefois, c’est le pharmacien clinicien qui questionne le patient ou analyse le dossier si des informations doivent être vérifiées pour obtenir le meilleur schéma thérapeutique possible (MSTP) ou s’il y a des divergences importantes entre les médicaments pris à domicile et ceux prescrits à l’hôpital. Lorsque ces étapes sont réalisées par le pharmacien clinicien, le BCM est alors identifié comme complexe pour les fins de l’étude. Selon le cadre légal établi, le pharmacien a la latitude de prescrire un médicament pris à domicile pour éviter d’interrompre le traitement pendant l’hospitalisation. Un premier BCM est effectué à l’admission pour tous les patients admis à l’IUCPQ–UL. Il est ensuite utilisé par les prescripteurs lors d’un transfert et au départ du patient, permettant ainsi une liaison sécuritaire avec le pharmacien d’officine.
Médicaments de nécessité médicale particulière
Le traitement des demandes de médicaments de nécessité médicale particulière (NMP) est appliqué conformément à la circulaire ministérielle8. À l’IUCPQ–UL, chaque demande d’un tel médicament ou d’un médicament accessible à partir du Programme d’accès spécial de Santé Canada (PAS) doit d’abord être évaluée par le pharmacien du secteur clinique avant d’être acheminée au chef du département de pharmacie. La demande est ensuite présentée au comité d’accès aux médicaments, qui prend la décision au nom du conseil des médecins, dentistes et pharmaciens. Si elle n’est pas urgente, elle peut être évaluée à la prochaine réunion du conseil des médecins, dentistes et pharmaciens.
Programme d’évaluation de l’auto-administration des médicaments
À l'IUCPQ-UL, le programme d'évaluation de l'auto-administration des médicaments (PAAM) constitue un des moyens utilisés pour évaluer la capacité d’un patient hospitalisé à gérer adéquatement ses médicaments de façon autonome afin qu’un retour à domicile puisse être envisagé sans risque. En facilitant la prise des médicaments et en favorisant l’observance au traitement, le pilulier permet de garder le patient à domicile plus longtemps. Toutefois, comme les atteintes cognitives et les limitations physiques en restreignent l’usage, une évaluation de l’aptitude du patient à se servir de ce type d’outil est nécessaire10.
Toutes les requêtes de PAAM faites à l’IUCPQ–UL doivent d’abord être évaluées par une ergothérapeute quant à la capacité du patient de comprendre le fonctionnement d’un pilulier hebdomadaire et d’en extraire les médicaments. Lorsque l’ergothérapeute estime que le patient utilise correctement le pilulier vide, il demande une consultation auprès du pharmacien du secteur clinique. Le pharmacien analyse alors le dossier du patient afin de simplifier l’horaire d’administration (changement des heures d’administration, cessation de médicaments, changement de médicaments, etc.). Il a la possibilité d’effectuer de tels changements de façon autonome selon l’entente de partenariat en pratique avancée de l’IUCPQ–UL. Un ATP prépare ensuite le pilulier, puis le pharmacien du secteur clinique le vérifie. Par la suite, un essai d’auto-administration des médicaments a lieu pendant au moins 48 heures afin d’observer la capacité du patient à se servir du pilulier de façon autonome et sûre. L’infirmière du patient supervise la prise des médicaments en auto-administration. Auparavant, c’était le pharmacien en gériatrie qui accomplissait cette activité pour tous les patients hospitalisés. Maintenant, ce sont les pharmaciens des différents secteurs cliniques. Les tâches de chaque intervenant ont également été redéfinies.
Antibiogouvernance
Depuis 2012, l’antibiogouvernance fait partie des pratiques organisationnelles requises par Agrément Canada11. Elle peut être centralisée ou décentralisée12. Dans le modèle centralisé, un pharmacien est affecté à l’antibiogouvernance et intervient de façon transversale dans les dossiers, indépendamment du secteur clinique, pour l’ensemble des patients de l’établissement de santé12. Dans le modèle décentralisé, c’est le pharmacien du secteur clinique qui accomplit cette tâche pour les patients de son secteur12. Une combinaison des deux modèles est aussi possible et est qualifiée de mixte12,13. Dans un tel modèle, l’antibiogouvernance prospective est faite par les pharmaciens des secteurs cliniques, mais au moins un pharmacien de l’établissement détient un rôle clinico-administratif. À cette fin, ce dernier développe des outils et effectue des audits afin de favoriser l’utilisation optimale des antimicrobiens13. Pagé et coll. ont démontré l’application de ce modèle mixte à l’IUCPQ–UL14. Aux États-Unis, la Veterans Health Administration a mené une étude temps-mouvement dans 12 établissements secondaires et tertiaires afin d’établir la durée d’une intervention de surveillance d’agents antimicrobiens15. La majorité des interventions exigeaient en moyenne de 10 à 15 minutes, mais certaines nécessitaient jusqu’à 60 minutes15. Certains auteurs mentionnent que le pharmacien peut faire entre 8 à 14 interventions d’antibiogouvernance par jour16,17.
Étant donné que l’entente de partenariat en pratique avancée couvre l’ensemble des patients hospitalisés, le pharmacien peut accomplir certaines interventions de façon autonome, notamment en antibiogouvernance : passer d’un antibiotique administré par voie intraveineuse à un antibiotique par voie orale, déterminer la durée de traitement d’un antibiotique ou encore remplacer l’antibiotique par un autre selon le résultat de la culture pour des infections simples non compliquées. À ces interventions s’ajoutent les activités déjà prévues par la loi, comme ajuster ou cesser un médicament pour en assurer l’efficacité ou l’innocuité, prescrire des analyses de laboratoire ou d’autres tests dans le but de s’assurer l’usage approprié des médicaments.
Programme d’antibiothérapie intraveineuse à domicile (ATIVAD)
En 1995, le gouvernement du Québec entamait un virage ambulatoire pour des raisons économiques18. Pour y arriver, plusieurs méthodes ont été utilisées, dont la mise en œuvre du programme d’ATIVAD dans les différents établissements de santé du Québec, qui est toujours d’actualité19.
À l’IUCPQ–UL, le pharmacien affecté à la vérification des ordonnances valide l’ATIVAD. Il demande l’aide du pharmacien du secteur clinique en présence d’un enjeu complexe, comme une préparation particulière de l’antibiotique, une stabilité de courte durée, la livraison de l’antibiotique ou le remboursement par les assurances. La gestion de l’ATIVAD est donc partagée entre le pharmacien à la validation des ordonnances et celui du secteur clinique. Ce dernier est responsable du suivi de la pharmacocinétique de l’aminoside ou de la vancomycine pour les patients en consultation externe.
Liaisons pharmaceutiques complexes
À l’IUCPQ–UL, les prescripteurs font un BCM de départ pour tous les patients. Le pharmacien clinicien, quant à lui, est responsable des liaisons pharmaceutiques complexes des patients de son secteur clinique. Ces liaisons représentent les situations où un bris de la continuité des soins à la sortie de l’hôpital aurait des conséquences importantes. Elles peuvent se faire, par exemple, avec un autre établissement de santé, un service de consultation externe, une compagnie d’assurances, une pharmacie d’officine, une pharmacie préparatrice, un pharmacien œuvrant en GMF, un médecin, etc. Cette démarche s’inscrit dans les bonnes pratiques de l’Ordre des pharmaciens du Québec20. Le pharmacien pourrait certes participer davantage à la liaison pharmaceutique, mais les ressources actuelles ne le permettent pas. Il s’occupe donc généralement uniquement des liaisons complexes. Aux fins de cette analyse, celles liées à l’ATIVAD ont été incluses dans la section ATIVAD.
Dans la perspective de la préparation d’un plan d’effectifs pharmaciens et dans la foulée de la mise en œuvre des indicateurs cliniques, il devient important d’évaluer le temps que les pharmaciens des unités de soins consacrent à ces activités dans une journée. Ces dernières font d’ailleurs partie des activités quotidiennes systématiques des pharmaciens de l’IUCPQ–UL.
Méthode
La collecte de données a été effectuée pendant deux semaines pour chaque secteur clinique. Les neuf secteurs cliniques ciblés étaient la gériatrie, la pneumologie, la médecine interne, la chirurgie thoracique, la cardiologie, la chirurgie générale (surtout bariatrique), la greffe, la chirurgie cardiaque et l’urgence. Les patients des centres de consultation externe et de l’urgence étaient exclus.
Le pharmacien de chaque secteur clinique devait remplir une grille de collecte d’information standardisée visant à comptabiliser les activités décentralisées et à décrire l’intervention accomplie. Les différentes activités décentralisées y étaient listées, dont l’antibiogouvernance, le PAAM, le BCM complexe, l’ATIVAD, les médicaments de NMP et du PAS et la liaison pharmaceutique complexe. Le pharmacien devait apporter quelques précisions liées aux différentes activités (p. ex. : première analyse ou suivi, type d’intervention) et inscrire le temps nécessaire à chacune. La compilation des données pouvait être complétée, au besoin, après la consultation du dossier médical.
Résultats
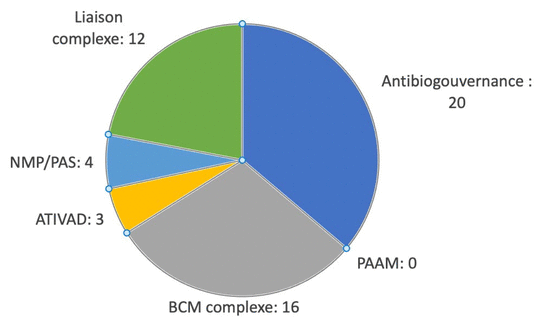
La figure 1 montre que le temps total quotidien moyen associé aux activités cliniques décentralisées est de 55 ± 28 minutes par secteur clinique. Le nombre de minutes associé aux demandes de médicament de NMP ou du PAS et à l’ATIVAD est similaire. L’antibiogouvernance, le BCM complexe et les liaisons complexes constituent les activités auxquelles les pharmaciens consacrent le plus de temps. Au cours des deux semaines de la collecte de données, les pharmaciens n’ont effectué aucun PAAM.
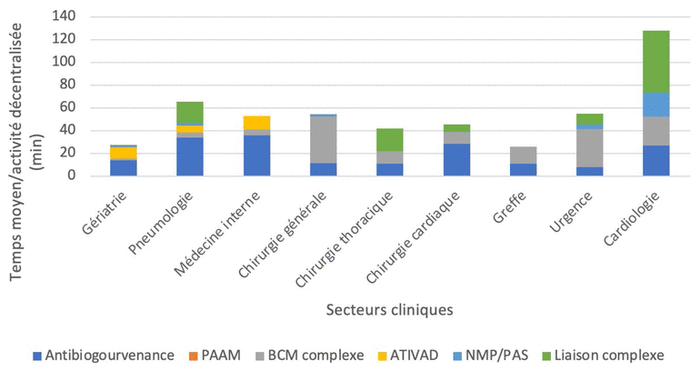
Selon la figure 2, le temps consacré aux activités décentralisées est variable selon le secteur clinique. En effet, la cardiologie est celui où le pharmacien consacre le plus de temps à ces activités, soit environ deux heures par jour. La pneumologie suit avec environ une heure par jour. La médecine interne, l’urgence, la chirurgie générale, thoracique et cardiaque ont un temps moyen semblable. Enfin, la gériatrie et la greffe sont les deux secteurs où, pendant les deux semaines de la collecte des données, les pharmaciens ont accordé le moins de temps à ces activités.
| |
| |
|
Figure 1 Temps moyen global consacré quotidiennement aux activités décentralisées par le pharmacien dans chaque secteur clinique (minutes)
Abréviations : ATIVAD : antibiothérapie intraveineuse à domicile; BCM : bilan comparatif des médicaments; NMP : nécessité médicale particulière; PAAM : programme d’auto-administration des médicaments; PAS : programme d’accès spécial |
La pneumologie, la médecine interne, la chirurgie cardiaque ainsi que la cardiologie sont les secteurs qui consacrent le plus de temps à l’antibiogouvernance. La chirurgie générale et thoracique, l’urgence et la cardiologie sont les secteurs qui accordent le plus de temps aux BCM complexes, soit en moyenne 37 ± 11 minutes par jour. Enfin, seuls les pharmaciens de la pneumologie, de la gériatrie et de la médecine interne ont participé aux ATIVAD durant les deux semaines de la collecte. C’est en cardiologie que le temps associé aux demandes de médicaments de NMP ou du PAS est définitivement le plus élevé. Enfin, la pneumologie, la chirurgie thoracique et particulièrement la cardiologie sont les secteurs où le pharmacien consacre le plus de temps aux liaisons complexes.
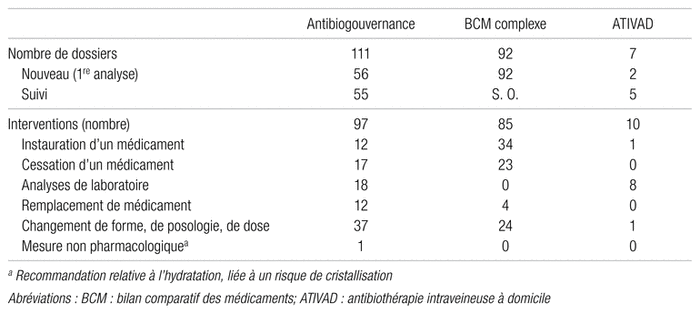
Pendant les deux semaines de la collecte de données, les pharmaciens ont analysé 254 dossiers pour lesquels une intervention associée aux activités décentralisées était potentiellement requise. L’antibiogouvernance et le BCM complexe sont les deux activités où le pharmacien a le plus souvent été sollicité et représentent 80 % des analyses totales de dossiers. Les pharmaciens ont aussi révisé 12 dossiers de demandes de médicaments de NMP ou du PAS et 32 dossiers de liaisons complexes. Si l’on s’attarde aux tâches de l’antibiogouvernance, du BCM complexe et de l’ATIVAD, les pharmaciens des secteurs cliniques ont effectué 192 interventions.
Parmi les analyses des dossiers d’antibiogouvernance, il y avait autant de premières analyses que de suivis. La majorité des interventions portaient sur un changement de la forme du médicament, de la posologie ou de la dose, une prescription d’analyse de laboratoire ou l’arrêt d’un médicament. Tous les BCM complexes étaient considérés comme des premières analyses. La principale intervention consistait à prescrire un médicament pris à domicile qui n’avait pas été prescrit à l’admission. Enfin, concernant les ATIVAD, le pharmacien faisait surtout le suivi, particulièrement en ce qui a trait à la prescription d’analyses de laboratoire.
| |
| |
|
Figure 2 Temps moyen consacré quotidiennement aux activités décentralisées par les pharmaciens de chaque secteur clinique
Abréviations : PAAM : programme d’auto-administration des médicaments; BCM : bilan comparatif des médicaments; ATIVAD : antibiothérapie intraveineuse à domicile; NMP : nécessité médicale particulière; PAS : programme d’accès spécial |
Tableau I Interventions effectuées par les pharmaciens des secteurs cliniques pour les activités d’antibiogouvernance, de BCM complexe et d’ATIVAD
Discussion
Les résultats montrent que 55 ± 28 minutes sont consacrées en moyenne quotidiennement par secteur clinique aux activités décentralisées, soit celles qui étaient jadis effectuées par des pharmaciens affectés spécifiquement à chacune des tâches. Le pharmacien accorde en moyenne 20 ± 10 minutes par jour à l’antibiogouvernance dans un secteur clinique. Considérant que les pharmaciens sont répartis dans neuf secteurs cliniques de l’établissement du lundi au vendredi, cela représente donc trois heures par jour consacrées à l’antibiogouvernance prospective des patients hospitalisés. En outre, une partie de l’antibiogouvernance est effectuée par le pharmacien à la validation des ordonnances, selon l’offre de services pharmaceutiques en vigueur à l’IUCPQ–UL, bien que cette portion de l’antibiogouvernance n’ait pas été évaluée dans la présente étude. Il est donc raisonnable d’estimer que les heures affectées à l’antibiogouvernance se rapprochent ainsi du demi-équivalent temps complet pharmacien auparavant alloué à l’antibiogouvernance. Il est aussi raisonnable de présumer un gain de temps pour le pharmacien à l’unité de soins, puisqu’il suit déjà le patient et connaît le dossier. Il n’a donc pas à s’approprier le dossier uniquement pour la tâche d’antibiogouvernance. Les pharmaciens cliniciens considèrent qu’ils ont développé une expertise pour les principales infections habituellement présentées par les patients sur chaque unité de soins.
Sur une période de 10 jours, 97 interventions portaient sur l’antibiogouvernance, soit près de 10 interventions par jour. Ce nombre est comparable aux 8 à 14 interventions quotidiennes rapportées dans d’autres études16,17. Les pharmaciens consacrent au total 180 minutes par jour à l’antibiogouvernance pour réviser 11 dossiers et effectuer 10 interventions. Bien qu’on ne connaisse pas le temps accordé à chaque intervention, les résultats sont en phase avec l’étude américaine sur les vétérans dans laquelle la majorité des interventions duraient en moyenne de 10 à 15 minutes, mais où certaines interventions pouvaient atteindre jusqu’à 60 minutes15.
Ainsi, la décentralisation de l’antibiogouvernance vers les pharmaciens cliniciens de chaque secteur ne semble pas avoir entraîné de diminution de l’offre de soins pharmaceutiques. Au contraire, cette tâche fait partie intégrante des critères de prise en charge systématique par le pharmacien et doit être maintenue en tout temps, alors qu’auparavant, le pharmacien attitré à l’antibiogouvernance était parfois retiré de l’horaire lorsqu’il manquait de personnel. Il aurait toutefois été intéressant de comparer le nombre total d’interventions des pharmaciens dans les deux modèles.
Le BCM est la deuxième tâche à laquelle les pharmaciens consacrent le plus de temps, soit 16 minutes en moyenne par jour, pour un total de 144 minutes pour les patients hospitalisés ou à l’urgence. Il exige la présence de plusieurs intervenants pour que l’IUCPQ–UL puisse l’offrir à tous les des patients hospitalisés. Le pharmacien clinicien intervient uniquement pour clarifier la prise de certains médicaments ou corriger les divergences importantes. L’ensemble des pharmaciens cliniciens y accordent donc près de deux heures par jour. Le temps moyen quotidien associé aux BCM complexes en chirurgie générale (surtout bariatrique) est très élevé, soit 41 minutes. Ce résultat s’explique par le fait que, dans ce secteur, le BCM de départ est parfois fait par le pharmacien clinicien. Cette pratique est différente de celle des autres secteurs et allonge donc le temps consacré à cette activité décentralisée.
Le temps associé aux activités décentralisées est beaucoup plus grand en cardiologie (environ deux heures par jour) comparativement aux autres secteurs cliniques, car les liaisons complexes y sont plus fréquentes. Plusieurs sont liées au départ de patients prenant du rituximab, de la milrinone ou d’autres médicaments de NMP. Par exemple, le patient qui prend de la milrinone en perfusion continue doit recevoir un enseignement et nécessite une liaison avec la pharmacie d'officine et le service centralisé d'additifs aux solutés (SCAS), ce qui peut prendre plusieurs minutes, voire quelques heures. Pendant les deux semaines de la collecte de données, le pharmacien en cardiologie a eu à régler un très grand nombre de liaisons pharmaceutiques complexes et a même dû requérir l’aide d’un collègue. La direction vient d’ailleurs d’autoriser un deuxième poste de pharmacien en cardiologie vu le nombre élevé de patients admis dans ce secteur à l’IUCPQ–UL et la charge de travail du pharmacien.
Puisque la collecte de données a seulement duré deux semaines par secteur clinique, il est possible que la charge de travail ne soit pas représentative de la charge habituelle, dépendamment du secteur. Par exemple, la charge de travail dans le secteur de la greffe est très variable selon le nombre de patients hospitalisés. Il n’y avait aucun patient hospitalisé dans la deuxième semaine de collecte des données, ce qui n’a mené qu’à trois jours de collecte dans ce secteur.
La fiabilité et la qualité de la collecte de données dépendent de la collaboration des pharmaciens cliniciens. Bien que leur participation ait été satisfaisante, ces derniers pourraient avoir oublié de comptabiliser quelques activités décentralisées. Les résultats pourraient donc être légèrement sous-estimés.
Les activités décentralisées doivent être effectuées systématiquement. Bien qu’il arrive que certaines exigent beaucoup de temps, comme les liaisons complexes ou l’accès à certains médicaments, il est somme toute rassurant de constater qu’elles ne prennent pas la majorité du temps du pharmacien clinicien pendant sa journée. Ce dernier peut ainsi donner les soins pharmaceutiques requis aux patients de son unité dans le cadre de l’offre de soins en vigueur.
Avec un tel modèle, il va de soi que le pharmacien clinicien est essentiel à l’unité de soins. En effet, sans lui, les pratiques organisationnelles exigées par Agrément Canada, comme le BCM et l’antibiogouvernance, n’ont pas lieu, des départs de patients sont retardés (faute d’évaluation de la gestion des médicaments ou de la prise en charge de l’ATIVAD) et certains patients ne peuvent avoir accès à des médicaments de NMP ou du PAS. Si on ajoute, en plus, toutes les autres activités des pharmaciens prévues à l’offre de soins pharmaceutiques, on constate que la présence de ces derniers est incontournable dans une unité de soins.
Pour réussir à mettre en place un tel modèle, il faut évidemment disposer de suffisamment de pharmaciens pour couvrir toutes les unités de soins. L’ensemble des réflexions entourant les travaux de réorganisation des soins pharmaceutiques au Département de pharmacie de l’IUCPQ–UL a permis de dégager des ressources pour les affecter ensuite aux patients les plus vulnérables des différentes unités de soins. Enfin, la direction de l’établissement a également ajouté des postes de pharmaciens pour couvrir l’ensemble des unités de soins.
L’offre de soins aide à hiérarchiser les soins pharmaceutiques dans un contexte de ressources limitées. Malgré tout, un pharmacien ne peut prendre en charge qu’un nombre limité de patients dans une journée. Lorsqu’un pharmacien n’est pas en mesure de prendre en charge tous les patients présentant un critère de vulnérabilité à l’unité de soins, c’est qu’il manque des ressources pharmaciens dans ce secteur21. Avec un tel modèle, il va de soi qu’il faut prévoir la présence d’un pharmacien en tout temps dans chaque unité de soins, du moins pour assurer la couverture des activités qui requièrent l’intervention systématique de ce dernier. Conséquemment, il faut prévoir un plan d’effectifs pour le maintien des activités du pharmacien en tout temps, dans toutes les unités de soins, pour tous les types d’absences (maladies, temps partiel, vacances, formation, etc.)21.
Conclusion
La présence constante de pharmaciens dans l’ensemble des unités de soins permet une offre globale et optimisée de soins pharmaceutiques pour les patients à l’urgence et hospitalisés. Les soins sont priorisés en fonction des patients qui nécessitent le plus l’expertise du pharmacien. Un tel modèle assure une cohérence et une équité dans les soins et l’affectation des ressources. Il fait aussi en sorte que les pratiques organisationnelles requises par Agrément Canada (BCM et antibiogouvernance) ont toujours lieu, car elles sont priorisées, tout comme les tâches qui permettent le départ sécuritaire d’un patient (liaison complexe, ATIVAD, PAAM, etc.). À ceci s’ajoute l’accès aux médicaments de NMP et du PAS ainsi que la prise en charge de la pharmacothérapie complexe des patients pour assurer l’efficacité et l’innocuité des soins. Les responsabilités du pharmacien à l’unité de soins sont donc nombreuses et nécessitent sa présence quotidienne.
Remerciements
Les auteurs remercient les pharmaciens de l’Institut universitaire de cardiologie et de pneumologie de Québec–Université Laval pour leur participation à la collecte de données.
Financement
Les auteurs n’ont déclaré aucun financement lié au présent article.
Conflits d’intérêts
Les auteurs ont soumis le formulaire de l’ICMJE pour la divulgation de conflits d’intérêts potentiels. Les auteurs n’ont déclaré aucun conflit d’intérêts lié au présent article.
Références
1. Plante-Proulx A, Taillon I, Racicot J, Méthot J. Description de la documentation des interventions réalisées par les pharmaciens dans les dossiers des patients de l’IUCPQ–UL ciblés par l’offre de soins pharmaceutiques en vigueur. Pharmactuel 2020;53:190–201.
2. Darveau R, Sanctuaire A, Racicot J, Taillon I, Méthot J. Description des interventions pharmaceutiques à la validation des ordonnances en présence d’une offre de soins pharmaceutiques à l’Institut universitaire de cardiologie et de pneumologie de Québec–Université Laval. Pharmactuel 2021;54:240–8.
3. Racicot J, Plante-Proulx A, Taillon I et al. Évaluation des interventions du pharmacien dans trois secteurs cliniques différents (cardiologie, pneumologie et médecine interne) selon le modèle traditionnel et le modèle décrit dans la nouvelle offre de soins pharmaceutiques de l’IUCPQ–UL. Pharmactuel 2018 ;51 :170–9.
4. Pelletier-St-Pierre A, Racicot J, Taillon I. Évaluation des interventions du pharmacien dans trois secteurs cliniques différents (cardiologie, pneumologie et médecine interne) selon le modèle décrit dans la nouvelle offre de soins pharmaceutiques de l’IUCPQ–UL. Pharmactuel 2020;53:140–9.
5. Darveau R, Sanctuaire A, Fortin M, Thibault C, Boisvert J-A, Taillon I, Racicot J. Mise au point d’un outil informatique permettant de prioriser les usagers en lien avec l’offre de soins pharmaceutiques de l’Institut universitaire de cardiologie et de pneumologie de Québec–Université Laval. Pharmactuel 2021;54:265–70.
6. Brochu D, Bureau J, Métivier F, Boisvert J, Taillon I et Racicot J. Évaluation et optimisation d’un outil informatique permettant de prioriser la prise en charge des usagers en lien avec l’offre de soins pharmaceutiques en centre universitaire. Pharmactuel 2022;55:65–71.
7. Agrément Canada. Organisation de normes en santé. Pratiques organisationnelles requises. Manuel 2022. [en ligne] https://accreditation.ca/ca-fr/normes/ (site visité le 19 octobre 2022).
8. Ministère de la Santé et des Services sociaux. Responsabilité des établissements au regard du traitement des demandes de fournir un médicament pour des motifs de nécessité médicale particulière. Circulaire-Normes et pratiques de gestion (20 juillet 2022). [en ligne] https://g26.pub.msss.rtss.qc.ca/Formulaires/Circulaire/ConsCirculaire.aspx?enc=UtAcW23upO8= (site visité le 19 octobre 2022).
9. Ordre des pharmaciens du Québec. Norme 90.03 : L’utilisation du pilulier hebdomadaire. (1990). [en ligne] https://www.opq.org/wp-content/uploads/2020/03/803_38_fr-ca_0_norme_90_03_utilisation_pilulier_hebdomadaire.pdf (site visité le 19 octobre 2022).
10. Adams R, May H, Swift L, Bhattcharya D. Do older patients find multi-compartment medication devices easy to use and which are the easiest? Age Ageing 2013;42:715–20.

11. Agrément Canada. Pratiques organisationnelles requises : Manuel 2018, Qmentum. Ottawa : Organisation de normes en santé; 2018. 1144 pages.
12. Association des pharmaciens des établissements de santé du Québec. Rôle du pharmacien d’établissement en infectiologie (mars 2021). [en ligne] https://www.apesquebec.org/sites/default/files/publications/ouvrages_specialises/20210323_RPEI_GDP_vf.pdf (site visité le 19 octobre 2022).
13. Korkemaz M. Li Lamoureux C, Rousseau MF, Spinelli C, Franco M, Goulet J et al. Modèle d’antibiogouvernance à adopter au sein d’un Centre intégré universitaire de santé et de service sociaux. Pharmactuel 2021;54:119–23.
14. Pagé J, Cloutier I, Racicot J, Simard C. Description de l’antibiogouvernance réalisée par les pharmaciens pour les usagers recevant au moins trois à cinq jours d’antibiotiques intraveineux dans un centre hospitalier universitaire de Québec. Pharmactuel 2020;53: 202–12.
15. Echevarria K, Groppi J, Kelly AA, Morreale AP, Neuhauser MM, Roselle GA. Development and application of an objective staffing calculator for antimicrobial stewardship programs in the Veterans Health Administration. Am J Health Syst Pharm 2017;74:1785–90.

16. Siegfried J, Merchan C, Scipione MR, Papadopoulos J, Dabestani A, Dubrovskaya Y. Role of postgraduate year 2 pharmacy residents in providing weekend antimicrobial stewardship coverage in an academic medical center. Am J Health Syst Pharm 2017;74:417–23.

17. Howell CK, Jacob J, Mok S. Remote antimicrobial stewardship: A solution for meeting the Joint Commission Stewardship Standard? Hosp Pharm 2019;54(1):51–6

18. Tremblay, M. Virage ambulatoire à Québec : l’équilibre en tête. Santé mentale au Québec (1996). [en ligne] https://doi.org/10.7202/032380ar (site visité le 17 octobre 2022).
19. Gagnon E, Guberman N, Côté D, Gilbert C, Thivierge N, Tremblay M et al. Les impacts du virage ambulatoire : responsabilité en encadrement dans la dispensation des soins à domicile. (Avril 2001) [en ligne] http://www.santecom.qc.ca/bibliothequevirtuelle/santecom/35567000017670.pdf (site visité le 19 octobre 2022).
20. Ordre des pharmaciens du Québec. Standards de pratique. (2016). [en ligne]
21. https://www.opq.org/wp-content/uploads/wooccm_uploads/290_38_fr-ca_0_standards_pratique_vf-min.pdf (site visité le 19 octobre 2022).
22. Ghattas M, Wen-Yuan J-K, Pagé J, Plante-Proulx A, Racicot J, Taillon I. Élaboration d’un plan d’effectifs selon les principes de l’offre de soins pharmaceutiques en vigueur à l’Institut universitaire de cardiologie et de pneumologie de Québec–Université Laval. Pharmactuel 2020;53: 219–24.
Pour toute correspondance : Julie Racicot, Institut universitaire de cardiologie et de pneumologie de Québec–Université Laval, 2725, chemin Sainte-Foy, Québec (Québec) G1V 4G5, CANADA; Téléphone : 418 656-8711, poste 3024; Courriel : julie.racicot@ssss.gouv.qc.ca
(Return to Top)
PHARMACTUEL, Vol. 56, No. 3, 2023