Recherche
Mise en œuvre d’une pratique avancée de pharmacien prescripteur : exemple de deux groupes de médecine de famille universitaire québécois
Joëlle Rhéaume-Majeau*1-3, Pharm.D., M.Sc., Mali Gou*1,2,4, Pharm.D., M.Sc., Matthew Di Schiavi*1,2,5, Pharm.D., M.Sc., Christine Martineau*1,2,6, Pharm.D., M.Sc., Armina Spinu*1,2,7, Pharm.D., M.Sc., Pierre-Marie David8, Pharm.D., Ph.D., Nicolas Dugré9,10, Pharm.D., M.Sc., Kim Messier11, B.Pharm., M.Sc., Catherine Pagé-Béchard11, Pharm.D., M.Sc., Line Guénette12,13, B.Pharm., Ph.D., Marie-Claude Vanier9,11,14,15, B.Pharm., M.Sc.
1Candidat à la maîtrise en pharmacothérapie avancée au moment de la rédaction, Faculté de pharmacie, Université de Montréal, Montréal (Québec) Canada;
2Résident en pharmacie au moment de la rédaction, Hôpital de la Cité-de-la-Santé de Laval, Laval (Québec) Canada;
3Pharmacienne, Centre intégré de santé et de services sociaux des Laurentides, Saint-Eustache (Québec) Canada;
4Pharmacienne, Centre intégré universitaire de santé et de services sociaux du Centre-Sud-de-l’Île-de-Montréal, Montréal (Québec) Canada;
5Pharmacien, Centre universitaire de santé McGill, Montréal (Québec) Canada;
6Pharmacienne, Centre intégré universitaire de santé et de services sociaux de l’Est-de-l’Île-de-Montréal, Montréal (Québec) Canada;
7Pharmacienne, Centre intégré de santé et de services sociaux de Lanaudière, Terrebonne (Québec) Canada;
8Professeur, Faculté de pharmacie, Université de Montréal, Montréal (Québec) Canada;
9Professeure de clinique, Faculté de pharmacie, Université de Montréal, Montréal (Québec) Canada;
10Pharmacien, Centre intégré universitaire de santé et de services sociaux du Nord-de-l’Île-de-Montréal, groupe de médecine de famille universitaire Sacré-Cœur, Montréal (Québec) Canada;
11Pharmacienne, Centre intégré de santé et de services sociaux de Laval, groupe de médecine de famille universitaire Laval, Laval (Québec) Canada;
12Professeure, Faculté de pharmacie de l’Université Laval, Québec (Québec) Canada;
13Chercheuse, Centre de recherche du Centre hospitalier universitaire de Québec, Québec (Québec) Canada;
14Clinicienne, Chaire de recherche Sanofi en soins pharmaceutiques ambulatoires, Université de Montréal, Montréal (Québec) Canada et Centre intégré de santé et de services sociaux de Laval, Laval (Québec) Canada;
15Chercheuse praticienne, Pôle-1 de recherche sur les transformations des pratiques cliniques et organisationnelles, Centre intégré de santé et de services sociaux de Laval, Laval (Québec) Canada
*Joëlle Rhéaume-Majeau, Mali Gou, Matthew Di Schiavi, Christine Martineau et Armina Spinu ont contribué de façon équivalente à l’étude et à la rédaction du présent article.
Reçu le 16 juin 2023; Accepté après révision par les pairs le 22 octobre 2024
Résumé
Objectifs: Documenter les barrières et les facteurs facilitant la mise en œuvre et l’utilisation d’une entente de pratique avancée en partenariat permettant la prescription autonome par les pharmaciens dans deux groupes de médecine de famille universitaires de la région métropolitaine de Montréal. Décrire la manière dont l’entente a été mise en place et adoptée, puis dresser un portrait des nouveaux actes posés.
Méthode: Entre mars et septembre 2022, un sondage, 21 entrevues et deux groupes de discussion ont été menés auprès de différents professionnels. Le sondage a décrit les perceptions des prescripteurs sur la pratique collaborative alors que les entretiens les ont approfondies et ont déterminé les thèmes dominants. Une compilation des interventions pharmaceutiques a été effectuée pour illustrer les champs d’application réels de l’entente.
Résultats: Trois thèmes ont émergé : l’organisation du travail, les relations interpersonnelles et les effets de l’entente. Le milieu de type universitaire, la confiance et l’accessibilité du pharmacien étaient parmi les facteurs facilitants. La diversité des canaux de communication et la méconnaissance du rôle de chaque professionnel constituaient certaines des barrières identifiées. L’ajustement d’un médicament était le type d’acte pharmaceutique le plus fréquent. Les problèmes de santé pour lesquels une prescription était le plus souvent rédigée concernaient la santé mentale.
Conclusion: Globalement, l’étude reflète une attitude favorable des professionnels à l’égard du rôle de prescripteur des pharmaciens, soutenue par une entente de pratique avancée en partenariat. La mise en œuvre de l’entente est facilitée lorsqu’il existe au préalable une confiance élevée entre les membres de l’équipe et que le pharmacien est présent quotidiennement.
Mots-clés: collaboration interprofessionnelle, entente de pratique avancée en partenariat, loi sur la pharmacie, prescription, soins ambulatoires, soins pharmaceutiques
Summary
Objectives: To document the barriers and facilitators to implementing a collaborative practice agreement (advanced practice partnership agreement or EPAP) allowing for autonomous prescribing by pharmacists in two university Family Medicine Groups (GMF-U) in the greater Montreal area. To describe how the agreement was established and adopted, and to outline the new activities performed by pharmacists.
Method: Between March and September 2022, a survey was conducted along with 21 interviews and two focus groups with various professionals. The survey described prescribers’ perceptions of collaborative practice, while the interviews explored them in greater depth and identified dominant themes. Pharmacists’ interventions were compiled to illustrate the scope of the agreement.
Results: Three themes emerged: work organization, interpersonal relations, and the impact of EPAP implementation. The university setting as well as pharmacist trust and accessibility were among facilitating factors. The variety in types of communication channels used and the lack of understanding of each professional’s role were among some of the barriers identified. Adjusting medication was the most frequent type of activity performed by pharmacists. Mental health was the health condition for which prescriptions were most frequently written.
Conclusion: The study demonstrates the favourable attitude among professionals towards pharmacists’ prescribing authority, supported by a collaborative practice agreement. Implementation of the agreement is facilitated when there is a high level of trust between team members and when the pharmacist is present on a daily basis.
Keywords: interprofessional collaboration, advanced practice partnership agreement, pharmacy law, prescribing, ambulatory care, pharmaceutical care
Introduction
La pratique des pharmaciens québécois a grandement évolué durant la dernière décennie. En 2011, le projet de loi 41 a élargi les activités professionnelles des pharmaciens. Le nouveau droit de prescription était cependant restreint à des contextes et à des indications précises1. L’entrée en vigueur en janvier 2021 des règlements du projet de loi 31 a étendu davantage ce champ de pratique, particulièrement avec la possibilité d’établir des ententes de pratique avancée en partenariat (EPAP) entre pharmaciens, médecins et infirmières praticiennes spécialisées (IPS)2–4. Selon l’Ordre des pharmaciens du Québec (OPQ), l’EPAP met en place des conditions permettant au pharmacien d’amorcer des traitements médicamenteux de manière autonome, mais dans un esprit de collaboration. Pour établir une entente, des conditions doivent être respectées : les groupes de médecins ou d’IPS et de pharmaciens concernés partagent une même clientèle et le même dossier patient3. Le pharmacien doit demander l’intervention du professionnel partenaire lorsque les soins dont a besoin le patient dépassent ses compétences, notamment lorsque les signes, les symptômes ou les résultats d’un test indiquent que l’état de santé d’un patient s’est détérioré, lorsque les résultats escomptés du traitement ne sont pas atteints ou que le patient présente une réaction inhabituelle au traitement3. Le contenu spécifique de l’EPAP n’est pas précisé dans la loi et peut varier pour mieux répondre aux besoins d’une équipe clinique et de sa clientèle.
Diverses études portant sur la pratique avancée des pharmaciens en première ligne et la prescription de médicaments par ces derniers ont été publiées5–8. Bien que les cadres législatifs d’autres provinces canadiennes et d’autres pays permettent des ententes similaires, l’EPAP reste une pratique novatrice encore peu étudiée dans le contexte québécois5–9. Tout changement de pratique important exige une adaptation considérable, surtout lorsque le changement touche plusieurs intervenants en contexte de pratique collaborative. Ce projet décrit les perceptions et les expériences des professionnels de la santé sur la mise en œuvre d’une EPAP dans deux GMF-U. Les barrières et les facteurs facilitant la mise en œuvre et l’utilisation d’une EPAP, l’adoption de cette nouvelle pratique par les professionnels et les nouveaux actes posés par les pharmaciens sont documentés.
Méthode
Devis
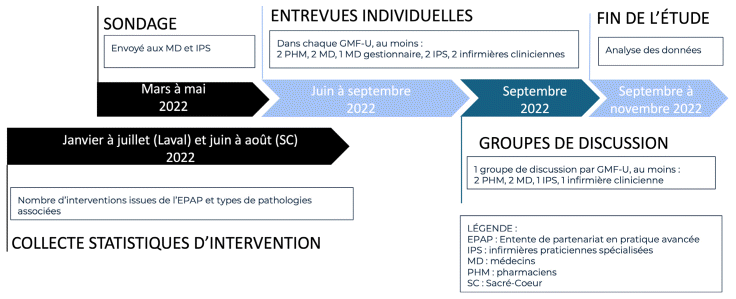
Il s’agit d’une étude mixte, descriptive et comparative, reposant sur des cas multiples, avec une approche séquentielle schématisée dans la figure 1. Deux milieux cliniques choisis ont fait l’objet d’un sondage, d’entrevues individuelles et d’un groupe de discussion. Le protocole du projet a été approuvé par le comité scientifique et d’éthique de la recherche du Centre intégré de santé et services sociaux (CISSS) de Laval et par celui du Centre intégré universitaire de santé et services sociaux du Nord-de-l’Île-de-Montréal.
Population étudiée
Au moment de l’étude, peu de groupes de médecine de famille (GMF) avaient une EPAP. Les Groupes de médecine de famille universitaire (GMF-U) ont été choisis en tenant compte de la date de déploiement de leur EPAP (février 2021 au GMF-U Sacré-Cœur et décembre 2021 au GMF-U Laval) afin de pouvoir comparer les débuts et le maintien après la mise en œuvre de l’entente. Les médecins, IPS, infirmières cliniciennes et pharmaciens œuvrant depuis au moins un an dans le GMF avant la mise en œuvre de l’EPAP constituaient la population cible de l’étude. La liste complète des critères d’inclusion et d’exclusion se trouve en annexe.
| |
| |
|
Figure 1 Schématisation du déroulement de l’étude
Abréviations : EPAP : entente de pratique avancée en partenariat; GMF-U : Groupe de médecine de famille universitaire; IPS : infirmières praticiennes spécialisées; MD : médecins; PHM : pharmaciens; SC : Sacré-Coeur |
Collecte des données
La collecte des données s’est effectuée du 30 mars au 9 septembre 2022. La chronologie et le détail des trois phases de la collecte apparaissent à la figure 1 pour chaque GMF. Les outils de collecte de données ont été développés par l’équipe de recherche en s’appuyant sur le cadre conceptuel adapté du Consolidated Framework for Implementation Research (CFIR)10,11.
Sondage
Les médecins et les IPS des deux GMF satisfaisant aux critères d’inclusion ont été invités par message électronique à répondre à un questionnaire élaboré avec le logiciel en ligne Lime Survey. Ce sondage comprenait 10 questions à choix multiples ou à court développement : deux sur leur profession et leur nombre d’années de pratique au GMF, six sur leurs perceptions de la pratique collaborative ainsi que sur leurs connaissances et perceptions de la prescription de médicaments par les pharmaciens de leur équipe et enfin deux sur leur intérêt à participer aux phases subséquentes de l’étude. Le sondage a eu lieu trois mois après la mise en œuvre de l’EPAP au GMF-U Laval et 15 mois après au GMF-U Sacré-Cœur.
Collecte de données des activités liées à l’EPAP
Les données suivantes ont été extraites des dossiers médicaux électroniques (DME) Medesync (Telus Santé, Vancouver, C-B, Canada) et Omnimed (Omnimed, Cookshire, Qc, Canada) : fréquence d’application de l’EPAP, type d’acte posé (ajustement, amorce ou cessation de médicament) et types de maladies selon la 11e version de la Classification internationale des maladies (CIM-11)12. Afin d’assurer une comparabilité des données, un système de codage a été créé pour les actes et les maladies et utilisé par les pharmaciens pour coder leurs interventions pendant l’étude. Ces données ont été colligées du 24 janvier au 28 juillet 2022 au GMF-U Laval et du 1er juin au 31 août 2022 au GMF-U Sacré-Cœur.
Entrevues individuelles et groupes de discussion
Des entrevues individuelles semi-structurées de 30 à 45 minutes ont eu lieu, la plupart en mode virtuel sur l’application Teams (Microsoft Canada, Toronto, Ont, Canada). Chaque entrevue était animée par une des quatre cochercheuses résidentes en pharmacie, préalablement formées par un expert en méthodologie qualitative. Les guides d’entretien ont évolué avec l’avancement de l’étude selon un processus itératif. L’analyse et le codage des données au fur et à mesure des entretiens ont permis d’enrichir le guide pour solliciter plus directement des avis sur des thèmes recherchés selon le cadre conceptuel et non énoncés spontanément par les participants. Les questions de la version initiale du guide d’entretien ciblaient ces thèmes : qualité des relations de travail, aspects collaboratifs, communication des informations dans l’équipe, leadership collaboratif dans l’équipe, degré de confiance envers les autres membres de l’équipe, perceptions de l’élargissement des pouvoirs de prescription des pharmaciens et pharmaciennes, capacité de l’équipe du GMF à intégrer l’EPAP dans leur pratique. Deux questions additionnelles étaient posées aux pharmaciennes participant à l’étude : leur degré de volonté sur 10 d’adopter ces nouvelles pratiques et les raisons ainsi que leur sentiment d’auto-efficacité par rapport à ces nouveaux actes. Tous les entretiens ont été enregistrés en mode audio. Deux des cochercheuses résidentes et une assistante de recherche se sont partagé la transcription des entretiens. Les participants n’ont pas eu l’occasion de commenter les transcriptions, et aucun entretien n’a été répété.
Un groupe de discussion en présentiel d’une durée de 45 à 60 minutes rassemblant des professionnels du GMF (médecins, IPS, infirmières cliniciennes et pharmaciennes) a été organisé dans chaque clinique. La participation préalable aux entrevues individuelles n’était pas requise. Les médecins gestionnaires du GMF n’y ont pas été invités pour permettre aux participants de s’exprimer plus librement. Ils ont toutefois été invités à répondre au sondage et à participer à une entrevue individuelle. Les thèmes explorés durant le groupe de discussion étaient les suivants : perceptions générales du processus de mise en œuvre de l’EPAP, degré d’aise par rapport à l’EPAP, facteurs internes et externes influençant l’intégration de l’EPAP dans la pratique de l’équipe, répercussions sur les tâches quotidiennes, facteurs facilitant l’adoption de l’EPAP dans le GMF et, enfin, conséquences de l’EPAP sur l’accessibilité aux soins.
Recrutement
L’équipe de pharmaciennes de chaque GMF a envoyé aux membres de leur équipe clinique admissibles à l’étude un message électronique contenant un lien vers le sondage, suivi d’un rappel deux semaines plus tard. Elles profitaient également des activités formelles et informelles des milieux pour encourager leurs collègues admissibles à répondre au sondage. À la fin du sondage, les participants étaient invités à faire parvenir un courriel à l’équipe de recherche pour manifester leur intérêt à participer aux phases subséquentes de l’étude. Le recrutement pour les entretiens parmi les personnes intéressées s’est fait de façon à permettre une diversification des expériences et en tenant compte des effectifs de chaque GMF. En outre, toutes les infirmières cliniciennes et les pharmaciennes ont été sollicitées directement, car elles n’étaient pas incluses dans l’échantillon du sondage. Pour les entretiens individuels, le recrutement s’est poursuivi jusqu’à la saturation des données, c.-à-d. jusqu’à ce qu’aucune nouvelle idée ne soit recueillie.
Analyse
Les données quantitatives ont été analysées de façon descriptive à l’aide du logiciel Excel (Microsoft Canada, Toronto, Ont, Canada). Les données des entretiens individuels et des groupes de discussion ont été soumises à une analyse de contenu thématique pour repérer les thèmes clés. Certains thèmes ont été prédéterminés à l’aide du cadre conceptuel adapté du CFIR et d’autres thèmes émergents l’ont été par analyse déductive10,11. Les cochercheuses ayant mené les entretiens les ont également codés et analysés par un procédé inductif et itératif avec le logiciel QDA Miner 6.0.10 (Recherches Provalis, Montréal, Qc, Canada). Les codes et les thèmes ont été révisés par deux autres cochercheuses.
Résultats
Description des GMF et des répondants
Les principales différences entre les deux cliniques étaient la mise en œuvre de l’EPAP huit mois plus tôt au GMF-U Sacré-Cœur et le plus grand temps de présence des pharmaciens, soit 1,5 équivalent temps plein (ETP) comparativement à 1 ETP au GMF-U Laval. Dans les deux milieux, l’EPAP s’appliquait à tous les patients inscrits ayant un problème de santé déjà diagnostiqué et ne ciblait pas de médicaments ni de problèmes médicaux particuliers. Au moment de l’étude, la taille des deux GMF était comparable, soit de niveau 4 (de 15 000 à 17 999 patients inscrits). L’équipe clinique du GMF-U Sacré-Cœur était composée de 26 médecins, de quatre infirmières cliniciennes et de trois IPS. Celle du GMF-U Laval incluait 27 médecins, six infirmières cliniciennes et quatre IPS. Les équipes de pharmaciens et pharmaciennes comptaient quatre personnes au GMF-U Laval et trois au GMF-U Sacré-Cœur, dont la majorité avait plus de cinq années d’ancienneté dans leur GMF au moment de l’étude (3 sur 4 à Laval et 2 sur 3 à Sacré-Cœur).
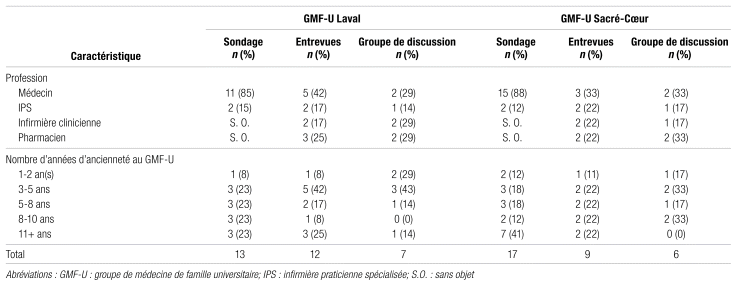
Au GMF-U Laval, le sondage a été envoyé le 30 mars 2022 à 27 médecins et à 4 IPS. Treize personnes ont été sollicitées directement pour les entrevues individuelles, et 12 ont consenti. Pour le groupe de discussion, 18 personnes ont été sollicitées, 10 ont accepté et sept se sont présentées. Au GMF-U Sacré-Cœur, le sondage a été expédié le 30 mai 2022 à 26 médecins et à 3 IPS. Les neuf personnes ayant manifesté leur intérêt ou ayant été sollicitées directement ont consenti à participer aux entrevues. Les six professionnels approchés directement ont accepté et ont participé au groupe de discussion. Les caractéristiques des participants se trouvent dans le tableau I.
Sondage
Parmi les professionnels invités à répondre au sondage, on trouve 13 membres (42 %) du GMF-U Laval et 17 (59 %) du GMF-U Sacré-Cœur. De ces répondants, 69 % au GMF-U Laval et 88 % au GMF-U Sacré-Cœur savaient qu’une EPAP existait dans leur clinique. La majorité des participants faisaient confiance aux autres professionnels de leur GMF pour le suivi conjoint des patients. Tous étaient favorables à l’instauration autonome d’un nouveau médicament par leur pharmaciennes ou pharmacien, sauf un qui est resté neutre. Depuis que l’EPAP est en vigueur dans leur milieu (15 mois), 89 % du GMF-U Sacré-Cœur ont remarqué une différence dans leurs tâches quotidiennes. Au GMF-U Laval, 62 % n’ont encore vu aucun changement important depuis la mise en œuvre de leur EPAP (trois mois). Le détail des résultats du sondage se trouve en annexe.
Actes réalisés
Au total, 155 ordonnances découlant de l’EPAP ont été rédigées au GMF-U Laval, soit 0,9 par jour en moyenne pendant les six mois de la collecte, contre 165 ordonnances au GMF-U Sacré-Cœur, soit 1,8 par jour en moyenne pendant les trois mois de la collecte. Une période de collecte plus longue des actes a été jugée nécessaire au GMF-U Laval, car l’EPAP en était à ses débuts et le nombre quotidien d’ordonnances n’avait pas atteint une phase de maintien.
La répartition des types d’ordonnances découlant de l’EPAP aux deux GMF était comparable. L’ajustement des médicaments était le plus fréquent et représentait 74 % des ordonnances au GMF-U Laval et 67 % au GMF-U Sacré-Cœur. L’amorce autonome d’un médicament par le pharmacien constituait 20 % des ordonnances au GMF-U Laval et 33 % au GMF-U Sacré-Cœur. L’arrêt du traitement comptait pour 4 % des ordonnances au GMF-U Laval, et pour aucune ordonnance au GMF-U Sacré-Cœur.
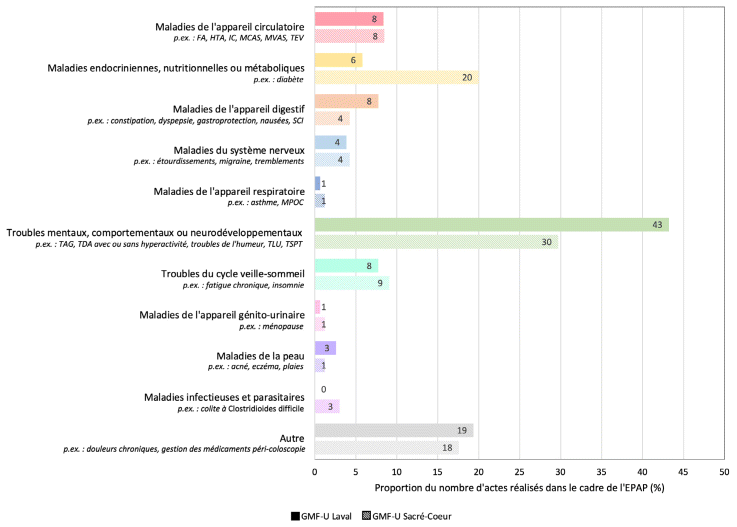
Pour les deux GMF, une grande proportion des ordonnances visaient des troubles mentaux, comportementaux ou neurodéveloppementaux, le trouble anxieux étant le plus fréquent dans les deux GMF (10 % et 16 % au GMF-U Laval et Sacré-Cœur, respectivement). Cependant, le trouble du déficit de l’attention avec ou sans hyperactivité occupait une place particulièrement importante au GMF-U Laval (24 % des ordonnances). Les troubles de l’humeur, quant à eux, représentaient 3 % du total des ordonnances au GMF-U Laval et 12 % au GMF-U Sacré-Cœur. La figure 2 présente le détail de la répartition des ordonnances découlant de l’EPAP classifiées selon la CIM-11 pour l’ensemble des diagnostics12.
Entrevues individuelles et groupes de discussion
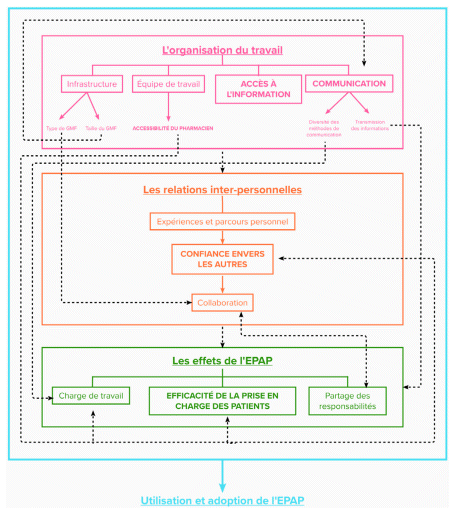
Les déterminants influençant la mise en œuvre et l’application d’une EPAP ont été classifiés en trois catégories : organisation du travail, relations interpersonnelles et effets de l’entente. La figure 3 présente schématiquement ces déterminants et les liens entre eux. Les citations des participants appuyant les résultats ont été regroupées dans la grille d’évaluation qualitative à la fin de la section des résultats.
Tableau I Caractéristiques des participants
| |
| |
|
Figure 2 Classification des actes selon la CIM-11
Abréviations : FA : fibrillation auriculaire; HTA : hypertension artérielle; IC : insuffisance cardiaque; MCAS : maladie cardiovasculaire athéroscléreuse; MPOC : maladie pulmonaire obstructive chronique; MVAS : maladie vasculaire athéroscléreuse; SCI : syndrome du côlon irritable; TAG : trouble d’anxiété généralisée; TDA : trouble du déficit de l’attention; TEV : thrombo-embolie veineuse; TLU : trouble lié à l’usage de substances psychoactives; TSPT : trouble de stress post-traumatique |
Organisation du travail
Les discussions autour de l’organisation du travail ont permis de repérer plusieurs facteurs contribuant au fonctionnement de la clinique et influençant la mise en place d’une EPAP.
Infrastructures
Les infrastructures regroupent l’environnement de travail et ses installations. Elles touchent l’usage de pratiques collaboratives ainsi que le degré de proximité, autant physique que relationnelle, des personnes. Plusieurs participants sont d’avis que la mission universitaire d’un GMF-U favorise la pratique avancée. La taille du GMF aurait plutôt un effet sur la communication. Selon certains participants du GMF-U Laval, la grande taille du GMF complexifie la transmission des informations relatives aux projets en cours.
Équipe de travail
L’équipe de travail comprend le personnel professionnel et administratif. La composition de l’équipe et l’horaire de travail des différents intervenants modulent la disponibilité de certains membres et l’accessibilité à leurs services. La rotation du personnel a été décrite à plusieurs reprises en entrevue individuelle comme une barrière : elle peut occasionner des délais dans la prise en charge des patients, notamment quand des tâches et/ou des messages envoyés à partir du DME sont transmis à une personne spécifique, et non au groupe de professionnels (p. ex. : le groupe de pharmaciens). La présence quotidienne d’un pharmacien au GMF permet d’assurer une meilleure continuité des soins, en plus de renforcer le lien de confiance avec l’équipe. Les participants ont également mentionné que la grande accessibilité des pharmaciennes favorise une gestion efficace et rapide dans la plupart des situations.
Accès à l’information
L’accès à l’information est également ressorti des entretiens comme un élément favorisant le climat de confiance. Une grande proportion des participants ont précisé qu’un DME commun facilite l’accès aux informations jugées essentielles à la prise en charge optimale du patient.
Communication
Les moyens de communication employés dans le milieu de travail peuvent avoir un effet sur l’efficacité des interventions. La diversité des méthodes de communication était un thème récurrent : une multitude de canaux sont utilisés dans les deux GMF sondés (p. ex. : discussion en personne, au téléphone ou par messagerie texte, par l’entremise du DME et par courriel). Ce manque d’uniformité pouvait entraîner une surcharge de travail pour certains. Un autre exemple est la grande quantité de courriels reçus qui rend parfois les informations importantes difficiles à trouver. La présence physique des professionnels au GMF semble cependant favoriser une communication plus efficace. Un participant expliquait que cette proximité physique permettait de travailler ensemble plus rapidement. Néanmoins, selon certaines pharmaciennes, des interruptions fréquentes peuvent nuire à leur productivité et augmenter le risque d’erreurs.
Relations interpersonnelles
Confiance
La confiance était évoquée comme un prérequis important à la collaboration. L’expérience et le temps passé à travailler ensemble renforcent la confiance dans l’équipe. Au sujet des pharmaciennes, un participant décrivait que leur présence de longue date au GMF a permis d’accroître la confiance de l’équipe envers elles.
Définition du rôle et des limites de chaque professionnel
La définition du rôle et des limites de chaque professionnel est un thème abordé. Certaines pharmaciennes et IPS trouvaient notamment que des tâches correspondant moins à leur expertise leur étaient déléguées, ce qui leur causait une forme d’insatisfaction. Selon elles, il s’agirait d’une conséquence de la méconnaissance de leur rôle. De leur point de vue, si leur rôle était mieux compris, elles passeraient moins de temps à effectuer des tâches pour lesquelles elles sont surqualifiées. Pour les pharmaciennes, une méconnaissance de leur rôle pourrait accroître leur charge de travail. Cette délégation de tâches, au détriment d’une réelle collaboration interprofessionnelle, limiterait le temps dont elles disposent pour accomplir des actes de pratique plus avancée, comme la prescription dans le cadre de l’EPAP.
| |
| |
|
Figure 3 Arbre de codagea
Abréviations : EPAP : ententes de pratique avancée en partenariat
a Les déterminants inscrits en gras et en majuscules sont considérés comme plus importants |
Expérience et parcours personnel
L’expérience et le parcours personnel étaient des thèmes récurrents, mais le point de vue des participants différait grandement. Certains étaient d’avis que parfois l’esprit collaboratif était moins présent en début de carrière, car les jeunes médecins voudraient développer leur propre expertise et maximiser leur exposition avant de déléguer. D’autres jugeaient que les professionnels récemment diplômés étaient plus collaboratifs. Plusieurs qualités individuelles sont perçues comme favorisant l’esprit collaboratif : la compétence, le sens de l’entraide, le professionnalisme, la pédagogie, l’esprit rassembleur et la confiance en soi. La proactivité, une caractéristique clé commune des pharmaciennes, était reconnue comme un élément facilitant la collaboration. Un participant a expliqué que la nature plus réservée de certaines personnes pouvait les freiner à collaborer avec autrui.
Effets de l’entente
Les aspects organisationnels et relationnels influencent les perceptions de l’EPAP et ses effets. Les principales perceptions constatées portaient sur la charge de travail, l’efficacité de la prise en charge du patient et le partage des responsabilités.
Charge de travail
Certains médecins mentionnaient un allègement de leur charge de travail et de leur charge mentale depuis l’instauration de l’EPAP. Par opposition, une IPS décrivait qu’elle n’avait pas ressenti cet effet, puisqu’elle perçoit l’EPAP plutôt comme un partage, et non une redistribution des tâches entre les différents professionnels.
Par ailleurs, certains affirment que l’EPAP a rendu la prestation des soins plus fluide, car l’accessibilité du pharmacien mène à une prise en charge plus rapide dans certaines situations et accroît ultimement l’accessibilité aux soins pour la clientèle du GMF.
Malgré les avantages perçus, certains enjeux peuvent limiter l’application de l’EPAP. Certaines pharmaciennes disaient avoir parfois certaines réticences à prescrire un traitement quand elles jugent avoir une moins bonne connaissance de la maladie ou du patient que le médecin traitant.
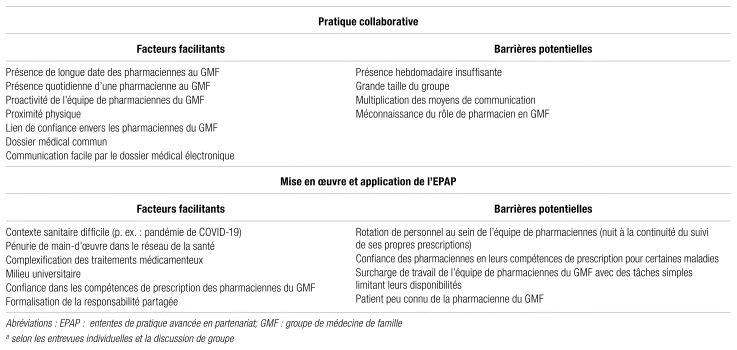
Le tableau II résume les principales barrières et les principaux facteurs facilitants mentionnés dans les entrevues individuelles et les groupes de discussion.
Discussion
Selon une étude qualitative au Royaume-Uni, les médecins se sentent rassurés de partager la responsabilité professionnelle avec le pharmacien, surtout lors de la prescription de pharmacothérapies complexes. Certains préféraient toutefois assumer la responsabilité finale de la prescription13. Des avantages similaires sur le plan du partage des responsabilités sont ressortis dans notre étude. Les répondants au sondage ont une attitude favorable envers l’adoption de l’EPAP. Les résultats des deux GMF-U sont comparables, sauf en ce qui a trait au changement observé dans les tâches quotidiennes. Plus de la moitié des répondants du GMF-U Sacré-Cœur remarquaient une différence dans leurs tâches depuis l’instauration de l’EPAP, notamment une diminution du temps consacré à valider et à faire le suivi des modifications suggérées par les pharmaciennes. Cette proportion était plus faible au GMF-U Laval. Cette différence s’explique, entre autres, par le fait que l’EPAP y était à ses tout débuts au moment du sondage. L’adoption d’une nouvelle pratique clinique se fait graduellement et peut prendre jusqu’à trois ans14.
Tableau II Résumé des facteurs facilitants et des barrières à la pratique collaborative et des facteurs spécifiques à la mise en œuvre d’une EPAPa
Grille d’évaluation qualitative (extraits de citations des participants)

Dans les deux GMF, l’ajustement des médicaments était l’activité que les pharmaciennes effectuaient le plus dans le cadre de l’EPAP. La prédominance de cette activité était attendue, car les pharmaciennes de ces deux cliniques l’avaient intégrée à leur pratique depuis 2015, année où elle avait été autorisée par la précédente loi 41. La nouveauté de l’EPAP étant surtout de permettre l’amorce autonome de nouveaux médicaments. Les pharmaciennes des deux GMF suivent principalement des patients atteints de maladies chroniques dont les traitements sont en cours. Les troubles mentaux, comportementaux ou neurodéveloppementaux représentaient le domaine clinique pour lequel la majorité des ordonnances étaient rédigées. La pharmacothérapie en santé mentale requiert fréquemment un ajustement graduel et l’essai de plusieurs agents ou combinaisons avant d’obtenir un traitement efficace et bien toléré. Cette situation peut expliquer un nombre élevé de demandes de soutien de la part des médecins et des IPS pour ces problèmes de santé. L’augmentation des cas de problèmes de santé mentale depuis la pandémie de COVID-19 peut aussi avoir contribué à cette observation15. Si le cadre légal permettait au pharmacien de commencer ou d’ajuster sans restriction un traitement ou encore de cesser des molécules désignées (stupéfiants, drogues contrôlées, substances ciblées), le nombre d’ordonnances autonomes aurait possiblement été plus important, car les pharmaciennes sont souvent sollicitées pour l’ajustement d’une analgésie nécessitant des médicaments contrôlés ou le changement de stimulant pour un TDAH. Dans ces deux cas, la loi fédérale n’autorise pas actuellement un pharmacien à amorcer le traitement.
Selon une des hypothèses de cette recherche, les jeunes médecins auraient davantage tendance à collaborer, car cette conduite est encouragée dans le cadre de leur parcours universitaire. Toutefois, bien que cette hypothèse ait été appuyée par certains participants, d’autres l’ont réfutée. Les jeunes médecins préfèrent parfois travailler en silo afin d’acquérir une expérience personnelle en début de carrière. Cette notion avait également été soulevée durant le panel de discussion du Grand Forum de l’Association des pharmaciens des établissements de santé du Québec9. D’autres préfèrent collaborer dès le début de leur carrière. Ainsi, l’âge et l’expérience ne semblent pas déterminer la volonté d’une personne à collaborer. D’autres déterminants pourraient mieux expliquer ce comportement, comme l’auto-efficacité de l’individu. Cet élément n’a pas été exploré en profondeur dans nos entretiens.
Certaines barrières et certains facteurs facilitants mentionnés par les participants touchaient plus largement la pratique collaborative alors que d’autres étaient propres à la mise en œuvre d’une EPAP. La relation de confiance, la présence quotidienne d’un pharmacien ou pharmacienne au GMF ainsi qu’une pratique collaborative déjà établie dans l’équipe clinique ont été reconnues comme des préalables à la mise en place d’une EPAP. La confiance, catégorisée comme un déterminant relationnel, est une condition incontournable de la collaboration. Plusieurs participants ont précisé que leur attitude favorable à la prescription autonome par leurs collègues pharmaciennes est due à la confiance qu’ils ont envers elles. Dans la littérature sur les pratiques collaboratives, la confiance ressort fréquemment comme un élément indispensable à leur réussite16,17. Les discussions en personne et les échanges sur des cas complexes étaient considérés comme des facilitateurs au développement d’une relation de confiance avec les pharmaciens. La transparence de la communication, notamment par l’accès aux informations du DME partagé, était jugée primordiale pour la compréhension des interventions des collègues et la confiance dans l’équipe. Ce point a également été abordé dans plusieurs études sur l’instauration de pratiques collaboratives aux États-Unis et au Royaume-Uni13,16. D’autres auteurs mentionnent que les patients étaient plus rassurés lorsqu’un pharmacien prescripteur avait accès à leur dossier médical et se disaient plus confiants envers les pharmaciens dans ce contexte17. La confiance du pharmacien en sa capacité à prescrire est aussi nécessaire et exige qu’il assume sa responsabilité professionnelle. La présence à temps plein d’un pharmacien au GMF contribuait à augmenter cette confiance, car l’équipe de pharmaciennes et pharmacien était alors en mesure d’assurer le suivi requis. Pour le reste de l’équipe, cette présence à temps plein et quotidienne procure une meilleure accessibilité à l’expertise du pharmacien, facilite l’établissement d’une relation de confiance et favorise la continuité des soins et le traitement des demandes dans un délai raisonnable.
Tous les répondants sont unanimes pour dire qu’un GMF de type universitaire crée un milieu propice à l’instauration de pratiques novatrices favorisant la mise en œuvre d’une EPAP. Les chercheurs d’une étude américaine mentionnent également qu’une affiliation universitaire augmente la confiance en soi des professionnels en raison de la mise à jour régulière de leurs connaissances sur les nouvelles pratiques et que les initiatives de pratiques collaboratives fonctionnent mieux lorsque les pharmaciens prennent des initiatives et font preuve d’une bonne confiance en soi16. La confiance des médecins et IPS envers la pratique avancée des pharmaciens peut cependant aussi se manifester dans des GMF non universitaires18.
Dans les deux GMF, le contexte sanitaire semble avoir catalysé la mise en œuvre de l’EPAP. L’accessibilité du pharmacien a aidé à pallier les délais de prise en charge causés par la pandémie de COVID-19. En contrepartie, la pandémie représentait une barrière dans d’autres milieux cliniques au Québec qui ont dû suspendre le processus de création d’une EPAP en raison de la surcharge de travail engendrée par la crise sanitaire9. Notre hypothèse initiale comprenait aussi les politiques provinciales en matière de santé, la pénurie de main-d’œuvre et le soutien des ordres professionnels comme déterminants potentiels de la mise en œuvre d’une EPAP. Toutefois, ces concepts ont été peu ou pas évoqués par les participants, possiblement parce que ces déterminants macroscopiques sont en général considérés davantage par les gestionnaires d’équipes cliniques que par les cliniciens, qui constituaient la population principale de l’étude.
La communication est un déterminant dans l’utilisation de l’EPAP. Des entraves à celle-ci ont été soulevées, causées en bonne partie par la taille du GMF-U et la grande diversité des méthodes de communication employées, ce qui complexifie la communication et interfère avec la diffusion efficace de l’information. Cette situation peut avoir contribué au fait que trois mois après la mise en œuvre de l’EPAP, seulement 15 % des répondants au sondage du GMF-U Laval en connaissaient l’existence dans leur clinique. Les participants du GMF-U Sacré-Cœur ont discuté longuement de la panoplie de moyens de communication avec les pharmaciennes et le pharmacien. Les médecins mentionnaient ne pas toujours savoir quel moyen était le meilleur pour les approcher pour s’assurer d’une réponse dans un délai approprié. Ils se tournent donc souvent vers des méthodes plus directes et moins formelles contrairement au GMF-U Laval où l’équipe fonctionne principalement par l’envoi de tâches dans le DME ou par discussion en personne pour des questions urgentes.
Selon Duncan et coll., les échanges directs constituent une méthode qui facilite le développement du lien de confiance entre professionnels, malgré les contraintes13. Les auteurs indiquent que les discussions directes sont à prioriser lors des analyses de cas complexes et permettent d’obtenir une rétroaction sur les habitudes de prescription16. Les commentaires des participants des deux GMF rappellent toutefois les effets négatifs potentiels d’interruptions trop fréquentes sur l’efficacité des pharmaciens.
La méconnaissance des rôles et des limites de chaque professionnel représentait un enjeu important. Ainsi, plusieurs participants avaient l’impression que leur temps et leur expertise n’étaient pas toujours utilisés à bon escient en raison d’une méconnaissance de leur rôle par certains professionnels. L’article de Lott et coll. aborde aussi le fait que certains médecins connaissent peu le niveau d’études des pharmaciens et l’étendue de leurs connaissances cliniques, ce qui peut freiner la collaboration16. Une meilleure communication et une définition claire du champ de pratique de chaque professionnel pourraient améliorer le climat de collaboration interdisciplinaire. Notons que la notion de délégation des tâches persiste encore, entre autres aux États-Unis, où le droit de prescrire est considéré comme un « privilège » que le médecin accorde au pharmacien16. Cette vision contraste avec celle des participants de notre étude. Dans nos entretiens, la vision de la collaboration entre médecins, pharmaciens, IPS et infirmières semblait plutôt celle d’un partage des tâches pour utiliser optimalement les compétences de chaque professionnel. Même si certains participants soulevaient que la ligne entre la collaboration et la délégation était parfois mince, la conscientisation du personnel quant à l’étendue du rôle de leurs pairs pourrait améliorer l’efficacité des soins et possiblement la satisfaction au travail. Il est donc important de ne pas confondre cette méconnaissance avec l’absence de désir d’une collaboration interprofessionnelle.
La perception de l’EPAP et de son effet sur la charge de travail variait selon les groupes professionnels. Pour les professionnels non pharmaciens, l’EPAP était associée à un allègement de leurs tâches leur permettant de consacrer plus de temps au suivi d’autres patients. Dans la littérature, ce constat était partagé par certains prescripteurs qui se disaient libérés et pouvaient s’occuper de cas plus complexes lorsque les pharmaciens contribuaient à la prise en charge des suivis13.
Enfin, l’EPAP permet également un partage des responsabilités professionnelles, vu la participation du pharmacien comme prescripteur. Ce partage était perçu comme un élément facilitant l’utilisation de l’EPAP par plusieurs médecins et IPS ayant participé à notre étude. Cette responsabilité partagée définie dans l’EPAP les met en confiance pour adopter l’entente. Cependant, pour le pharmacien, cette nouvelle responsabilité partagée limitait parfois la réalisation d’actes prévus dans l’EPAP : il peut arriver que le pharmacien ne se sente pas en confiance de prescrire des médicaments dans certaines circonstances. Plusieurs études sur la collaboration interprofessionnelle préconisent des méthodes pour augmenter la confiance en soi, mais aussi la confiance interpersonnelle. L’étude de Jové et coll. mentionne que des séances de formation continue pour tous les professionnels de la santé améliorent la collaboration19. La littérature rapporte également le souhait des pharmaciens d’accéder à plus de formation sur les habiletés soutenant la prescription afin de rehausser leur confiance face à ce rôle de prescripteur autonome20.
Limites de l’étude
Les résultats de notre étude reflètent les pratiques des répondants de deux GMF-U. Ils ne peuvent être extrapolés directement à des milieux non universitaires. Un biais de motivation de la part des répondants pourrait limiter la détection d’opinions moins favorables de professionnels n’ayant pas participé à l’étude. Le temps de présence plus grand des pharmaciens au GMF-U Sacré-Cœur pourrait aussi avoir influencé le type de pratique et la fréquence des interventions. Le temps de présence dans les deux cas est toutefois supérieur à la moyenne actuelle de 21 heures de temps de présence pharmacien dans les GMF du Québec, ce qui peut limiter la validité externe des observations.
L’équipe de recherche comptait des résidentes et résidents en pharmacie et un membre de l’équipe de pharmaciens de chacun des GMF-U, ces deux dernières personnes n’ont cependant pas été incluses comme participants à l’étude. Pendant la période de recherche, les cochercheuses résidentes ont toutes effectué un stage dans le GMF-U Laval et ont mené tous les entretiens du projet. Des pharmaciennes ont participé aux groupes de discussion avec leurs collègues. Ce contexte pourrait avoir dissuadé certains participants d’exprimer des opinions défavorables. Les opinions moins favorables pouvaient toutefois être émises de façon anonyme dans le sondage ou de façon privée lors d’un entretien individuel. Il était donc possible de les recueillir.
Certaines données descriptives pertinentes n’ont pu être collectées, car les deux GMF-U utilisent un DME différent. Par exemple, la proportion d’ordonnances rédigées découlant de l’EPAP par rapport au nombre total d’interventions pharmaceutiques n’a pas été recueillie. Connaître le nombre de suivis effectués après une ordonnance d’EPAP aurait été intéressant, mais cette donnée n’a pu être extraite puisqu’elle aurait demandé trop de temps de documentation pour un des deux GMF.
Conclusion
Tous les professionnels sondés dans cette étude s’entendaient sur le fait que l’EPAP entraîne assurément une meilleure accessibilité et une plus grande fluidité des soins de santé qui bénéficient ultimement au patient. Cette étude exploratoire des perceptions et expériences des professionnels de la santé sur la pratique de pharmaciens prescripteurs soutenue par une EPAP dans deux GMF-U a trouvé plusieurs déterminants facilitant le développement de cette nouvelle pratique. Plusieurs sont généraux et peuvent s’appliquer à toutes les équipes de soins souhaitant mettre en place une pratique avancée de pharmaciens prescripteurs au sein de son groupe. Parmi les facteurs facilitants, on trouve une culture de collaboration bien établie, un lien de confiance solide, l’utilisation d’un dossier médical électronique, une présence quotidienne du pharmacien et la reconnaissance de ses compétences et de l’étendue de son champ de pratique. Certains défis à surmonter peuvent aussi se manifester selon les personnes et les équipes, notamment la méconnaissance des rôles et des limites de chaque profession, la continuité des soins lorsque plusieurs pharmaciens assurent le service en rotation, un manque d’expérience ou de confiance pour certaines maladies. L’utilité d’offrir de la formation ciblée pour soutenir les pharmaciens dans leurs nouveaux rôles de prescripteurs autonomes est reconnue dans la littérature. Le Réseau québécois des pharmaciens GMF propose des formations et des outils aux pharmaciens souhaitant développer une pratique avancée en contexte de soins de première ligne.
Un nouvel élargissement du champ de pratique des pharmaciens est attendu au Québec avec le projet de loi 67 conférant aux pharmaciens une plus grande autonomie pour amorcer un traitement médicamenteux de façon autonome sans nécessiter une EPAP. Les éléments facilitants et les barrières observées dans la présente étude pourront aussi aider à la mise en œuvre harmonieuse d’une pratique avancée de pharmacien prescripteur autonome dans ces circonstances.
Annexe
Cet article comporte une annexe. Elle est disponible sur le site de Pharmactuel au www.pharmactuel.com.
Remerciements
Les auteurs remercient les professionnels et professionnelles des GMF-U pour leur participation volontaire au projet et souhaitent également remercier Mme Cynthia Addona, M.Sc. en éthique clinique (au moment de l’étude), M. Charles Patrick Diene, agent de planification, de programmation et de recherche au CISSS de Laval, Mme Annie Émond, pharmacienne au CISSS de Laval pour leur aide à la coordination de l’étude et à l’analyse de données. En outre, ils remercient Mmes Anne Maheu et Léonie Rouleau, membres du comité directeur du Réseau québécois des pharmaciens GMF, pour leur soutien à l’interprétation des données. Ces personnes ont donné leur autorisation écrite.
Financement
Cette étude a reçu un financement de la Chaire de recherche Sanofi en soins pharmaceutiques ambulatoires de la Faculté de pharmacie de l’Université de Montréal et du CISSS de Laval.
Conflits d’intérêts
Tous les auteurs ont soumis le formulaire de l’ICMJE sur la divulgation de conflits d’intérêts potentiels. Marie-Claude Vanier est cotitulaire clinicienne de la Chaire de recherche Sanofi en soins pharmaceutiques ambulatoires. Le programme de recherche de cette chaire est indépendant de la compagnie pharmaceutique. Line Guénette est membre du comité de rédaction de Pharmactuel. Les autres auteurs n’ont déclaré aucun conflit d’intérêts lié au présent article.
Références
1. Assemblée nationale du Québec. Projet de loi n∘ 41. Loi modifiant la Loi sur la pharmacie. Gazette Officielle du Québec, 25 janvier 2012, 144e année, n∘ 4. https://www.publicationsduquebec.gouv.qc.ca/fileadmin/gazette/pdf_encrypte/lois_reglements/2012F/56948.pdf [en ligne] https://www.opq.org/wp-content/uploads/2020/03/1954_38_fr-ca_0_guide_exercice_activites_reservees_pharmacien.pdf (site visité le 28 janvier 2025),
2. Ministère de la Santé et des Services sociaux. Loi modifiant principalement la Loi sur la pharmacie afin de favoriser l’accès à certains services. Projet de loi n∘ 31, Chap. 4 (17 mars 2020), [en ligne] https://www.publicationsduquebec.gouv.qc.ca/fileadmin/Fichiers_client/lois_et_reglements/LoisAnnuelles/fr/2020/2020C4F.PDF (site visité le 17 octobre 2022).
3. Ordre des pharmaciens du Québec. Guide d’exercice : les activités professionnelles du pharmacien (2020). [en ligne] https://www.opq.org/wp-content/uploads/2020/12/Guide_exercice_nouv_act_fev_2022.pdf (site visité le 6 octobre 2022).
4. Ordre des pharmaciens du Québec. Les ententes de pratiques avancées en partenariat. Tout le monde y gagne. L’Interaction 2023;13:14–23.
5. Mills T, Patel N, Ryan K. Pharmacist non-medical prescribing in primary care. A systematic review of views, opinions and attitudes. Int J Clin Pract 2021;75:e13827.

6. Adams AJ, Weaver KK, Athay Adams J. Revisiting the continuum of pharmacists prescriptive authority. J Am Pharm Assoc 2023;63:1508–14.

7. Jun JK. The role of pharmacy through collaborative practice in an ambulatory care clinic. Am J Lifestyle Med 2017;13:275–81.

8. Centers for Disease Control and Prevention. Advancing team-based care through collaborative practice agreements: a resource and implementation guide for adding pharmacists to the care team (2017). [en ligne] https://www.cdc.gov/high-blood-pressure/media/pdfs/2024/04/CPA-Team-Based-Care.pdf (site visité le 2 septembre 2024).
9. Présentation scientifique : Ratté PL, Bouchard Dallaire MP, Tremblay G, Dion N, Dupuis S. Panel pratiques collaboratives. Présenté au Grand Forum de l’Association des pharmaciens des établissements de santé du Québec. Ville de Québec, Qc, 25 mars 2022.
10. Damschroder LJ, Aron DC, Keith RE, Kirsh SR, Alexander JA, Lowery JC. Fostering implementation of health services research findings into practice: a consolidated framework for advancing implementation science. Implementation Sci 2009;4:50.

11. Beginning data analysis. Dans : Green J, Thorogood N. Qualitative methods for health research. 4e éd. Londres (RU): Sage Publications; 2018. p. 249–84.
12. Organisation mondiale de la Santé. CIM-11 : Classification internationale des maladies onzième révision (2022). [en ligne] https://www.who.int/fr/news/item/11-02-2022-icd-11-2022-release (site visité le 2 septembre 2024).
13. Duncan P, Ridd MJ, McCahon D, Guthrie B, Cabral C. Barriers and enablers to collaborative working between GPs and pharmacists: a qualitative interview study. Br J Gen Pract 2020;70:e155–63.

14. National Institute for Health and Clinical Excellence. How to change practice (Déc. 2007). [en ligne] https://www.nccmt.ca/uploads/media/media/0001/02/1200a0027a05725accd75602cea8ff141b69d31b.pdf (site visité le 2 septembre 2024).
15. COVID-19 Mental Disorders Collaborators. Global prevalence and burden of depressive and anxiety disorders in 204 countries and territories in 2020 due to the COVID-19 pandemic. Lancet 2021;398:1700–12.

16. Lott BE, Anderson EJ, Villa Zapata L, Cooley J, Forbes S, Taylor AM et al. Expanding pharmacists’ roles: Pharmacists’ perspectives on barriers and facilitators to collaborative practice. J Am Pharm Assoc 2021;61:213–20.
17. Famiyeh IM, McCarthy L. Pharmacist prescribing: A scoping review about the views and experiences of patients and the public. Res Social Adm Pharm 2017;13:1–16.
18. Vanier MC, Janoly-Dumenil A, Maheu A, Rouly G, Dugré N, Guénette L et al. Patient experiences and perceptions of health professionals on the effects of the advanced practice of pharmacists in Family Medicine Groups (GMF): EXPAND project. Présenté à la Canadian Pharmacy Education and Research Conference de l’Association des facultés de pharmacie du Canada. Québec, QC, le 13 juin 2024.
19. Jové AM, Fernández A, Hughes C, Guillén-Solà M, Rovira M, Rubio-Valera M. Perceptions of collaboration between general practitioners and community pharmacists: findings from a qualitative study based in Spain. J Interprof Care 2014;28:352–7.

20. Woit C, Yuksel N, Charrois TL. Competence and confidence with prescribing in pharmacy and medicine: a scoping review. Int J Pharm Pract 2020;28:312–25.
Pour toute correspondance : Marie-Claude Vanier, Faculté de pharmacie, Université de Montréal, C.P. 6128, succursale Centre-ville, Montréal (Québec) H3C 3J7 CANADA; Téléphone : 514 343-6111 (5065); Courriel : marie-claude.vanier@umontreal.ca
(Return to Top)
PHARMACTUEL, Vol. 58, No. 1, 2025







