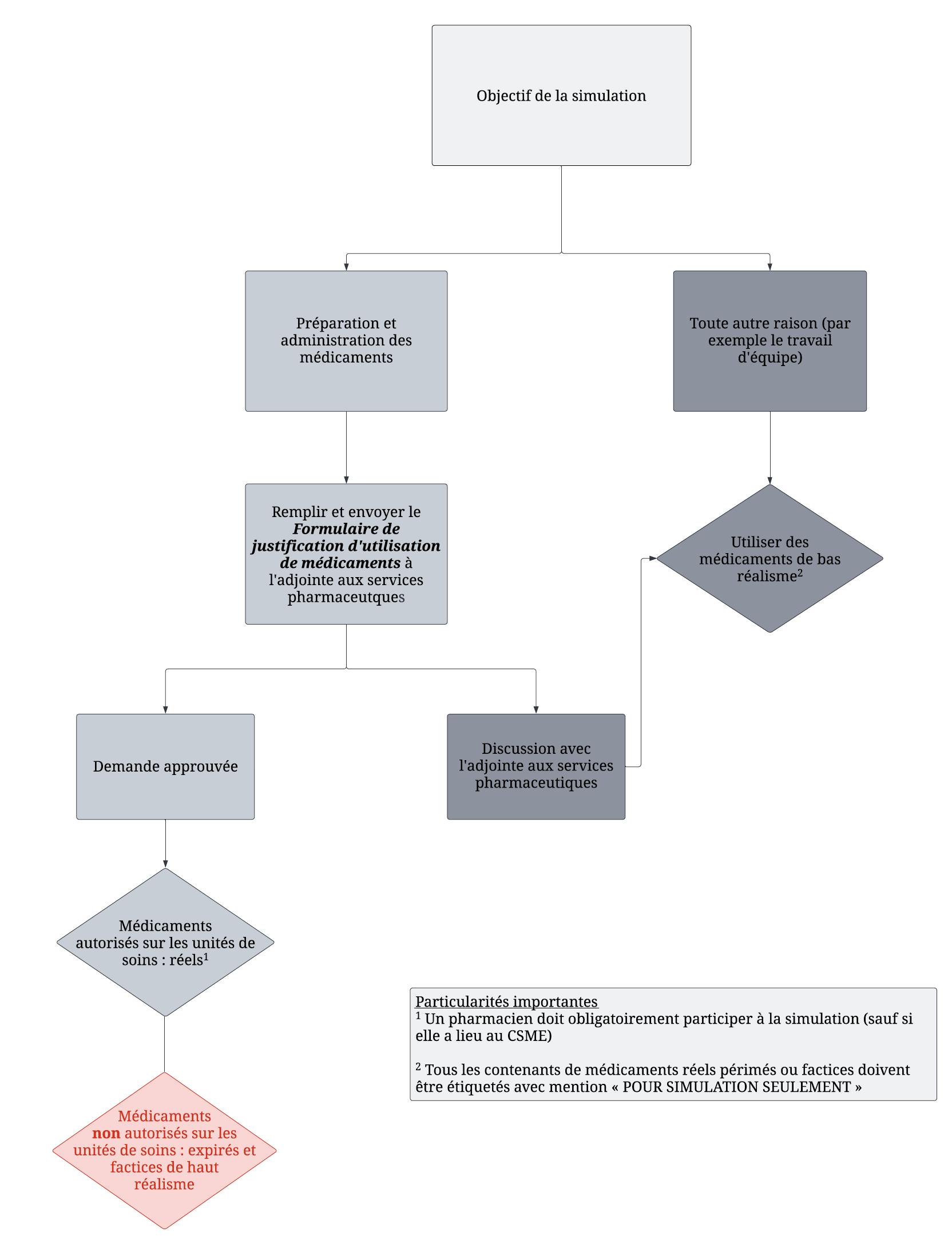
Figure 1 Algorithme d'aide à la décision pour le choix de représentation médicamenteuse dans les simulations et formations médicales
Gabrielle Gauthier1,2, Pharm.D., Emma Legault1,2, Pharm.D., Claudia Lord1,2, Pharm.D., Irina Mitrea1,2, Pharm.D., Hélène Roy3, B.Pharm., M.Sc., Suzanne Atkinson4, B.Pharm., M.Sc., Denis Lebel5, B.Pharm., M.Sc., FCSHP
1Candidate à la maîtrise en pharmacothérapie avancée au moment de la rédaction, Faculté de pharmacie, Université de Montréal, Montréal (Québec) Canada;
2Résidente en pharmacie au moment de la rédaction, Centre hospitalier universitaire Sainte-Justine, Montréal (Québec) Canada;
3Pharmacienne, chef adjointe aux soins, à l’enseignement et à la recherche, Centre hospitalier universitaire Sainte-Justine, Montréal (Québec) Canada;
4Pharmacienne, chef adjointe aux services pharmaceutiques, Centre hospitalier universitaire Sainte-Justine, Montréal (Québec) Canada;
5Pharmacien, chef du Département de pharmacie, Centre hospitalier universitaire Sainte-Justine, Montréal (Québec) Canada
Reçu le 18 décembre 2023; Accepté après révision le 10 janvier 2024
Résumé
Objectif: Développer une politique et des procédures pour la gestion des médicaments réels et factices utilisés dans les simulations et la formation du personnel au Centre hospitalier universitaire Sainte-Justine.
Description de la problématique: Plusieurs simulations et formations ont lieu au Centre hospitalier universitaire Sainte-Justine chaque année. Les gestionnaires du département de pharmacie reçoivent plusieurs demandes pour des médicaments réels ou factices malgré l’existence d’une politique et des procédures sur les simulations à l’hôpital. La décision quant au type de matériel à fournir leur revient. La procédure à appliquer doit être uniformisée pour permettre un accès équitable entre les divers secteurs, mais également pour assurer la sécurité du personnel et des patients.
Résolution de la problématique: Nous avons d’abord effectué une revue de littérature pour comprendre les enjeux liés à la gestion des médicaments réels ou factices lors d’une simulation. Ensuite, nous avons fait des entrevues avec des pharmaciens participant aux simulations dans les centres hospitaliers universitaires, des gestionnaires des centres d’enseignement et des représentants des ordres professionnels pour dresser un portrait de la situation au Québec. Enfin, nous avons rédigé une politique ainsi qu’un algorithme décisionnel résumé.
Conclusion: L’utilisation de médicaments dans les simulations est bénéfique, mais comporte des risques. Le choix de représentation médicamenteuse doit donc être évalué pour chaque simulation et tenir compte du but de l’exercice, des risques associés à chaque type de représentation médicamenteuse et de l’endroit où se déroule la simulation.
Mots-clés: simulation, formations, médicaments factices, simulation à l’hôpital, centre de simulation
Abstract
Objective: To develop policies and procedures for managing real and mock medication used in simulation-based trainings at the Centre hospitalier universitaire Sainte-Justine and to create a decision-tree algorithm for the type of medication to supply.
Problem description: Many simulation-based training sessions take place at the Centre hospitalier universitaire Sainte-Justine every year. Despite the existence of policies and procedures on simulation-based training at the hospital, members of the pharmacy department’s leadership teams receive a large number of requests for real and mock medication and therefore bear the responsibility to determine which type of supplies to provide. The procedure should be standardized to allow equitable access between departments, but also to ensure the safety of staff and patients.
Problem resolution: First, we conducted a literature review to understand the issues associated with managing real and mock medication during simulation-based trainings. Furthermore, we conducted interviews with pharmacists involved in simulation-based trainings at the teaching hospitals, members of the pharmacy department’s leadership teams, and representatives from professional orders to obtain an overview of the situation in Quebec. Lastly, we drafted a policy and a summary decision-tree algorithm.
Conclusion: The use of drugs in simulation-based trainings is beneficial, but it also entails certain risks. The type of medication to supply must therefore be evaluated for each simulation-based training and take into account the purpose of the training exercise, the risks associated with each type of medication, and the setting of the training.
Keywords: In-hospital simulation, mock medication, simulation, simulation centre, training
En santé, la simulation est une méthode de formation, d’évaluation et d’amélioration des pratiques. Elle utilise du matériel, des patients simulés ou des environnements de soins pour reproduire certaines situations critiques1. Elle constitue donc une occasion pour les équipes soignantes d’un établissement de santé de consolider leurs habiletés techniques et non techniques et d’améliorer leur capacité de communication et de collaboration dans le cadre d’une expérience réelle et immersive2. Plusieurs établissements de santé au Québec offrent des formations en centre de simulation. Les simulations peuvent aussi se dérouler directement sur les unités de soins pour en accroître le réalisme. Celles-ci se nomment « simulation in situ ». Dans un centre pédiatrique comme le Centre hospitalier universitaire (CHU) Sainte-Justine, les urgences présentant un risque immédiat pour la vie des enfants sont plus rares que dans un hôpital pour adultes et requièrent un haut degré de spécialisation, d’où l’importance de simulations très réalistes3. Toutefois, étant donné ce haut degré de réalisme, la représentation médicamenteuse dans la simulation peut entraîner un défi de taille pour les équipes afin de réduire le plus possible les risques d’incidents ou d’accidents.
En 2022, l’Ordre des pharmaciens du Québec (OPQ) a publié un document sur les rôles et les responsabilités du pharmacien lors de l’utilisation des médicaments dans les établissements d’enseignement4. Bien que les principes ne soient pas spécifiques aux établissements de santé, plusieurs peuvent s’appliquer à la gestion des médicaments employés dans le cadre d’une simulation en établissement de santé. Il est de la responsabilité de chaque établissement de définir ses propres politiques, procédures et règlements pour encadrer les simulations.
Il existe plusieurs options pour représenter un médicament lors d’une simulation, et chacune comporte un risque pour les patients ou pour le personnel, ainsi qu’un degré de réalisme différent. Le choix de la représentation médicamenteuse doit donc se faire en tenant compte du but de la simulation, de l’environnement où elle se déroule ainsi que des coûts et des risques associés.
Aux fins du présent article, le terme «représentation médicamenteuse» fera référence aux médicaments réels ou factices employés dans le cadre d’une simulation ou d’une formation. Les médicaments réels incluent tous les produits qui contiennent des substances actives, qu’ils soient périmés ou non. Les médicaments factices ne renferment aucun produit actif et incluent les produits de haut et de bas degré de réalisme.
L’objectif de notre projet est de développer une politique et des procédures sur la gestion des médicaments réels et factices utilisés dans les simulations et les formations du personnel au CHU Sainte-Justine et de créer un algorithme décisionnel pour faciliter le choix des représentations médicamenteuses.
Plusieurs types de simulation ont lieu au CHU Sainte-Justine, surtout dans les secteurs d’activité suivants : secteur mère-enfant, soins intensifs néonatals, soins intensifs pédiatriques et urgence. Ces simulations peuvent se dérouler sur les unités de soins ou au centre de simulation mère-enfant (CSME). Les principales simulations comprennent des urgences nécessitant le recours à un plateau de réanimation, à du matériel exigeant des techniques spécifiques (p. ex. : seringues d’épinéphrine) ou encore au travail d’équipe et à la communication. Notons qu’un module de simulation en ligne permet au personnel soignant de voir l’emplacement des médicaments dans les plateaux de réanimation. Toutefois, il doit être mis à jour pour en permettre l’usage5. Le CHU Saint-Justine étant un centre hospitalier universitaire, l’enseignement s’adresse tant aux étudiants qu’aux professionnels.
Actuellement, le CHU Sainte-Justine possède une politique sur l’organisation d’activités de simulation in situ. Bien qu’elle comporte une partie sur la gestion du matériel et des médicaments factices pour ce type de simulation, aucune section n’encadre ces éléments dans les simulations au centre de simulation ni dans la formation aux employés. En outre, la politique ne s’applique qu’aux médicaments factices, car elle interdit le recours à des médicaments réels, périmés ou non, sur les unités de soins. Elle comprend des règles d’utilisation générales et de bonnes pratiques, mais ne satisfait pas complètement aux besoins du département de pharmacie.
En effet, il arrive tout de même aux gestionnaires du département de recevoir des demandes d’obtention de médicaments, périmés ou non, ou de contenants vides aux fins de simulation. La décision quant au type de matériel à fournir leur revient. La procédure à appliquer doit être uniformisée pour permettre un accès aux médicaments conforme aux règles et équitable entre les différents secteurs de simulation et de formation, mais également pour assurer la sécurité du personnel et des patients. Un outil d’aide à la décision était donc désiré pour faciliter le positionnement de la pharmacie face à ces demandes.
Notre démarche comporte trois étapes pour parvenir à cibler les enjeux liés à la gestion des médicaments réels et factices dans les simulations ou les formations.
Premièrement, nous avons fait une revue de la littérature sur l’utilisation des médicaments dans les simulations médicales. Deuxièmement, nous avons mené des entrevues avec différents acteurs des simulations et des formations au Québec. Enfin, nous avons consulté la politique sur les simulations en établissement du CHU Sainte-Justine et l’avons adaptée en y ajoutant différents éléments pour qu’elle réponde notamment aux besoins des simulations in situ et au centre de simulation.
Nous avons effectué une revue de littérature sur MEDLINE, Ovid et Google Scholar avec les mots-clés suivants : «pediatrics», «neonatalogy», «simulation training», «in-situ simulation», «fake medication», «placebo», «policies and procedures», «patient safety» et «medication error». Nous avons consulté les articles pertinents, puis effectué une recherche dans la littérature grise. La revue de littérature nous a permis de trouver onze articles d’intérêt, et nous en avons retenu cinq. Il existe des enjeux autant pour l’utilisation de médicaments réels dans un environnement de simulation que pour le recours à des médicaments factices dans un contexte où ils pourraient se retrouver dans la chambre d’un patient6. Par exemple, un médicament périmé mal identifié pour la simulation et laissé dans une chambre après une simulation in situ pourrait être administré par erreur à un vrai patient. Il existe d’ailleurs plusieurs rapports de cas de médicaments factices administrés à des patients et ayant entraîné des conséquences graves, comme des chocs septiques, des hospitalisations aux soins intensifs et même la mort7. Plusieurs mesures sont décrites pour éviter de telles erreurs, notamment la pose d’une étiquette «pour simulation seulement» sur les médicaments, un décompte des stocks avant et après la simulation, l’existence de politiques sur les simulations et l’application de procédures strictes pendant les simulations, etc.3,8,9.
Afin de cerner les pratiques en vigueur au Québec dans les différents milieux, nous avons préparé un questionnaire composé d’une dizaine de questions ouvertes afin de structurer nos entrevues semi-dirigées sur l’existence d’une politique et de procédures sur la gestion des médicaments pendant les simulations ou les formations, le type de représentation médicamenteuse utilisée lors des simulations ainsi que l’approvisionnement et l’entreposage des médicaments factices ou réels. Nous nous sommes aussi intéressés à l’effet des médicaments réels ou factices sur les résultats de la simulation, qu’ils soient positifs ou négatifs.
Nous avons d’abord rencontré les trois pharmaciens et pharmaciennes membres des équipes de gestion des simulations du CHU Sainte-Justine pour connaître les pratiques locales. Nous avons également rencontré trois infirmières-conseils cadres responsables des simulations et de la formation des nouvelles infirmières. Enfin, nous avons rencontré la spécialiste en activités cliniques du CSME.
Par la suite, nous avons fait des entrevues téléphoniques ou en vidéoconférence avec les pharmaciens responsables des formations dans les départements de pharmacie de trois CHU et de deux CIUSSS de la grande région de Montréal. De plus, nous avons questionné les responsables des laboratoires de pratique professionnelle des facultés de pharmacie de l’Université de Montréal et de l’Université Laval ainsi que ceux des laboratoires d’un CEGEP offrant le programme de Techniques en soins infirmiers. Pour terminer, nous avons demandé à l’OPQ ainsi qu’au Collège des médecins du Québec s’ils avaient des positions officielles sur la gestion des médicaments en contexte de simulation en établissement de santé. Seul l’OPQ a publié des principes directeurs sur l’utilisation des médicaments en établissement d’enseignement qui comporte quatre grands axes : politique d’approvisionnement, conservation et destruction, modalités administratives et documents d’inspection3.
Toutes ces entrevues avaient pour but de dresser un portrait des pratiques de gestion des médicaments en contexte de simulation et de formation sur le territoire québécois. Nous avons pu constater les défis liés à ces pratiques, notamment le manque de standardisation inter- et intra-établissements. Un seul établissement sur les huit consultés (12,5 %) avait une politique sur la gestion des médicaments réels et factices utilisés dans les simulations en établissement de santé.
Une fois la revue de littérature et les entrevues avec les différents acteurs terminées, nous avons créé une politique sur l’utilisation des médicaments dans les simulations et les formations au CHU Sainte-Justine. Cette politique s’applique à toutes les simulations, qu’elles se déroulent au CSME ou in situ.
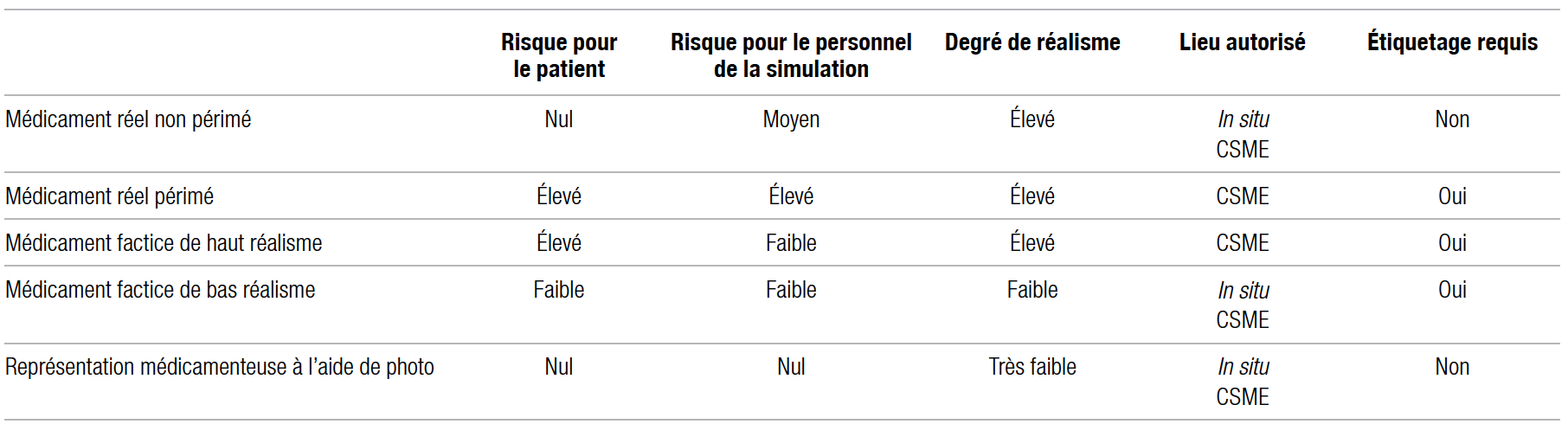
Nous avons d’abord recensé tous les types de médicaments réels et factices qui peuvent être utilisés dans les formations et les simulations et les avons classés en trois grandes catégories : médicaments réels, médicaments factices de haut réalisme et médicaments factices de bas réalisme.
Chaque classe contient des sous-catégories. Ainsi, les médicaments réels se déclinent en réels périmés et non périmés. Les médicaments factices de haut réalisme comprennent les Pocket Nurse® (fabricant de Demo Dose®), les Practi-Meds™, les Mockmeds® ou autres médicaments similaires. Leur aspect et leur emballage sont presque identiques à ceux des médicaments réels, mais ils ne contiennent aucun principe actif. Les fioles de médicaments réels vidées de leur produit actif et remplies d’un liquide inactif (NaCl à 0,9 % ou eau stérile) sont également considérées comme des médicaments factices de haut réalisme en raison de leur emballage identique à celui des médicaments réels.
Quant aux médicaments factices de bas réalisme, ils portent une étiquette qui permet de ne pas les confondre avec les médicaments originaux. Ils ne contiennent aucun principe actif. Un exemple de médicament factice de bas réalisme serait une fiole d’eau stérile avec une nouvelle étiquette sur laquelle est écrit un nom de médicament. Nous avons également inclus les photos de médicaments (par exemple une image d’une fiole d’épinéphrine) dans les médicaments factices de bas réalisme, car cette méthode est employée lors de certaines simulations et formations.
Dans la politique, l’élément primordial était de déterminer le but de la simulation ou de la formation, car c’est principalement cet élément qui influencera le choix du type de représentation médicamenteuse. Ainsi, si le but de la simulation est de s’exercer à la préparation d’un médicament, il est pertinent d’avoir recours à un type de représentation médicamenteuse qui est le plus près possible de la réalité. Cependant, si le but de la simulation est de travailler la collaboration interprofessionnelle, rien ne justifie l’emploi d’une représentation médicamenteuse qui pourrait entraîner un risque pour les patients ou le personnel. La figure 1 représente l’algorithme d’aide à la décision pour le choix du type de représentation médicamenteuse le plus approprié en fonction de l’objectif de la simulation.
Par ailleurs, les différents environnements où peuvent se dérouler des simulations ne présentent pas les mêmes risques. Au CSME, tous les types de représentations médicamenteuses peuvent être utilisés. Selon le but de la simulation, de vrais médicaments, périmés ou non, ainsi que des médicaments factices de haut et de bas réalisme pourront être employés. Pour les simulations in situ, les médicaments réels non périmés et les médicaments factices de bas réalisme seront permis. Les médicaments réels périmés et les médicaments factices de haut réalisme seront toutefois interdits. La politique déjà en place sur les simulations in situ autorisait les médicaments factices de bas et de haut réalisme, mais interdisait les médicaments réels. En priorisant la sécurité des patients sur les unités, nous avons choisi d’autoriser les médicaments réels et ceux de bas réalisme, mais d’interdire les médicaments factices de haut réalisme. Les coûts d’un tel changement de pratique sont difficiles à quantifier. Par exemple, une seringue d’épinéphrine coûte 33,33 $ CA alors que son équivalent Demo-Dose® se vend 7,29 $ CA. En contrepartie, l’ampoule d’épinéphrine coûte 0,75 $ CA contre 3,85 $ CA pour son équivalent Demo-Dose®. Comme les coûts varient beaucoup en fonction du type de médicament et qu’ils seront couverts par chaque unité, nous pourrons les évaluer ultérieurement lorsque nous disposerons de plus de données.
Lors de l’utilisation de médicaments réels et factices, la personne responsable de la simulation devra dorénavant remplir un registre avant et après la simulation pour assurer la traçabilité des médicaments et elle devra retourner le matériel inutilisé à la pharmacie. L’entreposage de médicaments réels ou factices est également possible dans les lieux de simulation in situ et au CSME, tant qu’ils ne sont pas dans l’environnement de soins et que les médicaments réels sont sous clé. Le même registre doit aussi être rempli périodiquement afin de garder un inventaire du matériel prêt à l’utilisation. Il pourra être conservé sur les lieux d’entreposage. Lorsqu’un médicament réel est employé dans une simulation in situ, un pharmacien doit faire partie de l’équipe de la simulation pour garantir une gestion adéquate et sûre des médicaments. Il s’assurera aussi que les directives entourant la gestion des médicaments sont respectées pour diminuer le risque d’accident pour les patients et les autres usagers.
|
| ||
|
Figure 1 Algorithme d'aide à la décision pour le choix de représentation médicamenteuse dans les simulations et formations médicales | ||
Après avoir créé la politique, nous avons organisé une rencontre avec les différents acteurs des simulations médicales et des formations au CHU Sainte-Justine afin de vérifier que la politique et les procédures à mettre en place répondaient au besoin de chaque unité et du CSME.
Notre revue de littérature ainsi que les entrevues que nous avons menées nous ont permis d’établir le degré de risque de chaque type de représentation médicamenteuse.
Dans les simulations in situ, le risque le plus grave était une administration accidentelle d’un médicament factice sans principe actif à un vrai patient dont l’état de santé nécessite un vrai médicament. Ce sont les médicaments réels périmés et factices de haut réalisme qui comportent le plus de risques, et c’est la raison pour laquelle nous avons choisi de les interdire dans les simulations in situ. Après discussion avec les différents intervenants du CHU Sainte-Justine, nous avons décidé d’autoriser les médicaments factices de bas réalisme dans les simulations in situ, car ils sont peu susceptibles d’être confondus avec un vrai médicament et d’être administrés accidentellement à un patient. Cependant, comme nous l’avons mentionné dans notre politique, si le but de la simulation ne concerne pas directement les médicaments, les photos de médicaments devraient être privilégiées afin d’exclure tout risque pour les patients.
À l’inverse, au CSME, l’administration accidentelle d’un médicament factice ou non serait risquée pour le personnel qui fait la simulation (si un employé se pique avec une seringue contenant un produit actif, par exemple). Dans ces types de simulation, ce sont principalement les médicaments réels périmés ou non qui comportent les plus grands risques. Quand le but de la simulation l’exige, nous avons permis le recours à des médicaments réels périmés ou non au CSME. L’emploi de médicaments réels périmés nous a particulièrement fait réfléchir, car il peut être plus complexe de gérer l’administration accidentelle d’un médicament périmé que d’un médicament non périmé. Cependant, dans une vision environnementale et économique pour réduire les pertes médicamenteuses au CHU Sainte-Justine, nous avons décidé de les autoriser au CSME.
Pour l’utilisation de médicaments réels périmés ou non et factices de haut réalisme dans les deux lieux de simulation, une demande accompagnée d’une justification écrite devra être envoyée à l’adjointe aux services pharmaceutiques du département de pharmacie. Seules les formations ou les simulations ayant pour objectif de pratiquer la préparation ou l’administration de médicament pourront utiliser ces formes de représentation médicamenteuse. Dans le cas où la demande est refusée, l’unité de soin requérante devra trouver une autre option selon l’objectif de la simulation. Le tableau I résume les différents risques et degrés de réalisme de chaque représentation médicamenteuse.
Les simulations médicales sont très importantes pour la formation et le maintien des habiletés des professionnels de la santé. L’utilisation de médicaments dans les simulations peut s’avérer bénéfique, mais elle n’est pas dénuée de risques. Le choix de représentation médicamenteuse doit donc être évalué pour chaque simulation et tenir compte du but de cette dernière, des risques associés à chaque type de représentation médicamenteuse et de l’endroit où se déroule la simulation.
Tableau I Caractéristiques des différents types de représentations médicamenteuses dans les simulations et formations médicales
Nous tenons à remercier les différents professionnels qui ont participé à nos entrevues, que ce soit au sein du CHU Sainte-Justine, des autres hôpitaux, des centres d’enseignement et de tout autre organisme contacté.
Les auteurs n’ont déclaré aucun financement lié au présent article.
Tous les auteurs ont soumis le formulaire de l’ICMJE sur la divulgation de conflits d’intérêts potentiels. Les auteurs n’ont déclaré aucun conflit d’intérêts lié au présent article.
1. Haute Autorité de Santé de France. Simulation en santé (mars 2019). [en ligne] https://www.has-sante.fr/jcms/c_2807140/fr/simulation-en-sante?fbclid=IwAR3xpch9EC5EvzEYf3uo6TKa-eOaaCBld4gwdSJDx2yIwXsPQe9I3hDaWno (site visité le 12 décembre 2023).
2. Lemieux-Doutreloux S, Blais S, Gosselin E, Marceau M, Lavoie P, Lapierre A et al. Simulation in situ : méthode pédagogique efficace pour rehausser les compétences professionnelles. Perspective infirmière 2021;18(3):46–52.
3. Ojha R, Liu A, Rai D, Nanan R. Review of simulation in pediatrics: the evolution of a revolution. Front Pediatr 2015;3:106.

4. Ordre des pharmaciens du Québec. Utilisation des médicaments dans les établissements d’enseignement. Rôles et responsabilités du pharmacien (août 2022). [en ligne] https://www.opq.org/materiel-documentation/utilisation-medicaments-etablissements-enseignement/ (site visité le 22 août 2023)
5. Bussières JF, Lebel D, Voytenko S, Marquis C, Bailey B. A pilot study to assess an online training module for healthcare staff learning to quickly identify drugs on resuscitation trays. Ann Fr Anesth Reanim 2011;30:31–6.

6. Brazil V, Scott C, Matulich J, Shanahan B et al. Developing a simulation safety policy for translational simulation programs in healthcare. Adv Simul 2022;7:1–7.

7. Robyn MP, Hunter JC, Burns A, Newman AP, White J, Clement EJ et al. Notes from the field: adverse events associated with administration of simulation intravenous fluids to patients. MMWR Morb Mortal Wkly Rep 2015; 64:226–7.
8. Raemer D, Hannenberg A. Mullen A. Simulation safety first: an imperative. Adv Simul 2018;3:1–4.

9. Raemer DB. Ignaz Semmelweis redux? Simul Healthc 2014; 9:153–5.

Pour toute correspondance : Suzanne Atkinson, CHU Sainte-Justine, 3175 Chemin de la Côte-Sainte-Catherine, Montréal, Québec, H3T 1C5, Téléphone : 514-345-4931; Courriel : suzanne.atkinson.hsj@ssss.gouv.qc.ca
PHARMACTUEL, Vol. 57, No. 2, 2024