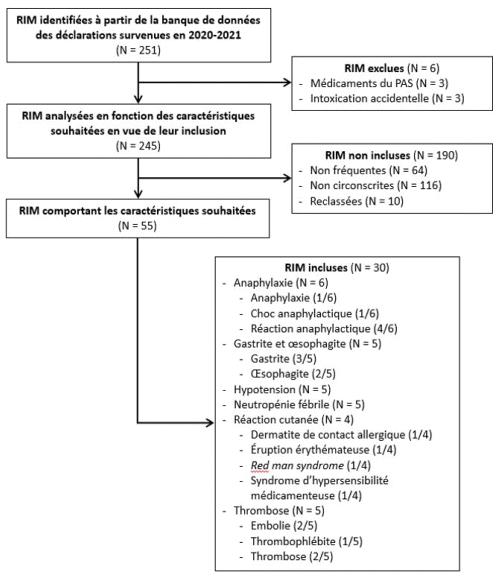
Figure 1 Cartographie de sélection des 30 réactions déclarées à Santé Canada du 1er avril 2020 au 31 mars 2021.
Abréviations : RIM : réaction indésirable médicamenteuse
Alex-Sandra Nault, B.Sc.1,2, Ariane Gosselin BSBP, D.E.S.S., M.Sc.2, Thaina Jean-Baptiste, BSBP2, Denis Lebel, B. Pharm, M.Sc., FCSHP3, Jean-François Bussières, B. Pharm., M.Sc., MBA, FCSHP, FOPQ4,5
1Candidate au Pharm.D. au moment de la rédaction, Faculté de pharmacie, Université de Montréal, Montréal (Québec) Canada;
2Assistante de recherche au moment de la rédaction, Département de pharmacie, Unité de recherche en pratique pharmaceutique, Centre hospitalier universitaire Sainte-Justine, Montréal (Québec) Canada;
3Chef, Département de pharmacie, Centre hospitalier universitaire Sainte-Justine, Montréal (Québec) Canada;
4Pharmacien, responsable, unité de recherche en pratique pharmaceutique, Centre hospitalier universitaire Sainte-Justine, Montréal (Québec) Canada;
5Professeur titulaire de clinique, Faculté de pharmacie, Université de Montréal, Montréal (Québec) Canada
Reçu le 15 janvier 2024; Accepté après révision par les pairs le 3 septembre 2024
Résumé
Objectif: L’objectif principal était d’explorer, selon deux approches, les coûts associés à la survenue d’une sélection de réactions indésirables médicamenteuses prises en charge lors d’un parcours de soins au sein d’un centre hospitalier universitaire mère-enfant.
Méthode: Il s’agit d’une étude descriptive rétrospective et exploratoire reposant sur six types de réactions indésirables médicamenteuses fréquentes déclarées à Santé Canada entre le 1er avril 2020 et le 31 mars 2021. Les coûts associés aux 30 réactions sélectionnées aléatoirement (c.-à-d. 30 patients en ayant subi une) ont été quantifiés par deux approches : 1) la prolongation de la durée de l’hospitalisation et 2) les données issues du logiciel utilisé pour le coût par parcours de soins et services.
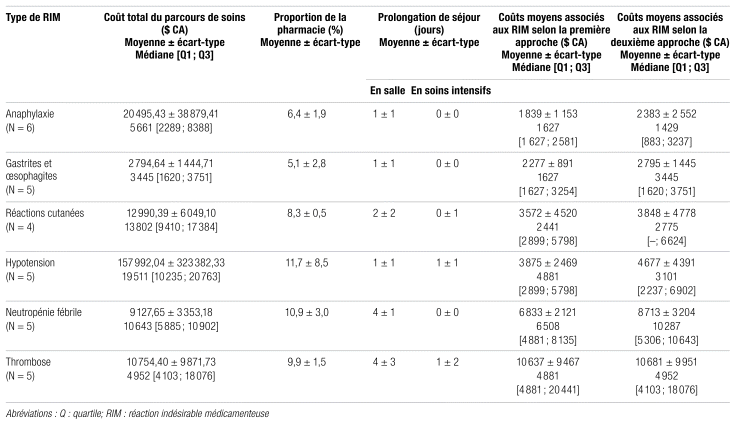
Résultats: Les réactions indésirables médicamenteuses sont survenues en majorité chez des filles (19/30, 63,3 %). Les patients avaient en moyenne 11 ± 7 ans et un poids moyen de 41,8 ± 24,3 kg. La durée de la réaction variait d’un jour dans les cas d’anaphylaxie, d’hypotension et de réaction cutanée à 14 jours (un cas de thrombose veineuse cérébrale). Les coûts moyens associés aux réactions indésirables médicamenteuses en ordre croissant sont les suivants : réactions d’anaphylaxie (de 1 839 à 2 383 $ CA), gastrite et œsophagite (de 2 277 à 2 795 $ CA), réaction cutanée (de 3572 à 3848 $ CA), hypotension (de 3 875 à 4 677 $ CA), neutropénie fébrile (de 6 833 à 8 713 $ CA) et thrombose (de 10 637 à 10 681 $ CA).
Conclusion: Il est possible d’estimer les coûts associés à la survenue d’une sélection de réactions indésirables médicamenteuses en établissement de santé. Les coûts moyens diffèrent selon le type de réaction (de 1 839 à 10 681 $ CA), mais sont relativement similaires pour les deux approches utilisées.
Mots-clés: coûts par parcours de soins et de services, pharmaco-économie, pharmacovigilance, réaction indésirable médicamenteuse
Abstract
Objective: The primary objective was to explore, using two approaches, the costs associated with the occurrence of selected adverse drug reactions managed over the course of admission at a mother-child teaching hospital.
Method: This was a retrospective, exploratory, descriptive study concerning six types of common adverse drug reactions reported to Health Canada between April 1, 2020 and March 31, 2021. The costs associated with 30 randomly selected reactions (i.e., 30 patients who experienced one of the reactions) were quantified using two approaches: 1) the increase in hospital length of stay and 2) using data from the software used to estimate costs per admission and according to the services used by the patient.
Results: The adverse drug reactions occurred predominantly in girls (19/30, 63.3%). Patients had a mean age of 11 ± 7 years and a mean weight of 41.8 ± 24.3 kg. The duration of the reaction ranged from one day for anaphylaxis, hypotension and skin reactions to 14 days (a case of cerebral venous thrombosis). Mean costs associated with the adverse drug reactions in increasing order were as follows: anaphylactic reactions (C$1,839 to C$2,383), gastritis and esophagitis (C$2,277 to C$2,795), skin reactions (C$3,875 to C$3,848), hypotension (C$3,875 to C$4,677), febrile neutropenia (C$6,833 to C$8,713), and thrombosis (C$10,637 to C$10,681).
Conclusion: It is possible to estimate the costs associated with the occurrence of selected adverse drug reactions in healthcare facilities. Mean costs vary according to the type of reaction (from C$1,839 to C$10,681), but they are relatively similar for the two approaches that were used.
Keywords: Adverse drug reaction, costs per admission, pharmacoeconomics, pharmacovigilance
Selon l’Institut canadien d’information en santé, au Canada, les dépenses de santé devraient totaliser 344 milliards de dollars en 2023 (12,1 % du produit intérieur brut)1. Au Québec, pour l’exercice financier 2023–2024, elles sont estimées à plus de 59 milliards de dollars2.
Les médicaments représentent une part importante des dépenses en santé. Selon l’Institut canadien d’information en santé, en 2022, les dépenses des régimes publics d’assurance médicaments au Canada ont totalisé 17,2 milliards de dollars, soit 13,9 % des dépenses en santé3. Selon Jacolin et coll., les dépenses des pharmacies en établissement de santé au Québec étaient de 1,519 milliard de dollars en 2020–20214.
Plusieurs études effectuées dans la population adulte montrent qu’une réaction indésirable médicamenteuse peut mener à une admission à l’urgence ou à une hospitalisation5–7.
Selon une revue systématique publiée par Howard et coll., les réactions indésirables médicamenteuses (RIM) causent de 4,2 à 30 % des hospitalisations d’adultes aux États-Unis et au Canada, de 5,7 à 18,8 % en Australie et à de 2,5 à 10,6 % en Europe8. Ainsi, une telle réaction peut avoir des conséquences financières sur le système de santé9–11.
En vertu des changements apportés à la Loi sur les aliments et drogues en 2019, tous les établissements de santé canadiens doivent déclarer à Santé Canada toute réaction indésirable médicamenteuse grave, c’est-à-dire qui « nécessite ou prolonge l’hospitalisation, entraîne une malformation congénitale ou une invalidité ou incapacité persistante ou importante, met la vie en danger ou entraîne la mort »12,13. Ces éléments peuvent être associés à une hausse des dépenses en santé.
Depuis le 1er avril 2023, le ministère de la Santé et des Services sociaux (MSSS) du Québec a amorcé le déploiement d’un nouveau mode de financement des établissements de santé québécois qui tient compte du nombre de patients traités, des types de services fournis, de leur volume et de leur qualité14. Selon le MSSS, « le financement axé sur le patient permet de s’assurer que chaque établissement reçoit sa juste part de financement en fonction des services rendus aux patients »14. L’échéancier prévoit un déploiement progressif, et les dépenses des pharmacies hospitalières devraient être financées en totalité par ce nouveau mode à partir du 1er avril 2027.
Il manque actuellement des données sur les coûts des réactions indésirables médicamenteuses en établissement de santé au Québec. Nous nous sommes intéressés à ce problème. L’objectif est d’explorer les coûts associés à la survenue d’une sélection de réactions indésirables médicamenteuses prises en charge lors d’un parcours de soins au sein d’un centre hospitalier universitaire mère-enfant selon deux approches.
Il s’agit d’une étude descriptive rétrospective et exploratoire.
L’étude a été menée au Centre hospitalier universitaire (CHU) Sainte-Justine, un établissement de soins universitaire mère-enfant de 500 lits totalisant plus de 17 000 admissions et plus de 89 000 visites à l’urgence par année15. Le projet a été approuvé par le Comité d’éthique de la recherche interne.
Le Département de pharmacie du CHU Sainte-Justine compte sur une équipe de soutien à la pharmacovigilance comprenant deux spécialistes en activités cliniques détentrice d’un baccalauréat en sciences biopharmaceutiques. De plus, tous les pharmaciens exerçant au chevet des patients participent à la prévention et à la prise en charge clinique des réactions indésirables médicamenteuses. Afin de satisfaire aux exigences légales de déclaration obligatoire de telles réactions graves, l’équipe de soutien à la pharmacovigilance traite les déclarations spontanées des cliniciens et évalue un fichier d’extraction des épisodes de soins pendant lesquelles sont survenues des réactions indésirables médicamenteuses. Ce fichier est produit à chaque exercice financier par une archiviste médicale. En 2020–2021, 251 de ces réactions ont été déclarées à Santé Canada par l’équipe du CHU Sainte-Justine.
L’étude porte sur les clientèles mère-enfant du CHU Sainte-Justine (c.-à-d. obstétrique-gynécologie et pédiatrie).
Les données cliniques ont été extraites des logiciels MEDÉCHO (Logibec, Montréal, Québec, Canada) et ChartMaxx (Secaucus, New Jersey, États-Unis). Les coûts ont été extraits en dollars canadiens du logiciel PPM (Power Performance Manager, PowerHealth, Adélaïde, Australie-Méridionale, Australie) selon la méthode du coût par parcours de soins convenue avec le MSSS. Dans le logiciel PPM, les coûts des données cliniques administratives et financières sont des coûts directs (p. ex. : coût des médicaments, coût des salaires du personnel infirmier) et sont appariés. Les coûts indirects (p. ex. : répartition des coûts d’exploitation du bâtiment) sont distribués par parcours de soins selon une pondération préétablie qui varie selon les centres d’activité (p. ex. : unités de soins, centres de consultation externe, blocs opératoires, pharmacies, laboratoires). De plus, le MSSS fixe chaque année, selon le type de séjour, les tarifs applicables à une hospitalisation, qui seront utilisés notamment pour la facturation interprovinciale. Pour le CHU-Sainte-Justine, ils s’élevaient, en 2020–2021, à 1627 $ CA/jour-présence en salle et à 2899 $ CA/jour-présence aux soins intensifs16.
L’étude porte sur une sélection de réactions indésirables médicamenteuses repérées par l’équipe de soutien à la pharmacovigilance du 1er avril 2020 au 31 mars 2021. Les réactions indésirables médicamenteuses ont été choisies à partir de la banque locale de données des déclarations de réactions indésirables médicamenteuses, y compris les graves. Celles associées à des médicaments obtenus par le Programme d’accès spécial de Santé Canada (médicaments non commercialisés au Canada et dont la déclaration est effectuée par un processus différent) et associées à un incident ou accident ou encore découlant d’une intoxication accidentelle ont été exclues. Les réactions indésirables médicamenteuses suivantes ont été incluses : fréquentes (au moins cinq déclarations avec des signes et symptômes similaires), circonscrites à une période définie et faciles à repérer (tableau clinique clair et facilement consignable au dossier du patient). Parmi les 251 réactions indésirables médicamenteuses déclarées à Santé Canada, 55 répondaient aux critères d’inclusion. Les six types les plus fréquents sont : l’anaphylaxie, la gastrite et l’œsophagite, l’hypotension, la neutropénie fébrile, la réaction cutanée et la thrombose. Une sélection aléatoire a ensuite été effectuée afin d’obtenir un échantillon de convenance de 30 réactions, à raison de cinq par type.
Pour chaque type de réaction indésirable médicamenteuse, des paramètres associés à l’hospitalisation ont été recueillis : raison de l’admission (si elle est liée à la réaction), degré d’intensité relatif des ressources utilisées (NIRRU), indice de gravité, indice de mortalité. De plus, certains paramètres associés à la réaction indésirable médicamenteuse ont été récoltés : codes de cause externe issus de la Classification internationale des maladies, révision 10 (CIM-10), nombre (%) d’admissions liées à la réaction, nombre (%) de patients suivis en externe et durée de la réaction. La durée a été estimée à partir des premiers symptômes mentionnés dans les notes d’évolution des cliniciens inscrites au dossier du patient jusqu’à la fin de l’hospitalisation ou jusqu’à la fin des symptômes (s’ils persistaient après la fin d’hospitalisation)17.
Le coût total du parcours de soins par patient et par type de réaction (moyenne ± écart-type, médiane et écart interquartile [Q1;Q3]) a été calculé à l’aide du logiciel PPM. Il inclut l’ensemble des coûts associés à l’hospitalisation (hébergement, tests, imagerie, médicaments, etc.), à une visite à l’urgence précédant l’hospitalisation et à une ou plusieurs visites de suivi en centre de consultation externe après l’hospitalisation. La proportion du coût total d’un parcours de soins attribuable aux coûts du Département de pharmacie a également été calculée. Ce coût inclut les composantes professionnelle (c.-à-d. ressources humaines) et pharmaceutique (c.-à-d. médicaments). Le coût total du parcours de soins exclut les coûts des analyses de laboratoire, car les données n’étaient pas utilisables.
Au terme d’une revue de la littérature (PubMed) et d’une exploration préliminaire des données, deux approches ont été sélectionnées afin de quantifier les coûts associés aux réactions indésirables médicamenteuses.
La première approche explorée était le calcul des coûts associés aux réactions en tenant compte de la prolongation de la durée d’hospitalisation. Le nombre de jours de prolongation de la durée d’hospitalisation attribuable à la réaction a été déterminé au jour près de façon indépendante par deux personnes (une assistante de recherche et une spécialiste en activités cliniques) en fonction du contenu des notes d’évolution des cliniciens, des tests et des ordonnances. Si la prise en charge médicale de la réaction n’était pas importante (c.-à-d. peu d’incidence sur le déroulement de l’hospitalisation au jour près), la prolongation était considérée comme nulle. Lorsque l’admission était liée à la réaction indésirable médicamenteuse, les journées subséquentes à l’admission étaient comptabilisées comme une prolongation de la durée d’hospitalisation. Le coût associé à chaque réaction correspondait au nombre de jours de prolongation d’hospitalisation multiplié par le tarif applicable (c.-à-d. tarifs interprovinciaux par type de séjour au Québec en vigueur au 1er avril 2020)16.
La deuxième approche explorée était le calcul des coûts associés aux réactions indésirables médicamenteuses à partir de l’analyse des données issues du logiciel PPM par une première personne (assistante de recherche) et validée par une seconde (spécialiste en activités cliniques). Pour chaque réaction incluse, l’ensemble des coûts (hébergement, tests, ordonnances, bloc opératoire, etc.) du séjour ont été extraits. Les coûts de visite à l’urgence et en centre de consultation externe lors du parcours de soins, s’ils étaient applicables, ont également été considérés. Le coût par réaction indésirable médicamenteuse a été calculé à partir du début de la réaction. Les coûts des soins prodigués en rapport avec le diagnostic d’admission (ou l’état médical du patient), s’il est différent de celui de la réaction indésirable médicamenteuse, ont été exclus (c.-à-d. audiologie, ergothérapie, nutrition clinique, psychologie, physiothérapie, service social). Seules des statistiques descriptives ont été effectuées (moyenne, écart-type, médiane, [Q1;Q3]).
La figure 1 présente la cartographie de sélection des 30 réactions déclarées à Santé Canada du 1er avril 2020 au 31 mars 2021.
La plupart des réactions indésirables médicamenteuses sont survenues chez des filles en majorité (19/30, 63,3 %). Les patients avaient en moyenne 11 ± 7 ans et avaient un poids moyen de 41,8 ± 24,3 kg. De tous ces patients, cinq ont présenté une deuxième réaction indésirable médicamenteuse (5/30, 16,7 %) et un patient, une troisième durant la même hospitalisation.
Quatre des 30 réactions incluses dans l’étude comportaient d’autres manifestations cliniques associées au même médicament. Trois de ces réactions, déclarées initialement comme une manifestation clinique d’hypotension, ont aussi mené à une convulsion fébrile, à une vasoplégie et/ou à des vomissements. Huit patients (8/30, 26,7 %) ont été admis au CHU Sainte-Justine en provenance d’un autre établissement de santé et cinq d’entre eux ont été hospitalisés.
Des 30 patients inclus, le degré d’intensité relatif des ressources utilisées par hospitalisation variait de 0,386 (réaction anaphylactique) à 13 900 (greffe de cellules souches hématopoïétiques). Un total de 33 codes de cause externe de la CIM-10 ont été employés (17 codes différents) par les archivistes médicaux pour déterminer la ou les classes de médicaments soupçonnés d’avoir provoqué la réaction. La durée d’une telle réaction variait d’un jour pour les cas d’anaphylaxie, d’hypotension et de réaction cutanée (réaction à la perfusion de vancomycine) à 14 jours pour une thrombose veineuse cérébrale.
Le tableau I présente un profil descriptif des réactions indésirables médicamenteuses sélectionnées déclarées à Santé Canada du 1er avril 2020 au 31 mars 2021.
Le tableau II présente un profil des coûts associés aux réactions sélectionnées.
Le coût total d’un parcours de soins par patient variait de 914,84 $ CA pour un patient en chirurgie d’un jour en gastroentérologie à 736 217,21 $ CA pour un patient traité pour une greffe de cellules souches hématopoïétiques.
La proportion de ces coûts attribuable aux activités du Département de pharmacie (pour l’ensemble des dépenses durant la période de traitement) variait de 0,5 % pour le même patient en chirurgie d’un jour en gastro-entérologie à 24,2 % pour un patient hospitalisé pour une désensibilisation au rituximab.
|
| ||
|
Figure 1 Cartographie de sélection des 30 réactions déclarées à Santé Canada du 1er avril 2020 au 31 mars 2021.
| ||
Enfin, les coûts moyens calculés par la première approche sont inférieurs ou semblables aux coûts moyens calculés par la seconde. Les réactions indésirables médicamenteuses en ordre croissant de coûts moyens étaient : les réactions d’anaphylaxie, les gastrites et œsophagites, les réactions cutanées, l’hypotension, la neutropénie fébrile et la thrombose. Notons que les coûts de suivi en centre de consultation externe ont été exclus de la deuxième approche (logiciel PPM) en raison de la qualité des données recueillies et des difficultés à les interpréter. Le tableau présente également les données selon la médiane et les écarts interquartiles (Q1;Q3).
Notre étude descriptive rétrospective et exploratoire a permis de comparer deux approches pour estimer les coûts de la prise en charge des réactions indésirables médicamenteuses en établissement de santé. Elle semble indiquer que les deux approches peuvent être utilisées à cette fin (c.-à-d. calcul des coûts associés aux réactions en tenant compte de la prolongation de la durée d’hospitalisation par rapport au calcul des coûts associés aux réactions à partir des données issues du logiciel PPM). Les deux approches donnent des coûts moyens relativement similaires par type de réaction. Les écarts-types sont inférieurs à la moyenne dans quatre cas sur six (sauf pour les réactions cutanées et l’anaphylaxie), mais demeurent élevés. Une analyse sur un plus grand nombre de cas pourrait permettre de confirmer si la distribution des coûts associés aux réactions indésirables médicamenteuses est normale ou non paramétrique.
Tableau I Profil descriptif des réactions indésirables médicamenteuses sélectionnées et déclarées du 1er avril 2020 au 31 mars 2021
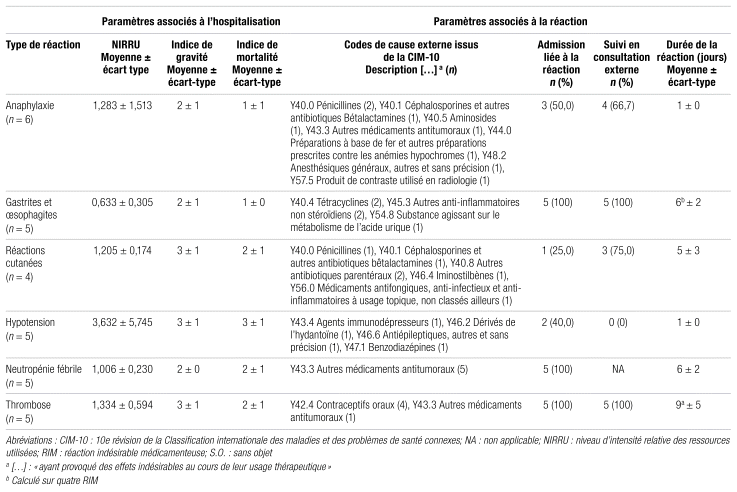
Tableau II Profil des coûts associés aux RIM sélectionnées
Il est intéressant de constater que la première approche donne un résultat du même ordre de grandeur que la seconde, ce qui semble indiquer qu’on pourrait, à moindre effort, estimer les coûts d’une réaction indésirable médicamenteuse en calculant la prolongation de la durée de séjour liée à la réaction (en jours, ou même en heures). Toutefois, on ne peut généraliser cette affirmation dans notre étude en raison de certains éléments. Premièrement, les données relatives aux tests de laboratoire ont été exclues de notre analyse. En effet, ces tests sont traités par une des grappes Optilab, et le traitement des données économiques par PPM n’était pas optimisé au moment de l’étude. Une prise en compte de ces données augmenterait le coût moyen de la deuxième approche. Deuxièmement, il n’est pas facile d’isoler les gestes cliniques associés à la prise en charge de la réaction indésirable médicamenteuse, consignés au dossier du patient et calculés dans PPM. Un patient hospitalisé a souvent plusieurs problèmes de santé, et un geste clinique donné peut être posé pour plus d’une raison. Ainsi, il est possible de sur ou de sous-estimer les coûts réels lors de l’analyse du dossier du patient. Enfin, le recours à un tarif par jour-présence pour calculer les coûts par prolongation de la durée d’hospitalisation est également discutable. À titre d’exemple, le tarif par jour-présence aux soins intensifs était de 2 899 $ CA pour les patients canadiens, mais de 10 581 $ CA pour les personnes qui n’ont pas de carte d’assurance-maladie du Québec ou d’une province canadienne valide, ou qui ne résident pas au Canada18.
Notre étude met en évidence des coûts moyens différents par type de réaction indésirable au médicament allant de 1 839 à 10 681 $ CA selon le type et l’approche de calcul utilisée. Les coûts moyens calculés sont compatibles avec ceux que l’on trouve dans la littérature, bien que les résultats des études économiques publiées varient grandement d’une étude à l’autre. Dans une recension des études économiques portant sur les coûts associés aux réactions indésirables médicamenteuses en établissement de santé, Nault et coll. ont observé un coût moyen par réaction de 256 $ US pour une hypertension à 23 962 $ US pour des infections, à partir d’une sélection de 23 études19. Avant de pouvoir se servir ces chiffres, il faut tenir compte de l’année applicable, de la devise, de la nature des coûts inclus (p. ex. : hospitaliers, ambulatoires). Les données de notre étude concernent des enfants tandis que celles de la littérature s’appliquent généralement aux adultes. En outre, notre analyse fournit également les coûts médians et les valeurs au 25e et 75e percentile. Étant donné le nombre limité de cas évalués par type de réaction indésirable aux médicaments, il faut interpréter avec prudence les données, car la distribution des coûts n’est souvent pas normale. En revanche, dans la littérature, les comparaisons sont couramment présentées en coûts moyens.
Le financement axé sur le patient, désormais en place dans le réseau de la santé québécois, repose sur l’analyse de données financières et cliniques du coût par parcours de soins et de services de tous les établissements de santé durant un exercice financier de référence, soit celui de 2019–2020. À partir des données recueillies par le MSSS, des tarifs de financement ont été définis en fonction des coûts moyens par diagnostic regroupé pour la gestion. Il est raisonnable de penser que, pour un certain diagnostic, la survenue de nombreuses réactions indésirables médicamenteuses est associée à une hausse des coûts. De manière générale, on peut dire qu’une telle réaction aura un effet potentiellement négatif sur le financement d’un établissement, car la volonté générale des modèles de financement est d’apporter une certaine « normalisation » du parcours du patient. Ainsi, tout événement qui ferait sortir un parcours de la « norme » établie pour son groupe entraînerait au minimum une augmentation du coût de la période de traitement, mais pourrait aller jusqu’à une baisse du financement dans certains cas.
C’est pourquoi il est essentiel que les cliniciens décrivent mieux les réactions indésirables médicamenteuses dans leurs notes d’évolution. Dans une étude menée en 2023, Saint-Vil et coll. ont observé, parmi une sélection de 140 réactions indésirables médicamenteuses, que la disponibilité moyenne des variables relatives à la déclaration d’une telle réaction était de 82 ± 11 %20. Avec des notes d’évolution et une feuille sommaire plus complètes, les archivistes médicaux seraient en mesure de codifier adéquatement ces réactions dans le logiciel MED-ÉCHO.
Cette étude comporte des limites. Il s’agit d’une étude menée dans un centre mère-enfant. Elle porte sur une sélection limitée de six types de réaction indésirable médicamenteuse (n = 30). L’analyse des données a été effectuée par deux détentrices d’un baccalauréat en sciences biopharmaceutiques supervisées par un pharmacien. Une analyse faite auprès d’un panel d’experts (médecins, pharmaciens, etc.) pourrait accroître la qualité des données. En ce qui concerne la première approche explorée, l’analyse repose sur la prolongation d’hospitalisation à raison d’une unité de jour-présence. On pourrait envisager de calculer la prolongation en heures afin d’accroître la précision. En ce qui concerne la deuxième approche, même si elle n’est pas parfaite, elle gagne en précision d’année en année, car les méthodes de calcul et la qualité des données s’améliorent. Il reste encore, malgré tout, des progrès à faire et des données à rendre exploitables, comme celles des laboratoires mentionnés plus tôt. Dans le cas des deux approches, notre démarche ne tient pas compte des honoraires que les médecins ont facturées à la Régie de l’assurance maladie du Québec. La prise en charge d’une réaction indésirable médicamenteuse par un médecin entraîne donc des coûts additionnels pour le système de santé.
Il est possible d’estimer les coûts associés à la prise en charge des réactions indésirables médicamenteuses en établissement de santé. Les coûts moyens diffèrent selon le type de réaction (de 1 839 à 10 681 $ CA), mais sont relativement similaires selon les deux approches explorées, soit à l’aide de l’évaluation de la prolongation de la durée de l’hospitalisation ou de données issues du logiciel utilisé pour le financement axé sur les patients.
Les auteurs remercient Dana Necsoiu, archiviste médicale, et Nathaniel Kadoche, analyste de coûts par parcours de soins au CHU Sainte-Justine. Ces personnes ont donné leur autorisation écrite.
Les auteurs n’ont déclaré aucun financement lié au présent article.
Tous les auteurs ont soumis le formulaire de l’ICMJE sur la divulgation de conflits d’intérêts potentiels. Jean-François Bussières est membre du comité de rédaction de Pharmactuel. Les autres auteurs n’ont déclaré aucun conflit d’intérêts lié au présent article.
1. Institut canadien d’information sur la santé. Tendances des dépenses nationales de santé (2 novembre 2023). [en ligne] https://www.cihi.ca/fr/tendances-des-depenses-nationales-de-sante#:~:text=Les%20effets%20prolong%C3%A9s%20de%20la,6%2C9%20%25%20en%202023 (site visité le 6 janvier 2024).
2. Gouvernement du Québec, ministère des Finances. Budget 2023–2024. [en ligne] https://www.finances.gouv.qc.ca/Budget_et_mise_a_jour/budget/documents/Budget2324_PlanBudgetaire.pdf#page=358 (site visité le 6 janvier 2024).
3. Institut canadien d’information sur la santé. Dépenses en médicaments prescrits au Canada. [en ligne] https://www.cihi.ca/fr/depenses-en-medicaments-prescrits-au-canada-serie (site visité le 6 janvier 2024).
4. Jacolin C, Lebel D, Bussières JF. Êtes-vous prêt pour intégrer le financement à l’activité en pharmacie hospitalière? Pharmactuel 2022 ; 55:80–3.
5. Oscanoa TJ, Lizaraso F, Carvajal A. Hospital admissions due to adverse drug reactions in the elderly. A meta-analysis. Eur J Clin Pharmacol 2017;73:759–70.
Crossref PubMed
6. Pedrós C, Formiga F, Corbella X, Arnau JM. Adverse drug reactions leading to urgent hospital admission in an elderly population: prevalence and main features. Eur J Clin Pharmacol 2016;72:219–26.
Crossref
7. Bénard-Laribière A, Miremont-Salamé G, Pérault-Pochat MC, Noize P, Haramburu F, EMIR study group on behalf of the French network of pharmacovigilance centres. Incidence of hospital admissions due to adverse drug reactions in France: the EMIR study. Fundam Clin Pharmacol 2015;29:106–11.
Crossref
8. Howard RL, Avery AJ, Slavenburg S, Royal S, Pipe G, Lucassen P et al. Which drugs cause preventable admissions to hospital? A systematic review. Br J Clin Pharmacol 2007;63:136–47.
Crossref
9. Sultana J, Cutroneo P, Trifirò G. Clinical and economic burden of adverse drug reactions. J Pharmacol Pharmacother 2013;4(suppl. 1): S73–S77.
Crossref PubMed
10. Geer MI, Koul PA, Tanki SA, Shah MY. Frequency, types, severity, preventability and costs of adverse drug reactions at a tertiary care hospital. J Pharmacol Toxicol Methods 2016;81:323–34.
Crossref PubMed
11. Formica D, Sultana J, Cutroneo PM, Lucchesi S, Angelica R, Crisafulli S et al. The economic burden of preventable adverse drug reactions: a systematic review of observational studies. Expert Opin Drug Saf 2018;17:681–95.
Crossref PubMed
12. Gouvernement du Canada. Exigences de déclaration obligatoire pour les hôpitaux. [en ligne] https://www.canada.ca/fr/sante-canada/services/medicaments-produits-sante/medeffet-canada/declaration-effets-indesirables/declaration-obligatoire-hopitaux.html (site visité le 6 janvier 2024).
13. Gouvernement du Canada. Module 1 : Survol de la Loi de Vanessa et exigences de déclaration. [en ligne] https://www.canada.ca/fr/sante-canada/services/medicaments-produits-sante/medeffet-canada/declaration-effets-indesirables/declaration-obligatoire-hopitaux/education/module-1.html (site visité le 6 janvier 2024).
14. Gouvernement du Québec, ministère de la Santé et des Services sociaux. Le mode de financement axé sur le patient (2 juin 2023). [en ligne] https://www.msss.gouv.qc.ca/inc/documents/ministere/salle-de-presse/2023-06-02_fiche-technique-fap.pdf (site visité le 6 janvier 2024).
15. Centre hospitalier universitaire Sainte-Justine. Rapport annuel 2022–2023. Statistiques. [en ligne] https://www.chusj.org/CORPO/files/ff/ff85e275-2a62-4680-a3b7-6a2b8243f33a.pdf (site visité le 6 janvier 2024).
16. Direction des politiques de financement de l’allocation des ressources, ministère de la Santé et des Services sociaux. Prix de journée pour la courte et la longue durée ainsi que le prix de journée pour les centres de réadaptation, les nouveau-nés et les services aux jeunes (avril 2019) en vigueur pour l’exercice 2020–2021. Il s’agit des données utilisées pour le projet; toutefois, seule la version de l’année en cours est disponible en ligne. [en ligne] https://g26.pub.msss.rtss.qc.ca/Formulaires/Circulaire/ConsCirculaire.aspx?enc=KqVHeXlYRFY= (site visité le 12 janvier 2021).
17. Régie de l’assurance maladie du Québec. Répertoire des diagnostics CIM-10. [en ligne] https://www.ramq.gouv.qc.ca/fr/professionnels/optometristes/facturation/repertoire-diagnostics/Pages/CIM-10_par-code.aspx (site visité le 6 janvier 2024).
18. Centre hospitalier universitaire Sainte-Justine. Tarif des soins et services 2023. [en ligne] https://www.chusj.org/soins-services/services-connexes/Comptes-clients-(Bureau-des-comptes)/Tarifs-des-soins-et-services.aspx (site visité le 6 janvier 2024).
19. Nault A, Jean-Baptiste T, Tanguay C, Lebel D, Bussières JF. Coûts associés à la survenue de réactions indésirables aux médicaments : revue de littérature. Affiches présentée au Grand Forum 2022 de l’Association des pharmaciens des établissements de santé du Québec les 24 et 25 mars 2022, Québec, Québec, Canada. Pharmactuel 2022 ;55:133–42.
20. Saint-Vil L, Jean-Baptiste T, Martel-Côté N, Lebel D, Bussières JF. Disponibilité de l’information requise pour la déclaration d’une RIM à Santé Canada dans les dossiers médicaux : une étude exploratoire. Can J Hosp Pharm 2024;77:e3489.
Pour toute correspondance : Jean-François Bussières, Centre hospitalier universitaire Sainte-Justine, 3175, chemin de la Côte Sainte-Catherine, Montréal (Québec) H3T 1C5, CANADA; Téléphone : 514-345-4603; courriel : jean-francois.bussieres.hsj@ssss.gouv.qc.ca
PHARMACTUEL, Vol. 57, No. 4, 2024