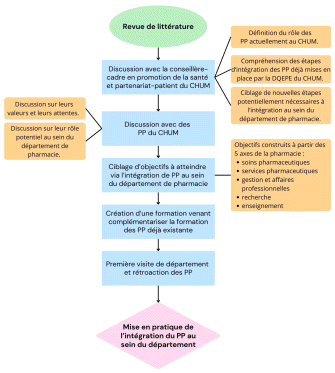
Figure 1 Étapes à entreprendre avant d’intégrer des patients partenaires au sein du département de pharmacie (phase 1)
Sophia Groguhé1*, Pharm.D., Olivier Landry1*, Pharm.D., Christine Sirmalis1*, Pharm.D., Marie-Claude Langevin2, B.Pharm., M.Sc., EMBA, Jean-Philippe Adam3,4, B.Pharm., M.Sc., BCPS, BCOP
1 Candidat(e) à la maîtrise en pharmacothérapie avancée au moment de la rédaction, Faculté de pharmacie, Université de Montréal, Montréal (Québec) Canada;
2 Pharmacienne, cheffe du Département de pharmacie, Centre hospitalier de l’Université de Montréal, Montréal (Québec) Canada;
3 Pharmacien, chef adjoint aux soins pharmaceutiques, Centre hospitalier de l’Université de Montréal, Montréal (Québec) Canada;
4 Chercheur, Centre de recherche du Centre hospitalier de l’Université de Montréal, Montréal (Québec) Canada
* Ces auteurs ont contribué de façon équivalente à la rédaction de cet article.
Reçu le 15 janvier 2025; accepté après révision le 27 mars 2025
https://doi.org/10.63209/2026.1590
Résumé
Objectif: Développer des outils et un plan d’intégration des patients partenaires au sein du département de pharmacie du Centre hospitalier de l’Université de Montréal.
Description de la problématique: Le recours aux patients partenaires est ancré dans la mission du Centre hospitalier et ceux-ci sont présents à plusieurs niveaux dans l’établissement. Cependant, il n’y a actuellement aucun patient partenaire au sein du département de pharmacie. Des moyens cohérents et reproductibles pour les intégrer correctement aux activités du département n’ont pas été clairement établis.
Résolution de la problématique: Un modèle en deux phases a été créé afin d’optimiser l’intégration des patients partenaires dans un département de pharmacie. Dans la phase de préintégration, deux formations, l’une pour les patients partenaires et l’autre pour les pharmaciens, ont été mises sur pied en collaboration avec deux patients partenaires expérimentés. Avant la phase d’intégration, un sondage a été envoyé aux chefs des départements de pharmacie du Québec ainsi qu’aux pharmaciens du Centre hospitalier de l’Université de Montréal afin de déterminer s’ils étaient ouverts à l’intégration des patients partenaires dans leur département. Les résultats obtenus ont permis de formuler des recommandations pour chacun des axes du département et d’établir un ordre de priorité pour l’intégration.
Conclusion: Le plan d’intégration des patients partenaires au sein d’un département de pharmacie comprend la mise sur pied de deux formations, de même que des recommandations visant la préintégration et l’intégration des patients partenaires dans un département de pharmacie.
Mots-clés: participation des patients, partenariat patient, patients partenaires, pharmacie d’hôpital, pharmacien, Québec
ABSTRACT
Objective: Develop tools and an integration plan for patient partners within the Pharmacy Department of the Centre hospitalier de l’Université de Montréal.
Description of the issue: The involvement of patient partners is embedded in the hospital’s mission, and they are present at several levels within the institution. However, there are currently no patient partners within the Pharmacy Department. Coherent and reproducible methods to properly integrate them into departmental activities have not yet been clearly established.
Problem resolution: A two-phase model was developed to optimize the integration of patient partners into a pharmacy department. In the preintegration phase, two training sessions—one for patient partners and one for pharmacists—were created in collaboration with two experienced patient partners. Before the integration phase, a survey was sent to the heads of pharmacy departments across Québec as well as to pharmacists at the Centre hospitalier de l’Université de Montréal to determine whether they were open to integrating patient partners into their department. The results obtained helped formulate recommendations for each departmental area and establish a priority order for integration.
Conclusion: The integration plan for patient partners within a pharmacy department includes the development of two training sessions, as well as recommendations guiding both the preintegration and integration of patient partners into a pharmacy department.
This abstract was translated using Microsoft 365 Copilot and subsequently reviewed by the editorial team.
Au cours de la dernière décennie, l’approche des soins est passée d’une démarche unidirectionnelle à une stratégie centrée sur le patient grâce à la prise de décision partagée1. Plusieurs moyens ont été mis en œuvre en vue de ce changement, dont l’intégration des patients partenaires (PP) au sein des équipes de soins et de gestion de divers établissements de santé. À l’heure actuelle, les PP sont intégrés dans plusieurs grands centres hospitaliers québécois, notamment par l’entremise du Comité stratégique patient partenaire du Centre intégré universitaire de santé et de services sociaux de l’Estrie-Centre hospitalier universitaire de Sherbrooke, du programme Partenariat patient du Centre universitaire de santé McGill (CUSM), du Bureau d’expertise en expérience patient et partenariat du Centre hospitalier universitaire de Québec-Université Laval et du Programme de partenariat patient de la Direction de la qualité, de l’évaluation, de la performance et de l’éthique (DQEPE) du Centre hospitalier de l’Université de Montréal (CHUM).
Les établissements de santé mentionnés ci-dessus intègrent les PP dans différentes sphères, notamment sur le plan médical, en recherche, en enseignement et en amélioration des soins2–4. L’expertise des PP est de plus en plus reconnue et recherchée par les professionnels de la santé, car ils apportent un point de vue ancré dans leurs valeurs, leurs particularités et leur vécu de la maladie5,6. Le rôle actif des PP dans la recherche est bien reconnu et est le mieux documenté, entre autres au chapitre de la conception et du déroulement des études7. On note aussi une participation enrichissante des PP à l’enseignement4. Les programmes de partenariat patient permettent une prise en charge plus inclusive et mieux adaptée aux réalités de la vie avec la maladie et offrent de nouvelles perspectives aux professionnels de la santé sur la manière d’optimiser leurs soins. Ils sont souvent mis en œuvre dans le but d’améliorer les soins médicaux et, dans une moindre mesure, les soins pharmaceutiques8,9.
Il y a peu de littérature portant sur les PP intégrés au sein d’un département de pharmacie. Deux revues de la littérature ont été menées de manière indépendante par des assistants de recherche et par une bibliothécaire du CHUM en avril 2024 dans les bases de données Embase, CINAHL et dans PubMed afin d’identifier des articles portant sur l’intégration des PP en pharmacie, sans succès. Quelques articles portent sur l’inclusion des PP comme enseignants auprès d’étudiants en pharmacie ou comme consultants dans un cadre de recherche, mais peu abordent leur apport sur le plan clinique ou organisationnel. Le partenariat patient pris plus largement, lui, a fait l’objet de nombreuses études, desquelles est né le modèle de Montréal, qui est à la base du programme de PP du CHUM5. Le modèle de Montréal est une approche partenariale dynamique entre le patient, sa famille et les acteurs de la santé, dans laquelle l’expertise de chacun est reconnue, mise en commun et transmise afin de coconstruire des actions qui répondront aux besoins du patient. Ce partenariat est un continuum d’engagement qui peut se faire sur le plan des soins, de l’organisation des services et de la gouvernance du système de santé5.
La littérature en ce sens fait ressortir l’importance de la formation des patients lors de leur intégration dans un milieu de soins10. Cette formation se doit d’expliciter le contexte dans lequel les PP seront appelés à intervenir et ce que l’on attend d’eux. L’accent est également mis sur l’importance de considérer le patient comme un soignant et un membre à part entière de l’équipe de soins, à travers son processus de formation et de partenariat.
L’intégration des PP est une belle occasion de moderniser la prise en charge des soins pharmaceutiques en renforçant la collaboration et l’expérience patient dans les différents départements de pharmacie. Afin d’y arriver, il faut structurer le processus d’intégration en élaborant des outils, c’est-à-dire des formations adaptées visant à faciliter et à uniformiser l’intégration des PP au département de pharmacie du CHUM. Le plan d’intégration des PP doit être défini, ce qui nécessite l’identification des étapes facilitant l’intégration des PP au sein du département de pharmacie du CHUM et l’évaluation du niveau d’ouverture des pharmaciens dans les différentes facettes de la pratique.
L’approche participative et collaborative des PP est bien ancrée dans la mission du CHUM et déployée dans divers secteurs de l’établissement. Les PP demeurent toutefois absents du département de pharmacie. À ce jour, aucun cadre structuré et reproductible n’a été défini pour les intégrer de manière optimale aux activités du département. De plus, les créneaux prioritaires où leur contribution pourrait avoir le plus d’impact n’ont pas encore été identifiés.
Cinq étapes préalables ont été nécessaires pour préparer l’intégration des PP au département de pharmacie du CHUM (voir les carrés bleus de la figure 1).
La première étape consistait à tenir une rencontre avec la conseillère cadre en promotion de la santé et partenariat patient au CHUM. Cet échange a permis de mieux comprendre le processus d’intégration des PP déjà en place dans différents secteurs de l’hôpital et de cibler les étapes clés pertinentes pour l’intégration des PP au sein du département de pharmacie. À ce moment, le besoin d’avoir des formations adaptées, tant pour les PP que pour les pharmaciens qui interagiront avec eux, est apparu comme un enjeu central, soulignant la nécessité de développer des outils de formation. La formation initiale des PP du programme de partenariat de la DQEPE du CHUM ne couvre aucun volet spécifique aux activités pharmaceutiques (organisation du département, circuit du médicament, rôle du pharmacien, lexique des termes pharmaceutiques, etc.). Enfin, cette rencontre a permis à l’équipe d’établir un premier contact avec deux PP expérimentés.
Dans un deuxième temps, une rencontre a été organisée, le 24 septembre 2024, avec deux PP proposés par la conseillère cadre, qui ont reçu une greffe d’organe. La sélection des deux patients s’est faite sur la base de leur disponibilité, de leur désir de travailler avec le département de pharmacie et de leur expérience antérieure de thérapies médicamenteuses complexes. Cette rencontre a permis d’échanger sur leurs valeurs, leurs besoins de formation et leur rôle, et de clarifier les attentes de part et d’autre.
Une discussion a ensuite eu lieu avec l’équipe de gestion afin de définir les objectifs visés par l’intégration de PP. Ces objectifs ont été établis en fonction des cinq axes de la pratique de la pharmacie en établissement et ont été intégrés au document de formation des PP (tableau I).
À la suite de ces discussions, des outils de formation ont été créés à l’intention des pharmaciens et des patients partenaires. Les éléments essentiels et les idées clés à intégrer ont émergé à la suite d’une revue de la littérature, de l’analyse de divers documents élaborés par le bureau de partenariat patient du CHUM et des échanges avec la conseillère cadre en promotion de la santé et partenariat patient. Il a ensuite été possible de structurer les formations, qui ont été révisées par l’équipe de gestion du département de pharmacie puis par les patients partenaires collaborateurs au projet. Le document de formation des patients partenaires abordait les éléments suivants : présentation du département de pharmacie, étapes du circuit du médicament, mandat du PP et objectifs d’intégration dans chacun des cinq axes de la pratique, et comportait un lexique.
Finalement, une visite du département de pharmacie, d’une durée de quatre heures, a été organisée pour les PP afin de leur présenter les différentes étapes du circuit du médicament et les tâches qui y sont rattachées, suivie d’une visite des locaux, entrecoupée de périodes de questions et de discussions. Une partie de l’équipe de gestion ainsi que les résidents responsables du projet étaient présents. À la suite de la visite du département, les PP ont offert leur rétroaction sur les documents de formation, en plus de poser leurs questions sur les enjeux départementaux et de valider les connaissances transmises.
Une fois la première phase terminée, des démarches pourront être entreprises en vue d’intégrer des PP au sein de comités du département. Les étapes d’intégration comportent 12 étapes jusqu’à la fin du processus initial (cercle jaune) et sont présentées à la figure 2. Lorsqu’un comité du département désirera intégrer un PP, le pharmacien responsable devra établir les objectifs spécifiques, le mandat, les livrables et les bénéfices attendus qu’il faudra inclure dans la demande à la DQEPE.
Une personne-ressource du département sera désignée responsable de l’encadrement des PP et de la réévaluation périodique de leur intégration. Idéalement, la personne-ressource devrait siéger au comité avec les PP afin d’acquérir une meilleure compréhension du contexte. Avant la première rencontre du comité suivant l’ajout d’un PP, une période d’échanges entre les membres et la personne-ressource est suggérée, afin de répondre à leurs questions. La personne-ressource demeurera disponible pour les PP et des évaluations périodiques, à l’aide des grilles de la DQEPE, seront menées afin d’évaluer l’intégration des PP et leur apport. Au sein du département de pharmacie du CHUM, le Comité interprofessionnel sur les médicaments est devenu, en janvier 2025, le premier comité à intégrer un PP.
|
| ||
|
Figure 1 Étapes à entreprendre avant d’intégrer des patients partenaires au sein du département de pharmacie (phase 1) | ||
Un court sondage de cinq questions a été envoyé aux chefs des départements de pharmacie du Québec et un total de 18 personnes y ont répondu, pour un taux de participation de 53 %. Parmi les répondants, 44 % se sont montrés « favorables » et 56 % « neutres » par rapport à l’intégration des PP dans leur département de pharmacie. Interrogés sur les barrières potentielles à l’intégration des PP, les chefs mentionnent le manque de temps, la complexité du circuit du médicament, le manque de connaissances et d’outils et la bonne sélection des PP.
Tableau I Objectifs de l’intégration du patient partenaire

|
| ||
|
Figure 2 Étapes de l’intégration des patients partenaires au département de pharmacie du CHUM | ||
Un sondage de huit questions destiné aux pharmaciens salariés du CHUM a été distribué dans le but d’évaluer l’ouverture et les barrières du groupe à l’intégration de patients partenaires en pharmacie. Sur la base du continuum d’engagement du modèle de Montréal, les pharmaciens devaient choisir l’énoncé qui reflétait le mieux leur vision du rôle du PP pour chacun des cinq axes. Les données ont été recueillies du 7 au 15 novembre 2024 avec un taux de participation de 40 %, soit 38 pharmaciens sur 94. Les pharmaciens du CHUM étaient très favorables (48 %), favorables (48 %) et non favorables (3 %) à l’intégration des PP. Les autres résultats du sondage sont présentés en annexe.
L’intégration des PP au sein des départements de pharmacie étant un concept novateur encore peu documenté dans la littérature, le processus élaboré dans le cadre de ce projet s’est inspiré des modèles existants d’intégration des PP dans d’autres secteurs, notamment au sein des équipes médicales et des comités institutionnels du CHUM.
La rencontre avec la conseillère cadre en promotion de la santé et partenariat patient, première étape clé du projet, a permis d’acquérir une meilleure compréhension du processus d’intégration des PP au CHUM. Cette démarche visait à établir une base solide en s’appuyant sur les processus en place afin d’assurer une continuité et une cohérence entre l’approche déjà mise en place par la DQEPE et celle, à venir, du département de pharmacie. Par la suite, les échanges avec la conseillère cadre, les deux PP et la médecin du CHUM autrice du modèle de Montréal ont permis de préciser les particularités du département de pharmacie et les besoins des PP. Cette rencontre a mis en évidence le besoin d’une formation spécifique pour les PP afin de pallier leur manque de connaissance du rôle et du fonctionnement du département de pharmacie. Cette formation a permis de mieux faire comprendre ce qu’est la pharmacie hospitalière et ses enjeux particuliers, tout en précisant les objectifs que souhaite atteindre le département par l’entremise de l’intégration des PP. Par ailleurs, les PP ont exprimé un intérêt pour une visite des locaux de la pharmacie afin de mieux visualiser les différentes étapes du circuit du médicament. À la suite de cette visite, d’une durée de quatre heures, leur rétroaction a été positive : ils ont jugé la formation pertinente et claire et ont souligné que l’accueil reçu avait renforcé leur confiance à l’égard de leur intégration imminente au sein du département de pharmacie.
La création d’outils de formation est la deuxième étape clé du projet pour les pharmaciens et les patients partenaires. Elle s’attaque directement à la majorité des barrières identifiées par les chefs des départements de pharmacie, soit la complexité du circuit du médicament, le manque de connaissances et le manque d’outils. L’absence de programmes structurés d’intégration des PP dans d’autres centres et les contraintes temporelles demeurent des défis majeurs.
Le second sondage a permis d’identifier les perceptions et les barrières potentielles à l’intégration des PP au sein du département de pharmacie du CHUM. Une grande majorité des pharmaciens se sont montrés favorables à l’intégration des patients partenaires (95 %). Ces résultats se sont reflétés dans le niveau d’engagement le plus élevé, soit le partenariat, pour les axes de l’enseignement (50 %), des soins pharmaceutiques (47 %) et de l’organisation des services pharmaceutiques et de la gouvernance (37 %). Dans cette optique, le Comité interprofessionnel sur les médicaments, visant l’axe de l’organisation des services pharmaceutiques et de la gouvernance, a été choisi comme point de départ. Également, les résultats soulignent un certain manque d’appropriation du concept de partenariat notamment dans les axes de la recherche et des services pharmaceutiques (figure 3). Le résultat pour le volet de la recherche est surprenant, car les PP sont bien intégrés dans les divers projets de recherche au CHUM. Il est possible cependant que les PP n’aient pas du tout participé ou qu’ils aient très peu participé aux projets de recherche qui sont généralement de nature rétrospective. Ces résultats reflètent l’importance de former les pharmaciens aux concepts du partenariat patient afin de diminuer la résistance aux changements.
Le modèle d’intégration mis au point repose principalement sur les processus déjà en place au CHUM, un établissement doté d’un programme de partenariat patient bien structuré avec plus de 125 PP. Cette réalité facilite la mise en œuvre du projet au département de pharmacie du CHUM, mais pourrait limiter la généralisation de ce modèle dans de plus petits centres ou dans les centres n’ayant pas encore mis en place un programme de partenariat patient. Par ailleurs, le processus élaboré étant fondé sur une approche institutionnelle plutôt que sur des recommandations issues de la littérature, il existe un risque que certaines lacunes présentes dans le modèle actuel soient reproduites. Cependant, étant donné que le processus d’intégration des PP au CHUM s’appuie sur le modèle de Montréal, reconnu comme une référence en partenariat patient, ce risque est atténué5.
Une formation complète est essentielle pour garantir une compréhension mutuelle entre les professionnels de la santé et les patients partenaires, favorisant ainsi l’intégration réussie de ces derniers. Le modèle d’intégration présenté dans cet article visait à mettre au point des formations adaptées et à structurer les étapes d’intégration des PP au sein d’un département de pharmacie. Au CHUM, ce modèle a permis l’intégration des deux premiers PP au sein du Comité interprofessionnel sur le médicament. Ce modèle pourrait servir de référence pour d’autres établissements de santé souhaitant intégrer des PP, contribuant ainsi à l’optimisation des soins et services pharmaceutiques, de l’enseignement, de la recherche et de la gestion en pharmacie hospitalière.
Cet article comporte une annexe, disponible sur le site de Pharmactuel (www.pharmactuel.com).
Les auteurs n’ont déclaré aucun financement pour le présent article.
Tous les auteurs ont rempli et soumis le formulaire de l’ICMJE pour la divulgation de conflits d’intérêts potentiels et n’ont déclaré aucun conflit d’intérêts lié à cet article.
Les auteurs n’ont pas utilisé d’outils d’intelligence artificielle dans le travail soumis.
Les auteurs adressent un remerciement spécial à Louise Laviolette et Fernand Duford, patients partenaires au CHUM. Ces personnes ont donné leur autorisation écrite.
1. Ford S. Patient-centered medicine, transforming the clinical method (2nd edition). Health Expect 2004;7:181–2.
Crossref
2. Howrey BT, Thompson BL, Borkan J,, Kennedy LB, Hughes LS, Johnson BH et al. Partnering with patients, families, and communities. Fam Med 2015;47:604–11.
PubMed
3. Karazivan P, Dumez V, Flora L, Pomey MP, Del Grande C, Ghadiri DP et al. The patient-as-partner approach in health care: a conceptual framework for a necessary transition. Acad Med 2015;90:437–41.
Crossref PubMed
4. Smith E, Belisle-Pipon JC, Resnik D. Patients as research partners; how to value their perceptions, contribution and labor? Citiz Sci 2019;4.
5. Pomey MP, Flora L, Karazivan P, Dumez V, Lebel P, Vanier MC et al. Le « Montreal model » : enjeux du partenariat relationnel entre patients et professionnels de la santé. Santé Publique 2015;27:S41–50.
6. Pomey MP, Hihat H, Khalifa M, Lebel P, Néron A, Dumez V. Patient partnership in quality improvement of healthcare services: patients’ inputs and challenges faced. Patient Exp J. 2): 29–42 2015.
Crossref
7. Vanstone M, Canfield C, Evans C Leslie M, Levasseur MA, MacNeil M et al. Towards conceptualizing patients as partners in health systems: a systematic review and descriptive synthesis. Health Res Policy Syst 2023;21:12.
Crossref PubMed
8. Dayekh AY, Naseridine M, Dakroub F, Olleik A. Impact, obstacles and boundaries of patient partnership: a qualitative interventional study in Lebanon. PLoS One 2022;17:e0270654.
Crossref PubMed
9. Grogan A, Coughlan M, B OM, McKee G. The development of a patient partnership programme and its impact on quality improvements in a comprehensive haemophilia care service. Haemophilia 2012;18:875–80.
Crossref PubMed
10. O’Connor P, Di Carlo M, Rouleau JL. The leadership and organizational context required to support patient partnerships. Healthc. Q. 2018; 21:31–7.
Pour toute correspondance : Jean-Philippe Adam, Centre hospitalier de l’Université de Montréal, 1050, rue Sanguinet, Montréal (Québec), H2X 0C1, Canada; téléphone : 514 890-8000, poste 35202; courriel : jean-philippe.adam.chum@ssss.gouv.qc.ca
PHARMACTUEL, Vol. 59, No. 1, 2026