Lettre au rédacteur
Parcours de soins pharmaceutiques : idéal ou réalité? Le cas du Centre hospitalier universitaire Sainte-Justine
Louise Lardeux1 Pharm.D., Suzanne Atkinson2 B.Pharm., M.Sc., Denis Lebel3 B.Pharm., M.Sc., FCSHP, FOPQ, Hélène Roy4 B.Pharm., M.Sc., Jean-François Bussières5,6, B.Pharm., M.Sc., MBA, FCSHP, FOPQ
1Assistante de recherche à l’Unité de recherche en pratique pharmaceutique, Centre hospitalier universitaire Sainte-Justine, Montréal (Québec) Canada;
2Chef-adjointe aux services pharmaceutiques, Département de pharmacie, Centre hospitalier universitaire Sainte-Justine, Montréal (Québec) Canada;
3Chef du Département de pharmacie, Centre hospitalier universitaire Sainte-Justine, Montréal (Québec) Canada;
4Chef-adjointe aux soins pharmaceutiques, Département de pharmacie, Centre hospitalier universitaire Sainte-Justine, Montréal (Québec) Canada;
5Pharmacien responsable, Unité de recherche en pratique pharmaceutique, Centre hospitalier universitaire Sainte-Justine, Montréal, (Québec) Canada;
6Professeur titulaire de clinique, Faculté de pharmacie, Université de Montréal, Montréal, (Québec), Canada
Reçu le 5 mai 2025; Accepté après révision le 23 juin 2025
https://doi.org/10.63209/2025.1595
Le système de santé québécois fait face à de nombreux défis, notamment en ce qui concerne les ressources humaines, financières et matérielles ainsi que les technologies et les processus1. Tous les jours, les grands médias relaient des manchettes relatives à des changements juridiques, à de nouvelles politiques de santé, à des pénuries de ressources et à des cas individuels mettant en évidence les difficultés d’accès aux soins et de trajectoires de soins2. Le domaine de la pharmacie n’y échappe pas3.
Afin de mieux gérer tous ces défis, le gouvernement du Québec a fait le pari de créer une nouvelle agence de santé, Santé Québec, en vigueur depuis le 1er décembre 20244. Il a préalablement effectué une mise à jour du cadre juridique avec la Loi sur la gouvernance du système de santé et de services sociaux, sanctionnée en décembre 20235. Cette nouvelle loi et son cadre réglementaire prévoient entre autres une refonte de l’organigramme des établissements de santé. Ses dispositions entreront en vigueur progressivement au cours des prochains mois. L’article 189 et les suivants envisagent la mise en place d’un Conseil interdisciplinaire d’évaluation des trajectoires de soins et de l’organisation clinique au sein de chaque établissement de santé, signe de l’importance accordée à la gestion des trajectoires des patients5. Le ministère de la Santé et des Services sociaux (MSSS) précise ce qu’il entend par qualité et performance des trajectoires. Une trajectoire de soins et de services est définie comme « une suite d’étapes complexes illustrant l’ensemble du cheminement de l’usager présentant une condition clinique donnée et qui implique plusieurs acteurs qui donnent des soins et des services aux usagers »6,7.
Conscients de l’importance des trajectoires de soins, l’Association des pharmaciens des établissements de santé du Québec (A.P.E.S.) a mené des travaux au cours des dernières années et publié, en mars 2025, des recommandations sur le parcours de soins pharmaceutiques des patients8. Son rapport montre quelques modèles de parcours de soins pharmaceutiques (A.P.E.S., Cossette et coll., Villeneuve et coll.), une liste des préoccupations liées à la mise en œuvre d’activités pharmaceutiques dans les transitions de soins recensées auprès de 11 organismes œuvrant en pharmacie et de 12 intervenants ou instance du Québec, une revue documentaire assortie des principales retombées favorables d’un parcours de soins pharmaceutiques optimisé, ainsi que 12 recommandations applicables au contexte québécois.
Les préoccupations listées sont par exemple liées à des éléments technologiques (p. ex. : systèmes d’information non harmonisés, absence d’outil de communication bidirectionnel entre le pharmacien hospitalier, le pharmacien communautaire, l’équipe hospitalière et le médecin traitant), à des éléments administratifs (p. ex. : difficulté de conclure des partenariats à l’extérieur de l’établissement, manque de clarté quant aux rôles et aux responsabilités des intervenants). Avec l’entrée en vigueur du projet de loi 67 élargissant les activités réservées aux pharmaciens et le déploiement progressif du dossier santé numérique (DSN), il est manifestement opportun de réfléchir davantage aux expériences entourant le parcours de soins pharmaceutiques en établissement de santé et de les faire connaître9,10.
Dans cette optique, la formation joue un rôle clé dans l’appropriation de ces concepts par les futurs pharmaciens. C’est pourquoi le stage de quatre semaines en établissement de santé de 2e année offert à la Faculté de pharmacie de l’Université de Montréal (PHM2510) expose les étudiants en pharmacie à la réalité de la pratique pharmaceutique en établissement de santé. Pour leur faire connaître l’organisation du système de santé, nous nous appuyons depuis plusieurs années sur une cartographie détaillée du circuit du médicament11. Nous nous sommes intéressés plus particulièrement à la trajectoire d’un patient au sein de l’établissement, qu’on peut également nommer « parcours de soins du patient ». D’ailleurs, cette cartographie a été employée lors de l’accueil de la cohorte au printemps 2025.
Afin de produire une cartographie du parcours de soins pharmaceutiques d’un patient, nous avons utilisé le cas du Centre hospitalier universitaire (CHU) Sainte-Justine, un centre hospitalier universitaire de 500 lits comportant des services et des soins mère-enfant. En plus d’offrir des services pharmaceutiques centralisés (comme l’approvisionnement, la préparation et la dispensation des médicaments), les pharmaciens sont présents sur tous les plateaux de soins. Une entente de pratique avancée en partenariat (EPAP) avec une offre de services et de soins pharmaceutiques est en vigueur dans la plupart de ces plateaux de soins12. À partir de la structure du Département de pharmacie, des EPAP et d’une séance de remue-méninges avec l’équipe de gestion, nous avons décrit les étapes de la trajectoire du patient et les liens avec le parcours de soins pharmaceutiques. Durant la trajectoire d’un patient, le pharmacien intervient soit de façon autonome (selon son offre de soins), soit dans le cadre d’activités structurées au sein de l’équipe traitante ou soit après un élément déclencheur. Un même type d’intervention pharmaceutique peut survenir à différentes étapes de la trajectoire de soins du patient. Notons que le pharmacien hospitalier a des contacts autant avec des personnes en formation (p. ex. : étudiant en pharmacie, pharmacien résident, assistant technique en pharmacie, technicien en pharmacie, bachelier en sciences biopharmaceutiques) qu’en exercice.
À la différence de la trajectoire du patient, qui suit généralement une série d’étapes prédéterminées et prévisibles au sein d’un établissement, la trajectoire des soins pharmaceutiques s’applique différemment. Dans la collectivité, le patient est susceptible de revoir périodiquement le même pharmacien, s’il le désire, qui prodigue les soins pharmaceutiques au moment de la remise périodique des médicaments (p. ex. : une fois par mois, tous les trois mois). En établissement de santé, il existe une foule de points de contact entre le pharmacien hospitalier et le patient, ses proches, l’équipe traitante ou des tiers externes, de sorte qu’il n’y a pas qu’une seule trajectoire de soins pharmaceutiques. En revanche, le circuit du médicament présente davantage une série d’étapes prédéterminées et prévisibles.
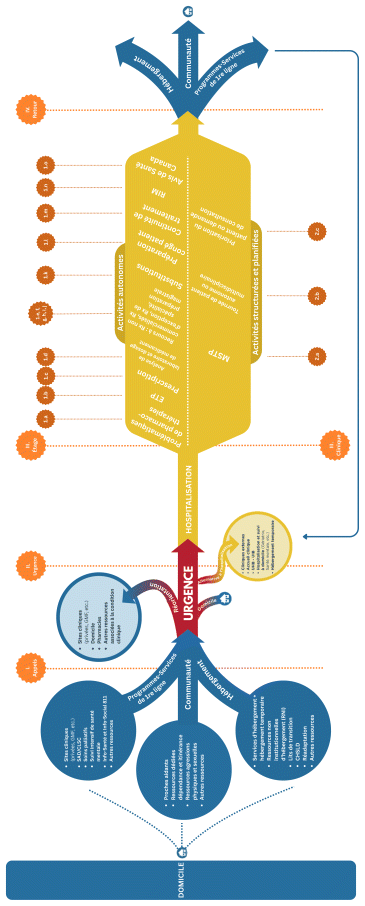
La figure 1 illustre la trajectoire du patient et les éléments du parcours de soins pharmaceutiques au CHU Sainte-Justine. Cette figure s’inspire d’une cartographie proposée par le MSSS13. Le tableau I en annexe montre un profil détaillé de la trajectoire du patient qui comporte quatre grandes étapes ainsi que des éléments du parcours de soins pharmaceutiques qui compte, quant à lui, huit éléments et 26 sous-éléments.
Les éléments du parcours de soins pharmaceutiques au CHU Sainte-Justine mettent en évidence l’omniprésence de l’équipe de pharmacie (pharmacien, technicien en pharmacie et assistant technique en pharmacie) et les nombreuses activités pharmaceutiques tout au long de la trajectoire d’un patient pendant son séjour hospitalier, une consultation à l’urgence ou au service de consultation externe, en sus de toutes les activités liées au circuit du médicament. La majorité des patients accueillis au CHU Sainte-Justine sont particulièrement vulnérables, tels que les nouveau-nés, les prématurés, les femmes enceintes, les enfants et les mères qui allaitent. Ces populations exigent une approche pharmaceutique spécialisée et adaptée à leurs besoins spécifiques et présentent des défis particuliers pour la continuité des soins et l’innocuité des médicaments.
La plupart de ces activités pharmaceutiques sont méconnues de la population et d’une grande proportion des patients qui fréquentent le réseau hospitalier québécois, compte tenu des effectifs en place et de l’hétérogénéité des offres de services et de soins pharmaceutiques. Peu importe son lieu d’exercice, au terme de sa formation de doctorat en pharmacie, le pharmacien doit être en mesure de comprendre la trajectoire d’un patient et les éléments du parcours de soins pharmaceutiques en établissement de santé afin d’offrir des services et des soins de qualité. Cet exemple tient compte de la cartographie du circuit du médicament, laquelle est peu visible pour le patient. Si cette cartographie vise à sensibiliser les cliniciens à l’importance des étapes et des exigences du circuit ainsi qu’aux risques inhérents, la trajectoire du patient et le parcours de soins pharmaceutiques les aident à identifier les occasions d’interactions avec l’équipe de pharmacie et le pharmacien hospitalier.
Avec le déploiement progressif du DSN à partir de novembre 2025 et la mise en place du Conseil interdisciplinaire d’évaluation des trajectoires de soins et de l’organisation clinique au sein de nos établissements, il est essentiel que les équipes de pharmacie et les parties prenantes dans les changements envisagés dans la trajectoire des patients soient consultées. Si l’exemple proposé paraît linéaire, la réalité est tout autre. Le pharmacien hospitalier est appelé à réagir pour toutes les activités à n’importe quelle étape de la trajectoire du patient, dès qu’une question est posée, qu’un problème de continuité survient ou que les soins ne peuvent être prodigués.
En outre, toutes ces activités pharmaceutiques reposent sur un partage des renseignements personnels et des médicaments des patients entre les intervenants. Pour assurer un parcours fluide, efficace et sûr, les décideurs doivent absolument tenir compte des obligations juridiques en place (p. ex. : Loi sur la protection des renseignements personnels dans le secteur public, Loi sur la protection des renseignements personnels dans le secteur privé et, depuis juillet 2024, Loi sur les renseignements de santé et de services sociaux) et trouver des modalités efficaces de partage de renseignements entre les intervenants. À titre d’exemple, les pharmaciens du Québec ont milité pour l’ajout, sur le formulaire de consentement à l’admission d’un patient en établissement de santé, d’une mention autorisant le partage des informations contenues dans le dossier pharmacologique entre les pharmaciens hospitaliers et les pharmaciens d’officine. Ce changement est en vigueur depuis plusieurs années14. L’Ordre des pharmaciens du Québec a également commenté le sujet15. Les discussions sur l’optimisation du parcours de soins pharmaceutiques doivent inclure les pharmaciens des comités territoriaux sur les services pharmaceutiques.
|
| |
|
Figure 1 Trajectoire du patient et éléments du parcours de soins pharmaceutiques au CHU Sainte-Justine
Abréviations : CHSLD : centre d’hébergement de soins de longue durée; CLSC : centre local de services communautaires; ETP : éducation thérapeutique du patient; GMF : groupe de médecine de famille; MSTP : meilleur schéma thérapeutique possible; RIM : réaction indésirable aux médicaments; Rx : médicament; SAD : services à domicile; UHB : Unité de soins hospitaliers de base; UIB : Unité intermédiaire de soins de base |
À quoi s’attendre pour la suite? Chaque département de pharmacie devrait produire une cartographie des éléments du parcours de soins pharmaceutiques propres à son établissement. Le MSSS, Santé Québec, l’Ordre des pharmaciens du Québec, l’A.P.E.S. ainsi que les autres parties prenantes devraient accorder une priorité élevée à la mise en place d’un mode de communication écrit, sûr et pérenne entre les pharmaciens des hôpitaux et d’officine. Devrait-on autoriser l’inscription de notes pharmaceutiques dans un nouveau volet du Dossier Santé Québec? Devrait-on plutôt planifier ce lieu d’échange dans le DSN (Epic) en permettant aux pharmaciens d’officine d’y avoir accès? Une chose est sûre, la télécopie n’est plus un outil adapté aux besoins, à la complexité du parcours, à la traçabilité et la sécurité des échanges. Puisse cette cartographie mobiliser les décideurs. Pourrait-on profiter de cette réflexion pour mettre en place un comité national de soins pharmaceutiques mère-enfant afin d’optimiser le parcours de soins pharmaceutiques de ces clientèles? Nous espérons que la publication de cette cartographie du parcours de soins pharmaceutiques au CHU Sainte-Justine contribuera à améliorer les soins mère-enfant au Québec.
Annexe
Cet article comporte une annexe, disponible sur le site de Pharmactuel (www.pharmactuel.com).
Financement
Le projet a été mené au sein de l’Unité de recherche en pratique pharmaceutique du CHU Sainte-Justine.
Conflits d’intérêts
Tous les auteurs ont soumis le formulaire de l’ICMJE sur la divulgation de conflits d’intérêts potentiels. Jean-François Bussières est membre du comité de rédaction de Pharmactuel. Les autres auteurs n’ont déclaré aucun conflit d’intérêts lié à cet article.
Références
1. Gouvernement du Québec. Plan pour mettre en œuvre les changements nécessaires en santé. 2023 [en ligne] https://www.quebec.ca/gouvernement/politiques-orientations/plan-changements-sante (site visité le 23 avril 2025).
2. La Presse. Section santé. [en ligne] https://www.lapresse.ca/actualites/sante/ (site visité le 23 avril 2025).
3. Ordre des pharmaciens du Québec. Mémoire sur le projet de loi 15. 23 mai 2023. [en ligne] https://www.opq.org/wp-content/uploads/2023/05/Memoire_PL15_VF.pdf (site visité le 23 avril 2025).
4. Gouvernement du Québec. Transformation du système de santé et de services sociaux. [en ligne] https://www.quebec.ca/sante/systeme-et-services-de-sante/organisation-des-services/systeme-quebecois-de-sante-et-de-services-sociaux/transformation-systeme-sante/reseau-sante-efficace-population (site visité le 23 avril 2025).
5. Légis Québec. Loi sur la gouvernance du système de santé et de services sociaux. [en ligne] https://www.legisquebec.gouv.qc.ca/fr/document/lc/G-1.021 (site visité le 23 avril 2025).
6. Ministère de la Santé et des Services sociaux. Définition des trajectoires de services. [en ligne] https://www.msss.gouv.qc.ca/professionnels/soins-et-services/guide-urgences-orientations-et-organisation-du-reseau/definition-des-trajectoires-de-services/ (site visité le 23 avril 2025).
7. Équipe accès et trajectoire de soins. CIUSSS du Nord-de-l’Île-de-Montréal. Septembre 2019. [en ligne] https://cdn.ciusssnordmtl.ca/documents/Menu/Votre_CIUSSS/Documentation/Gestion_clinique/Guide_gestion_par_trajectoire_de_soins_services_usagers_partenaires.pdf (site visité le 23 avril 2025).
8. Association des pharmaciens des établissements de santé du Québec. Recommandations sur le parcours de soins pharmaceutiques des patients. [en ligne] https://www.apesquebec.org/system/files/2025-03/20250321_recommandations_parcours_soins_pharmaceutiques.pdf (site visité le 23 avril 2025).
9. Assemblée nationale du Québec. Projet de loi 67. [en ligne] https://www.assnat.qc.ca/fr/travaux-parlementaires/projets-loi/projet-loi-67-43-1.html (site visité le 23 avril 2025).
10. Ministère de la Santé et des Services sociaux. Dossier de santé numérique. [en ligne] https://www.quebec.ca/nouvelles/actualites/details/dossier-de-sante-numerique-une-nouvelle-etape-franchie-dans-la-transformation-numerique-du-reseau-de-la-sante-et-des-services-sociaux-53113 (site visité le 23 avril 2025)
11. Bussières JF, Lebel D, Atkinson S, Tardif C, Meunier P. Le circuit du médicament en établissement de santé : une grille bonifiée pour mieux encadrer la formation des étudiants en pharmacie. Pharmactuel 2021;54:74–76.
12. CHU Sainte-Justine. Département de pharmacie. Ententes de pratique avancée en partenariat et offres de soins. [en ligne] https://www.chusj.org/fr/soins-services/P/Pharmacie/Outils/Entente-de-pratique-avancee-en-partenariat (site visité le 23 avril 2025).
13. Ministère de la Santé et des Services sociaux. Orientations et organisation du réseau. Définition des trajectoires de services. [en ligne] https://www.msss.gouv.qc.ca/professionnels/soins-et-services/guide-urgences-orientations-et-organisation-du-reseau/definition-des-trajectoires-de-services/ (site visité le 23 avril 2025).
14. Ministère de la Santé et des Services sociaux. Formulaire de consentement. Mention de partage entre le milieu communautaire et hospitalier. [en ligne] http://msssa4.msss.gouv.qc.ca/intra/formres.nsf/f7f6e601c73ef53b85256e1a006ba71f/ec976faf0e03df4285256ed9006bd4bd/$FILE/AHT-110_DT9102%20(2025-01)%20S.pdf (site visité le 23 avril 2025).
15. Ordre des pharmaciens du Québec. Transfert du profil médicamenteux : dois-je avoir le consentement de mon patient ? [en ligne] https://www.opq.org/pratique-professionnelle/questions-de-pratique/transfert-du-profil-medicamenteux-dois-je-avoir-le-consentement-de-mon-patient/ (site visité le 23 avril 2025).
Pour toute correspondance : Jean-François Bussières, Centre hospitalier universitaire Sainte-Justine, 3175, chemin de la Côte-Sainte-Catherine, Montréal (Québec) H3T 1C5, Canada; Téléphone : 514 345-4603; Courriel : jean-francois.bussieres.hsj@ssss.gouv.qc.ca
(Return to Top)
PHARMACTUEL, Vol. 58, No. 3, 2025
