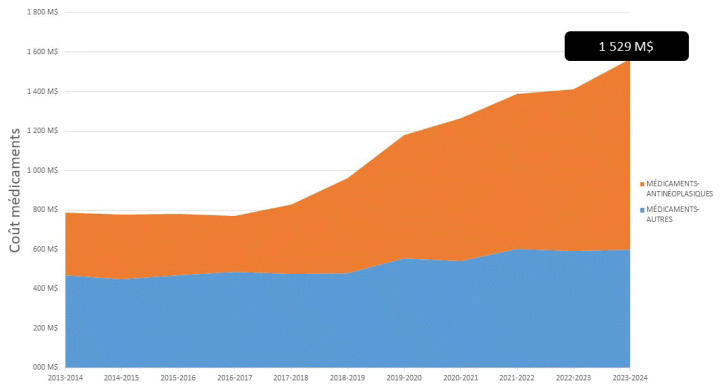
Figure 1 Évolution des coûts de médicaments sur 10 ans pour les 34 établissements de santé et des services sociaux
Roxane Therrien1, B.Pharm., M.Sc., Fannie L. Côté2, B. Ing., M.Sc., Diem Vo3, B.Pharm., M.Sc., MBA, FOPQ, André Bonnici4, B.Pharm., M.Sc, FOPQ
1Chef du Département de pharmacie, Centre intégré de santé et de services sociaux de Laval, Laval (Québec) Canada;
2Spécialiste en procédés administratifs, Centre intégré de santé et de services sociaux de Laval, Laval (Québec) Canada;
3Chef du Département de pharmacie, Centre intégré de santé et de services sociaux de la Montérégie-Est, Longueuil (Québec) Canada;
4Chef du Département de pharmacie, Centre universitaire de santé McGill, Montréal (Québec) Canada
Reçu le 6 juillet 2025; Accepté après révision le 19 août 2025
https://doi.org/10.63209/2025.1606
Résumé
Objectif: Analyser l’évolution du coût des médicaments dans les 10 dernières années dans les établissements de santé québécois et présenter certaines pistes de solution proposées par les chefs des départements de pharmacie du Québec.
Description de la problématique: Le coût des médicaments représente une dépense majeure pour les établissements de santé du Québec, qui est en augmentation constante et exponentielle. Dans le contexte du plan de retour à l’équilibre budgétaire, des mesures doivent être mises en place pour maîtriser ces coûts et assurer la pérennité et l’équité des soins.
Résolution de la problématique: Plusieurs propositions ont été formulées par les chefs des départements de pharmacie québécois pour maîtriser le coût des médicaments en établissement de santé. Ces propositions incluent une collaboration étroite entre l’Institut national d’excellence en santé et en services sociaux, Santé Québec et le ministère de la Santé et des Services sociaux.
Conclusion: Une approche concertée à l’échelle provinciale est nécessaire pour optimiser la gestion du coût des médicaments dans les établissements de santé québécois afin de garantir un accès équitable aux médicaments pour les usagers.
Mots-clés: antinéoplasiques, budgets, coûts des médicaments, dépenses de santé, financement des soins de santé, médicament, pharmaco-économie
Abstract
Objective: Analyze the evolution of drug costs over the past 10 years in Quebec healthcare institutions and present some potential solutions proposed by the heads of pharmacy departments in Quebec.
Problem Description: The cost of medications represents a major expense for Quebec healthcare institutions, and it is constantly and exponentially increasing. In the context of the plan to restore budgetary balance, measures must be implemented to control these costs and ensure sustainability and equity in care.
Problem Resolution: Several proposals have been put forward by the heads of Quebec pharmacy departments to manage drug costs in healthcare institutions. These proposals include close collaboration between the Institut national d’excellence en santé et en services sociaux, Santé Québec, and the Ministry of Health and Social Services.
Conclusion: A coordinated, province-wide approach is necessary to optimize the management of drug costs in Quebec healthcare institutions to guarantee equitable access to medications for patients.
Keywords: antineoplastics, budgets, drug costs, healthcare expenditures, healthcare financing, medication, pharmacoeconomics
This abstract was translated using Microsoft 365 Copilot and subsequently reviewed by the editorial team.
À l’automne 2024, le gouvernement du Québec a annoncé un plan de retour à l’équilibre budgétaire pour les établissements de santé. Selon les projections, le déficit à résorber en mars 2025 devrait atteindre 1,5 milliard de dollars pour tout le réseau1. Dans ce contexte et devant les pressions exercées sur les établissements pour réduire les dépenses en médicaments, la table des chefs de départements de pharmacie a constaté la nécessité d’avoir une position et un argumentaire communs sur les coûts des médicaments afin de faire des représentations auprès des différentes instances pour le financement et la maîtrise des dépenses. La table des chefs des départements de pharmacie a été mise sur pied en novembre 2021. Elle inclut tous les chefs des départements de pharmacie du Québec qui se réunissent mensuellement pour traiter des divers enjeux en établissement de santé et faire des représentations devant les diverses instances, au besoin.
La gestion du coût des médicaments dans les établissements de santé constitue un enjeu crucial pour garantir la continuité des soins et la viabilité financière des établissements. Des actions sont nécessaires pour y arriver.
L’objectif du présent article est de présenter l’analyse de l’évolution du coût des médicaments et des pistes de solution émanant de la table des chefs des départements de pharmacie pour optimiser la gestion de la ressource médicament au Québec.
Bien que le ministère de la Santé et des Services sociaux (MSSS) publie périodiquement les rapports financiers annuels (AS-471) sur son site, il existe peu d’analyse publique relative aux dépenses en pharmacie d’établissement4. Des travaux à ce sujet ont été menés précédemment par d’autres équipes2,3.
Afin de dresser un portrait commun de l’évolution du coût des médicaments dans les établissements de santé, une analyse a été effectuée à partir des jeux de données des rapports AS-471 des 34 établissements de santé et de services sociaux sur une période de 10 ans (de 2013 à 2024)4. La figure 1 présente le résultat de cette analyse.
Entre les exercices financiers de 2013–2014 et de 2023–2024, le coût des médicaments antinéoplasiques a augmenté de 203 % et celui des autres médicaments, de 28 %. Ces pourcentages ont été corrigés en fonction de l’indice des prix à la consommation, étant donné l’écart de 10 ans entre les périodes analysées5,6.
En 2023–2024, les dépenses de médicaments représentaient 3,6 % des dépenses totales des établissements de santé (43,3 milliards). Cette proportion est en hausse constante depuis dix ans. En effet, elle était de 2,9 % en 2014–2015. En 2023–2024, les antinéoplasiques comptaient à eux seuls pour 2,2 % de la dépense totale des établissements de santé, contre 1,2 % en 2014–2015.
Le nombre de traitements d’oncologie a également été analysé, car il s’agit aussi d’un élément pouvant expliquer l’augmentation du coût des médicaments. Une analyse de la statistique « nombre de traitements sur place » a été effectuée à partir des jeux de données des rapports statistiques annuels (AS-478) des 34 établissements de santé et de services sociaux sur une période de cinq ans (de 2019 à 2024)7. Bien que la définition exacte du nombre de traitements sur place n’existe pas, elle semble inclure tous les types de traitements administrés en clinique externe, pas seulement les traitements contre le cancer. Cette donnée a été choisie, car elle était systématiquement présente pour tous les établissements. Nous croyons qu’il s’agit d’un indicateur valide pour analyser la volumétrie des traitements en clinique externe d’hémato-oncologie. Entre les exercices financiers 2019–2020 et 2023–2024, le nombre de visites pour des traitements sur place en oncologie a augmenté de 13 %. Les données des rapports AS-478 ne sont pas accessibles en ligne au-delà des cinq dernières années.
Les données spécifiques à chaque établissement pour les rapports AS-471 et AS-478 ont été rendues accessibles à tous les chefs des départements de pharmacie dans un tableau Power BI (Microsoft, Redmond, WA, É.-U.) partagé.
Dans le passé, le financement des dépenses de médicaments provenait de deux sources, soit le budget récurrent des départements de pharmacie (basé généralement sur le budget de l’année précédente avec indexation ou non) et le budget non récurrent du MSSS (généralement annuel, pour éponger le déficit médicament de l’année financière en cours). Ce dernier était parfois confirmé par des lettres de financement, parfois non.
L’analyse du financement des dépenses de médicaments sur cinq ans (de 2019 à 2024) a été faite sur la base d’une lettre de financement transmise en 20248–10.
Pour l’exercice financier 2019–2020, les dépenses en médicaments étaient de 991 millions pour l’ensemble des établissements de santé du Québec, dont 73 % du financement était récurrent. En 2023–2024, cette dépense s’élevait à 1 529 millions, et seulement 63 % du financement était récurrent. La proportion de financement récurrent diminue d’année en année, ce qui est inquiétant pour en assurer la pérennité.
|
| ||
|
Figure 1 Évolution des coûts de médicaments sur 10 ans pour les 34 établissements de santé et des services sociaux | ||
Afin d’obtenir les données sur les médicaments les plus coûteux, un sondage a été envoyé aux 34 chefs des départements de pharmacie en décembre 2024 sur un groupe Teams (Microsoft, Redmond, WA, É.-U.). Les chefs devaient remplir un fichier Excel (Microsoft, Redmond, WA, É.-U.) où ils indiquaient les 10 médicaments antinéoplasiques (classe RAMQ 10:00) et les 10 autres médicaments représentant la plus grande dépense au sein de leur établissement à la période financière 7 (octobre) de l’exercice financier 2024–2025 et spécifiaient le montant de chacun. Les données ont ensuite été compilées et analysées pour tous les établissements. La somme des dépenses par médicament indiqué par établissement a été calculée, et un tri en ordre décroissant a été effectué par la suite pour dresser la liste des 10 antinéoplasiques et des 10 autres médicaments ayant entraîné le plus de dépenses. Une projection des dépenses pour les 12 périodes financières de l’exercice 2024–2025 a été effectuée, étant donné que le sondage a été fait en cours d’exercice.
Vingt-sept chefs de départements de pharmacie ont répondu et fourni des données exploitables. Parmi les établissements non participants, un CISSS représentait 3 % des dépenses de médicaments de tous les établissements en 2023–2024. Pour les six autres centres, l’effet de leur non-participation est considéré comme mineur (2 % des dépenses de médicaments de tous les établissements en 2023–2024). Nous avons donc obtenu les données de 27 établissements majeurs sur 28 (96 %).
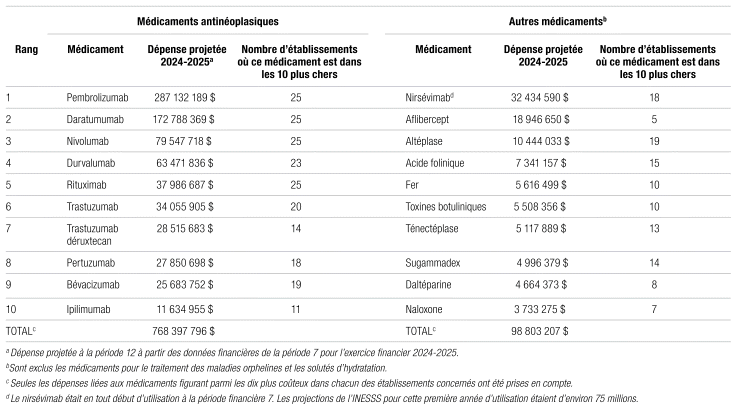
Le tableau 1 présente les 10 médicaments les plus coûteux de la classe des antinéoplasiques par rapport à ceux des autres classes pharmacologiques combinées. À noter que les médicaments destinés au traitement des maladies orphelines ainsi que les thérapies cellulaires (p. ex. : CAR-T) et géniques (p. ex. : Zolgensma®) ont été exclus.
Pour les antinéoplasiques, les 10 médicaments les plus coûteux, et tout particulièrement les cinq premiers, sont à peu près les mêmes dans les 25 établissements qui offrent des traitements contre le cancer chez l’adulte. L’Institut de cardiologie et le Centre hospitalier universitaire (CHU) Sainte-Justine n’en font pas partie. À titre indicatif, la dépense projetée pour ces 10 médicaments en 2024–2025 représente environ 50 % des dépenses de médicaments totales en 2023–2024. Le pembrolizumab est de loin le médicament représentant la plus grande dépense au Québec. À lui seul (selon les projections de 2024–2025), il représente environ 20 % des dépenses de médicaments totales en 2023–2024. Le pembrolizumab a été inscrit à la liste des médicaments fournis en établissement par la Régie de l’assurance maladie du Québec (RAMQ) pour la première fois comme médicament d’exception en 2015–201611. En 2024–2025, il était approuvé pour 21 indications11.
Pour les autres médicaments (non antinéoplasiques), les 10 médicaments les plus coûteux diffèrent beaucoup plus d’un établissement à l’autre. Ce résultat s’explique probablement par des pratiques différentes, notamment dans le service des médicaments en clinique externe. L’aflibercept, utilisé en ophtalmologie externe, en est un bon exemple. À titre indicatif, la dépense projetée pour ces 10 médicaments non antinéoplasiques en 2024–2025 représente environ 6 % des dépenses de médicaments totales en 2023–2024. Il est à noter que parmi ces médicaments, certains sont aussi associés au traitement contre le cancer (p.ex.: acide folinique).
À la lumière de ces résultats, les chefs des départements de pharmacie ont formulé des recommandations pour optimiser la gestion de la dépense en médicaments et en assurer le financement.
À la suite de l’analyse présentée précédemment, la table des chefs des départements de pharmacie a émis quatre recommandations élaborées par un groupe de travail composé de quatre chefs et soumises pour approbation à la table des chefs. Ces recommandations sont destinées aux différentes instances décisionnelles.
Tableau I Les 10 médicaments les plus coûteux (antinéoplasiques et autres)
Une présentation modèle, dans laquelle les données spécifiques à chaque établissement pouvaient être incluses, a été envoyée à tous les chefs des départements de pharmacie afin qu’ils puissent l’utiliser pour faire des représentations au sein de leur établissement.
CONSTAT : Le coût de médicaments en établissement de santé représente une dépense majeure pour l’État québécois, soit 1,5 milliard de dollars en 2023–2024. Cette dépense a augmenté de 203 % en 10 ans.
RECOMMANDATION : L’expertise des chefs des départements de pharmacie et les données qu’ils possèdent doivent être mises à profit. La table des chefs des départements de pharmacie doit se concerter pour assurer l’usage optimal des médicaments et trouver des solutions applicables, cliniquement acceptables et harmonisées. Un mécanisme doit être mis en place pour assurer la collaboration étroite entre les chefs des départements de pharmacie, le Programme de gestion thérapeutique des médicaments (PGTM), l’Institut national d’excellence en santé et en services sociaux (INESSS) et Santé Québec. Un partage des meilleures pratiques devrait être facilité.
ACTIONS MISES EN PLACE À CE JOUR : Les chefs des départements de pharmacie ont créé un document partagé où ils inscrivent des mesures d’économie potentielles des médicaments. Une première rencontre a eu lieu avec l’INESSS et des représentants de la table des chefs des départements de pharmacie pour présenter les résultats de l’analyse dans les pages précédentes et leurs recommandations. Les travaux se poursuivront entre l’INESSS et les chefs des départements de pharmacie et le PGTM.
CONSTAT : Le service des médicaments en clinique externe diverge d’un établissement à l’autre. Il représente également une dépense importante pour les établissements qui pourrait potentiellement être assumée par la RAMQ ou les assureurs privés.
RECOMMANDATION : Il est souhaitable que le service des médicaments en clinique externe soit harmonisé entre les établissements. La table des chefs doit se concerter pour clarifier les situations où un patient venant en clinique externe peut apporter son médicament. Les circulaires 2000–033 et 2000–028 sur le service des médicaments en externe doivent être mises à jour pour tenir compte de la réalité et de l’environnement qui ont évolué12,13.
ACTIONS MISES EN PLACE À CE JOUR : L’obtention de la liste des 10 médicaments non antinéoplasiques les plus chers a permis de repérer ceux qui sont principalement servis en clinique externe (p.ex.: aflibercept) et de constater les différences entre les établissements. Des discussions devront avoir lieu avec Santé Québec et les chefs des départements de pharmacie pour dresser la liste des médicaments qui devraient être fournis par les patients de façon harmonisée entre les établissements.
CONSTAT : Les dépenses de médicaments ont augmenté, mais les budgets récurrents liés à ce type de dépense n’ont pas suivi. Une forte proportion du budget médicament des établissements de santé repose sur un financement non récurrent qui n’est confirmé qu’en toute fin d’année. Le manque de garantie de financement récurrent met une pression indue sur les établissements et n’est pas conforme aux recommandations de l’INESSS et aux décisions du MSSS. C’est d’autant plus étonnant que le MSSS signe des ententes de partenariat qui prévoit des remises de l’industrie pharmaceutique selon les ventes réelles, alors que les établissements de santé paient un prix transactionnel fictif.
RECOMMANDATION : Dans un but de prévisibilité, un mécanisme de suivi de la dépense réelle et du financement non récurrent doit être mis en place en cours d’année en collaboration avec les chefs des départements de pharmacie. Conformément à l’orientation zéro déficit, les établissements de santé devraient obtenir de Santé Québec une confirmation du financement pour les médicaments très coûteux avant leur administration.
ACTIONS MISES EN PLACE À CE JOUR : Les chefs des départements de pharmacie des cinq CHU et le PGTM ont proposé une méthode de prévision et de réduction des coûts. Le processus repose sur une grille d’évaluation des coûts qui serait présentée aux quatre mois à la table des chefs des départements de pharmacie, puis à la table des présidents-directeurs généraux (PDG) des CHU afin d’assurer le financement des dépenses de médicaments réelles de façon proactive. Cette méthode a été proposée en juin 2025 lors d’une rencontre entre les PDG des CHU et les représentants de la table des chefs des départements de pharmacie et ceux de Santé Québec. Des travaux se poursuivront pour la mettre en place. Le fait de confirmer le financement avant l’utilisation du médicament constitue un changement majeur qui devra être approuvé par de nombreux acteurs du réseau, tout particulièrement les médecins.
CONSTAT : La création de Santé Québec constitue une occasion de régler des problèmes actuels, de prendre des décisions claires et cohérentes et d’harmoniser les pratiques entre les différents établissements de santé.
RECOMMANDATION : Mettre en place un mécanisme pour assurer une collaboration étroite entre la table des chefs des départements de pharmacie, le PGTM, Santé Québec et l’INESSS.
ACTIONS MISES EN PLACE À CE JOUR : La directrice des médicaments et des soins et services pharmaceutiques de Santé Québec est entrée en poste le 16 juin 2025. Une première rencontre avec la table des chefs de département de pharmacie a eu lieu le 20 juin 2025. La mise en place du mécanisme de collaboration est en cours.
La dépense en médicaments dans les établissements de santé a augmenté de plus de 200 % au cours des 10 dernières années et s’est particulièrement accélérée depuis cinq ans. Cette hausse est semblable à celle vécue pour l’ensemble des dépenses des établissements de santé du réseau pendant la même période (c.-à-d. 203 %, soit de 21,4 milliards en 2014–2015 à 43,3 milliards en 2023–2024)4. Tout indique que cette augmentation des dépenses en santé se poursuivra si rien n’est fait, malgré la venue éventuelle de biosimilaires moins coûteux pour certaines molécules. Si le Québec veut avoir les moyens de ses décisions, il est essentiel que les dépenses de médicaments en établissement soient financées pleinement, comme c’est le cas pour le régime général d’assurance médicaments (RGAM).
Un des objectifs du budget 2025–2026 du gouvernement du Québec est de « financer l’offre de traitements pharmaceutiques dans les hôpitaux »14. Afin de compenser la hausse des coûts, le gouvernement prévoit, dans le cadre du budget 2025–2026, une somme additionnelle de 1,5 milliard de dollars sur cinq ans pour financer l’offre de traitements pharmaceutiques dans les hôpitaux14. Il n’est pas précisé de quelle façon ni sur quelles bases ces sommes seront octroyées aux établissements.
L’augmentation du coût des médicaments est due en grande partie à l’ajout de nouvelles molécules à la liste des médicaments fournis en établissement. Depuis 2011, il revient à l’INESSS de faire l’évaluation des médicaments aux fins d’inscription15. À la lumière des recommandations de l’INESSS, le ministre de la Santé et des Services sociaux exerce sa responsabilité de procéder ou non à l’inscription des médicaments qui ont fait l’objet d’une demande par un fabricant et de déterminer les modalités appropriées. Ses décisions donnent lieu à la mise à jour de la Liste des médicaments du RGAM publiée et administrée par la Régie de l’assurance maladie du Québec et à la mise à jour de la liste des médicaments fournis en établissement.
Le ministre a le pouvoir, depuis l’adhésion du Québec à l’Alliance pharmaceutique pancanadienne (APP) en 2015, de négocier des ententes confidentielles d’inscription des médicaments afin d’atténuer le fardeau économique lié au coût élevé des médicaments16. Par conséquent, il est important de comprendre que les dépenses des établissements en médicaments ne représentent pas le coût réel, car la diminution du prix convenu n’est pas visible pour les établissements. Il est à noter que les 10 médicaments contre le cancer les plus coûteux au Québec représentent environ 50 % des dépenses de médicaments et ont tous fait l’objet d’une entente d’inscription confidentielle.
Bien que certaines mesures de contrôle du coût et de l’usage optimal du médicament peuvent être prises localement par chaque établissement, leur influence est relativement limitée, car elles touchent rarement des médicaments coûteux comme les médicaments contre le cancer. L’optimisation de la gestion du coût des médicaments nécessite une approche concertée et systématique sur le plan provincial. Un mécanisme d’approbation et d’aval budgétaire par Santé Québec pour les nouveaux médicaments doit être mis en œuvre pour assurer la pérennité du financement de la dépense en médicaments dans le réseau de santé québécois.
Afin de mettre en œuvre ces recommandations, il est essentiel de faire participer tous les acteurs concernés, dont les chefs des départements de pharmacie, l’INESSS, Santé Québec et le MSSS. Les instances médicales doivent aussi être fortement impliquées, notamment la table des directeurs médicaux des services professionnels (DMSP), afin de soutenir les orientations dans les établissements. La Direction de la cancérologie devrait aussi être incluse, compte tenu de l’importance des dépenses de médicaments en cancérologie. De difficiles décisions devront certainement être prises par toutes ces instances.
En 2018, l’INESSS écrivait déjà que « Considérant que les médicaments occupent une place de plus en plus importante dans la prise en charge des patients et accaparent une part majeure du budget de la santé au Québec, tant dans les établissements de soins de santé que pour le RGAM, leur utilisation optimale est plus que jamais un défi de taille. Il s’agit de concilier l’allocation juste et responsable des ressources et la pérennité de l’accès aux soins publics au Québec »17.
Nous croyons qu’il est urgent de mettre en place une approche provinciale concertée pour optimiser la gestion du coût des médicaments dans les établissements de santé québécois afin de garantir un accès équitable et universel aux usagers du réseau de la santé dans le respect des meilleures pratiques cliniques et de gestion.
Les auteurs n’ont déclaré aucun financement lié à cet article.
Tous les auteurs ont soumis le formulaire de l’ICMJE sur la divulgation de conflits d’intérêts potentiels et déclarent n’avoir aucun conflit d’intérêts lié à cet article.
Les auteurs tiennent à remercier tous les chefs des départements de pharmacie qui ont participé au sondage et ont contribué à la publication de cet article.
1. Gerbet T. Coupes en santé au Québec : comment les établissements feront pour recouvrer 1,5 G $ (23 novembre 2024). [en ligne] https://ici.radio-canada.ca/nouvelle/2121168/sante-quebec-deficit-milliard-cisss-ciusss (site visité le 8 août 2025).
2. Floutier M, Lebel D, Bonnici A, Bussières JF. Dépenses du département de pharmacie en établissement de santé au Québec–Données du rapport financier AS-471 de 2014–2015 à 2018–2019. Pharmactuel 2020;53:44–51.
3. Jacolin C, Lebel D, Bussières JF. Êtes-vous prêt pour intégrer le financement à l’activité? Pharmactuel 2022;55:80–3
4. Ministère de la Santé et des Services sociaux. Jeu de données AS-471–Rapports financiers annuels des établissements de santé et de services sociaux (13 novembre 2024). [en ligne] https://www.donneesquebec.ca/recherche/dataset/as-471-rapports-financiers-annuels-des-etablissements (site visité le 28 juin 2025).
5. Banque du Canada. Feuille de calcul de l’inflation. (12 mars 2025) [en ligne] https://www.banqueducanada.ca/taux/renseignements-complementaires/feuille-de-calcul-de-linflation/ (site visité le 28 juin 2025).
6. Statistiques Canada. Indice des prix à la consommation, foire aux questions. (24 juin 2025) [en ligne] https://www.statcan.gc.ca/fr/sujets-debut/prix_et_indices_des_prix/indices_des_prix_a_la_consommation/faq (site visité le 28 juin 2025).
7. Ministère de la Santé et des Services sociaux. AS-478–Rapports statistiques annuels des CH, CHSLD et CLSC. (2 août 2024) [en ligne] https://www.msss.gouv.qc.ca/professionnels/statistiques-donnees-services-sante-services-sociaux/rapports-statistiques-annuels/ (site visité le 28 juin 2025).
8. Kathleen Munger. Lettre aux PDG 24-FA-00107_LET_PDG_Financement médicament 23-24. 22 mars 2024. Québec : ministère de la Santé et des Services sociaux. 2 pages.
9. Kathleen Munger. Lettre aux PDG 24-FA-00107_PJ1_FinancementMéd 23-24_Base de référence ajusté. 22 mars 2024. Québec : ministère de la Santé et des Services sociaux. 1 page.
10. Kathleen Munger. Lettre aux PDG 24-FA-00107_PJ2_Financement_23-24_Médicaments. 22 mars 2024. Québec : ministère de la Santé et des Services sociaux. 1 page
11. INESSS. Médicaments–Évaluation aux fins d’inscription. Médicaments évalués. (juillet 2025). [en ligne] https://www.inesss.qc.ca/thematiques/medicaments/medicaments-evaluation-aux-fins-dinscription.html (site visité le 6 juillet 2025).
12. Ministère de la Santé et des Services sociaux. Directive ministérielle 2000–033. Responsabilité des établissements qui exploitent un centre hospitalier de soins généraux et spécialisés au regard des médicaments administrés sur place et interdiction d’en transférer le coût à l’usager ou à un tiers (23 octobre 2000). [en ligne] https://g26.pub.msss.rtss.qc.ca/Formulaires/Circulaire/ConsCirculaire.aspx?enc=Y4/MohAFOZ8 = (site visité le 28 juin 2025).
13. Ministère de la Santé et des Services sociaux. Directive ministérielle 2000–028. Responsabilités des établissements en regard de la chimiothérapie contre le cancer, suite à l’entrée en vigueur du régime général d’assurance médicaments (26 juin 2000). [en ligne] https://g26.pub.msss.rtss.qc.ca/formulaires/circulaire/ConsCirculaire.aspx?enc=QlvJKQ4xyL4= (site visité le 28 juin 2025).
14. Gouvernement du Québec. Budget 2025–2026, pour un Québec fort, plan budgétaire (mars 2025). [en ligne] https://www.finances.gouv.qc.ca/Budget_et_mise_a_jour/budget/documents/Budget2526_PlanBudgetaire.pdf (site visité le 6 juillet 2025).
15. Loi sur l’assurance médicaments. L.R.Q., c.A-29.01 [en ligne] https://www.legisquebec.gouv.qc.ca/fr/document/lc/a-29.01 (site visité le 25 juillet 2025).
16. Alliance pharmaceutique pancanadienne. Au sujet de l’APP (page non datée). [en ligne] https://www.pcpacanada.ca/fr/au-sujet-de-l-APP#historique (site visité le 30 juin 2025).
17. INESSS. Évaluation des médicaments aux fins d’inscription, évolution des modalités (juillet 2018). [en ligne] https://www.inesss.qc.ca/fileadmin/doc/INESSS/Inscription_medicaments/Processus/evolution_des_modalit%C3%A9s_Rx_juillet2018.pdf (site visité le 30 juin 2025).
18. INESSS. BEYFORTUSMC : Prévention des infections graves par le virus respiratoire syncytial chez l’enfant. Québec : l’Institut ; mars 2024 (version modifiée mai 2024). [en ligne] https://www.inesss.qc.ca/fileadmin/doc/INESSS/Inscription_medicaments/Avis_au_ministre/Avril_2024/Avril_2024_2__Beyfortus_/Beyfortus_2024_03_version_modifi%C3%A9e.pdf (site visité le 28 juin 2025).
Pour toute correspondance : Roxane Therrien, Centre intégré de santé et de services sociaux de Laval, 1775, boul. René-Laennec, Laval (Québec) H7M 3L9, CANADA; Téléphone : 450 668-1010, poste 23225; courriel : rtherrien.csssl@ssss.gouv.qc.ca
PHARMACTUEL, Vol. 58, No. 4, 2025